Оптимизация интенсивной терапии делириозного синдрома при отравлениях 1,4-бутандиолом
Статьи
А. Г. Синенченко, А. Н. Лодягин, Б. В. Батоцыренов
Санкт-Петербургский НИИ скорой помощи им. И. И. Джанелидзе, Россия, 192242, г. Санкт-Петербург, Будапештская ул., д. 3, лит. А
Общая реаниматология, vol. 16, no. 3, 2020, pp. 85-93.
Резюме
Цель исследования: совершенствование интенсивной терапии острых отравлений 1,4-бутандиолом, осложненных развитием постинтоксикационного делирия.
Материалы и методы. Проанализировали данные обследования и лечения 40 мужчин с острыми тяжелыми отравлениями 1,4-бутандиолом, осложнившимися развитием постинтоксикационного делирия. Из них 20 пациентам в схеме лечения вводили сукцинат-содержащий препарат, 20 — были пролечены стандартными методами. Контрольную группу составили 18 человек — здоровые лица мужского пола, в возрасте от 25 до 40 лет. Провели оценку клинического течения делирия, показателей системы глутатиона и процессов перекисного окисления липидов в эритроцитах больных, оценку кислородно-транспортной функции организма методом непрямой калориметрии, оценку наличия гамма-гидроксимасляной кислоты в биологических средах по данным газового хроматографа с масс-спектрометрическим детектором.
Результаты. Установили повышение содержания восстановленного глутатиона к 7-м суткам на 50,3 (с 3,68±0,57 до 5,53±0,35 мкмоль/г), гемоглобина (Hb), активности антиоксидантных ферментов и ферментов, принимающих участие в восстановлении глутатиона из окисленной формы: глюкозо-6-фосфат дегидрогеназы — на 17,1 (с 3,68±0,26 до 4,31±0,41 мкмоль/гНb) и глутатион-редуктазы — на 14,9% (с 174,1±16,3 до 200,2±4,11 мкмоль/мин-гНb), снижение активации системы перекисного окисления липидов МДА на — 41,9% (с 7,78±1,06 до 4,52±0,28 нмоль/г Hb).
Заключение. Полученные данные доказали высокую эффективность сукцинат-содержащего препарата в отношении замедления прогрессирования клинического течения постинтоксикационного делирия за счет повышения содержания основного антиоксиданта клетки — восстановленного глутатиона.
Ключевые слова: острое отравление; постинтоксикационный делирий; 1,4-бутандиол; перекисное окисления липидов; система глутатиона; гипоксия; Цитофлавин
Введение
На сегодняшний день делирий относится к достаточно актуальным проблемам современной медицины [1-3]. Необходимо отметить, что данная проблема типична не только для нашей страны, о чем свидетельствуют многочисленные зарубежные публикации [4-6].
Делирий является одним из распространенных послеоперационных осложнений у пожилых пациентов, у лиц, страдающих распространенным кардиосклерозом и имеющих широкий спектр сопутствующей патологии [7, 8]. Одной из частых причин формирования делириозного синдрома у больных токсикологического профиля, поступающих в отделение реанимации и интенсивной терапии (ОРИТ), остается алкогольная зависимость [9].
Актуальность данного исследования обусловлена увеличением в общей структуре больных токсикологического профиля встречаемости острых отравлений прекурсором гамма-гидроксимасляной кислоты (ГОМК) — 1,4-бутандиолом (1,4-БД) [10, 11].
Известно, что 1,4-бутандиол, токсичность которого исследована недостаточно, относится к группе неэлектролитных промышленных спиртов [12]. В экспериментальных исследованиях на животных установлено, что при попадании внутрь спирт повышает проницаемость гематоэнцефалического барьера, снижает интенсивность тканевого дыхания, подвергается метаболическим изменениям с образованием его альдегидных и (или) кислотных метаболитов, приводящих к неравномерно выраженным дистрофическим изменениям клеток нервной ткани и отеку головного мозга. Наиболее значимые расстройства при интоксикации спиртом связаны с нарушением нейтротрансмиттеров мозга (ГАМК-эргических систем), обеспечивающих баланс процессов возбуждения и торможения [13]. Клинически доказано формирование тяжелых абстинентных состояний, делириозно-го синдрома у больных с систематическим употреблением токсиканта [14-17].
В научных исследованиях, отражающих патофизиологию ПД, обусловленного употреблением психоактивных веществ (ПАВ) и алкоголя, значительная роль отводится нарушению процессов свободнорадикального окисления и нейромаркерам [18, 19].
Остаются неизученными изменения состояния процессов перекисного окисления липидов (ПОЛ) и некоторых показателей глутатион-зависимой антиоксидантной системы и сопряженных биохимических систем в эритроцитах больных с отравлениями прекурсорами ГОМК (1,4-БД), осложненных ПД, а также оценка влияния на патологический процесс сукцинат-содержащего препарата.
Цель исследования — совершенствование интенсивной терапии острых отравлений 1,4-бутандиолом, осложненных развитием постинтоксикационного делирия.
Материал и методы
Анализировали эффективность лечения 40 мужчин с ПД в возрасте от 25 до 40 лет, находившихся в отделении реанимации и интенсивной терапии центра лечения острых отравлений многопрофильного стационара. Всех пациентов случайным образом поделили на две группы по характеру применяемой фармакотерапии: 20 пациентов (основная группа, 1-я группа) дополнительно к стандартной интенсивной терапии получили сукцинатсодержащий препарат Цитофлавин «ООО НТФФ Полисан, Санкт-Петербург», 40 мл ежедневно в разведении на 10% растворе глюкозы 2 раза в сутки внутривенно капельно, в течение 7 суток; 20 больных (группа пациентов без Цитофлавина, 2-я группа) — получали стандартную интенсивную терапию. Для сравнения обследовали 18 мужчин в возрасте от 25 до 40 лет (контрольная группа). Средний возраст пациентов 1-ой группы составил — 36,1±6,9 лет, 2-ой группы — 35,7±7,2 лет, мужчин контрольной группы — 35,9±7,4 лет, без значимых межгрупповых различий.
У всех больных с ПД состояние расценили как тяжелое. В биологических средах по данным газового хроматографа с масс-спектрометрическим детектором GCMS-QP2010 SE (Shimadzu, Япония) обнаружили ГОМК, выраженность делирия по шкале DRS-R-98 (Trzepacz и др.,1988) составила 20 баллов и более, стаж систематического употребления ГОМК — больше 1 месяца, тяжесть состояния по шкале Acute Physiology And Chronic Health Evaluation II (АРАСНЕ II) (Knaus W.A., 1985) — не более 10 баллов. Диагноз делириозного синдрома соответствовал Международной классификации болезней (МКБ-10) (WHO, 1992).
Исследование пациентов проводили с момента диагностики делириозного синдрома (1-е сутки) и далее на 3-е и 7-е сутки интенсивной терапии.
В биохимическом анализе крови (в эритроцитах пациентов) определяли показатели системы глутатиона и процессов ПОЛ: концентрацию восстановленного глутатиона (ВГ) — по методу G. L. Elman (1959), сульфгидрильных групп белков (СГ) — по Bel-lomo G. et all (1990), малонового диальдегида (МДА) — по M. Uchiyama (1978), активность глюкозо-6-фос-фат дегидрогеназы (Г-6-Ф-ДГ) — по A. Kornberg et al (1955), глутатион-редуктазы (ГР) — по I. Garlberg, B. Mannervik (1985), глутатион-пероксидазы (ГП) — по А. Н. Гавриловой и Н. Ф. Хмары (1986), каталазы — по М. А. Королюку (1988). Расчет активности ферментов производили на грамм гемоглобина (в гемолизате эритроцитов). Концентрацию гемоглобина определяли гемиглобинцианидным методом.
Для оценки динамики, выраженности и тяжести делириозного синдрома использовали психометрическую шкалу — DRS-R-98.
Оценку кислородно-транспортной функции организма проводили с помощью непрямого калориметра модели Quark RMR (COSMED Deutschland GmbH, Италия), изучали показатели — объем потребления кислорода (VO2, мл/мин) и объем выделения углекислого газа (VCO2, мл/мин).
Статистическую обработку полученных результатов осуществляли в программе Statistic for Windows (версия 10). Выполняли расчет статистики (M±SD, min-max, Me [Q25; Q75]). Для изучения динамики изменений параметров внутри групп (сравнение медианных значений параметров в различные моменты времени в пределах одной группы) использовали непараметрический метод — критерий Уилкоксона, для проведения межгрупповых сравнений медианных значений параметров использовали непараметрический критерий — U-критерий Манна-Уитни. Различия между изучаемыми признаками считали статистически значимыми, если p составлял 95 и более процентов (p<0,05).
Результаты и обсуждение
У пациентов, находящихся в психотическом состоянии в 1-е и 3-е сутки ПД наблюдали выраженные изменения баланса про — и антиоксидантных систем (табл. 1).
Таблица 1.
Показатели глутатион-зависимой антиоксидантной системы, сопряженных биохимических систем и активации процессов перекисного окисления липидов у больных с острыми отравлениями 1,4-БД (M±SD, Q25; Q75).
Table 1.
Parameters of glutathione-dependent antioxidant system, associated biochemical systems and lipid peroxidation activation in patients with acute 1,4-BD poisoni (M±SD, Q25; Q75).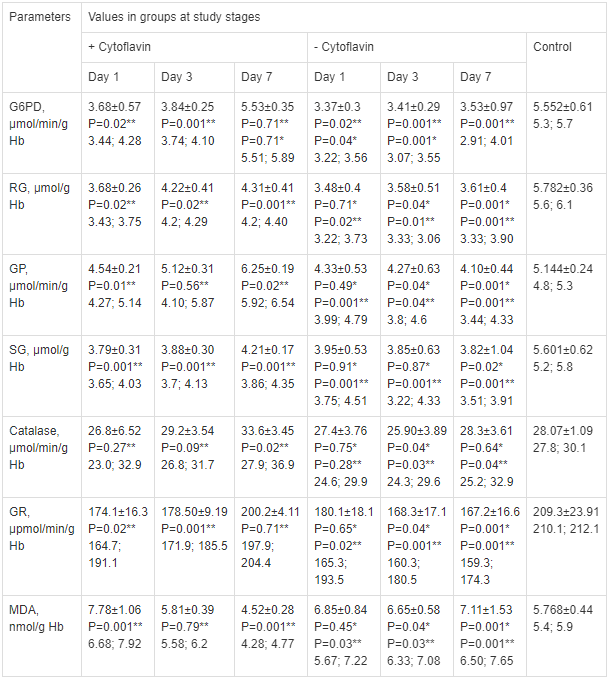 Note. * — P for intergroup difference (+/-Cytoflavin); **— P vs control group.
Note. * — P for intergroup difference (+/-Cytoflavin); **— P vs control group.
Примечание. Для табл. 1-3: Parameters — показатели; values in groups at study stages — значения в группах на стадиях исследования; day - сутки; G6PD — Гл-6ф-ДГ; RG — ВГ; GP — ГП; SG — СГ; GR — ГР; MDA — МДА. * — p межгрупповое отличие (+/-Cytoflavin); ** — р отличие по сравнению с контрольной группой.
Установили, статистически значимое снижение концентрации ферментов: ВГ — на — 54,9%, ГП — на — 13,2%, Гл-6ф-ДГ — на — 50,2%, СГ — на — 47,3%, ГР — на — 20,2% в эритроцитах больных с ПД, в сравнении с контрольной группой, в период 1-х суток наблюдения. В свою очередь, угнетения каталазы в изучаемый период не отмечали, как в 1-й, так и 2-й группах, в связи с чем, данный показатель в оценке ферментативного звена антиоксидантной системы являлся неинформативным.
Диагностировали статистически значимое и более выраженное в сравнении с остальными показателями угнетение активности фермента ГП в изучаемых группах в 1-е сутки наблюдения, обусловленное снижением уровня субстрата ГП реакции — ВГ и дефицитом НАДФ-H. Глутатион-пероксидазная активность в эритроцитах больных 1-й и 2-й групп снизилась до 88,3 и 84,2%, соответственно, по сравнению с этим показателем в группе здоровых лиц.
В период 3-х суток, в исследуемых группах больных с ПД наблюдали специфические отличия, характеризующие влияние сукцината на процессы активации свободнорадикального окисления и системы глутатиона, как ведущей составляющей системы антиоксидантной защиты. Диагностировали прямое влияние активации свободнорадикального окисления на концентрацию ферментов системы глутатиона (ВГ) и фермента Гл-6ф-ДГ, их содержание составило —3,33-3,06 мкмоль/г Hb и 3,07-3,55 мкмоль/ (мин-г Hb), соответственно, значительно ниже, чем в 1-й группе (4,2-4,29 мкмоль/ (мин-г Hb) и 3,74-4,10 мкмоль/(мин-г Hb), соответственно), (табл. 1).
Во 2-й группе к 3-м суткам лечения отмечали противоположную динамику. Выявили высокую уровень скорость протекания процессов ПОЛ — в 0,85 раза выше, чем у здоровых лиц. В эритроцитах больных установили более высокую концентрацию продуктов ПОЛ — в 1,14 раза выше, чем в 1-й группе. Тем не менее, благодаря сохранению резервов антиоксидантной мощности, критического уровня истощения системы антирадикальной защиты при ПД не наблюдали, концентрация МДА составила 5,58-6,2 нмоль/г Hb. Полученные результаты согласуются с данными, экспериментального исследования, которое свидетельствуют о том, что в критических состояниях, способность организма выдерживать процессы ПОЛ высокой интенсивности является основой резистентности к гипоксии [20].
Необходимо отметить, что в период 3-х суток, в 1-й группе, на фоне терапии «Цитофлавином», диагностировали уменьшение величины интенсивности протекания перекисных процессов в эритроцитах — снижение содержания МДА на 25,3% (p=0,003), статистически значимое повышение активности ВГ на 14,6% (p=0,02), ГП на 2,7% (p=0,03), в сравнении с 1-и сутками терапии. В свою очередь, в эритроцитах больных 1-й группы не наблюдали значительных изменений концентрация СГ, ГР и Гл-6ф-ДГ (табл. 2).
Таблица 2.
Внутригрупповая динамика изменений показателей глутатион-зависимой антиоксидантной системы, сопряженных биохимических систем и активации процессов ПОЛ у больных с острыми отравлениями 1,4-БД, осложненными ПД.
Table 2.
Intragroup changes of parameters of glutathione-dependent antioxidant system, associated biochemical systems and lipid peroxidation activation in patients with acute 1,4-BD poisoning complicated by PD.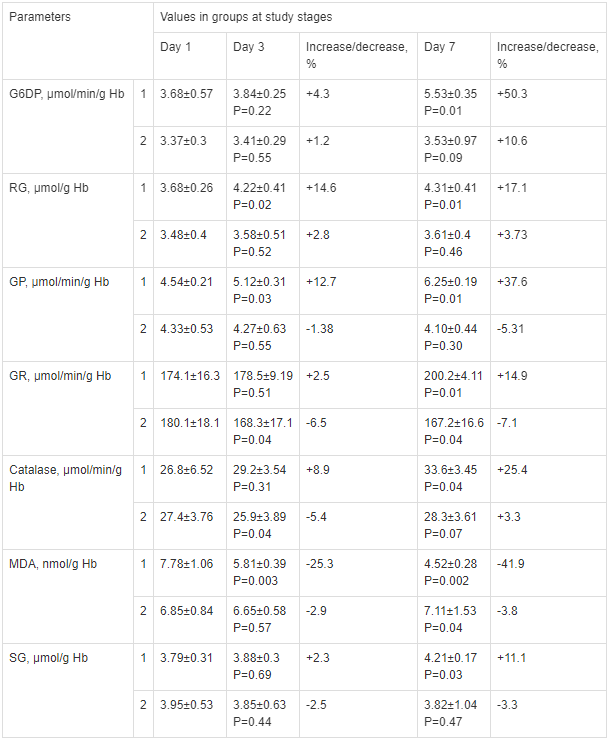 Note. Increase/decrease — percent of increase(+)/decrease(-) vs Day 1; for tables 2,3: 1 — patients taking Cytoflavin; 2 — patients not taking Cytoflavin; P — difference vs Day 1.
Note. Increase/decrease — percent of increase(+)/decrease(-) vs Day 1; for tables 2,3: 1 — patients taking Cytoflavin; 2 — patients not taking Cytoflavin; P — difference vs Day 1.
Примечание. Increase/decrease — коэффициент прироста/снижения в сравнении с 1-и сутками; для табл. 2, 3: 1 — группа больных с Цитофлавином; 2 — группа больных без Цитофлавина; p — отличие по сравнению с 1-и сутками терапии.
В ходе оценки кислородно-транспортной функции организма методом непрямой калориметрии диагностировали прирост потребления кислорода на 15,8% (p=0,002) к 3-м суткам у больных с ПД на фоне терапии «Цитофлавином» и снижение данного показателя во 2-й группе на 3,3% (p=0,24), в сравнении с 1-и сутками наблюдения (табл. 3).
Таблица 3.
Динамика показателей потребления кислорода и выделения углекислого газа у больных с ПД при острых отравлениях 1,4-БД.
Table 3.
Changes in oxygen consumption and carbon dioxide production in patients with PD and acute 1,4-BD poisoning.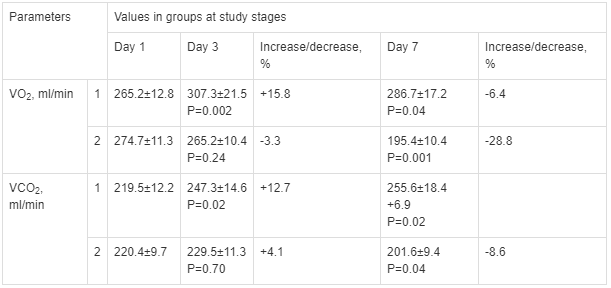 Note. VO2 — oxygen consumption; VCO2 — carbon dioxide production; P — differences vs Day 1; increase/decrease — percent of increase(+)/decrease(-) vs Day 1.
Note. VO2 — oxygen consumption; VCO2 — carbon dioxide production; P — differences vs Day 1; increase/decrease — percent of increase(+)/decrease(-) vs Day 1.
Примечание. VO2 — объем потребления кислорода; VCO2 — объем выделения углекислого газа; p — отличие по сравнению с 1-и сутками терапии; increase/decrease — коэффициент прироста и снижения в сравнении с 1-и сутками терапии.
К 7-м суткам применения сукцината в эритроцитах больных основной группы отмечали тенденцию к росту содержания ферментов Гл-6ф-ДГ на 50,3% (с 3,68±0,57 до 5,53±0,35 мкмоль/(мин-г Hb), ВГ на 17,1% (с 3,68±0,26 до 4,31±0,41 мкмоль/г Hb), ГП на 37,6% (4,54±0,21 до 6,25±0,19 мкмоль/(мин-г Hb)), ГР на 14,9% (с 174,1±16,3 до 200,2±4,11 мкмоль/(мин-г Hb)), снижение скорости протекания ПОЛ и уровня МДА на 41,9% (с 7,78±1,06 до 4,52±0,28 нмоль/г Hb). Во 2-й группе, в данном временном периоде, изменений концентрация ферментов ВГ, ГП, ГР и содержания МДА в эритроцитах больных, в сравнении с 1-и сутками, не диагностировали по причине активного влияния процессов свободнорадикального окисления на систему глутатиона (табл. 1)
Необходимо отметить, что наиболее выраженные симптомы делирия у больных выявляли на 3-е сутки от его начала. Общая выраженность симптомов ПД по шкале DRS-R-98, в данный период, в 1-й группе составила 26,7±4,8 балла и во второй — 25,9±4,1 балла, без достоверных межгрупповых отличий (p=0,75). В свою очередь, достоверное снижение общей выраженности ПД диагностировали у больных 1-й группы к 7-м суткам —до 18,1±4,3 балла, в сравнении со 2-й группой — 22,9±3,3 балла (p=0,03).
На фоне интенсивной терапии с использованием Цитофлавина выявили последовательность редукции психопатологической симптоматики. В клинической картине у больных 1-й группы к 7-м сутками диагностировали уменьшение, в первую очередь, тревожной симптоматики и двигательного беспокойства, затем, признаков дезориентировки и симптомов психотического уровня. В группе больных без использования Цитофлавина такой закономерности выявить не удалось. Несмотря на, проводимую терапию в клинической картине у больных 2-й группы сохранялись признаки делириозного синдрома с аллопсихической дезориентировкой, ярко выраженными симптомами тревоги и двигательного беспокойства на фоне искаженного восприятия окружающей действительности с преобладанием зрительных и слуховых галлюцинаторных переживаний разной интенсивности. Результаты выполненной работы согласуются с данными исследования Ливанова Г. А. и соавт. (2015), которые доказывают положительное влияние сукцинат-содержащего препарата на продолжительность и выраженность психических нарушений при интоксикационном делирии [21].
Заключение
Результаты работы свидетельствуют о выраженных метаболических нарушениях гипоксического характера при острых отравлениях 1,4-БД, осложненных ПД. В формировании данных нарушений особое место занимают процессы активации свободнорадикального окисления и нарушений функции системы антиоксидантной защиты, в том числе и системы глутатиона, как ведущей ее составляющей.
В свою очередь, полученные в настоящем исследовании данные демонстрируют высокую эффективность сукцинат-содержащего препарата «Цитофлавина» в отношении замедления прогрессирования клинического течения ПД, за счет повышения уровня основного антиоксиданта клетки — ВГ, восстановления тиолдисульфидного статуса клетки, повышения активности антиоксидантных ферментов (каталазы, ГП) и ферментов, принимающих участие в восстановлении глутатиона из окисленной формы (Гл-6ф-ДГ и ГР). Необходимо отметить влияние препарата на клиническое течение ПД с редукцией основных симптомов ПД к 7-м суткам терапии, благодаря восстановлению кислородзависимого дыхания с накоплением НАДФ-Н и макроэргических соединений, необходимых для синтеза ВГ, в тканях внутренних органов.
Полученные количественные данные оценки состояния системы антиперекисной защиты, скорости и интенсивности протекания процессов ПОЛ в эритроцитах больных могут использоваться как дополнительные критерии тяжести ПД при отравлении 1,4-БД.
Optimizing the Intensive Care Treatment of Delirium in Patients with 1,4-butanediol Intoxication
Andrey G. Sinenchenko, Alexey N. Lodyagin, Bair V. Butotsyrenov
Dzhanelidze Saint Petersburg Research Institute of Emergency Care 3, Budapeshtskaya St., Saint Petersburg 192242, Russia
Summary
The aim of the study is to explore the best intensive care strategies for acute 1,4-butanediol poisoning complicated by post-intoxication delirium.
Materials and methods. The data of the laboratory testing and treatment of 40 men with acute severe poisoning with 1,4-butanediol, complicated by post-intoxication delirium were analyzed. Twenty patients received succinate-containing drug, others were treated with conventional methods. The control group included 18 healthy male patients aged 25 to 40 years. Clinical course of delirium, parameters of glutathione system and lipid peroxidation in patients' red blood cells, oxygen transport function (by indirect calorimetry), gamma-hydroxybutyric acid level in the biological fluids by gas chromatography/mass spectrometry were evaluated during the study.
Results. An increases in levels of reduced glutathione by 50.3% by day 7 (from 3.68±0.57 to 5.53±0.35 pmol/g), hemoglobin (Hb), antioxidant enzymes and glutathione reduction enzymes were found; glucose-6-phosphate dehydrogenase increased by 17,1% (from 3.68±0.26 to 4.31±0.41 pmol/g Hb) and glutathione reductase increased by 15% (from 174.1±16.3 to 200.2±4.11 pmol/min/g Hb). At the same time, the MDA lipid peroxidation system activation was decreased by 41.9% (from 7.78±1.06 to 4.52±0.28 nmol/g Hb).
Conclusion. The obtained data proved high efficacy of a succinate-containing drug in slowing down the progression of post-intoxication delirium through increasing the level of the main cellular antioxidant, the reduced glutathione.
Keywords: acute poisoning; post-intoxication delirium; 1,4-butanediol; lipid peroxidation; glutathione system; hypoxia; Cytoflavin
Introduction
Currently, delirium is one of significant challenges of modern medicine [1-3]. Notably, this issue is common world-wide, as evidenced by numerous international publications [4-6].
Delirium is one of the most common postoperative complications in elderly patients with chronic coronary heart disease and a wide range of associated conditions [7, 8]. Alcohol addiction remains one of the frequent causes of delirium syndrome in intoxicated patients admitted to the intensive care unit (ICU) [9].
Relevance of this study is due to an increase in frequency of acute poisoning by the gamma-hydroxybutyric acid (GHA) precursor, 1,4-butanediol (1,4-BD), among the patients in toxicology wards [10, 11].
The 1.4-butanediol, whose toxicity has not been sufficiently investigated, is a nonelectrolyte industrial alcohol [12]. Ingestion of the alcohol was found to increase the permeability of the bloodbrain barrier, reduce the intensity of tissue respiration, undergo metabolic changes with the formation of its aldehyde and (or) acid metabolites, causing non-uniform dystrophic changes in nervous tissue cells and cerebral edema in animal experimental studies. The most significant disorders in this compound intoxication are related to the impaired function of brain neurotransmitters (GABAergic systems), which normally help maintaining the balance between excitation and inhibition [13]. The development of severe withdrawal or delirium syndrome in patients who regularly use the toxicant has been demonstrated clinically [14-17].
Studies on pathophysiology of post-intoxication delirium (PD) induced by psychoactive substances (PS) or alcohol have mainly focused on impaired free-radical oxidation processes and neurological markers [18, 19].
Changes in the lipid peroxidation (LPO) and some indicators of glutathione-dependent antioxidant system and associated biochemical systems in the red blood cells of patients with GHB (1,4-BD) precursor poisoning complicated by PD, as well as the assessment of efficacy of the succinate-contain-ing drugs in the treatment of such patients remain unexplored.
The aim of the study is to explore ways to improve the intensive care of acute 1,4-butanediol poisoning complicated by post-intoxication delirium development.
Materials and Methods
The efficacy of treatment of 40 men with PD aged 25 to 40 years admitted to the ICU of the Acute Poisoning Treatment Center of a general hospital was evaluated. All patients were divided into two groups based on the drugs they received. First, or main, group included 20 patients who in addition to the conventional intensive care were prescribed Cytoflavin (Cytoflavin succinate, Polisan Ltd, Saint-Petersburg, Russia) dosed 40 ml daily diluted in 10% dextrose6 administered intravenously twice a day for 7 days. The second group consisted of 20 men, who received conventional intensive care. Eighteen men aged 25 to 40 years served as the control group. The average age of the 1st group patients was 36.1±6.9 years, the 2nd group — 35.7±7.2 years, control group — 35.9±7.4 years, without significant intergroup differences.
All the patients with PD were assessed as being severely ill. GHB was found in biological fluids taken from them using the GCMS-QP2010 SE gas chromatograph with mass spectrometry (Shimadzu, Japan), delirium severity on DRS-R-98 scale (Trzepacz et al., 1988) was 20 points or more, the history of regular use of GHB was more than 1 month, the severity of their condition on the scale of Acute Physiology And Chronic Health Evaluation II (APACHE II) (Knaus W. A., 1985) was 10 points and less. The diagnosis of delirium corresponded to the International Classification of Diseases (ICD-10) (WHO, 1992).
The patients were studied from the moment of delirium diagnosis (Day 1) and further on Days 3 and 7 of intensive care.
The following clinical chemistry parameters of glutathione system and lipid peroxidation were measured in the serum or red blood cells: reduced glutathione (RG) by G. L. Elman method (1959), sulfhydril protein groups (SG) according to Bellomo G. et al (1990), malone dialdehyde (MDA) according to M. Uchiyama (1978), activity of glucose-6-phosphate dehydrogenase (G6PD) as per A. Kornberg et al. (1955), glutathione reductase (GR) based on I. Garlberg, B. Mannervik (1985) method, glutathione peroxidase (GP) based on A. N. Gavrilova and N. F. Khmara (1986), catalases according to M. A. Korolyuk (1988).
The enzyme activity was calculated per gram of hemoglobin in erythrocyte hemolysate. Hemoglobin concentration was determined by hemiglobincyanide method.
A psychometric scale DRS-R-98 was used to assess the evolution and severity of delirium.
The oxygen transport function was evaluated using an indirect calorimeter Quark RMR (COSMED Deutschland GmbH, Italy), the studied parameters included oxygen consumption (VO2, ml/min) and carbon dioxide production (VCO2, ml/min).
Statistical analysis of the results was performed using the Statistica for Windows software (version 10). The mean and standard deviation (M±SD, min-max, Me [Q25; Q75]). For studying the dynamics of changes inside the groups (comparison of median parameters at various time within the same group) we used the nonparametric Wilcoxon test, and for inter-group comparison of median parameters we used the non-parametric Mann-Whitney И-test. The difference was deemed significant at a p-value less than 0.05.
Results and Discussion
In psychotic patients on Days 1 and 3 of PD significant changes in the pro — and antioxidant systems balance were observed (tables 1).
A statistically significant decreases in enzyme activity in RBCs of patients with PD were found: RG — by 54.9%, GP — by 13.2%, G6PD — by 50.2%, SG — by 47.3%, GR — by 20.2% compared to the control group during the first day of observation. Meanwhile, there was no suppression of catalase activity between groups 1 and 2 in studied parameters, and this parameter was considered uninformative for the evaluation of the antioxidant system enzymes.
We diagnosed a significant inhibition of GP enzyme activity in the study groups during the 1st day of observation, which was caused by reduced level of RG (the GP reaction substrate) and a shortage of NADPH. Glutathione peroxidase activity in erythrocytes of the patients from groups 1 and 2 decreased to 88.3 and 84.2%, respectively, compared to the group of healthy volunteers.
On Day 3, the studied groups of patients with PD exhibited differences in effect of succinate on free-radical oxidation activation and glutathione system. The direct effect of free-radical oxidation activation on the activity of glutathione system (RG) and G6PD enzymes was as follows: 3.33-3.06 μmol/g Hb and 3.07-3.55 μmol/min/g Hb, respectively, that was considerably lower than in Group 1 (4.2-4.29 μmol/min/g Hb and 3.74-4.10 μmol/min/g Hb, respectively) (table 1).
In the group 2 the opposite pattern was observed by Day 3 of treatment. A high rate of lipid peroxidation was found which was 1.85-fold higher than in healthy individuals. The concentration of lipid peroxidation products in the red blood cells of patients was found to be 1.14 times higher than in Group 1. Nevertheless, due to preserved antioxidant protection capacities, there was no critical exhaustion of the antiradical protection system in PD, and the MDA concentration was 5.58-6.2 nmol/g Hb. The results corraborate the previous experimental study showing body’s ability to endure the high-intensity lipid peroxidation in critical illness, which is the cornerstone of resistance to hypoxia [20].
It is noteworthy that after 3 days of hospitalization reduced peroxidation processes in erythrocytes were found in the group 1 patients receiving Cytoflavin, i.e. MDA level decreased by 25.3% (P=0.003), while the RG activity increased by 14.6% (P=0.02) and GP activity increased by 2.7% (P=0.03) compared to the Day 1 of treatment. However, there were no significant changes in SG, GR and G6PD levels in erythrocytes of the group 1 patients (table 2).
During the evaluation of oxygen transport function by indirect calorimetry an increase in oxygen consumption by 15.8% (P=0.002) was detected by Day 3 in patients with PD receiving Cytoflavin and a decrease of this parameter in the group 2 patients by 3.3% (P=0.24), compared to Day 1 of study (table 3).
By Day 7 of succinate administration, there was a tendency to increased G6PD by 50.3% (from 3.68±0.57 to 5.53±0.35 pmol/min/g Hb), RG by 17.1% (from 3.68±0.26 to 4.31±0.41 μmol/g Hb), GP by 37.6% (4.54±0.21 to 6.25±0.19 pmol/min/g Hb), GR by 14.9% (from 174.1±16.3 to 200.2±4.11 pmol/min/g Hb), reduced lipid peroxidation rate and MSA level by 41.9% (from 7.78±1.06 to 4.52±0.28 nmol/g Hb) in the RBCs of the main group patients. In the group 2 patients, no changes in concentration of RG, GP, GR activity and MDA level were diagnosed in erythrocytes over the same time period compared to Day 1, presumably due to strong impact of free-radical oxidation on glutathione system (table 1).
The most severe delirium manifestations in patients were observed on Day 3 from its onset. The overall severity of PD on DRS-R-98 scale in this period in the group 1 was 26.7±4.8 points and in group 2 — 25.9±4.1 points with no significant intergroup differences (P=0.75). On the other hand, a significant decrease in the overall PD manifestations was diagnosed in patients of group 1 by Day 7: it was as low as 18.1±4.3 points vs 22.9±3.3 points in group 2 (P=0.03).
We identified a specific pattern of symptom regression in patients who received intensive treatment with Cytoflavin. By Day 7 the patients of the main group first demonstrated reduced anxiety and restlessness, then disorientation and psychotic symptoms subsided. In the group of patients not receiving Cytoflavin, these patterns were not evident. In spite of the intensive treatment, the Group 2 patients still had delirium with allopsychic disorientation, severe anxiety and restlessness associated with abnormal reality perception with predominance of visual and auditory hallucinations of different intensity. The results of our study corraborate the research data of Livanov G. et al. (2015) demonstrating the positive effect of succinate on the duration and severity of mental disorders in intoxication-induced delirium [21].
Conclusion
The study provided a strong evidence of severe hypoxia-induced metabolic alterations in acute 1,4-BD poisoning complicated by PD. The free-radical oxidation activation and abnormal functioning of antioxidant protection system, including glutathione system being its leading component, seem to contribute to the development of metabolic disorders.
In turn, the obtained data demonstrate a high efficiency of the succinate-containing Cytoflavin drug in slowing down the progression of PD due to an increased level of the main cellular antioxidant, RG, restoration of thiol disulfide cellular balance, increased activity of antioxidant enzymes (catalase, GP) and enzymes involved in the glutathione reduction from the oxidized form (G6PD and GR). The drug had a notable effect on the clinical course of PD and reduced the main symptoms by Day 7 post-treatment due to restored oxygen-dependent respiration with accumulation of NADPH and high-energy compounds necessary for RG production in the tissues.
The obtained quantitative data on the peroxidation protection system, rate and intensity of lipid peroxidation in patients' erythrocytes can be used as additional criteria of PD severity in patients with 1,4-BD poisoning.
Литература
1. Смирнов Е.С. Делирий. Эволюция взглядов. Российский психиатрический журнал. 2015; 5: 64-72.
2. Лихванцев В.В. Неспецифический делирий в отделении интенсивной терапии и реанимации. Анестезиология и реаниматология. 2015; 60 (2): 55-59.
3. Линев Д.В., Ярошецкий А.И., Проценко Д.Н., Гельфанд Б.Р Эффективность и безопасность дексмедетомидина, галоперидола и диазепама в лечении делирия: сравнительное исследование. Анестезиология и реаниматология. 2017; 62 (6): 442-448.
4. Sorensen H.J., Holst C., Knop J., Mortensen E.L., Tolstrup J.S., Becker U. Alcohol and delirium tremens: effects of average number of drinks per day and beverage type. Acta Psychiatr Scand. 2019; 139 (6): 518-525.
5. Campbell N.L. Deprescribing in the Pharmacologic Management of Delirium: A Randomized Trial in the Intensive Care Unit. J Am Geriatr Soc. 2019; 67 (4): 695-702.
6. Grover S, Ghosh A. Delirium Tremens: Assessment and Management. J Clin Exp Hepatol. 2018; 8 (4): 460-470.
7. Киреев С.С., Бадаква Т.Л., Чуканова ОА. Делирий в послеоперационном периоде (Обзор литературы). Вестник новых медицинских технологий. Электронное издание. 2019; 2: 44-60
8. Рубинчик В.Е., Кашерининов И.Ю., Баутин А.Е., Мазурок ВА. Терапия делириозного синдрома у пациентов кардиохирургического профиля в раннем послеоперационном периоде. Вестник интенсивной терапии имени А.И.Салтанова. 2019; 3: 77-83.
9. Сиволап Ю.П. Злоупотребление алкоголем и фармакотерапия алкоголизма. Неврология, нейропсихиатрия, психосоматика. 2014 (3): 4-9.
10. Плешаков А.А., Черкудинов Д.А. О наркотических свойствах оксибутирата натрия и его немедицинском использовании. Прикладная токсикология. 2012; 1 (7): 36-40.
11. Головко А.И., Леонтьева Л.В., Баринов В.А., Башарин В.А., Бони-тенко Е.Ю., Головко С.И., Иванов М.Б. Выявление «наркотиков изнасилования» в биологических средах жертв изнасилования. Биомедицинский журнал. 2013; 14: 706-724.
12. Заикина О.Л., Лодягин А.Н., Шилов В.В. Гамма-оксибутират и производные фентанила: химико-токсикологическое подтверждение отравлений. Судебная медицина. 2016; 2 (2): 112-113.
13. Stomberg M.W., Knudsen K., Stomberg H., Skarsater I. Symptoms and signs in interpreting gamma-hydroxybutyrate (GHB)intoxication — an explorative study. Scand J Trauma Resusc Emerg Med. 2014; (23): 22-27.
14. Busardo EP., Jones A.W. GHB pharmacology and toxicology: acute intoxication, concentrations in blood and urine in forensic cases and treatment of the withdrawal syndrome. Curr Neuropharmacol. 2015; 13 (1): 47-70.
15. Corstens D. Excited delirium syndrome after withdrawal from 10 days long recreationally used GHB. J Forensic Leg Med. 2018; (54): 74-75.
16. Beck R., Matanovic S.M., Zibar L. Gamma-hydroxybutyric acid, gamma-butyrolactone, and 1,4-butanediol addiction: a serious health threat. Arh Hig Rada Toksikol. 2019; 70 (2): 149-150.
17. Byard R.W., Cox M., Stockham P Blunt Craniofacial Trauma as a Manifestation of Excited Delirium Caused by New Psychoactive Substances. J Eorensic Sci. 2016; 61 (6): 1546-1548.
18. Березкин А.С., Говорин Н.В. Прогностическое значение некоторых показателей перекисного окисления липидов и нейроиммунных маркеров у больных с алкогольным делирием. Российский психиатрический журнал. 2014; 6: 56-60.
19. Сахаров А.В., Голыгина С.Е., Караваева Т.М., Максименя М.В. Показатели перекисного окисления, антиоксидантной защиты и нейромаркеры при синдроме отмены алкоголя (неосложненном и осложненном делирием). Наркология. 2019; 6 (18): 66-72.
20. Байбурина ГА., Нургалеева Е.А., Башкатов С.А. Взаимозависимость показателей про- и антиоксидантных систем мозга и крови после ишемического повреждения у крыс с разной устойчивостью к гипоксии. Медицинский вестник Башкортостана. 2015; 10 (58): 72-75.
21. Ливанов Г А., Лодягин А. Н., Батоцыренов Б. В., Лоладзе А. Т, Баранов Д. В., Неженцева И. В. Оптимизация интенсивной терапии алкогольного делирия. Общая реаниматология. 2015; 11 (5): 25-33.
References
1. Smirnov E.S. Delirium. The evolution of views. Rossijskij psikhiatricheskij zhurnal. 2015; 5: 64-72 [In Russ.].
2. Likhvantsev V V Nonspecific delirium in the intensive care and resuscitation department. Anestesiol. i reanimatol. 2015; 60 (2): 55-59 [In Russ.].
3. Linev D. V, Yaroshetsky A. I., Protsenko D. N., Gelfand B. R. The efficacy and safety of dexmedetomidine, haloperidol, and diazepam in the treatment of delirium: a comparative study. Anestesiol. i reanimatol. 2017; 62 (6): 442-448 [In Russ.].
4. Sorensen H.J., Holst C., Knop J., Mortensen E.L., Tolstrup J.S., Becker U. Alcohol and delirium tremens: effects of average number of drinks per day and beverage type. Acta Psychiatr Scand. 2019; 139 (6): 518-525.
5. Campbell N.L. Deprescribing in the Pharmacologic Management of Delirium: A Randomized Trial in the Intensive Care Unit. J Am Geriatr Soc. 2019; 67 (4): 695-702.
6. Grover S, Ghosh A. Delirium Tremens: Assessment and Management. J Clin Exp Hepatol. 2018; 8 (4): 460-470.
7. Kireev S.S., Badakva T.L., Chukanova O.A. Delirium in the postoperative period (literature review). Vestnik novyh meditsinskih tekhnologij. E-edition. 2019; 2: 44-60 [In Russ.].
8. Rubinchik VE., Kasherininov I.Yu., Bautin A.E., Mazurok V.A. Therapy of delirious syndrome in patients with a cardiac surgical profile in the early postoperative period. Vestnik intensivnoj terapii imeni A.I.Saltanova. 2019; 3: 77-83 [In Russ.].
9. Sivolap Yu.P. Alcohol abuse and pharmacotherapy of alcoholism. Nevrologiya, nejropsikhiatriya, psikhosomatika. 2014 (3): 4-9 [In Russ.].
10. Pleshakov A.A., Cherkudinov D.A. On the narcotic properties of sodium oxybutyrate and its non-medical use. Prikladnaya toksikologiya. 2012; 1 (7): 36-40 [In Russ.].
11. Golovko A.I., Leonteva L.V., Barinov V.A., Basharin VA., Bonitenko E.Yu., Golovko S.I., Ivanov M.B. Identifying «rape drugs» in the biological environments of rape victims. Biomeditsinskij zhurnal. 2013; 14: 706-724 [In Russ.].
12. Zaikina O.L., Lodyagin A.N., Shilov VV Gamma hydroxybutyrate and fentanyl derivatives: chemical-toxicological confirmation of poisoning. Sudebnaya meditsina.2016; 2 (2): 112-113 [In Russ.].
13. Stomberg M.W., Knudsen K., Stomberg H., Skarsater I. Symptoms and signs in interpreting gamma-hydroxybutyrate (GHB)intoxication — an explorative study. Scand J Trauma Resusc Emerg Med. 2014; (23): 22-27.
14. Busardo E.P., Jones A.W. GHB pharmacology and toxicology: acute intoxication, concentrations in blood and urine in forensic cases and treatment of the withdrawal syndrome. Curr Neuropharmacol. 2015; 13 (1): 47-70.
15. Corstens D. Excited delirium syndrome after withdrawal from 10 days long recreationally used GHB. J Eorensic Leg Med. 2018; (54): 74-75.
16. Beck R., Matanovic S.M., Zibar L. Gamma-hydroxybutyric acid, gamma-butyrolactone, and 1,4-butanediol addiction: a serious health threat. Arh Hig Rada Toksikol. 2019; 70 (2): 149-150.
17. Byard R.W., Cox M., Stockham P. Blunt Craniofacial Trauma as a Manifestation of Excited Delirium Caused by New Psychoactive Substances. J Eorensic Sci. 2016; 61 (6): 1546-1548.
18. Berezkin A.S., Govorin N.V. The prognostic value of some indicators of lipid peroxidation and neuroimmune markers in patients with alcoholic delirium. Rossijskij psikhiatricheskij zhurnal. 2014; 6: 56-60 [In Russ.].
19. Sakharov A.V, Golygina S.E., Karavaeva T.M., Maksimenya M.V. Indicators of peroxidation, antioxidant protection and neuromarkers for alcohol withdrawal syndrome (uncomplicated and complicated by delirium). Narkologiya. 2019; 6 (18): 66-72 [In Russ.].
20. Байбурина Г.А., Нургалеева Е.А., Башкатов С.А. The interdependence of indicators of pro- and antioxidant systems of the brain and blood after ischemic damage in rats with different resistance to hypoxia. Meditsinskij vestnik Bashkortostana. 2015; 10 (58): 72-75 [In Russ.].
21. Livanov G.A., Lodyagin A.N., Batotsyrenov B.V., Loladze A.T., Baranov D.V., Nezhentseva I.V. Optimization of Intensive Care of Patients with Delirium Tremens. General Reanimatology=Obshchaya Reanimatologiya 2015; 11 (5): 25-33 [In Russ.].
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)