Тактика ведения детей с затяжным кашлем
Статьи
Опубликовано в журнале:
«Российский вестник перинатологии и педиатрии » № 1, 2016
Е.В. Мелехина, О.Л. Чугунова, А.В. Горелов, А.Д. Музыка, Д.В. Усенко, Н.В. Каражас, М.Ю. Калугина, Т.Н. Рыбалкина, Р.Е. Бошьян
ФБУН «Центральный научно-исследовательский институт эпидемиологии» Роспотребнадзора; ГБОУ ВПО «Российский национальный исследовательский медицинский университет им. Н.И.Пирогова» Минздрава России; - ГУ «НИИ эпидемиологии и микробиологии имени Н.Ф. Гамалеи» РАМН, Москва
Представлены результаты комплексного обследования и лечения 514 детей, развивших кашель длительностью более 3 нед после перенесенного острого респираторного заболевания. Причиной затяжного кашля в большинстве случаев (62,8%) было сочетание инфекционной и соматической патологии. Среди соматической патологии наиболее часто встречались аллергические заболевания органов респираторного тракта (32,4%) и заболевания ЛОР-органов (27,4%). У 311 (60,5%) детей были выявлены маркеры микоплазменной (43,9%), герпесвирусной (42,2%), пневмоцистной (21,4%), хламидийной (6,25%) инфекции в виде моно- или микстинфекции. Проведение комплексной терапии с использованием препарата циклоферон дало положительный клинический эффект. На основании полученных данных разработан алгоритм диагностики и предложена тактика лечения детей с затяжным кашлем после перенесенной острой респираторной инфекции.
Ключевые слова: дети, кашель, интерфероноиндукторы, циклоферон, пневмоцистная инфекция.
Management tactics for children with persistent cough
E.V. Melekhina, O.L. Chugunova, A.V. Gorelov, A.D. Muzyka, D.V. Usenko, N.V. Karazhas, M.Yu. Kalugina, T.N. Rybalkina, R.E. Boshian
Central Research Institute of Epidemiology, Russian Federal Service for Supervision of Consumer Rights, Moscow; N.I. Pirogov Russian National Research Medical University, Ministry of Health of Russia, Moscow; N.F. Gamaleya Research Institute of Epidemiology and Microbiology, Russian Academy of Medical Sciences, Moscow
The paper presents the results of comprehensive examination and treatment in 514 children who have developed a persistent cough lasting for more than 3 weeks after acute respiratory disease. The cause of persistent coughing was a concurrence of infectious and somatic diseases in the majority of cases (62.8%). Among the somatic diseases, there were most common allergic diseases of respiratory organs (32.4%) and ENT diseases (27.4%). 311 (60.5%) children were found to have markers for Mycoplasma (43.9%), herpesvirus (42.2%), Pneumocystis (21.4%), and Chlamydia (6.25%) infections as mono- or mixed infections. Combination therapy with Cycloferon had a positive clinical effect. Based on the findings, the authors elaborated a diagnostic algorithm and proposed a treatment policy in children with a persistent cough after acute respiratory infection.
Key words: children, cough, interferon inducers, Cycloferon, pneumocystis infection.
Кашель является универсальным механизмом очищения бронхов от избытка слизи и инородных тел в условиях неэффективности мукоцилиарного аппарата и может быть симптомом различных заболеваний как инфекционной, так и неинфекционной этиологии. Каждый педиатр и инфекционист в своей повседневной практике встречается с пациентами, у которых сохраняется кашель длительнее трех недель после купирования основных явлений острого респираторного заболевания. Необходим клинический опыт врача и комплексный подход к таким пациентам для правильного обследования и установления окончательного диагноза.
Кашель в зависимости от его продолжительности разделяют на [1]:
- острый (продолжительность до 3 нед);
- подострый (продолжительность от 3 до 6 нед);
- хронический (продолжительность более 6 нед).
Причины различного по продолжительности кашля существенно разнятся. Так, острый кашель обусловлен прежде всего острыми респираторными заболеваниями и аспирацией инородных тел и жидкостей. Подострый кашель синдром у детей чаще связан с осложнениями ОРВИ на ЛОР-органы, сопровождающимися «синдромом постназального затекания» (риносинусит, аденоидит), с респираторными оппортунистическими инфекциями, коклюшем, нематодозами с миграцией личинок (аскаридоз, токсокароз). Хронический кашель достаточно часто бусловлен бронхиальной астмой, «синдромом постназального затекания», реже - хроническими бронхолегочными заболеваниями, гастроэзофагеальным рефлюксом, патологией нервной системы (тики) [2].
Дети с затяжным кашлем (более 3 нед) представляют, на наш взгляд, сложную группу как в диагностическом, так и в психологическом плане. Как правило, эти пациенты амбулаторного звена нуждаются в углубленном комплексном обследовании: от тщательного сбора дополнительного анамнеза до применения глубоких лабораторных, инструментальных методов и консультации врачей-специалистов.
Цель исследования: разработать и обосновать алгоритм обследования и лечения детей с затяжным кашлем после перенесенного острого респираторного заболевания. Для достижения поставленной цели были сформулированы следующие задачи исследования:
- установить частоту инфекционных и неинфекционных этиологических факторов в развитии затяжного кашля у детей после перенесенного острого респираторного заболевания;
- установить этиологическую структуру инфекционных факторов развития затяжного кашля у детей после перенесенного острого респираторного заболевания;
- разработать алгоритм обследования детей с затяжным кашлем после перенесенного острого респираторного заболевания в медицинских учреждениях различного уровня;
- обосновать необходимость включения препарата Циклоферон® в комплексную терапию детей с затяжным кашлем после перенесенного острого респираторного заболевания.
Характеристика детей и методы исследования
На базе клинико-диагностического центра при НИИ эпидемиологии и микробиологии им. Н.Ф. Гамалеи за период с 2007 по 2014 г. были амбулаторно обследованы 514 детей в возрасте от 10 мес до 15 лет (табл. 1). Основной жалобой пациентов был длительный (более 3 нед) и/или рецидивирующий кашель. Наиболее часто страдали мальчики - 314 (61,8%) старше 4 лет: от 4 до 7 лет - 236 (45,9%) детей, старше 7 лет - 176 (34,2%) детей. Распределение детей по возрасту представлено в табл. 2.
Обследование всех пациентов проводилось по следующему плану:
- физикальные методы обследования;
- рутинные лабораторные и инструментальные исследования (клинический анализ крови, рентгенография грудной клетки, ультразвуковое исследование органов брюшной полости);
- исключение туберкулеза (анализировались результаты реакций Манту и Диаскин теста, по показаниям проводилась консультация фтизиатра);
- исследование крови и слюны на выявление антигенов (методом непрямой реакции иммунофлюоресценции и/или полимеразная цепная реакция) и антител классов М, G и A (методом иммуноферментного анализа) к возбудителям оппортунистических инфекций: M. pneumoniae, Ch. pneumoniae, вирус простого герпеса (ВПГ-1,2), вирус Эпштейна-Барр (ВЭБ), цитомегаловирус (ЦМВ), вирус герпеса 6-го типа (ВГЧ-6);
- исследование крови и мокроты для выявления всех форм пневмоцист (цист, прецист и трофозоитов) в мазках, приготовленных из мокроты, выполнялось методом непрямой реакции флюоресценции - «ПневмоцистоФлюоАГдиагностика» (регистрационное удостоверение № ФСР 2009/ 06120). Для выявления IgM и IgG к пневмоцистам сыворотка больных исследовалась методом непрямого иммуноферментного анализа на твердой фазе с использованием пероксидазы хрена в качестве маркерного фермента с применением набора реагентов «ПневмоцистоСтрип» (регистрационное удостоверение №ФСР 2009/0619);
- суммарные антитела (методом реакция подавления гемаггмотинации) к B. pertussis, B. parapertussis;
- комплексное обследование на наличие глистно-паразитарных инвазий - аскаридоза, токсокароза, лямблиоза (микроскопия кала и определение суммарных антител в крови);
- консультации специалистов: аллерголога, гастроэнтеролога;
- при обнаружении маркеров пневмоцистной инфекции для исключения первичных и вторичных иммунодефицитных состояний сыворотку крови больных исследовали на антитела к ВИЧ, а также определяли уровень иммуноглобулинов классов А, М, G, Е методом иммуноферментного анализа.
Результаты и обсуждение
В результате проведенного обследования инфекционные причины затяжного кашля (патология верхних и нижних дыхательных путей) были установлены у 107 (20,8%) детей, неинфекционные (болезни желудочно-кишечного тракта - гастроэзофагальный рефлюкс, нарушения ЦНС - тики, болезни ЛОР-органов - синдром постназального затекания при риносинуситах) - у 84 (16,4%) больных (рис.1). Наиболее часто - у 323 (62,8%) больных выявлялось сочетание инфекционных и неинфекционных причин. Высокая частота одновременного участия инфекционных и неинфекционных причин в развитии затяжного кашля вполне объяснима с патогенетической точки зрения. Наличие аллергического воспаления является разрешающим фактором для реализации оппортунистических инфекций органов респираторного тракта. Результат воздействия микоплазменной, хламидийной, пневмоцистной и герпес-вирусной инфекций ведет к дальнейшему развитию иммунодефицитного синдрома, создавая, таким образом, порочный круг. У более 1/3 пациентов - 167 (32,4%) с затяжным кашлем при дополнительном обследовании были обнаружены аллергические заболевания респираторных органов. Именно эта составляющая была ведущей среди неинфекционных причин как в моноварианте - у 50 (59,5% в структуре соматических причин) детей, так и в сочетании с инфекционной патологией - у 117 (36,3% в структуре сочетанных причин) детей (рис. 2).
Таблица 1. Распределение обследованных детей по полу
| Срок обследования |
Число обследованных
детей |
Мальчики |
Девочки |
| абс. |
% |
абс. |
% |
| 2014г. |
54 |
34 |
63,0 |
20 |
37,0 |
| 2013г. |
27 |
18 |
66,7 |
9 |
33,3 |
| 2012г. |
22 |
11 |
50,0 |
11 |
50,0 |
| 2011г. |
26 |
16 |
61,5 |
10 |
38,5 |
| 2010г. |
75 |
43 |
57,3 |
32 |
42,7 |
| 2009г. |
118 |
81 |
68,6 |
37 |
31,4 |
| 2008г. |
74 |
38 |
51,4 |
36 |
48,6 |
| 2007г. |
118 |
73 |
61,9 |
45 |
38,1 |
| Всего |
514 |
314 |
61,8 |
200 |
38,2 |
Таблица 2. Распределение обследованных детей по возрасту
| ВОЗРАСТ |
Количество детей |
| абс. |
% |
| До 1 года |
7 |
1,4 |
| От 1 года до 4 лет |
95 |
18,5 |
| От 4 до 7 лет |
236 |
45,9 |
| Старше 7 лет |
176 |
34,2 |
| Всего |
514 |
100 |
На втором месте по частоте выявления - 141 (27,4% всех пациентов) - фигурировали осложнения ОРВИ со стороны ЛОР-органов. При этом, у 120 детей при обследовании были выявлены маркеры различных инфекций. Гастроэзофагеальный рефлюкс был диагностирован у 77 (15,1 %) детей (у 9 пациентов в виде монопричины, у 68 - в сочетании с инфекционными агентами), психогенный кашель (тики) - у 8, инородное тело дыхательных путей - у 2. У трех детей с врожденными пороками верхних и нижних дыхательных путей были выявлены маркеры оппортунистических инфекций. У 9 детей инфекционная патология сочеталась с органическим поражением центральной нервной системы.
Основными инфекционными этиологическими факторами ларингитов, трахеитов и бронхитов, протекающих с кашлем длительностью 3 нед, были респираторный микоплазмоз, коклюш и паракоклюш, а также хламидийная и пневмоцистая инфекции. Течение герпесвирусной инфекции приводило к формированию патологии ЛОР-органов с развитием синдрома постназального затекания. Глистно-паразитарные инвазии (токсокароз, аскаридоз, лямблиоз) встречались реже и способствовали возникновению аллергической патологии органов респираторного тракта.
Рис. 1. Причины кашля длительностью более 3 нед у детей, наблюдавшихся амбулаторно (n=514).
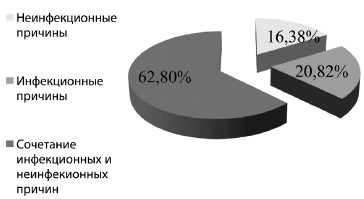 Рис. 2. Частота выявления аллергических заболеваний дыхательных путей у детей c затяжным кашлем (n=514)
Рис. 2. Частота выявления аллергических заболеваний дыхательных путей у детей c затяжным кашлем (n=514)

Микоплазменная инфекция занимала лидирующее положение по частоте выявления и была диагностирована у 226 (43,9 %) детей, что соответствует ранее опубликованным данным других авторов [3-5]. Респираторный микоплазмоз выявлялся в виде как моноинфекции (48,1%), так и микст-инфекций (40,7%) преимущественно в сочетании с пневмоцистозом и коклюшем, а также в сочетании с аллергической патологией (11,2% наблюдений). Клинически течение ларинготрахеита и обструктивного бронхита микоплазменной этиологии носило рецидивирующий характер и у 1/3 детей сопровождалось длительным субфебрилитетом.
Второй по значимости инфекционной причиной развития затяжного кашлевого синдрома у детей явилась инфекция Pneumocystis carinii/jiroveci. Всего по результатам обследования активная форма пневмоцистоза была выявлена у 110 детей (80 мальчиков и 30 девочек), что составило 21,4% всех детей с затяжным кашлем. Из них моноинфекция была диагностирована у 28 (25,45 %) детей. У 26 (23,6%) пациентов с пневмоцистозом были выявлены маркеры более чем двух инфекционных заболеваний. Клинически у всех детей этой группы имели место выраженный астеновегетативный синдром с длительным субфебрилитетом, явления ларинготрахеита, трахеита и обструктивного бронхита.
Возбудитель пневмоцистоза известен как классический оппортунист, имеющий выраженный тропизм к тканям дыхательных путей. На сегодняшний день считается, что пневмоцисты занимают промежуточное положение в классификации грибов между фикомицетами и высшими грибами, несмотря на отсутствие эффекта от терапии пневмоцистоза противогрибковыми препаратами [6].
Среди клинически здоровых людей встречается большое количество серопозитивных лиц по отношению к пневмоцисте [7, 8]. Это неудивительно, так как путь передачи инфекции - воздушно-капельный и ингаляционный, а источником является больной человек или носитель. Pneumocystis carinii/ jiroveci не имеет высокой инвазивности, но попав в дыхательные пути, может длительное время сохраняться там, активизируясь лишь при снижении резистентности организма [9]. Особенную опасность этот микроорганизм приобретает для иммунокомпрометированных групп пациентов, вызывая фатальные поражения легочной ткани у недоношенных новорожденных, ВИЧ-инфицированных, лиц с гемобластозами и после трансплантации органов [10-13]. Полученные нами данные частоте выявления пневмоцистной инфекции у ВИЧ-негативных пациентов совпадают с исследованиями Н.А. Савицкой (2010) [14], в которых было показано, что пневмоцистоз встречается у 22,4% детей имеющих рецидивирующие инфекции органов респираторного тракта. У 110 детей с верифицированной пневмоцистной инфекцией в клинической картине ведущими симптомами были длительный кашель и субфебрильная лихорадка. Чаще кашель носил непродуктивный или малопродуктивный характер - у 92 (83,6%) детей и 36 (16,4 %) соответственно. Приступообразный, коклюшеподобный кашель встречался у 12 (10,9 %) пациентов, чаще в дневное время, чем в вечернее. Грубый, лающий кашель с явлениями ларингита был у 24 (21,8 %) детей, бронхообструктивный синдром - у 26 (23,6 %), у остальных 48 (43,7 %) пациентов кашель был малопродуктивный, отмечались проявления ларинготрахеита.
В аускультативной картине (исключая бронхообструктивный синдром) сложно выделить какие-либо особенности, кроме жесткого дыхания и единичных сухих хрипов на вдохе. У ряда пациентов при аускультации патологических изменений выявлено не было.
Пневмоцистоз в виде моноинфекции был диагностирован у 28 (25,45 %) детей, но чаще выявлялся как микстинфекция у 82 (74,55%) детей. Наиболее часто пневмоцистоз сочетался с микоплазменной инфекцией у 54 (49,1 %) пациентов. Гораздо реже - с хламидийной (6 детей). У 25 (22,7%) детей с пневмоцистозом были диагностированы активные формы герпесвирусных инфекций (ЦМВ, ВЭБ, ВГЧ-6), у 13 (11,8%) детей - глистно-паразитарные инвазии (7 детей с аскаридозом, 4 - с лямблиозом, 2 - с токсо-карозом); сочетание с коклюшем мы установили у 12 (10,9%) детей. У 26 (23,6%) детей с пневмоцистозом были выявлены маркеры более чем двух инфекционных заболеваний.
У большей части детей с монопневмоцистной инфекцией - у 17 (60,7%) - была выявлена аллергическая патология: у 15 детей - органов респираторного тракта, у 2 - пищевая аллергия. Всего в результате проведенного обследования у 53 (48,18%) пациентов с пневмоцистозом (как моно-, так и микстинфекции) были выявлены различные аллергические заболевания. При этом на момент обращения к врачу-инфекционисту диагноз бронхиальной астмы был установлен аллергологом только у 14 детей. Это говорит о недооценке родителями и лечащими врачами роли аллергического воспаления в развитии затяжного кашля у детей. Необходим комплексный подход к обследованию и терапии этой группы пациентов.
Таким образом, пневмоцистоз хотя и был выявлен у 110 (21,4 %) из 514 ВИЧ-негативных детей с затяжным кашлем, но в виде монопричины ларинготрахеитов встречался всего у 11 (2,14%) детей. В остальных случаях пневмоцистная инфекция сочеталась с аллергической патологией, другими инфекционными агентами (респираторный микоплазмоз, герпес-вирусные инфекции).
Маркеры хронических герпесвирусных инфекций (ЦМВ, ВЭБ, ВГЧ-6) были выявлены у 217 (42,2%) детей с затяжным кашлем. Большинство из этих пациентов наблюдались оториноларингологами по поводу хронической инфекции ЛОР-органов (тонзиллит, аденоидит), приводящей к формированию синдрома постназального затекания. В клинической картине были характерны поли-лимфоаденопатия, гепатолиенальный синдром, симптомы хронической ЛОР-инфекции (гранулярный фарингит, гипертрофия небных миндалин, аденоиды), длительный субфебрилитет (у половины детей). В аускультативной картине преобладали проводные хрипы.
Коклюшная и паракоклюшная инфекции были выявлены у 77 (14,9%) детей. В том числе у 40 пациентов была диагностирована моноинфекция, а у 37 - одновременно определялись маркеры других инфекций (микоплазменной, пневмоцистной и герпесвирусной). Кашель у таких детей носил приступообразный характер и был выражен в ночные часы. Такой низкий процент выявления коклюшной и паракоклюшной инфекций у детей с затяжным кашлем в наших наблюдениях связан с особенностями контингента. Большинство обратившихся больных были неоднократно осмотрены участковыми врачами-педиатрами и обследованы в условиях районной поликлиники. Поэтому пациенты с коклюшной инфекцией преимущественно были выявлены на более ранних этапах наблюдения.
У 77 (14,9%) обследованных детей были диагностированы глистно-паразитарные инвазии - аскаридоз, лямблиоз и токсокароз. У этой группы пациентов чаще отмечались явления атопического дерматита. У детей с нематодозами кашель имел прогредиентное течение и носил преимущественно ночной характер.
Наиболее редко из инфекционных причин затяжного кашля встречался респираторный хламидиоз - у 32 (6,25%) детей.
Таким образом, у детей с затяжным кашлем после перенесенного острого респираторного заболевания основными этиологическими факторами воспалительного процесса в органах респираторного тракта были:
- респираторный микоплазмоз;
- хронические герпесвирусные инфекции;
- пневмоцистоз;
- коклюш и паракоклюш;
- глистно-паразитарные инвазии;
- респираторный хламидиоз.
Маркеры инфекций, длительное персистирование которых в организме человека ведет к вторичным изменениям иммунной системы (микоплазменная, пневмоцистная, хламидийная и герпесвирусная) были выявлены в общей сложности у 311 (60,5%) детей с затяжным кашлем после перенесенного острого респираторного заболевания. Характерно сочетание нескольких инфекционных агентов у одного больного. Наиболее часто встречались сочетания инфекций герпесвирусной и микоплазменной, микоплазменной и коклюша, микоплазменной и пневмоцистной, герпесвирусной и микоплазменной, глистно-паразитарной инвазии и другие варианты в меньшем количестве.
На основании результатов обследования 514 детей в течение 7 лет наблюдения нами был разработан алгоритм обследования детей с затяжным кашлевым синдромом (рис.3). Обследование детей должно проводиться в несколько этапов с подключением медицинских учреждений, специалистов и методов исследования различного уровня.
I этап. Проводится в условиях районной поликлиники и включает сбор анамнеза, физикальный осмотр пациента и рутинные лабораторные и инструментальные исследования. Задачи диагностического поиска, решаемые на данном этапе, включают:
- выявление субфебрилитета, симптомов длительной интоксикации. Для определения типа температурной кривой необходимо измерение температуры тела пациента в двух точках (на коже и слизистых) каждые 3 ч в течение дня и через 30 мин после засыпания (только на коже) в течение 3 сут;
- определение уровня поражения органов респираторного тракта: верхние или нижние дыхательные пути. Обязательный осмотр ЛОР-органов;
- исключение туберкулеза (анализ результатов туберкулинодиагностики (проба Манту) и иммунодиагностики (Диаскинтест), консультация фтизиатра);
- выявление симптомов заболеваний других органов и систем, при которых возможно появление кашля;
- болезни желудочно-кишечного тракта;
- аллергические заболевания;
- заболевания ЦНС;
- обязательное проведение рентгенографии органов грудной клетки в двух проекциях для исключения пороков развития и инородных тел.
II этап. Проводится в условиях клинико-диагностического центра. Задачей диагностического поиска является этиологическая расшифровка воспалительного процесса, в том числе:
- комплексное обследование на наличие маркеров Pneumocystis carinii/jirovecihominis, M.pneumoniae, Ch. pneumoniae, ВПГ-1,2, ВЭБ, ЦМВ, ВГЧ-6), в том числе обнаружение возбудителей в биологическом материале - кровь и слюна;
- определение уровня суммарных антител к B. pertussis, B. parapertussis. На поздних сроках заболевания исследование материала от больного на обнаружение возбудителя коклюша и паракоклюша является малоинформативным;
- комплексное обследование на наличие глистно-паразитарных инвазий (аскаридоза, токсокароза, лямблиоза);
- обследование на аллергические заболевания.
III этап. Проводится в условиях клинико-диагностического центра с использованием высокотехнологичных методов обследования больного:
- консультации специалистов: оториноларинголога, аллерголога, гастроэнтеролога, невропатолога;
- фиброэзофагогастроскопия;
- при обнаружении маркеров пневмоцистной инфекции - исследование сыворотки крови больных на наличие антител к ВИЧ, уровня общих иммуноглобулинов А, М, G, Е (для исключения первичных и вторичных иммунодефицитных состояний).
Несмотря на определенные клинические особенности протекания затяжного кашля различной инфекционной этиологии, окончательный диагноз может быть установлен только после получения данных комплексного обследования. Антибактериальная и противопаразитарная терапия должна назначаться у этой группы пациентов только в соответствии с установленной этиологией патологического процесса.
При подборе комплексного лечения детей с затяжным кашлем после этиологической верификации диагноза мы придерживались классических принципов назначения симптоматической, патогенетической и этиотропной терапии (рис.4). Так как у обследованной группы пациентов ведущим длительным симптомом был кашель, то к моменту обращения большинство из них уже получали какие-либо противокашлевые средства. Чаще всего это были ненаркотические противокашлевые препараты центрального действия и отхаркивающие препараты растительного происхождения с недостаточным эффектом, что и послужило поводом для обращения на консультативный прием.
Всем обследованным нами пациентам в составе комплексной терапии были назначены средства, влияющие на кашлевой рефлекс. Подбор препаратов осуществлялся индивидуально в каждом конкретном случае, с учетом характера кашля и сопутствующей патологии. Так, противокашлевые ненаркотические препараты центрального действия (бутамират, окселадин) рекомендуются пациентам с подтвержденной коклюшной и паракоклюшной инфекцией, муколитики прямого действия, мукорегуляторы (карбоксицистеин) и противокашлевые препараты периферического действия (отхаркивающие средства) - больным с хронической ЛОР-патологией, синдромом постназального затекания. При назначении муколитической терапии детям с малопродуктивным кашлем при явлениях ларинготрахеита отдают предпочтение формам препаратов для ингаляционного введения через компрессорный небулайзер.
Рис. 3. Алгоритм обследования детей с затяжным кашлем
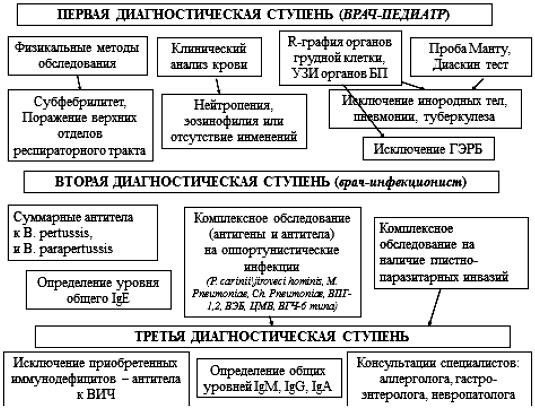
БП - брюшная полость; ГЭРБ - гастрофарингеальная рефлюксная болезнь.
Назначение этиотропной терапии, к которой относятся антибактериальные препараты, противовирусные средства и антипаразитарные, проводилось детям только после этиологической расшифровки диагноза. Однако на момент обращения около 1/5 детей с затяжным кашлем, находившихся под нашим наблюдением, получали антибактериальную терапию без эффекта или с частичным эффектом. Наиболее часто это были защищенные пенициллины и препараты группы макролидов, реже - цефалоспоринового ряда.
Всем детям с подтвержденной микоплазменной инфекцией (226 детей: 131 мальчик и 95 девочек) была назначена антибактериальная терапия. Препаратами выбора служили кларитромицин, джозамицин, азитромицин в возрастных дозировках, курсом от 10 до 14 дней в сочетании с иммунотропной терапией препаратами рекомбинантных интерферонов и быстрых индукторов интерферона [3-5, 15]. Таким образом, курсы кларитромицина в дозе 15 мг/ кг в сутки в течение 10-14 дней получили 112 детей, вильпрафен в дозе 40-50 мг/кг в сутки в течение 10-14 дней - 96 детей и азитромицин в дозе 10 мг/кг в сутки в течение 5 - 7 дней - 18 детей.
При установлении диагноза пневмоцистоза применялись препараты метронидазольной группы (метронидазол, тинедазол) и сульфаниламидные лекарственные средства (бисептол, бактрим). В качестве стартовой терапии сульфаниламидные препараты назначались в дозе 30 мг/кг в сутки по триметоприму. При сочетании пневмоцистной инфекции с глистно-паразитарными инвазиями, а также в случаях, когда в анамнезе отмечались аллергические реакции на препараты сульфаниламидной группы, терапию пневмоцистоза начинали с метронидазола из расчета 15 мгна 1 кг массы тела в сутки. Курс терапии составлял от 14 до 21 дня.
Учитывая тот факт, что маркеры оппортунистических инфекций (микоплазменной, хламидийной, пневмоцистной и герпесвирусной), формирующих заболевание на фоне снижения иммунной реактивности организма, выявлены более чем у половины обследованных детей (у 60,5%), комплексная терапия должна включать не только этиотропный компонент, но и иммуномодулирующую составляющую. В проведенном нами исследовании у пациентов с диагностированной пневмоцистной инфекцией обязательно исключались первичные и вторичные иммунодефицитные состояния. Было проведено исследование сыворотки крови на антитела к ВИЧ, а также определение уровня IgA, IgM, IgG. По данным обследования выявлено снижение уровня сывороточного IgA менее чем в 2 раза у 7 детей. Исследование базового интерферонового статуса было проведено у 9 детей и включало определение уровня сывороточного интерферона, а также спонтанной и митогениндуцированной продукции α- и γ-интерферона. Среди обследованных на интерфероновый статус детей у 6 пациентов пневмоцистоз сочетался с герпесвирусной инфекцией и у 5 пациентов - с респираторным микоплазмозом.
Рис. 4. Принципы терапии детей с затяжным кашлем
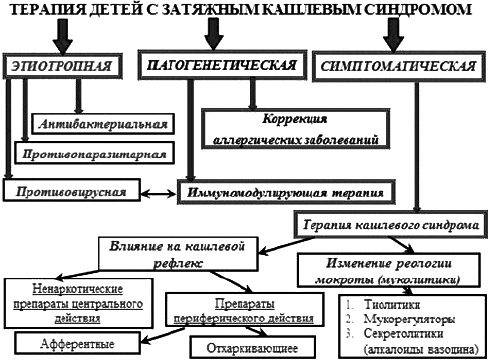
При выборе иммуномодулирующей терапии у детей с затяжным кашлем мы учитывали: высокую частоту развития аллергических заболеваний у этих пациентов (32,4%), в том числе бронхиальной астмы, а также высокую частоту выявления маркеров инфекций, протекающих с изменением интерферонового статуса (микоплазменной - 43,9%, герпесвирусной - 42,2%, пневмоцистной-21,4%). Следовательно, в комплексную терапию детей с затяжным кашлем после перенесенного острого заболевания необходимо включать препараты, воздействующие на звенья врожденного и приобретенного иммунитета и имеющие противовирусный эффект. Кроме того, было необходимо, чтобы иммуномодулирующий препарат хорошо сочетался с антипаразитарной терапией при одновременном приеме. С учетом представленных выше данных в терапии больных с затяжным кашлем нами был использован рекомбинантный интерферон-α2Ь ректально (у детей до 4 лет) и низкомолекулярный индуктор интерферона - циклоферон (у детей старше 4 лет).
Циклоферон (N-метилглюкаминакридонацетат - является низкомолекулярным индуктором интерферона 1-го и 2-го типов, обладающим рядом важных фармакологических свойств (низкой токсичностью, отсутствием метаболического расщепления в печени, а также аллергенного, мутагенного, эмбриотоксического воздействия и кумулирования в организме) [16]. Циклоферон начинает индуцировать продукцию интерферона через 4-8 ч, пик достигается через 8 ч, постепенно снижаясь к 24 ч с момента приема препарата. Его интегральное действие на организм при ОРВИ обусловлено противовирусной активностью и иммуномодулирующим эффектом. Прямое противовирусное действие препарата нарушает репликацию вирусов, блокирует инкорпорацию вирусных ДНК и РНК в капсиды, увеличивает количество дефектных вирусных частиц, снижает вирус-индуцированный синтез белка в клетках. В результате биофармацевтических и клинических исследований установлено, что циклоферон обладает выраженной иммуномодулирующей активностью, воздействуя на иммунный статус организма, нормализуя выработку интерферона как при иммунодефицитных, так и при аутоиммунных состояниях. Именно поэтому препарат включен в стандарт лечения состояний, сопровождающихся развитием вторичного иммунодефицита. Его иммунорегуляторные свойства опосредуются через активацию γ-интерферона. При повышении его выработки циклоферон активирует клеточный и гуморальный иммунный ответ (Th1/Th2) [17].
На большом количестве клинических наблюдений В.П. Дриневским и соавт. (2008) была показана высокая эффективность циклоферона в комплексной терапии оппортунистических инфекций органов респираторного тракта [15]. Кроме того, опыт безопасного применения циклоферона у детей и взрослых с бронхиальной астмой [18-20] крайне важен в связи с выявленной нами высокой частотой сочетания пневмоцистоза с аллергическими заболеваниями органов респираторного тракта у детей.
Учитывая вышеизложенное, мы применили в комплексной терапии 311 детей с затяжным кашлем, у которых были выявлены маркеры активных оппортунистических инфекций, препараты, влияющие на систему интерферонов. Этиологическая структура затяжного кашля у детей, получивших иммунокорригирующую терапию, представлена в табл. 3. Нами использовались препараты рекомбинантного интерферона-α2Ь ректально в дозах 125000 МЕ или 150000 МЕ 2 раза в день в течении 10 дней, затем по 125000 МЕ или 150000 МЕ 1 раз в день через день еще 10 свечей у 271 ребенка в возрасте до 4 лет. Циклоферон был применен у детей старше 4 лет в таблетках (1 таблетка - 150 мг) в возрастной дозе (1-2-3 таблетки) по схеме 1, 2, 4, 6, 8, 11, 14, 17, 20, 23 дни.
Одновременно всем детям с пневмоцистной инфекцией проводился курс антипаразитарной терапии. Курс антибактериальной терапии детям с микоплазменной и хламидийной инфекциями подключали только в случае обнаружения маркеров активной инфекции (IgA и/или антигенов в крови методом полимеразной или непрямой реакцией иммунофлюоресценции). Детям с герпесвирусной инфекцией дополнительная терапия не назначалась.
В ходе терапии родители 5 детей предъявляли жалобы на беспокойство детей, связанное с применением свечей, содержащих масло какао. Все дети, получавшие циклоферон, отмечали хорошую переносимость препарата. Обострений аллергических заболеваний не наблюдалось.
Таблица 3. Этиологическая структура затяжного кашля у детей получивших иммунокорригирующую терапию
| Этиология |
Количество детей |
| абс. |
% |
| Микоплазменная инфекция |
108 |
34,7 |
| Пневмоцистная инфекция |
28 |
9 |
| Герпесвирусная инфекция |
30 |
9,6 |
| Хламидийная инфекция |
12 |
3,8 |
| Микстинфекции |
133 |
42,9 |
| Всего |
311 |
100 |
На фоне комплексного лечения у всех детей был отмечен положительный клинический эффект в виде нормализации субфебрильной терапии и купирования/уменьшения кашля. У 12 пациентов с пневмоцистной инфекцией (4 ребенка до 4 лет и 8 детей, старше 4 лет) кашель сохранялся после окончания терапии. У данной группы детей имели место сопутствующие аллергические заболевания, и они были направлены на консультацию к аллергологу для подбора дальнейшей терапии.
Выводы
Длительный кашель после перенесенного острого респираторного заболевания чаще развивается у мальчиков (61,8%) старше 4 лет. Причиной подобного состояния чаще всего - в 62,8% случаев - является сочетание инфекционных и неинфекционных факторов. Среди соматической патологии лидируют аллергические заболевания органов респираторного тракта.
В этиологической структуре инфекционных причин затяжного кашля у детей наиболее значимы микоплазменная инфекция (43,9%), герпесвирусная инфекция (42,2%) и пневмоцистная инфекция (21,4%).
Комплексное амбулаторное обследование детей с затяжным кашлем после перенесенного острого респираторного заболевания должно проводиться в несколько этапов с подключением медицинских учреждений, специалистов и методов исследования различного уровня. Несмотря на определенные клинические особенности протекания затяжного кашля различной инфекционной этиологии, окончательный диагноз может быть установлен только после получения данных комплексного обследования.
Учитывая ведущую роль оппортунистических инфекций (60,5%) в сочетании с аллергическими заболеваниями (32,4%) в формировании затяжного кашля у детей необходимо включать в комплексную терапию этой группы пациентов препарат циклоферон®.
Литература - Таточенко В.К. Болезни органов дыхания у детей. М: ПедиатрЪ 2012; 479. (Tatochenko V.K. Diseases of the respiratory system in children. Moscow: Pediatr, 2012; 479.)
- Зайцева О.В. Кашель у детей: дифференциальный диагноз. Рациональный выбор терапии. Руководство для врачей, М 2008; 57. (Zajceva O.V. Cough in children: the differential diagnosis. Rational choice of therapy. A guide for physicians. M 2008; 57).
- Заплатников А.Л., Короид Н.В., Глухарева Н.С. Микоплазменная инфекция в респираторной патологии у детей. Атмосфера. Пульмонол и аллергол 2011; 3; 42: 1-5. (Zaplatnikov A.L., Koroid N.V., Gluhareva N.S. Mycoplasma infection in respiratory pathology in children. Atmosfera. Pul'monol i allergol 2011; 3: 42: 1-5.)
- Хаддисова М.К. Клинико-лабораторные особенности, вопросы терапии микоплазменной инфекции у детей с респираторной патологией. Автореф. дис. ... канд. мед. наук. М 2013; 25. (Haddisova M.K. Clinical and laboratory features, the issues of treatment of Mycoplasma infection in children with respiratory pathology. Avtoref. dis. ... kand. med.nauk. M 2013; 25.)
- Василевский И.В. Современные подходы к лечению хламидийно-микоплазменной инфекции у детей. Медицинские новости 2008; 2: 10-16. (Vasilevskij I.V. Modern approaches to the treatment of Chlamidia-Mycoplasma infection in children. Medicinskie novosti 2008; 2: 10-16.)
- Каражас Н.В. Пневмоцистоз. Современное состояние проблемы. Альманах клинической медицины 2010; 23: 49-55. (Karazhas N.V. Pneumocystosis. Current state of the problem. Al'manah klinicheskoj mediciny 2010; 23: 49-55.)
- Кунакбаева А.Ф., Каражас Н.В., Зигангирова Н.А. и др. Выявление ДНК Pneumocystiscarinii в пробах воздуха и смывах с медицинского оборудования в больничных стационарах. ЖМЭИ 2006; 7: 100-103. (Kunakbaeva A.F., Karazhas N.V., Zigangirova N.A. i dr. Identify DNA Pneumocystiscarinii in air samples and swabs from the medical equipment in a hospital inpatient. ZhMJel 2006; 7: 100-103.)
- Каражас Н.В., Рыбалкина Т.Н., Корниенко М.Н. и др. Пневмоцистоз - актуальная иммунодефицит-ассоциированная инфекция. Методические рекомендации. М., 2009; 76. (Karazhas N.V., Rybalkina T.N., Kornienko M.N. et al. Pneumocystosis is a priority immunodeficiency-associated infection. Recommendation. Moscow, 2009; 76.)
- Hughes W.T. Pneumocystis carinii vs. Pneumocystis jiroveci: Another Misnomer. Emerg Infect Dis 2003; 9: 2: 276-277.
- Alli O.A., Ogbolu D.O., Ademola O. et al. Molecular Detection of Pneumocystis Jirovecii in Patients with Respiratory Tract Infections. N Am J Med Sci 2012; 4: 10: 479-485.
- Сафонова А.П., Шипулина О.Ю., Шахгильдян В.И. и др. Молекулярная диагностика пневмоцистной пневмонии у ВИЧ инфицированных больных с легочной патологией. Эпидемиология и инфекционные болезни 2008; 3: 58-60. (Safonova A.P., Shipulina O.Ju., Shahgil'djan V.I. et al. Molecular diagnosis of Pneumocystis pneumonia in HIV infected patients with pulmonary pathology. Jepidemiologija i infekcionnye bolezni 2008; 3: 58-60.)
- Ермак Т.Н., Самитова Э.Р., Токмалаев А.К. и др. Пневмоцистная пневмония, туберкулез легких, их сочетание у больных ВИЧ-инфекцией. Эпидемиология и инфекционные болезни 2008; 3: 34-38. (Ermak T.N., Samitova Je.R., Tokmalaev A.K. i dr. Pneumocystis pneumonia, tuberculosis, their combination in patients with HIV infection. Jepidemiologija i infekcionnye bolezni 2008; 3: 34-38.)
- Desmet S, Van Wjngaerden E, Maertens J. Serum (1-3)-beta-D-glucan as a tool for diagnosis of Pneumocystis jirovecii pneumonia in patients with human immunodeficiency virus infection or hematological malignancy. J Clin Microbiol 2009; 47: 12: 3871-3874.
- Савицкая Н.А. Диагностика и характеристика оппортунистических инфекций у часто болеющих детей при острых респираторных заболеваниях в периоде ремиссии. Автореф. дис. ... канд. мед.наук. М 2007; 23. (Savickaja N.A. Diagnosis and characterization of opportunistic infections in frequently ill children with acute respiratory diseases in remission. Avtoref. dis. ... kand. med.nauk. M 2007; 23.)
- Дриневский В.П., Милькинт К.К., Орлов А.В., и соавт. Циклоферон в терапии респираторной микоплазма пневмонии инфекции у детей с отягощенным преморбидным фоном. Детские инфекции 2008; 2: 54-58. (Drinevskij V.P., Mil'kint K.K., Orlov A.V., isoavt. Cycloferon in the therapy of respiratory Mycoplasma pneumoniae infection in children with compromised premorbid background. Detskie infekcii 2008; 2: 54-58.)
- Татаурщиков Н.С., Сепиашвили Р.И. Современные подходы к использованию иммуномодуляторов в аллергологической практике. М: Тактик-Студио, 2012; 39. (Tataur-shhikov N.S., Sepiashvili R.I. Modern approaches to the use of immunomodulators in allergic practice. Moscow: Taktik-Studio, 2012; 39.)
- Применение циклоферона при социально значимых заболеваниях у детей и подростков. Новейший справочник практикующего врача-педиатра. Под ред. М.Г. Романцова. Л.Г.Горячевой. А.А.Шульдякова. Санкт-Петербург: 2010; 165. (The use of Cycloferon in socially significant diseases in children and adolescents. Latest guide practicing pediatrician. M.G. Romancov, L.G. Gorjacheva, A.A. Shul'djakov (eds). Sankt-Peterburg, 2010; 165.)
- Архипов Г., Исаков В. Применение циклоферона в лечении детей с бронхиальной астмой. Врач 2002; 6: 42-44. (Arhipov G., Isakov V. The use of Cycloferon in the treatment of children with bronchial asthma. Vrach 2002; 6: 42-44.)
- Ботвиньева В.В., Романцов М.Г. Влияние циклоферона на индукцию гамма-интерферона у больных с бронхиальной астмой. Вестник Санкт-Петербургской государственной медицинской академии 2003; 4: 182-183. (Botvin'eva V.V., Romancov M.G. Influence of Cycloferon on the induction of gamma-interferon in patients with bronchial asthma. Vestnik Sankt-Peterburgskoj gosudarstvennoj medicinskoj akademii 2003; 4: 182-183.)
- Дюсембаева Н.К. Анализ эффективности применения циклоферона в терапии больных бронхиальной астмой средней степени тяжести. Вестник Санкт-Петербургской государственной медицинской академии. 2006; 4: 106- 110. (Djusembaeva N.K. The analysis of efficiency of application of Cycloferon in the therapy of patients with bronchial asthma of moderate severity. Vestnik Sankt-Peterburgskoj gosudarstvennoj medicinskoj akademii 2006; 4: 106-110.)
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)






