Опыт применения таурина при лечении больных сахарным диабетом типа 2
Статьи
Опубликовано в журнале:
Эндокринология: новости, мнения, обучение №1 2014
В.И. Петров, В.В. Наумов
ГБОУ ВПО «Волгоградский государственный медицинский университет» Минздрава России Сахарный диабет является одной из наиболее важных проблем 21-го века. В данной статье изложен сравнительный анализ действия различных препаратов, назначаемых при данном типе патологии и изложена новая стратегия современного метода лечения больных сахарным диабетом типа 2 (СД 2). В исследовании приняло участие 102 больных СД 2. Полученные результаты свидетельствуют в пользу оптимизации лечения при добавлении к терапии препаратов, содержащих таурин, обладающего, в том числе профилактическими свойствами относительно развития сахарного диабета.
Ключевые слова: сахарный диабет, таурин, глибенкламид, терапия, сахарный диабет типа 2
The effect of taurine supplementation on patients with type 2 diabetes mellitus
V.I. Petrov, V.V. Naumov
Volgograd State Medical University Diabetes is certain to be one of the most challenging health problems in the 21st century. In this article the comparative effectiveness of different drug to treat type 2 diabetes mellitus and new treatment techniques for type 2 diabetes patients was observed. 102 patients with type 2 diabetes mellitus took part in clinical research. The received results argue for treatment optimization in case of including preparations containing taurine in therapeutic regimen. Also taurine may prevent development of diabetes mellitus.
Key words: diabetes mellitus, taurine, glibenclamide, therapy, type 2 diabetes mellitus
Скорость распространения сахарного диабета типа 2 (СД 2) в мире превышает все самые пессимистические прогнозы, обеспечивая постоянное пополнение и без того огромнейшей армии людей, у которых нет никакой надежды на избавление от этого заболевания. Риск развития ишемической болезни сердца у пациентов, страдающих СД 2, в 3 раза выше, а продолжительность жизни в среднем на 5 лет короче, чем в общей популяции. Обусловлено это в первую очередь бурным прогрессированием атеросклероза, приводящего к увеличению летальности от сердечно-сосудистых событий в 4–5 раз [1]. От заболеваний, обусловленных атеросклерозом, больные СД 2 умирают чаще, чем от всех других причин, вместе взятых [2]. Причиной такого выраженного поражения сосудистого русла в настоящее время считают гипергликемию, гиперинсулинемию и инсулинорезистентность (ИР). Метаанализ 20 различных исследований, включавших 95 783 пациента, наблюдаемых в течение 12,4 года, позволил сделать вывод о том, что повышение глюкозы крови является таким же значимым фактором риска для развития атеросклероза и острой сердечно-сосудистой летальности, как и повышенный уровень общего холестерина и повышенное артериальное давление [3].
Жесткий гликемический контроль: за и против
Крупные рандомизированные исследования [4–8] доказали, что при жестком контроле гликемии снижается риск развития диабетических сосудистых осложнений. Стратегия интенсивного контроля уровня глюкозы, начиная с момента установления диагноза, позволяющая достичь целевого уровня гликемии, приводит к значительному снижению риска возникновения инфаркта миокарда, а также общей смертности в дополнение к снижению числа микроваскулярных осложнений, что способствует увеличению продолжительности жизни больных СД 2 и экономически более эффективно, чем традиционное лечение [9, 10].
Однако при активной интенсивной сахароснижающей терапии в 2–3 раза повышается риск развития гипогликемических состояний (исследования AСCORD [11] и VADT [12]), наблюдается прибавка веса, что у пожилых пациентов приводит к повышению случаев сердечно-сосудистых событий в последующие 3 мес после тяжелой гипогликемии [12] по сравнению со стандартной терапией и росту общей летальности на 22% [11].
Стратегия современного лечения больных сахарным диабетом типа 2
СД 2 характеризуется наличием двух патофизиологических дефектов: ИР – снижением чувствительности к инсулину и нарушенной функцией β-клеток поджелудочной железы. У большинства больных ИР является первичным нарушением, возникает за много лет до манифестации СД 2. ИР приводит к усилению секреции инсулина. Гиперинсулинемия уменьшает число рецепторов на клеткахмишенях, и ИР усиливается. Кроме того, гиперинсулинемия способствует ожирению и дислипопротеидемии, поскольку избыток инсулина стимулирует липогенез и секрецию липопротеинов очень низкой плотности (ЛПОНП) в печени. Эффективным и широкоиспользуемым средством для преодоления ИР является метформин. При наличии противопоказаний к его применению (например, непереносимость, сниженная функция почек [13] и др.), алгоритм IDF 2011 г. предлагает в качестве первой линии лечения для пациентов, не имеющих избыточного веса, использовать препараты сульфонилмочевины (ПСМ). Основным патогенетическим дефектом в развитии СД 2 у данной категории лиц считают неадекватную секрецию инсулина.
В сложном положении оказываются больные, которые не переносят ни метформин, ни ПСМ, да к тому же имеют противопоказания к их применению и лишний вес. Так, диабетическая нефропатия развивается у 20–40% пациентов с СД и является ведущей причиной терминальной почечной недостаточности. Тем не менее таким больным назначают эти препараты, так как альтернативы им практически нет. Посмотрим показания и противопоказания к применению одного из представителей ПСМ – глибенкламида (табл. 1).
Таблица 1. Показания и противопоказания к применению глибенкламида
| Применение | Заболевание |
| Показания к применению глибенкламида | Сахарный диабет типа 2 |
| Противопоказания к применению | Сахарный диабет типа 1, диабетическая кома и прекома, аллергия на составляющие препарата, тяжелая почечная и печеночная недостаточность, сниженное содержание лейкоцитов, кишечная непроходимость, при беременности и кормлении грудью |
| Побочные действия глибенкламида | Снижение уровня глюкозы крови ниже нормы – 3,3 ммоль/л, сыпь и зуд на коже, повышение количества белка в моче, боль в суставах, рвота, привкус металла во рту, повышение температуры тела, боли в области живота, вздутие живота, снижение уровня тромбоцитов, эритроцитов и лейкоцитов в крови, понос или запор (или их чередование) |
В качестве дополнительной терапии или альтернативы глибенкламиду и другим ПСМ, а также метформину можно рассматривать препараты, содержащие таурин. С данными о включении таурина в схему лечения пациентов с СД 2 можно познакомиться в следующих печатных работах [14–18]. Опубликованы также результаты клинических исследований в параллельных группах бигуанида, таурина и их совместного применения [19].
Таурин – это естественный метаболит для человеческого организма. Любая клетка любого органа содержит таурин в весьма внушительных концентрациях. Достаточно сказать, что в организме человека весом 70 кг содержится приблизительно 70 г таурина. С увеличением его дефицита в организме усиливаются воспалительные реакции при липидо- и гликотоксичности, развиваются кардио- и ретинопатии, нарушается желчеотделение и нейропередача. Недостаток таурина, который встречается в регионах, в которых потребление его с пищей недостаточно (наша страна входит в число подобных территорий) [20], еще более усугубляется при СД 2 [21].
Все эти факты говорят в пользу того, что таурин в обязательном порядке следует добавлять при лечении пациентов, страдающих СД. В некоторых ситуациях он может являться, как уже было сказано, альтернативой ПСМ.
В табл. 2 представлены показания и противопоказания для единственного в нашей стране лекарственного препарата в таблетках, содержащего в качестве действующего вещества таурин, – Дибикора.
Таблица 2. Показания и противопоказания к применению Дибикора
| Применение | Заболевание |
| Показания к применению | Сердечно-сосудистая недостаточность различной этиологии; интоксикация, |
| Дибикора | вызванная сердечными гликозидами; сахарный диабет типа 1; сахарный диабет типа 2, в том числе с умеренной гиперхолестеринемией, в качестве гепатопротектора при лечении пациентов, принимающих противогрибковые препараты |
| Противопоказания к применению | Повышенная чувствительность к препарату, возраст до 18 лет (эффективность и безопасность не установлены) |
| Побочные действия Дибикора | Возможны аллергические реакции к компонентам препарата |
Плейотропные эффекты, обнаруженные при использовании таурина в терапии при самых разных заболеваниях, лишний раз доказывают значение его в обмене веществ.
Накопленные экспериментальные [23–27] и клинические данные [28], свидетельствующие о важной роли аминокислоты таурина в физиологии и патофизиологии углеводного обмена, создали предпосылки для более широкого его внедрения в практику лечения СД 2. Однако в литературе нет достоверных сведений о характере влияния этого вещества и созданного на его основе отечественного препарата Дибикор при монотерапии на показатели метаболизма глюкозы и жирового обмена, а также о взаимодействии его с другими пероральными сахароснижающими средствами. Все вышесказанное послужило предпосылкой к выполнению настоящей работы.
Работа выполнена на кафедре клинической фармакологии и интенсивной терапии Волгоградского государственного медицинского университета в дизайне открытого простого рандомизированного исследования в параллельных группах.
Исследование являлось клинико-инструментальным. Оно проводилось на базе терапевтического отделения ГУЗ ОКБ станции Волгоград-1 ФГУП «Приволжская железная дорога» МПС РФ и эндокринологического отделения (Областного диабетологического центра) ГУЗ ОКБ № 3 г. Волгограда.
Цель
Повысить эффективность лечения пациентов, страдающих СД 2, с помощью таурина, предварительно изучив его фармакодинамику.
Материал и методы
Для данной работы были обследованы и в дальнейшем пролечены 125 испытуемых, в том числе 20 практически здоровых лиц с отсутствием нарушений углеводного обмена и 105 больных СД 2, из которых у 64 СД 2 был выявлен впервые. Исследованием было охвачено 49 мужчин и 56 женщин, больных СД 2, в возрасте от 37 до 76 лет включительно (в среднем 58,2±10,3 года), средний индекс массы тела (ИМТ) составил 29,8±4,9 (кг/м²). Диагноз заболевания был установлен на основании клинико-анамнестических и лабораторных данных, согласно классификации «диагностических критериев СД и других нарушений углеводного обмена», предложенных ВОЗ (1999 г.). Исследуемые и контрольные группы находились на амбулаторном и стационарном лечении.
Все пациенты в течение, как минимум, 2-х мес, предшествовавших исследованию, терапию ПСП не получали, находясь на диетотерапии.
Из исследования были исключены пациенты,
- находившиеся в состоянии кетоацидоза;
- имевшие сопутствующую патологию:
- сердечную недостаточность (2–4 ФК по NYHA), тяжелую или злокачественную гипертонию (АД>180/114 мм рт.ст.);
- ХПН (креатинин сыворотки больше 130 мкмоль/л);
- онкологические заболевания;
- тяжелое ожирение (ИМТ больше 45 кг/м²);
- острое хроническое инфекционное заболевание или его обострение;
- психические заболевания (или недееспособность);
- зависимость от алкоголя или наркотиков;
- иные клинически значимые заболевания внутренних органов в стадии обострения, которые могли значимо повлиять на оценку исследуемых параметров;
- принимавшие регулярно НПВС (кроме мазей);
- нуждающиеся в назначении инсулина по клиническим показаниям;
- имевшие повышенную чувствительность к какойлибо из применяемых групп препаратов.
Обязательным условием включения больных в исследование являлось добровольное согласие на его проведение.
Критерии выбытия из исследования
Из исследования исключались пациенты при гликемии натощак с показателем более 16,5 ммоль/л или выше исходного уровня, при контрольных исследованиях, а также при возникновении побочных эффектов, требующих отмены препаратов.
Постановка исследования
В зависимости от проводимого лечения все пациенты были разделены на 3 большие группы: получавшие традиционную терапию СД 2 ПСМ – микронизированной формой глибенкламида (Манинил 1,75, Berlin-Chemie/ Menarini, Германия) в монотерапии (1-я группа); получавшие таурин (Дибикор, ПИК-ФАРМА, Россия) в монотерапии (2-я группа); получавшие комплексную терапию, в состав которой были включены и таурин, и глибенкламид (3-я группа). 4-ю, контрольную группу составили практически здоровые лица, принимавшие таурин. Характеристика групп представлена в табл. 3.
Таблица 3. Структура исследуемого контингента
| Группа | Проводимая
терапия | Количество
пациентов | Пол | Возраст, лет | ИМТ, кг/м² |
| м | ж |
| Больные СД 2 | Глибенкламид | 50 | 24 | 26 | 58,1–10,4 | 29,7–5,0 |
| Таурин | 19 | 9 | 10 | 60,5–12,5 | 27,0–4,9 |
| Таурин + глибенкламид | 36 | 16 | 20 | 56,9–9,2 | 30,7–4,9 |
| Здоровые | Таурин | 20 | 11 | 9 | 51,8–13,9 | 27,2–4,3 |
На этапе курсовой терапии (4 нед) дозировка таурина составляла 1 г/сут. При отсутствии достижения целевых значений гликемии в течение 2 нед суточная доза удваивалась.
Дозировка глибенкламида определялась исходя из общепринятых рекомендаций для лечения СД 2. Начальная доза составляла 3,5 мг/сут. При недостижении целевых значений гликемии в течение 2 нед суточная доза удваивалась, а при достижении уменьшалась вдвое.
При комбинированной терапии глибенкламидом и таурином начальная суточная доза глибенкламида составила 3,5 мг, а таурина – 1,0 г. При отсутствии достижения целевых значений гликемии в течение 2 нед суточная доза глибенкламида увеличивалась на величину исходной дозы, а при достижении – уменьшалась вдвое. Суточная доза таурина оставалась постоянной на протяжении всего курса терапии.
В группе практически здоровых лиц суточная доза таурина оставалась постоянной на протяжении всего курса терапии и составляла 1,0 г.
Основная задача работы заключалась в оценке эффективности проводимой терапии в плане нормализации углеводного обмена и доказательства целесообразности включения таурина в схемы лечения больных СД 2.
Статистическая обработка полученных результатов проводилась на персональном компьютере IBM PC/AT 486 с использованием пакетов программ BIOSTAT и Excel, для каждого признака вычислялись среднее, среднее квадратическое отклонение. Достоверность различий между группами определялась с использованием критерия Вилкоксона–Уиттни–Манна или t-критерия Стьюдента. Корреляционный анализ проводился с помощью корреляционных матриц в статистическом пакете Statistica 6.0.
Различия между исследуемыми группами считались достоверными при p<0,05. В случае 0,1≤p<0,2 изменения характеризовались как тенденция, при 0,05≤р<0,1 – как выраженная тенденция.
Пероральный тест на толерантность к глюкозе (ПТТГ). В течение 3 сут, предшествующих пробе, обследуемые получали по 150–200 г/сут углеводов. Пробу проводили утром натощак. Последний прием пищи допускался не позже чем за 10 ч до начала пробы (но общая продолжительность голодания не должна была превышать 16 ч). Обследуемым вместо завтрака давали глюкозу перорально в виде раствора. Доза для взрослых: 75 г глюкозы в 250–300 мл воды. Перед приемом глюкозы и через 2 ч после приема измеряли концентрацию глюкозы.
Меры предосторожности. Иногда могут отмечаться тошнота, головокружение, сердцебиение. Считается, что одномоментный прием большого количества глюкозы вызывает перегрузку β-клеток и может спровоцировать развитие СД 2 у лиц из группы риска. Данные, подтверждающие это мнение, в литературе отсутствуют.
Учитывая, что у больных СД 2 уровень глюкозы, как правило, не восстанавливается до исходного спустя 2 ч после нагрузки глюкозой при проведении ПТТГ, мы определяли уровень гликемии также через 4 и 6 ч. Параллельно определяли уровень инсулина сыворотки крови натощак и через 1, 2, 3 и 6 ч после нагрузки глюкозой.
При проведении острого фармакологического теста оценивали изменение уровня гликемии и инсулина сыворотки крови перед началом теста, а также на протяжении 6 ч после приема препарата. За основу была взята методика нагрузки сульфаниламидными препаратами, принятыми внутрь (Цюхно 3.И. и др., 1981). Проба проводится для установления возможности успешного применения сульфаниламидных препаратов для лечения СД 2.
Больной СД 2 принимал натощак суточную дозу в один прием любого препарата ПСМ. До приема и в течение 5 ч после этого каждые 0,5–1,0 ч исследовали уровень сахара в крови. Если гликемия понижается на 30 % по отношению к исходному уровню, то чувствительность к препаратам ПСМ трактуется как хорошая. При инсулинорезистентных формах гликемия в конце пробы превышает 6,6 ммоль/л. Считается, что терапевтический эффект можно получить в тех случаях, когда во время исследования сахар в крови больных снижается до уровня менее 6,6 ммоль/л.
Уровень глюкозы крови в нашем исследовании определялся в условиях лаборатории унифицированным глюкозооксидазным методом с использованием анализатора «Экзан-Г». Уровень инсулина в сыворотке крови определяли иммунологическим методом с помощью набора Enzymun-Test®Insulin фирмы Boehringer Mannheim (Германия). Специфичность метода: возможное перекрестное реагирование с человеческим проинсулином 40%, С-пептидом 0%, бычьим инсулином 35%, свиным инсулином 85%. Нормальными величинами уровня инсулина натощак являются 3–17 мкМЕ/мл.
Тощаковый и постпрандиальный уровень глюкозы крови, а также выраженность глюкозурии определяли исходно и контролировали через 2 и 4 нед терапии.
Содержание в сыворотке крови холестерина проводили по общепринятой методике, β-ЛП по Бурштейну (нефелометрический способ на ФЭКе) с применением наборов и реактивов Био-Ла-Тест фирмы «Лохема» (Чехия). Нормальными величинами являются 35–65 ед.
Для определения уровня микроальбуминурии (МАУ) использовали набор реагентов для количественного определения («Олвекс-Диагностикум», С.-Петербург) методом гетерогенного твердофазного одностадийного конкурентного рецепторного анализа.
Результаты исследования: влияние глибенкламида, таурина и их совместного применения на основные показатели углеводного обмена
1. Влияние препаратов на уровень глюкозы и инсулина крови при пероральном однократном приеме
После однократного приема глибенкламида у больных СД (n=9) уровень сахара крови достоверно снижался: через 1 ч на 4,9±4,4% (p=0,01), через 2 ч на 14,9±6,0% (р<0,01), через 4 ч на 39,4±7,4% (р<0,01) и через 6 ч на 52±7,4% от исходного (р<0,01) (рис. 1). После приема глибенкламида (n=4) наблюдается рост плазменной концентрации инсулина от исходной 28,1±8,6 мкМЕ/мл до 67,0±33,4 через 1 ч, 64,8±41,5 через 2 ч (различия недостоверны), 79,3±8,5 через 3 ч (p<0,01) и достигает максимума 112,33±24,66 мкМЕ/мл через 6 ч, что достоверно превышало как исходный уровень инсулина, так и этот показатель через 3 ч после приема препарата (р<0,05) (рис. 2). Таким образом, прием глибенкламида сопровождается длительной гиперинсулинемией, что в клинических условиях может приводить к явным или скрытым гипогликемическим состояниям.
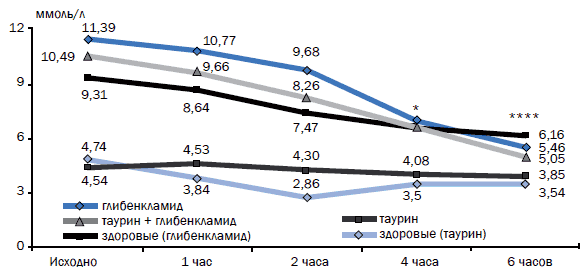
Рис. 1. Влияние однократного приема препаратов на уровень сахара крови
* p<0,05; ****p<0,001 – достоверность различия между группами больных сахарным диабетом типа 2 в зависимости от принимаемого препарата.
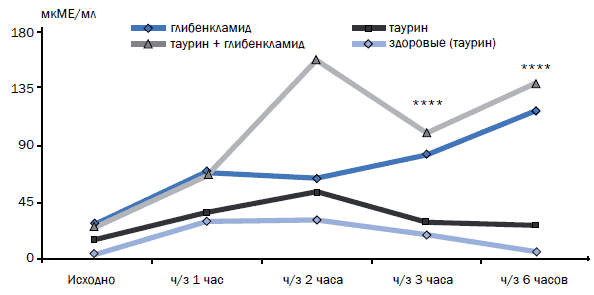
Рис. 2. Влияние однократного приема препаратов на уровень инсулина
***p<0,01; ****p<0,001 – достоверность различия между группами больных сахарным диабетом типа 2 в зависимости от принимаемого препарата.
После приема таурина (n=12) снижение глюкозы крови от исходного соответственно составило 8,48±12,62, 21,3±13,2, 29,6±9,45, 33,9±7,3% (во всех случаях p<0,005) (рис. 1). Однако различие в снижении уровня глюкозы крови между 4-м и 6-м часом после приема препарата не было статистически достоверно (p=0,075). Прием таурина (n=10) стимулировал секрецию инсулина умеренно, уже через 1 ч инсулин крови был достоверно выше исходного 16,6±13,5 мкМЕ/мл и составлял 36,6±21,8 мкМЕ/мл (p<0,05), максимальный уровень 54,19±28,36 мкМЕ/мл достигался через 2 ч (р<0,01), а затем постепенно снижался. К 3-му часу уровень инсулина составил 30,2±15,9 мкМЕ/ мл, что было достоверно ниже аналогичного показателя через 2 ч после приема препарата (p<0,05), а к 6-му часу – до 27,08±16,99 мкМЕ/мл (рис. 2).
Совместный прием глибенкламида и таурина (n=10) сопровождался снижением уровня гликемии от исходного на 7,85±7,7, 21,6±10,5, 38,1±6,8 и 51,7±8,6% (во всех случаях p<0,01) через эти же временные промежутки (рис. 1). При совместном приеме глибенкламида и таурина (n=3) их действие на секрецию инсулина суммировалось (рис. 2). Уже через 1 ч после приема уровень инсулина был выше исходного 27,75±12,7 мкМЕ/мл и составлял 68,3±30,7 мкМЕ/мл (p=0,1), максимальный уровень 153,74±43,91 мкМЕ/мл достигался через 2 ч (р=0,1), затем несколько снижался до 98,83±15,90 мкМЕ/ мл (р<0,001), после чего вновь увеличивался к 6-му часу до 134,76±9,15 мкМЕ/мл (р<0,02) (рис. 2).
Проведенный дисперсионный анализ показал, что достоверные различия между группами наблюдались к 4-му и 6-му часу (рис. 1, 2). Более выраженное снижение гликемии к этому времени отмечалось в группе пациентов, получивших глибенкламид или глибенкламид + таурин, хотя сначала (через 1 ч) тенденция к снижению гликемии была более выражена в группах больных, получивших таурин и таурин + глибенкламид.
Прием таурина лицами без СД (n=8) сопровождался снижением уровня гликемии через 1, 2, 4 и 6 ч соответственно на 0,16 (р>0,2), 4,8 (р<0,05), 9,47 (р<0,02) и 14,98% (р<0,02). (рис. 1).
Сахароснижающий эффект и в этом случае может быть объяснен стимулирующим влиянием таурина на секрецию инсулина (рис. 2). Уровень инсулина натощак у здоровых лиц (n=3) составлял 5,01±2,4 мкМЕ/мл, после приема таурина повышался через 1 ч до 30,9±26,3 мкМЕ/мл, через 2 ч до 31,9±23,2 мкМЕ/мл, после чего несколько снижался к 3-му часу до 21,2±14,2 и 7,9±3,7 мкМЕ/мл к 6-му часу (во всех случаях p=0,1) (рис. 2). Эпизодов гипогликемии не зафиксировано.
При однократном приеме здоровыми добровольцами (n=5) 2-х таблеток глибенкламида-1,75 снижение уровня сахара крови от исходного отмечалось через 1 ч на 18,9%, максимальное – через 2 ч на 39,7%, что в 2-х случаях сопровождалось субъективными и клиническими признаками гипогликемии (рис. 1). К 4-му и 6-му часу уровень сахара крови несколько повышался (что связано с выбросом в кровь контринсулярных гормонов в ответ на гипогликемию), однако был ниже исходного уровня на 26,2% и 25,3% соответственно (во всех случаях p<0,001).
2. Влияние на основные показатели углеводного обмена при курсовой терапии
Результаты 4-недельной курсовой терапии представлены на рис. 3.
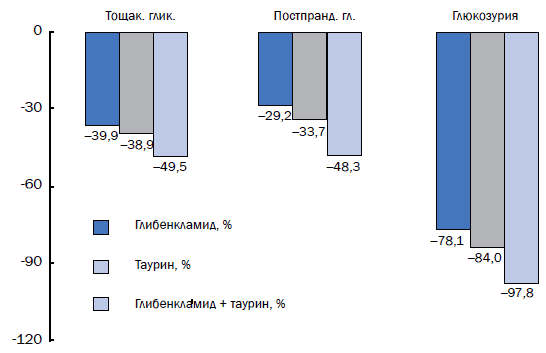
Рис. 3. Изменения показателей углеводного обмена в % при курсовой терапии больных сахарным диабетом типа 2
В 1-й группе средние показатели уровня гликемии натощак снизились по сравнению с исходными на 27,2% (p<0,0001) через 2 нед от начала лечения. При продолжении приема препарата наблюдалось дальнейшее снижение данного показателя на 13,4% (р<0,001) в последующие 2 нед, или на 36,9% (р<0,0001) от исходных цифр.
Уровень постпрандиальной гликемии снизился через 2 нед на 25,0% (p<0,0001) от исходного. Наблюдалась выраженная тенденция к снижению данного показателя и при продолжении терапии. В последующие 2 нед он снизился на 5,6% (p=0,053) или на 29,2 % (p<0,0001) от исходных цифр. Уровень сахара в моче снизился от исходного на 78,1% (p<0,0001) за весь период наблюдения (рис. 3).
Во 2-й группе больных средние показатели уровня гликемии натощак снизились по сравнению с исходными на 24,9% (p<0,001) через 2 нед от начала лечения. При продолжении приема препарата наблюдалось дальнейшее снижение данного показателя на 18,7% (p<0,001) в последующие 2 нед, или на 38,9% (p<0,001) от исходных цифр. Уровень постпрандиальной гликемии снизился через 2 нед на 26,7% (p<0,01) от исходного. Наблюдалось снижение данного показателя и при продолжении терапии. В последующие 2 нед он снизился на 9,6% (p<0,01), или на 33,7% (p<0,0001) от исходных цифр. Уровень сахара в моче снизился от исходного за первые 2 нед на 41,8% (p<0,01) и на 84,0 % (р<0,0001) за весь период наблюдения (рис. 3).
В 3-й группе средние показатели уровня гликемии натощак снизились по сравнению с исходными на 40,9% (р<0,0001) через 2 нед от начала лечения. При продолжении приема препарата наблюдалось дальнейшее снижение данного показателя на 14,5% (p<0,05) в последующие 2 нед, или на 49,5% (p<0,0001) от исходных цифр. Уровень постпрандиальной гликемии снизился через 2 нед на 39,1% (p<0,0001) от исходного. Наблюдалось снижение данного показателя и при продолжении терапии. В последующие 2 нед он снизился на 15,1 % (p<0,05), или на 48,3% (p<0,0001) от исходных цифр. Уровень сахара в моче снизился от исходного за первые 2 нед на 91,5% (p<0,001) и на 97,8% (р<0,0001) за весь период наблюдения (см. рис. 3).
Таким образом, курсовое лечение больных СД 2 монотерапией глибенкламидом, таурином или комбинацией этих препаратов сопровождалось снижением уровней тощаковой, постпрандиальной гликемии и глюкозурии (см. рис. 3).
По данным дисперсионного анализа, через 2 нед терапии наибольшее снижение гликемии натощак отмечалось в 3-й группе (p<0,05), в этой же группе наблюдалась тенденция к более выраженному снижению глюкозурии (p=0,068). Различие в снижении постпрандиальной гликемии от вида проводимой терапии было недостоверно (p=0,22).
Через 4 нед в 3-й группе наблюдалось наибольшее снижение как тощаковой (p<0,01), так и постпрандиальной гликемии (p<0,05). В этой же группе отмечалось наибольшее уменьшение глюкозурии (p<0,05).
У здоровых добровольцев длительный прием таурина (4 нед) тоже сопровождался улучшением показателей углеводного обмена. Через 2 нед от начала лечения наблюдалась тенденция к снижению уровня как тощаковой гликемии на 3,1% (p=0,14), так и постпрандиальной на 1,5% (р=0,07). Через 4 нед данные показатели снизились соответственно на 4,2 (p<0,05) и 4,1% (р=0,07).
3. Влияние на показатели липидного обмена
В 1-й группе по окончании терапии уровень общего холестерина крови снизился на 16,5% (p<0,001), а уровень β-липопротеидов (β-ЛП) – на 7,2% (p<0,001) (рис. 4).
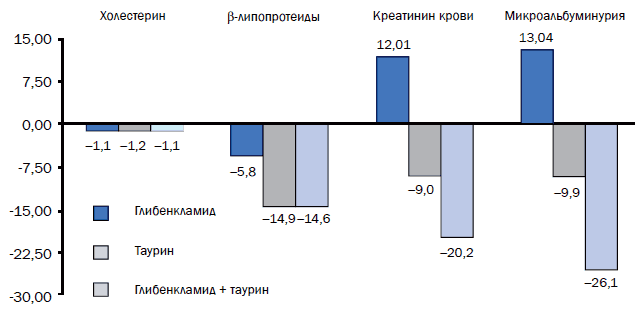
Рис. 4. Влияние курсовой терапии на липидный обмен и функцию почек. Изменения холестерина (ммоль/л) и β-липопротеидов (ед.), креатинина крови (мкмоль/л), альбумина мочи (мг/л)
Была установлена выраженная корреляционная зависимость между снижением уровня холестерина и β-ЛП (p=0,56; р<0,001). Наблюдалась выраженная тенденция к корреляции холестерина крови после лечения с исходным уровнем гликемии до лечения (р=0,63; p=0,067) и цифрами гликемии через 1 ч после однократного приема глибенкламида (р=0,58; р=0,099). Кроме того, наблюдалась выраженная обратная корреляционная зависимость между уровнем β-ЛП после лечения и исходным уровнем инсулина крови натощак (р=0,95; р=0,051) и прямая – с уровнем инсулина крови через 6 ч после однократного приема глибенкламида (р=0,95; р=0,051), что указывает на негативное влияние длительной инсулинемии после приема глибенкламида на показатели липидного обмена.
Во 2-й группе по окончании терапии уровень общего холестерина крови снизился на 16,6% (p<0,002), что было сопоставимо с больными, получавшими глибенкламид. Однако наблюдалось более выраженное снижение уровня β-ЛП на 18,7% по сравнению с исходными данными (p<0,0001). На рис. 4 данные о влиянии терапии на липидный обмен представлены в абсолютных единицах.
Как и в 1-й группе больных была установлена прямая корреляционная зависимость между уровнем холестерина крови после лечения и уровнем β-ЛП (p=0,99; р<0,0001). В данной группе больных была выявлена прямая корреляционная зависимость между уровнем холестерина и β-ЛП с уровнем инсулина крови через 2 ч после однократного перорального приема таурина (в обоих случаях р=0,7; р<0,05), а также обратная с уровнем инсулина крови через 6 ч (в обоих случаях р=0,8; p<0,01).
Обращает на себя внимание тот факт, что корреляционная зависимость между уровнем β-ЛП после лечения и уровнем инсулина крови через 6 ч после пероральной нагрузки препаратом была положительной в 1-й группе больных и отрицательной во 2-й группе. Данный факт не является ошибкой и находит логическое объяснение, если учесть отсутствие длительной гиперинсулинемии после приема таурина и, как следствие, ее негативного влияния на обмен липидов. Кроме того, может иметь значение и тенденция к уменьшению инсулинорезистентности (ИР) на фоне лечения таурином.
В 3-й группе наблюдалось сопоставимое с двумя предыдущими группами снижение общего холестерина крови по окончании терапии на 16,9% (p<0,0001), а уровень β-ЛП снизился на 20,3% по сравнению с исходным (p<0,001).
Проведенный дисперсионный анализ показал отсутствие влияния вида проводимой терапии на уровень общего холестерина крови (p>0,5). В то же время были выявлены достоверные различия в зависимости от проводимого лечения на уровне β-ЛП (рис. 4). Наиболее низким уровень β-ЛП был в 4-й группе наиболее высоким – в 1-й группе (р<0,01).
В группе практически здоровых лиц без СД длительный (4 нед) прием таурина не сопровождался изменением исходно нормального уровня общего холестерина (p=0,48), уровень β-ЛП снизился по сравнению с исходным на 3,7 % (р<0,05).
4. Влияние на показатели, характеризующие функцию почек
На данном этапе исследования оценивалось влияние курсовой терапии (4 нед) на уровни креатинина крови (мкмоль/л) и альбумина в моче (мг/л). Изменение этих показателей традиционно связывают с прогрессированием нефропатии или нефротоксическим действием лекарственных препаратов. Однако в настоящее время уже не требует доказательств тот факт, что микроальбуминурия (МАУ) является не столько предвестником развития клинически развернутой стадии диабетической нефропатии (как в случае с СД 1), сколько важным маркером атеросклероза и представляет один из надежных предвестников сердечно-сосудистых осложнений (29).
1-ю группу составили пациенты, получавшие монотерапию глибенкламидом (n=33), 2-ю – монотерапию таурином (n=17), больным 3-й группы назначалась комбинированная терапия глибенкламидом и таурином (n=18). Отдельную 4-ю группу составили практически здоровые лица без СД (n=15), получавшие монотерапию таурином.
В 1-й группе больных по окончании 4 нед терапии уровень креатинина крови увеличился по сравнению с исходным на 11,3% (р<0,0001), также наблюдался рост альбумина в моче на 53,04% (р<0,05). Была выявлена прямая корреляционная зависимость между уровенем МАУ с уровнем гликемии натощак (р=0,46, р<0,05). Эти данные подтверждают, что больные СД с МАУ характеризуются большей ИР тканей, чем больные с нормоальбуминурией, поэтому у больных с МАУ сложнее компенсировать углеводный обмен [30].
Установлена и тенденция к обратной корреляционной зависимости между уровнем креатинина и постпрандиальной гликемией (p=0,36, р=0,05). Учитывая, что исходно данной корреляционной зависимости не наблюдалось, логично связать ее с проводимой терапией и предположить, что эффективный сахароснижающий эффект глибенкламида сочетается с неблагоприятным нефро- или кардиотоксическим действием.
Во 2-й группе больных в отличие от 1-й группы наблюдалось снижение уровня креатинина на 7,9% (р<0,01) и альбумина мочи на 44,5% (р<0,05). В механизме снижения эндогенного креатинина возможно прямое ренопротекторное действие таурина, на которое указывают Jackson P.S., Morrison R., Strange К. (1994), а также защитное влияние таурина на миокард.
В 3-й группе больных по окончании лечения уровень креатинина снизился на 17,3% (p<0,001), а уровень альбумина мочи – на 78% (p<0,01) от исходных цифр. На рис. 4 данные о влиянии терапии на креатинин и альбумин представлены в абсолютных единицах.
Проведенный дисперсионный анализ показал, что различия уровней креатинина крови и альбумина мочи в зависимости от проводимой терапии были достоверны (p<0,05 и p<0,001 соответственно). При монотерапии глибенкламидом наблюдался рост этих показателей, а при монотерапии таурином – их снижение. Сочетанное применение глибенкламида и таурина было наиболее эффективно в плане снижения этих исходно повышенных показателей. В данной группе таурин не только устранял нежелательные эффекты глибенкламида, но на фоне наилучшей коррекции гликемии его кардио- и нефропротективный эффекты были максимальны.
В 4-й группе длительный (4 нед) прием таурина также сопровождался снижением уровня креатинина крови на 2,4% (p<0,05), наблюдалась тенденция к снижению альбумина мочи на 10,3% (p=0,059). Данные результаты свидетельствуют о прямом положительном кардио- и нефропротективном эффекте таурина, а не опосредованном, связанном лишь с нормализацией гликемии.
Обсуждение
Влияние таурина на углеводный и липидный обмен показано и обсуждалось в эксперименте и клинике. Наши результаты подтвердили факт его влияния на уровень сахара крови и отсутствие риска гипогликемии при монотерапии, что, безусловно, делает включение таурина в схему лечения перспективным и безопасным.
Взаимодействие таурина с лекарственными препаратами привлекает к себе особое внимание. Так, в работе А.М. Мкртумяна и соавт. [19] изучали лекарственное взаимодействие таурина (Дибикора) и метформина (Багомета). Кратко отметим, что гипогликемический эффект был более выражен у метформина, а гиполипидемическое действие – у таурина. Совместная терапия двумя препаратами больных СД 2 приводила к значительному улучшению по 4 показателям (весу и индексу массы тела, общего холестерина, индексу атерогенности и холестерину ЛПВП).
Известно, например, что таурин потенцирует действие сердечных гликозидов, но при их передозировке устраняет аритмию (тахикардию или брадикардию, экстрасистолию, мерцательную аритмию), диарею, тошноту, рвоту, проявляя свойство типичного антидота [31].
С глибенкламидом, как было продемонстрировано в данной работе, также обнаруживаются детоксикационные свойства таурина. Мы наблюдали, что таурин совместно с глибенкламидом увеличивает секрецию инсулина и более эффективно влияет на уровень сахара крови. Терапия глибенкламидом чревата своими нежелательными эффектами на печень, почки и β-клетки поджелудочной железы. Таурин уменьшал токсические проявления глибенкламида (повышение в крови креатинина и микроальбуминурию). Чем вызваны подобные эффекты?
С помощью патч-клемп-техники изучали эффекты таурина на АТФ-зависимые K+-каналы (АТФK+) фибриллскелетной мышцы крысы. Цитоплазматическая аппликация 20 мМ таурина уменьшала ток АТФK+; этот эффект был обратим путем отмывки раствора лекарственного средства. В этих экспериментальных условиях IC50 составил 20,1 мM. В реакциях замещения показано, что таурин сместил дозозависимый ответ на глибенкламид по логарифмической шкале влево без каких-либо изменений со стороны АТФ или ионов Ca2+. Простая одноканальная запись показала, что таурин действует на длительность закрытых каналов, продлевая ее и уменьшая, таким образом, их активность и продолжительность всплесков. Авторы делают вывод, что таурин ингибирует мышечные АТФK+-каналы, взаимодействуя с местами связывания глибенкламида на рецепторах к сульфомочевине, или аллостерически меняет места связывания с рецептором. Во время ишемии и гипоксии, скелетные и сердечные мышцы претерпевают ряд изменений, например активацию АТФK+-каналов, и теряя внутриклеточный таурин. Истощение таурина во время ишемии будет способствовать ранней активации АТФK+-каналов и падению внутриклеточного уровня АТФ [32].
Nandhini и соавт. создавали у животных инсулинорезистентность путем кормления фруктозой. Цель работы состояла в выяснении, может ли таурин влиять на расстройство сигнального пути инсулина и каким-то образом модифицировать этот сигналинг. После экспериментального периода в 30 дней эффект таурина на параметры метаболизма глюкозы был определен. Активность протеинтирозинкиназы и протеинтирозинфосфатазы анализировали в печени.
Кормление таурином улучшало чувствительность к инсулину и у контрольных, и у гипергликемических крыс. Вывод был следующим – таурин может иметь положительный эффект в преодолении резистентности к инсулину и связанные с ним нарушения на изменение пострецепторных событий в действии инсулина [33].
В регуляции таурином углеводного обмена нельзя исключить и влияние таурохолевых кислот, которые образуются при введении таурина. Показано, что таурохолат является мощным стимулятором высвобождения трех гормональных пептидов в стенке подвздошной кишки, т.е. пептида YY (PYY), глюкагон-подобного пептида-1 (GLP-1), и нейротензина (NT) [34]. Кроме того, влияние таурина на фосфолипидный состав мембраны, его модулирующие свойства относительно ионов кальция, антиоксидантное действие (влияние на сборку дыхательной цепи митохондрий через ассоциацию с транспортной РНК), антивоспалительный эффект, опосредуемый через нуклеарный фактор каппа-B, безусловно, вносит свой вклад в нормализацию обмена веществ при сахарном диабете и в профилактику его осложнений.
Заключение
Изучив влияние таурина, глибенкламида и их сочетания на углеводный обмен, мы установили, что:
- таурин при однократном приеме оказывает сахароснижающее действие за счет стимуляции β-клеток, не сопровождающееся длительным гиперинсулинизмом и риском гипогликемии;
- сахароснижающее действие глибенкламида после однократного приема сопровождается длительным гиперинсулинизмом и у больных СД 2 начинается позднее, чем у здоровых лиц;
- применение глибенкламида потенциально опасно в плане развития гипогликемии;
- курсовая терапия таурином сопровождается снижением уровня гликемии натощак, постпрандиальной гликемии и глюкозурии, сопоставимым с таковым при лечении глибенкламидом;
- длительная (4 нед и более) терапия таурином способствует уменьшению инсулинорезистентности;
- при совместном приеме глибенкламида и таурина их влияние на секрецию инсулина суммируется. Комбинированная терапия глибенкламидом и таурином в течение месяца более эффективно снижает уровень базальной и постпрандиальной гликемии и глюкозурии, чем монотерапия каждым из этих препаратов.
Полученные эффекты свидетельствуют об оптимизации лечения больных СД 2 при добавлении к терапии препаратов, содержащих таурин. Принимая во внимание положительный эффект таурина на уровень гликемии и инсулинемию здоровых лиц, можно говорить о профилактических свойствах таурина относительно СД.
Сведения о ведущем авторе
Петров Владимир Иванович – академик РАМН, доктор медицинских наук, профессор, ректор ГБОУ ВПО «Волгоградский государственный медицинский университет» Минздрава России, заведующий кафедрой клинической фармакологии, главный внештатный специалист Минздрава России (клинический фармаколог)
Литература
- Hsueh W.A., Law R.E. Cardiovascular risk continuum: Implications of insulin resistance and diabetes // Am. J. Med. – 1998. – Vol. 105. – P. 4S–14S.
- Доборджгинидзе Л.М., Грацианский Н.А. Роль статинов в коррекции диабетической дислипидемии // Сахарный диабет. – 2001. – № 2. – C. 41–47.
- Coutinho M., Gerstein H.C., Wang Y., Yusuf S. The relationship between glucose and incident cardiovascular events: a metaregression analysis of published data from 20 studies of 95,783 individuals followed for 12.4 years // Diabetes Care. – 1999. – Vol. 22. – P. 233–240.
- UK Prospective Diabetes Study (UKPDS) Group: Intensive blood glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complication in patients with type 2 diabetes (UKPDS 33) // Lancet. – 1998. – Vol. 352. – P. 837–853.
- Ohkubo Y., Kishikawa H., Araki E. et al. Intensive insulintherapy prevents the progression of diabetic microvascular complications in Japanese patients with NIDDM: a randomized prospective 6-year study // Diabetes Res. Clin. Pract. – 1995. – Vol. 28. – P. 103–117.
- Kahn S.E., Zinman B., Lachin J.M. et al. A Diabetes Outcome Progression Trial [ADOPT] Study Group. Rosiglitazoneassociated fractures in type 2 diabetes: an analysis from A Diabetes Outcome Progression Trial (ADOPT) // Diabetes Care. – 2008. – Vol. 31. – P. 845–851.
- Patel A., MacMahon S., Chalmers J. et al. ADVANCE Collaborative Group. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes // N. Engl. J. Med. – 2008. – Vol. 358. – P. 2560–2572.
- Wilcox R., Kupfer S., Erdmann E. PROactive Study Investigators. Effects of pioglitazone on major adverse cardiovascular events in high-risk patients with type 2 diabetes: results from PROspective pioglitAzone Clinical Trial In macro Vascular Events (PROactive 10) // Am. Heart J. – 2008. – Vol. 155. – P. 712–717.
- Holman R.R., Paul S.K., Bethel M.A. et al. 10-year follow-up of intensive glucose control in type 2 diabetes // N. Engl. J. Med. – 2008. – Vol. 359. – P. 1577–1589.
- Gaede P., Valentine W.J., Palmer A.J. et al. Costeffectiveness of intensified versus conventional multifactorial intervention in type 2 diabetes: results and projections from the Steno-2 study // Diabetes Care. – 2008. – Vol. 31. – P. 1510–1515.
- Miller M.E., Byington R.P., Goff D.C. Jr et al. Action to Control Cardiovascular Risk in Diabetes Study Group. Effects of intensive glucose lowering in type 2 diabetes // N. Engl. J. Med. – 2008. – Vol. 358. – P. 2545–2559.
- Duckworth W., Abraira C., Moritz T. et al. VADT Investigators. Glucose control and vascular complications in veterans with type 2 diabetes // N. Engl. J. Med. – 2009. – Vol. 361. – P. 1024– 1025, 1028. N. Engl. J. Med. – 2009. – Vol. 360. – P. 129–139.
- Rocha A., Almeida M., Santos J., Carvalho A. Metformin in patients with chronic kidney disease: strengths and weaknesses // J. Nephrol. – 2013. – Jan.-Feb. – Vol. 26, N 1. – P. 55–60. doi: 10.5301, jn.5000166.
- Ворохобина Н.В., Кузнецова А.В. Применение Дибикора® у больных с сахарным диабетом 2-го типа и метаболическим синдромом // РМЖ. – 2010. – Т. 18, № 28. – С. 1–4 17.
- Доскина Е.В., Аметов А.С. Современные возможности комплексной терапии у женщин менопаузального возраста с метаболическим синдромом // Доктор. ру. – 2009. – № 6(50). – С. 1–3.
- Нечаева Г.И., Ряполова Е.А., Друк И.В. Эффективность и переносимость таурина у пациентов с сахарным диабетом 2-го типа и диастолической дисфункцией левого желудочка // Лечащий врач. – 2011. – № 11. – С. 87–91.
- Северина Т.И., Попкова Е.Н., Трельская Н.Ю., Емельянов В.В. Клиническая и метаболическая эффективность препарата Дибикор у больных сахарным диабетом 2-го типа // Фарматека. – 2011. – № 5. – С. 126–129.
- Шестакова М.В., Чугунова Л.А., Шамхалова М.Ш. Опыт Применения Дибикора при сахарном диабете 2-го типа // Сахарный диабет. – 2007. – № 1. – С. 30–31.
- Мкртумян А.М., Подачина С.В., Петраченко В.В. Дибикор – эффективное и безопасное средство для лечения сахарного диабета // Эффективная фармакотерапия в эндокринол. – 2008. – № 2, апрель. – С. 34–39.
- Yamori Y., Taguchi T., Hamada A. et al. Таурин в норме и патологии: результаты экспериментальных и эпидемиологических исследований // Рос. кардиол. журн. – 2010. – № 6 (86). – С. 67–78.
- Franconi F., Bennardini F., Mattana A. et al. Plasma and platelet taurine are reduced in subjects with insulin-dependent diabetes mellitus: effects of taurine supplementation // Am. J. Clin. Nutr. – 1995. – May. – Vol. 61, N 5. – P. 1115–1119.
- Franconi F., Di Leo M.A., Bennardini F. et al. Is taurine beneficial in reducing risk factors for diabetes mellitus? // Neurochem. Res. – 2004. – Jan. – Vol. 29, N 1. – P. 143–150.
- Nandhini T.A., Anuradha C.V. Inhibition of lipid peroxidation, protein glycation and elevation of membrane ion pump activity by taurine in RBC exposed to high glucose // Clin. Chim. Acta. – 2003. – Oct. – Vol. 336, N 1–2. – P. 129–135.
- Verzola D., Bertolotto M.B., Villaggio B. et al. Taurine prevents apoptosis induced by high ambient glucose in human tubule renal cells // J. Investig. Med. – 2002. – Nov. – Vol. 50, N 6. – P. 443–451.
- Hansen S.H. The role of taurine in diabetes and the development of diabetic complications // Diabetes Metab. Res. Rev. – 2001. – Sep-Oct. – Vol. 17, N 5. – P. 330–346.
- Haber C.A., Lam T.K., Yu Z. et al. N-acetylcysteine and taurine prevent hyperglycemia-induced insulin resistance in vivo: possible role of oxidative stress // Am. J. Physiol. Endocrinol. Metab. – 2003. – Oct. – Vol. 285, N 4. – P. E744–E753.
- Anuradha C.V., Balakrishnan S.D. Taurine attenuates hypertension and improves insulin sensitivity in the fructosefed rat, an animal model of insulin resistance // Can. J. Physiol. Pharmacol. – 1999. – Oct. – Vol. 77, N 10. – P. 749–754.
- Аметов А.С., Кочергина И.И., Елизарова Е.П. Роль таурина в эксперименте и в клинике сахарного диабета // Consilium Medicum [эндокринология]. – 2013. – Т. 4, № 15. – С. 49–53.
- Viberti G.C., Yip-Messent J., Morocuti A. Diabetic nephropathy // Diabetes Care. – 1992. – Vol. 15. – P. 1216–1225.
- Дедов И.И., Шестакова М.В. Диабетическая нефропатия. – М.: Универсум Паблишинг, 2000. – 240 с.
- Чазов Е.И., Мальчикова Л.С., Липина Н.В. и др. Влияние таурина на электрическую активность сердца // Кардиология. – 1974. – № 76. – С. 18–26.
- Tricarico D., Barbieri M., Camerino D.C. Taurine blocks ATPsensitive potassium channels of rat skeletal muscle fibres interfering with the sulphonylurea receptor // Br. J. Pharmacol. – 2000. – Vol. 130. – P. 827–834.
- Nandhini Anitha, Thirunavukkarasu V., Anuradha. Taurine modifies insulin signaling enzymes in the fructose-fed insulin resistant rats // Diabetes Metab. – 2005. – Vol. 31. – P. 337–344.
- Dumoulin V., Moro F., Barcelo A. et al. Peptide YY, glucagonlike peptide-1, and neurotensin responses to luminal factors in the isolated vascularly perfused rat ileum // Endocrinology. – 1998. – Sep. – Vol. 139, N 9. – P. 3780–3786.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
 pikfarma.ru
pikfarma.ru






