Применение никорандила -активатора калиевых каналов -в лечении больных с ишемической болезнью сердца
Статьи
Опубликованов журнале:
Справочник поликлинического врача | № 8 | 2011 стр. 44-48
В.П.Лупанов
Институт клинической кардиологии им. А.Л.Мясникова ФГУ РКНПК Минздравсоцразвития РФ, Москва
Ишемическая болезнь сердца (ИБС) продолжает оставаться основной причиной смертности в странах Европы, Северной Америки и в России. Несмотря на достигнутые в последние годы успехи в ее лечении, качество жизни больных с ИБС по-прежнему остается невысоким, главным образом из-за возникновения приступов стенокардии. Медикаментозное лечение ИБС остается основным в терапии больных со стенокардией.
Большой вклад в снижение смертности от ИБС внесли лекарственные препараты с доказанным действием (статины, b-блокаторы, ингибиторы ангиотензинпревращающего фермента), снижение основных факторов риска (холестерин, курение, артериальная гипертония, гиподинамия, сахарный диабет) и процедуры реваскуляризации миокарда.
К антиангинальным препаратам, назначаемым больным с ИБС, относятся: b-адреноблокаторы (БАБ), антагонисты кальция (АК), нитраты и нитратоподобные (молсидомин), селективные ингибиторы If-ионных каналов синоатриального узла (ивабрадин) и активаторы калиевых каналов - никорандил.
Интерес к никорандилу в последнее время увеличился в связи с опубликованием новых клинических исследований его успешного применения при ИБС и с регистрацией в 2009 г. отечественного воспроизведенного (генерика) никорандила - Коронеля (ООО «ПИК-ФАРМА»).
Никорандил выпускается во многих странах: в Великобритании, большинстве стран Европы (с 1994 г.), в Австралии под названием Ikorel; в Швейцарии Dancor; в Индии - Nicoran; в Филиппинах - Aprior; в Японии -Nitorubin (с 1984 г. применяется как антиангинальное средство); в Южной Корее, Тайване - Sigmart; в России -Коронель (с 2009 г. зарегистрирован как антиангинальное средство).
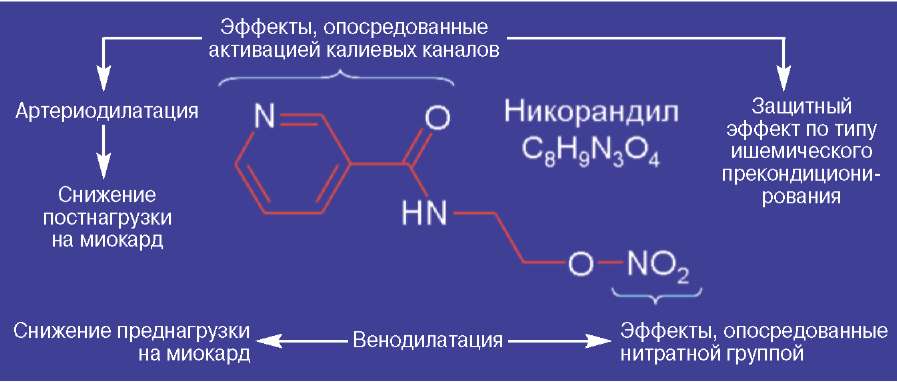
Никорандил состоит из нитратной группы и остатка амида никотиновой кислоты, поэтому обладает свойствами органических нитратов и активаторов калиевых каналов и сбалансированно снижает пред- и постнагрузку на миокард (см. рисунок).
Рисунок. Фармакологический профиль никорандила.
Феномен ишемического прекондиционирования
Представление о прекондиционировании в клиническую кардиологию пришло из экспериментальных лабораторий, изучавших состояние сердца в период после ишемии. После быстрой и кратковременной ишемии у экспериментальных животных последующее ишемическое воздействие и реперфузия вызывали меньшую степень поражения миокарда, чем без начального эпизода ишемии (О.И.Писаренко, 2005; C.Murry и соавт., 1986; R.Kloner и соавт., 2006).
Открывая АТФ-зависимые калиевые каналы, никорандил воспроизводит эффект ишемического прекондиционирования (адаптации к прерывистой ишемии), подготавливает миокард к ишемии: содействует энергообеспечению сердечной мышцы, предотвращает необратимые клеточные изменения в ней. Фармакологическое прекондиционирование подразумевает повышение «выживаемости» миокарда под влиянием фармакологической активации АТФ-зависимых калиевых каналов, вызывающей благоприятное антиишемическое состояние миокарда.
Возможности клинического применения феномена ишемического прекондиционирования суммированы в статье R.Kloner, 2009: у больных со стабильной стенокардией; для снижения повреждения миокарда при чрескожных коронарных вмешательствах (ЧКВ); для защиты миокарда во время аортокоронарного шунтирования (АКШ); для защиты сосудов при хирургических операциях и процедурах; при нестабильной стенокардии; для защиты других органов (мозг, почки) при эпизодах ишемии.
Лечение стабильной стенокардии
В лечении стабильной стенокардии в последнее время используются препараты - активаторы калиевых каналов. Никорандил - открыватель (активатор) АТФ-зависимых калиевых каналов, обладает выраженным антиангинальным и вазодилатационным эффектом (нитратоподобное венодилатирующее действие), что позволяет применять его в клинике для коррекции нарушений ишемизированного миокарда (E.Roland, 1993; Dana А.и соавт., 1999). Препарат оказывает кардиопротективное действие по типу ишемического прекондиционирования. Он снижает тромбообразование в коронарных сосудах, открывает АТФ-зависимые калиевые каналы, полностью воспроизводя защитный эффект ишемического прекондиционирования, подготавливает сердце к ишемии: содействует энергосбережению сердечной мышцы, предотвращает необратимые клеточные изменения в ней.
Препарат может использоваться для купирования приступов стабильной стенокардии (сублингвально по 20 мг). Для профилактики стенокардии никорандил обычно назначают в дозе 20 мг 2 раза в сутки. Перекрестная толерантность с нитратами отсутствует.
Никорандил практически не оказывает действия на частоту сердечных сокращений (ЧСС), систему проводимости и сократительную способность миокарда, не влияет на липидный обмен и метаболизм глюкозы. Полагают, что помимо антиангинальных свойств никорандил обладает кардиопротективной активностью.
Активаторы калиевых каналов включены Европейским обществом кардиологов в алгоритм медикаментозной терапии стабильной стенокардии (2006 г.).
Показания к применению Коронеля:
1) профилактика приступов стабильной стенокардии (в комбинации с другими антиангинальными средствами), а также в качестве монотерапии в случаях противопоказаний или непереносимости БАБ или АК;
2) купирование приступов стенокардии.
Противопоказания:
1) острый инфаркт миокарда - ИМ (и период до 3 мес после ИМ);
2) кардиогенный шок;
3) коллапс;
4) нестабильная стенокардия;
5) хроническая сердечная недостаточность (ХСН) III или IV функционального класса (ФК) по NYHA;
6) левожелудочковая недостаточность с низким давлением наполнения;
7) выраженная брадикардия (ЧСС<50 уд/мин);
8) атриовентрикулярная блокада 2 и 3-й степени;
9) артериальная гипотония (систолическое артериальное давление -АД<100 мм рт. ст.);
10) одновременный прием ингибиторов фосфодиэстеразы (силденафил и др.).
В последнее время показания к применению никорандила расширены, он применяется при нестабильной стенокардии, рефрактерной и ангиоспастической стенокардии, у больных с ИМ, до и после ЧКВ.
В ряде работ были проведены сравнения никорандила с другими антиангинальными препаратами при стабильной стенокардии.
Исследования
Метаанализ базы данных из MEDLINE 20 проспективных контролируемых исследований, в которых средняя продолжительность лечения составляла 5 нед, показал, что:
1) не было значимого различия в снижении эпизодов стенокардии в неделю по сравнению с БАБ, АК, нитратами;
2) не было значимых различий между препаратами и в показателях нагрузочных проб (общая продолжительность нагрузки, время до появления ишемического снижения сегмента ST> 1 мм, время до появления боли);
3) ЧСС и АД больше снижались на АК, но не изменялись на никорандиле;
4) частота побочных эффектов между препаратами достоверно не отличалась.
Таким образом, при коротком периоде лечения никорандил так же эффективен, как и лечение стандартными антиангинальными препаратами; он может использоваться как препарат 1-й линии у больных со стабильной стенокардией при непереносимости БАБ или АК (Y.Hanai и соавт., 2010). Анализ двух пилотных исследований по оценке антиангинального и антиишемического действия никорандила в сравнении с изосорбидом мононитратом и изосорбидом динитратом выявил приблизительно равную эффективность указанных лекарственных препаратов и дозозависимый терапевтический эффект (G.Doring, 1992). В многоцентровом рандомизированном двойном слепом контролируемом исследовании была проведена оценка влияния никорандила на толерантность к физической нагрузке у больных со стабильной стенокардией в сравнении с изосорбида мононитратом (W.Zhu и соавт., 2007). 232 больных китайской национальности со стабильной стенокардией были распределены на 2 группы и получали никорандил по 15 мг/сут и изосорбида мононитрат по 40 мг/сут соответственно. Длительность наблюдения составила 4 нед, включая 2-недельный период «отмывки». Пробы с дозированной физической нагрузкой проводили на тредмиле по протоколу Брюса до начала и через 2 нед приема исследуемых препаратов. Полученные в 2 группах результаты достоверно (р<0,001) показали: увеличение времени до появления депрессии SТ=1 мм, снижение максимальной глубины депрессии SТ-сегмента, увеличение времени до наступления стенокардии и увеличение общего времени нагрузки. Для группы никорандила по отношению к группе изосорбида мононитрата достоверно доказано увеличение на 20,3% доли больных, у которых снизилось количество приступов стенокардии более чем на 50% (0=0,048).
При сравнении антиангинального и антиишемического эффектов никорандила и амлодипина (Swan Study Group, 1999) достоверных различий не получено.
В Первом МГМУ им. И.М.Сеченова изучали клиническую эффективность отечественного препарата Коронель (никорандил) у 50 больных (средний возраст 52 года) со стабильной стенокардией III-IV ФК. На фоне стандартного лечения
1- я группа принимала Коронель в дозе 20 мг 2 раза в день,
2- я принимала амлодипин в дозе 10 мг 1 раз в день. Через 1 мес лечения в 1-й группе на 45% уменьшилась частота и интенсивность приступов стенокардии, на 24% увеличилась толерантность к физическим нагрузкам по данным велоэргометрии и на 47% уменьшилась степень депрессии сегмента ST на сопоставимых нагрузках. Через 3 мес лечения по данным холтеровского мониторирования электрокардиограммы (ЭКГ) на 27% уменьшилась частота эпизодов ишемии миокарда. Результаты свидетельствуют о хорошей антиангинальной и антиишемической активности Коронеля у больных с тяжелой, рефрактерной стенокардией напряжения. Препарат хорошо переносился и не вызывал серьезных побочных явлений. Из нежелательных реакций отмечались головная боль (13,3%), тошнота (2%). Авторы отметили сопоставимую антиангинальную и антиишемическую эффективность Коронеля и амлодипина (Н.В.Юргель и соавт., 2010).
При сочетанном применении никорандила с другими антиангинальными средствами:
1) с БАБ, АК, нитратами, сиднониминами (молсидомин) - отмечается усиление антиангинального и гипотензивного действия, улучшение кровоснабжения миокарда;
2) с ингибитором If-ионных каналов синоатриального узла ивабрадином - отмечается усиление антиангинального действия за счет более выраженного снижения работы сердца и потребности миокарда в кислороде, улучшение кровоснабжения миокарда;
3) с триметазидином МВ - отмечается усиление кардиопротективного действия, так как происходит коррекция большинства адаптивнодезадаптивных изменений метаболизма и сократительного состояния кардиомиоцитов при так называемых «новых ишемических синдромах» (никорандил подготавливает миокард к ишемии по типу эффекта прекондиционирования, триметазидин выводит миокард из состояния гибернации).
В исследовании J.Kim и соавт., 2005, больным с нестабильной стенокардией за 12-48 ч до ЧКВ внутривенно вводили нитросорбида динитрат или никорандил. Сравнивали эффект в 2 группах (54 и 42 человека) до и через 6, 12 и 24 ч после ЧКВ. Измеряли МВ-фракцию креатинфосфокиназы и уровень сердечных тропонинов (отмечено повышение тропонина Т или тропонина I в 1-й группе по сравнению со 2-й, р1 против р2 - 0,01). Оценивали также прогноз больных через 6 мес после ЧКВ: обнаружено повышение фракции выброса по данным эхокардиографии (р1 против р2 - 0,03). Авторы оценивали также появление серьезных нежелательных сердечных событий - МАСЕ (17 и 12%, различие недостоверно). Сделан вывод: никорандил обладает протективным эффектом при ЧКВ у больных с нестабильной стенокардией.
Достоверное улучшение прогноза на фоне терапии никорандилом в различных подгруппах пациентов со стабильной стенокардией было продемонстрировано в исследовании IONA - Impact Of Nikorandil in Angina (Lancet 2002; H Dargie., 2004).
В рандомизированное двойное слепое плацебоконтролируемое исследование IONA, проведенное в Великобритании, были включены 5126 пациентов со стабильной стенокардией и высоким риском неблагоприятных исходов, получавших назначенную ранее стандартную антиангинальную терапию. Длительность наблюдения составила в среднем 1,6±0,5 года. Пациенты были рандомизированы в отношении приема никорандила либо идентичного плацебо. Группы получали стандартную терапию ИБС, а в дополнение плацебо или никорандил (10 мг 2 раза в сутки с повышением дозы через 2 нед до 20 мг 2 раза в сутки) и наблюдались 12-36 мес. Основная комбинированная конечная точка исследования включала в себя фатальную коронарную болезнь сердца (смерть от сердечно-сосудистых заболеваний), нефатальный ИМ и внеплановую экстренную госпитализацию в связи с ухудшением течения стенокардии. При добавлении никорандила к стандартной антиангинальной терапии было отмечено значительное снижение частоты основной конечной точки с 15,5 до 13,1% (отношение рисков - ОР=0,83; доверительный интервал - ДИ=0,72-0,97; р=0,014) и снижение на 21% риска возникновения острого коронарного синдрома, включающего смерть от сердечно-сосудистых заболеваний, нефатальный ИМ и нестабильную стенокардию (ОР=0,79; ДИ=0,64-0,98; р=0,028). Относительно всех регистрируемых в данном исследовании сердечно-сосудистых событий снижение риска в группе никорандила составило 14% (ОР=0,86; ДИ=0,75-0,98; р=0,027). Однородные результаты положительного терапевтического эффекта препарата были получены в подгруппах больных, сформированных на основании характера ранее назначенной терапии, исходного уровня 18-месячного риска и исходных классических факторов сердечно-сосудистого риска. Однако в связи с ограниченной мощностью исследования они имели недостаточную достоверность различий. Максимальное снижение абсолютного риска и минимальное число пациентов, требующих лечения для предотвращения одного клинического случая, отмечалось в подгруппе с наибольшим исходным уровнем 18-месячного риска достижения первичной конечной точки.
Никорандил в сочетании с любыми антиангинальными средствами улучшает прогноз у больных с ИБС. После исследования IONA никорандил вошел во все международные рекомендации.
Однако по завершении исследования IONA оставались открытыми следующие вопросы:
1) около 50% больных получали терапию БАБ;
2) «неплановая госпитализация из-за болей в грудной клетке» является слабой конечной точкой, несмотря на наличие рандомизации в этом исследовании;
3) неясно, эффективен ли никорандил у коронарных больных высокого риска (например, с острым ИМ или нестабильной стенокардией);
4) наблюдалось ли возможное снижение положительного действия никорандила у пациентов с коронарной болезнью сердца, одновременно принимающих противодиабетические препараты - блокаторы К-АТФ-каналов (глибенкламид);
5) какова оптимальная дозировка никорандила для лечения больных с коронарной болезнью сердца (В.И.Метелица, 2005).
В исследовании IONA было показано, что никорандил не влияет на показатели липидного обмена. Препарат не влияет на метаболизм глюкозы и не ухудшает углеводный обмен.
Блокатор калиевых каналов глибенкламид (производное сульфонилмочевины) - известный гипогликемический препарат для приема внутрь, оказывает коронаросуживающее действие, приводящее к метаболическим и ЭКГ-изменениям, характерным для ишемии миокарда. Никорандил обладает, напротив, вазодилатирующими свойствами благодаря открытию калиевых каналов в мембранах гладкомышечных клеток. В результате такой активации ионы калия выходят из клетки и наступает гиперполяризация, которая препятствует поступлению ионов кальция через потенциалзависимые кальциевые каналы. Гиперполяризация увеличивает период времени, необходимый для достижения порога генерации потенциала действия, что вызывает уменьшение частоты сокращений гладкомышечных клеток и снижение их тонуса (В.ПЛупанов, А.В.Максименко, 2011).
В многоцентровом проспективном обсервационном исследовании Japanese Coronary Artery Disease (JCAD) оценивалось влияние никорандила на сердечнососудистые события и прогноз у больных с ангиографически подтвержденной ИБС и органическим стенозом крупных коронарных артерий (не менее 75%), включая больных с острым ИМ - 21,4% и нестабильной стенокардией - 14,8% (S.Horinakaи соавт., 2010: рабочая группа исследования JCAD, 2011). После скрининга 13 812 пациентов были сформированы 2 группы сравнения по 2558 больных согласно индексу соответствия. Данные о конечных точках собирались слепым методом. Средняя доза никорандила составляла 15±4,7 мг/сут. Средний период наблюдения равнялся 2,7 года. Для группы никорандила достоверно показано: снижение риска достижения первичной конечной точки (смерть от всех причин) на 35% (ОР=0,65; ДИ 0,51-0,84; р=0,0008); снижение рисков достижения вторичных конечных точек: сердечной смерти - на 56% (ОР=0,44; ДИ 0,29-0,66; р=0,0001), фатального ИМ - на 56% (ОР=0,44; ДИ 0,26-0,76; р=0,0022), цереброваскулярной смерти - на 71% (ОР=0,29; ДИ 0,09-0,89; р=0,03), застойной сердечной недостаточности - на 33% (ОР=0,67; ДИ 0,49-0,92; р=0,014), внебольничной остановки кровообращения и дыхания - на 64% (ОР=0,36; ДИ 0,18-0,73; р=0,0042) без увеличения числа смертей от других некардиоваскулярных причин.
Таким образом, в этом исследовании лечение никорандилом снижало число смертей от всех причин, поэтому оно рекомендуется большинству больных с ИБС.
Наблюдавшееся снижение сердечнососудистой смерти у получавших никорандил пациентов с коронарной болезнью сердца следует расценивать как существенное с учетом относительно короткого периода наблюдения. Эти результаты имеют важное значение для выбора тактики лечения в данной группе больных (рабочая группа исследования JCAD, 2011). Степень снижения частоты смерти любой этиологии на фоне терапии никорандилом не зависела от одновременного приема препаратов сульфонилмочевины.
Никорандил в 2009 г зарегистрирован как антиангинальное средство в России, где препарат воспроизведен по оригинальной технологии под названием Коронель.
У больных с ИБС со стабильной стенокардией напряжения ФК Коронель в дозе 20 мг 3 раза в сутки, открывая АТФ-зависимые калиевые каналы, значимо воспроизводит защитный эффект ишемического прекондиционирования. В результате лечения уменьшается количество приступов стенокардии, снижается выраженность ангинозных болей, повышается толерантность к физической нагрузке, улучшается качество жизни пациентов (Ж.М.Сизова, 2009). Антиангинальный и антиишемический эффект Коронеля можно объяснить наличием активной, мобильной нитратной группы и остатка амида никотиновой кислоты, которые определяют два механизма спазмолитического эффекта на основании объединения свойств органических нитратов и модуляторов калиевых каналов. Первый механизм обусловлен активацией гуанилатциклазы, что приводит к внутриклеточному накоплению гуанидилмонофосфата и как следствие - к увеличению продукции эндотелийзависимого фактора релаксации; второй - связан с открытием калиевых каналов, усилением проводимости ионов калия, что приводит к гиперполяризации мембран и, соответственно, к расслаблению гладких мышц сосудов. Следствием этого являются периферическая вазодилатация, коронарорасширяющее действие и снижение АД (Г.И.Сидоренко, 2003, 2010; N.Taira, 1989).
К побочным эффектам никорандила относятся: головная боль, головокружение, сердцебиения, артериальная гипотония, желудочнокишечные расстройства, редко - ульцирация желудочно-кишечного тракта, кожные изменения, аллергические реакции.
Клинические эффекты никорандила:
• положительно влияет на исходы у больных ИБС (улучшает прогноз);
• оказывает антиангинальное и антиишемическое действие;
• прием (под язык) купирует приступ стенокардии;
• может заменять нитраты при развитии толерантности к ним (отсутствует перекрестная толерантность);
• может назначаться больным стенокардией при планировании ЧКВ, АКШ, (подготавливает сердце к ишемии - эффект прекондиционирования);
• положительно влияет на мозговое кровообращение у больных с ишемическим инсультом;
• не вызывает привыкания при длительном применении;
• отсутствует синдром отмены (безопасен пропуск приёма препарата);
• практически не изменяет ЧСС и силу сердечных сокращений;
• снижает АД менее чем на 10 % (в суточной дозе 20-40 мг);
• может назначаться больным с сахарным диабетом (не влияет на показатели углеводного обмена);
• не влияет на показатели липидного обмена;
• длительное применение стабилизирует коронарную бляшку у больных стабильной стенокардией (Y.Izumiya и соавт., 2011).
В настоящее время появилась возможность дальнейшего изучения и оценки первого отечественного генерика никорандила - Коронеля, подтвердившего заявленную клиническую эффективность и производящегося в России в соответствии со стандартом GMP.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)