Лечение пациентов со стабильной ишемической болезнью сердца: алгоритм антиангинальной терапии
Статьи
Опубликовано в журнале:
АтмасферА. Новости кардиологии 1*2021
DOI: 10.24412/2076-4189-2021-12343
Ю.А. Карпов
Ишемическая болезнь сердца (ИБС) является одной из главных причин смертности в современном мире, а стенокардия как основное проявление этого заболевания значительно ухудшает качество жизни пациентов. На сегодняшний день в распоряжении врача имеется большой арсенал антиангинальных препаратов разного механизма действия с доказанным антиишемическим эффектом и возможностью комбинированного применения. Предложенный в клинических рекомендациях современный алгоритм антиангинальной терапии позволяет успешно достичь одной из основных задач в лечении стабильной ИБС – устранения приступов стенокардии.
Ключевые слова: рекомендации, стенокардия, качество жизни, антиангинальная терапия, никорандил.
Юрий Александрович Карпов – докт. мед. наук, профессор, рук. отдела ангиологии ФГБУ “НМИЦ кардиологии” МЗ РФ, Москва.
Стенокардия, или angina pectoris, как причина значительного нарушения качества жизни, известная врачам более 200 лет, со времен У. Гебердена, остается в центре внимания. Это связано и с высокой распространенностью ишемической болезни сердца (ИБС), и с большим ее вкладом в смертность в современном мире, а также с появлением новых эффективных стратегий медикаментозного и инвазивного лечения [1, 2]. Недавно в проспективном когортном исследовании, включавшем российских мужчин (10 953 человека в возрасте 35-71 лет; средний возраст 48,8 года) и охватившем более чем 30-летний период наблюдения, было установлено, что стенокардия и/или перемежающаяся хромота являются независимыми предикторами риска сердечно-сосудистой смертности и смертности от всех причин [3].
Наряду с классическим вариантом стенокардии на основе обструктивного поражения крупных коронарных артерий были выделены вазоспастическая и, совсем недавно, микрососудистая, с принципиально другим механизмом развития ишемии миокарда [2]. Как указывается в клинических рекомендациях, цели фармакологического лечения пациентов с ИБС заключаются в уменьшении симптомов стенокардии и ишемии, вызванной физической нагрузкой, а также в предотвращении сердечно-сосудистых событий [2, 4]. Профилактическое направление лечения нацелено на предупреждение развития инфаркта миокарда (ИМ) и смерти, связанной с ИБС, за счет снижения риска острых тромботических событий и желудочковой дисфункции. Стратегии включают фармакологические вмешательства и изменение образа жизни, как подробно описано в новых европейских рекомендациях 2021 г. по профилактике сердечно-сосудистых заболеваний в клинической практике [5].
Оптимальное лечение пациентов со стабильной ИБС, как она называется в рекомендациях Российского кардиологического общества (РКО), или с хроническим коронарным синдромом (ХКС) по терминологии рекомендаций Европейского общества кардиологов (ЕОК), можно определить как лечение, которое удовлетворительно контролирует симптомы и предотвращает сердечно-сосудистые события, с максимальной приверженностью пациента и минимальными нежелательными явлениями [2, 4, 6, 7]. Однако универсального определения оптимального лечения у пациентов со стабильной ИБС не существует, и медикаментозная терапия должна быть адаптирована к особенностям и предпочтениям каждого пациента [8].
Общая стратегия терапии, направленной на улучшение качества жизни пациента со стенокардией
Немедленное облегчение симптомов стенокардии или предотвращение симптомов при обстоятельствах, которые могут вызвать стенокардию, обычно достигается с помощью быстродействующих препаратов нитроглицерина. Противоишемические или антиангинальные препараты, а также изменение образа жизни, регулярные физические упражнения, обучение пациентов и реваскуляризация миокарда – всё это играет роль в минимизации или устранении симптомов в долгосрочной перспективе (долгосрочная профилактика).
Начальная медикаментозная терапия обычно состоит из 1 или 2 антиангинальных препаратов, по мере необходимости в сочетании с препаратами для вторичной профилактики сердечно-сосудистых заболеваний (антиагрегантная или антитромботическая, липидснижающая, антигипертензивная терапия и т.д.) [9]. При выборе антиангинального препарата или препаратов необходимо учитывать ожидаемую переносимость, связанную с индивидуальным профилем пациента, сопутствующими заболеваниями и противопоказаниями, потенциальными лекарственными взаимодействиями с совместно назначаемой терапией, предпочтениями пациента после получения информации о потенциальных побочных эффектах и доступности лекарств. Однако до настоящего времени остается неясным, превосходит ли комбинированная терапия двумя антиангинальными препаратами, например β-адреноблокатором (БАБ) и блокатором кальциевых каналов (БКК), монотерапию любым классом антиангинальных препаратов в снижении риска развития клинических событий, связанных с ишемией миокарда [10-13].
Выбор стартового препарата для лечения стенокардии за последние 25 лет претерпел изменения. Если в рекомендациях ЕОК 1997 г в качестве первоочередных были указаны нитраты длительного действия, то уже в 2003 г. на первом месте их сменили БАБ. В рекомендациях 2013 г был выбор между БАБ или недигидропиридиновыми БКК, причем при выраженной стенокардии (более II функционального класса) можно было назначать сразу комбинацию БАБ с дигидропиридиновым БКК. В настоящее время БАБ или БКК рекомендуются в качестве препаратов первого выбора [2, 4], хотя и на сегодняшний день контролируемых клинических исследований по сравнению этой стратегии с альтернативными стратегиями с включением других противоишемических препаратов или комбинации БАБ и БКК не проводилось [7, 11]. Результаты сетевого метаанализа 46 клинических исследований и 71 сравнения схем лечения подтверждают эффективность стартовой комбинации БАБ или БКК [14]. Этот же метаанализ показал, что антиангинальные препараты второй линии (пролонгированные нитраты, ранолазин, триметазидин и, в меньшей степени, ивабрадин) имеют доказательства эффективности в сочетании с БАБ или БКК в качестве терапии первой линии, в то время как данные по никорандилу отсутствуют. Следует отметить, что во всех работах из этого метаанализа в качестве конечных точек использовались такие показатели, как прием нитратов, количество приступов стенокардии, время до развития стенокардии или депрессии сегмента ST при проведении нагрузочного теста, общая продолжительность нагрузки, и ни в одном из исследований или метаанализов пока не оценивалось с достаточной мощностью влияние сочетания БАБ или БКК с антиангинальными препаратами второго ряда на заболеваемость и смертность при ИБС [14]. Необходимо помнить, что независимо от первоначальной стратегии ответ на антиангинальную терапию или изменения терапии в последующем должны быть оценены после 2-4 нед лечения (частота приступов, прием нитратов или данные повторных нагрузочных тестов при необходимости).
В настоящее время для лечения стенокардии рекомендовано 7 классов препаратов, некоторые из которых включают подгруппы и большое количество отдельных препаратов внутри класса [2, 4]. Антиангинальные (противоишемические) препараты доказали свою эффективность в отношении симптомов, связанных с ишемией миокарда, но не предотвращают сердечно-сосудистые события у большинства пациентов со стабильной ИБС.
Антиангинальные (противоишемические) препараты
Нитраты короткого действия при приступе стенокардии. Сублингвальные и распыляемые (спрей) препараты нитроглицерина обеспечивают немедленное облегчение при приступе стенокардии. Преимущество спрея нитроглицерина состоит в том, что он действует быстрее, чем сублингвальные формы нитроглицерина [15]. При возникновении стенокардии пациент должен сесть (в положении стоя может возникнуть обморочное состояние, а в положении лежа усиливается венозный возврат и преднагрузка) и принять нитроглицерин (таблетка 0,3-0,6 мг сублингвально, не проглатывая, или 0,4 мг распыляется на язык, не проглатывая и не вдыхая), при необходимости можно повторять прием препарата через каждые 5 мин, пока боль не исчезнет или максимум 1,2 мг не будет принято в течение 15 мин. В течение этого периода, если стенокардия сохраняется, необходимо незамедлительно обратиться за медицинской помощью. Препараты нитроглицерина можно применять для профилактики перед предстоящими физическими нагрузками, если предполагается, что они провоцируют стенокардию. Изосорбида динитрат (5 мг сублингвально) обладает несколько более медленным началом действия, чем нитроглицерин, из-за превращения в печени в мононитрат, но его эффект может длиться ≤1 ч, если препарат принимается сублингвально, или сохраняться в течение нескольких часов, если препарат принимается перорально.
Нитраты длительного действия для профилактики стенокардии. Препараты нитратов длительного действия (например, изосорбида динитрат и изосорбида мононитрат) следует рассматривать в качестве терапии второй линии для облегчения стенокардии, когда начальная терапия БАБ или недигидропиридиновым БКК противопоказана, плохо переносится или недостаточна для контроля симптомов. На самом деле существует недостаточное количество данных по сравнению нитратов с БАБ или БКК, из которых можно сделать твердые выводы об их относительной эффективности [16]. При приеме в течение длительного периода нитраты длительного действия вызывают толерантность с потерей эффективности, что требует соблюдения безнитратного интервала 10-14 ч [17]. Биодоступность изосорбида динитрата зависит от межиндивидуальной вариабельности конверсии в печени и, как правило, ниже, чем биодоступность изосорбида мононитрата (его активного метаболита), который является 100% биодоступным. Титрование дозы необходимо при назначении всех препаратов для достижения максимального контроля симптомов в адекватной дозе. Прекращение приема должно быть постепенным, а не резким, чтобы избежать повторного обострения стенокардии [18]. Наиболее распространенными побочными эффектами являются гипотензия, головная боль и приливы крови. Противопоказания включают гипертрофическую обструктивную кардиомиопатию, тяжелый стеноз аортального клапана и одновременное применение ингибиторов фосфодиэстеразы (например, силденафила, тадалафила или варденафила) или риоцигуата.
β-адреноблокаторы. Дозу БАБ следует скорректировать, чтобы ограничить частоту сердечных сокращений (ЧСС) до 55-60 в 1 мин в состоянии покоя [19]. Прекращение приема должно быть постепенным, а не резким. Следует соблюдать осторожность в случае сочетания БАБ с верапамилом или дилтиаземом из-за возможности развития ухудшения сердечной недостаточности, чрезмерной брадикардии и/или атриовентрикулярной блокады. Комбинация БАБ с нитратом ослабляет рефлекторную тахикардию, вызываемую последним.
К основным побочным эффектам БАБ относят усталость, депрессию, брадикардию, блокаду сердца, бронхоспазм, периферический вазоспазм, постуральную гипотензию, нарушение эректильной функции и маскировку симптомов гипогликемии. У некоторых пациентов с недавним ИМ и у пациентов с хронической сердечной недостаточностью (ХСН) со сниженной фракцией выброса левого желудочка прием БАБ был связан с достоверным снижением смертности и/или частоты сердечно-сосудистых событий [20-23], однако их профилактическое действие у пациентов с ИБС без предшествующего ИМ или ХСН не доказано и плацебоконтролируемых исследований для изучения этого вопроса не проводилось [24].
В ретроспективном анализе международного регистра REACH, в который было включено 21 860 пациентов с клиническими проявлениями атеротромбоза и/или факторами риска развития атеротромботических осложнений, не было выявлено снижения сердечно-сосудистой смертности на фоне приема БАБ как у пациентов только с факторами риска ИБС, ИМ в анамнезе, так и у пациентов с диагностированной ИБС без перенесенного ИМ [25]. При ретроспективном изучении данных NCDR (National Cardiovascular Data Registry – Национальный регистр сердечно-сосудистых данных) (755 215 пациентов в возрасте ≥65 лет с диагнозом ИБС без анамнеза ИМ или ХСН с низкой фракцией выброса, которым проводилось плановое чрескожное коронарное вмешательство (ЧКВ)) назначение БАБ при выписке не было связано с каким-либо снижением сердечно-сосудистой заболеваемости или смертности в течение 30 дней и 3 лет последующего наблюдения [26].
Однако у пациентов с предшествующим ИМ или без него, которым было выполнено аортокоронарное шунтирование, применение БАБ ассоциировалось с более низким риском смертельных исходов, а также других сердечнососудистых событий [27]. Следует отметить, что в других наблюдательных исследованиях и метаанализах не было получено доказательств улучшения прогноза на фоне длительной (>1 года) терапии БАБ у пациентов, перенесших ИМ [24, 28, 29]. Этот вопрос всё еще остается предметом дискуссий [30] и в настоящее время уточняется в нескольких клинических исследованиях и регистрах.
Недигидропиридиновые БКК (ритмзамедляющие). Верапамил имеет целый ряд одобренных показаний, включая все варианты течения стенокардии (стенокардия напряжения, вазоспастическая и нестабильная), наджелудочковые тахикардии и артериальную гипертонию (АГ). Препарат действует путем расширения периферических сосудов, улучшения коронарного кровотока в ответ на физические нагрузки, имеет отрицательный инотропный эффект и ингибирует активность клеток синусового узла. В одном из исследований была продемонстрирована одинаковая антиангинальная эффективность верапамила и метопролола [31]. Было также отмечено, что у пациентов с АГ и ИБС верапамил по сравнению с атенололом был связан с меньшим риском развития сахарного диабета, меньшим количеством приступов стенокардии и более низкой частотой развития депрессивных состояний [32, 33].
Дилтиазем. Применение дилтиазема сопровождается меньшей частотой развития побочных эффектов, что может рассматриваться как преимущество по сравнению с верапамилом при лечении стенокардии напряжения. Механизм действия дилтиазема напоминает верапамил, однако его эффекты менее выраженные, хотя исследований по сравнительной оценке противоишемической эффективности дилтиазема и верапамила не проводилось. Одновременное назначение БАБ и верапамила или дилтиазема не рекомендуется из-за риска развития атриовентрикулярной блокады. У отдельных пациентов БКК недигидропиридиновой группы могут сочетаться с БАБ для лечения стенокардии, однако в таких случаях они должны использоваться при тщательном контроле со стороны врача из-за риска развития чрезмерной брадикардии или сердечной недостаточности. Назначение недигидропиридиновых БКК пациентам с дисфункцией левого желудочка не рекомендуется.
Дигидропиридиновые БКК. Нифедипин длительного действия. Этот препарат обладает мощным сосудорасширяющим действием с относительно небольшим количеством серьезных побочных эффектов. Был детально изучен у пациентов с АГ, страдающих стенокардией, при добавлении к БАБ [34]. В крупномасштабном плацебоконтролируемом исследовании ACTION добавление нифедипина длительного действия в дозе 60 мг 1 раз в день к стандартному лечению стенокардии не оказало влияния на выживаемость без сердечно-сосудистых событий, однако было доказано, что препарат безопасен и снижает потребность в проведении коронарной ангиографии и инвазивных вмешательств [34]. Относительных противопоказаний к применению нифедипина немного (тяжелый стеноз аортального клапана, гипертрофическая обструктивная кардиомиопатия или сердечная недостаточность), препарат обычно рекомендуется назначать в комбинации с БАБ. Побочные эффекты, связанные с сосудорасширяющим действием, включают головную боль и отек лодыжек.
Амлодипин. Особенностью препарата является очень длительный период полувыведения и относительно хорошая переносимость (исключение – отек лодыжек), что делает его эффективным антиангинальным и антигипертензивным средством с 24-часовым действием. Препарат хорошо изучен во многих клинических исследованиях. У пациентов со стабильной стенокардией и нормальным артериальным давлением (АД), 75% из которых получали БАБ, амлодипин в дозе 10 мг/сут дополнительно снизил число коронарных реваскуляризаций и госпитализаций, связанных со стенокардией, в течение 24 мес [35]. В одном из исследований частота стрессиндуцированной ишемии более эффективно снижалась при титровании дозы амлодипина с 5 до 10 мг/сут, БАБ атенолола до 50 мг/сут, а их комбинация оказывала еще более выраженное антиишемическое действие [36]. Следует отметить, что эффективная комбинация БКК с БАБ относительно мало используется в клинической практике, даже в контролируемых клинических исследованиях с указанием на оптимальную медикаментозную терапию стабильной стенокардии напряжения.
Ивабрадин, блокатор If-каналов клеток синусового узла, согласно данным исследований, не уступает атенололу или амлодипину в лечении стенокардии у пациентов с ИБС [37, 38]. Присоединение ивабрадина в дозе 7,5 мг 2 раза в сутки к терапии атенололом позволило улучшить контроль ЧСС и уменьшить выраженность стенокардии во время нагрузочного теста [39]. Препарат назначается только пациентам с синусовым ритмом. Также применяется для лечения ХСН со сниженной фракцией выброса левого желудочка в комбинации с БАБ или вместо них при их непереносимости.
Никорандил является нитратным производным никотинамида, обладающим антиангинальными эффектами, аналогичными эффектам нитратов или БАБ [40]. Побочные эффекты включают головную боль и тошноту. Был проведен метаанализ данных непродолжительных (в среднем 5 нед) исследований эффективности никорандила в сравнении с другими антиангинальными препаратами при стабильной стенокардии [41]. Никорандил не продемонстрировал достоверных различий в снижении количества приступов стенокардии в неделю по сравнению с БАБ (-1,50; 95% доверительный интервал (ДИ) -4,09-1,09), нитратами длительного действия (-0,22; 95% ДИ -1,22-1,65) и БКК (-0,23; 95% ДИ -1,37-0,90). Также не выявлено значимых различий по срокам наступления ишемии миокарда (общая продолжительность пробы с дозированной физической нагрузкой, время до наступления депрессии сегмента ST >1 мм, время до начала болевых ощущений). Результаты этого исследования указывают на то, что терапия никорандилом так же эффективна, как и стандартная антиангинальная терапия [41].
В многоцентровом двойном слепом плацебоконтролируемом исследовании IONA, в которое было включено 5126 пациентов со стабильной ИБС, изучалось влияние никорандила в дозе 20 мг 2 раза в сутки на риск развития сердечно-сосудистых осложнений и смерти (медиана наблюдения 1,6±0,5 года) [42]. Никорандил значительно снизил риск развития суммарной первичной конечной точки (смерть от ИБС, нефатальный ИМ или незапланированная госпитализация с подозрением на ангинозные симптомы) у пациентов со стабильной ИБС, но не оказывал влияния на смертность от ИБС или риск развития нефатального ИМ (рис. 1) [42]. Таким образом, в клиническом исследовании IONA была установлена способность антиангинального препарата никорандил улучшать прогноз у пациентов со стабильной ИБС.
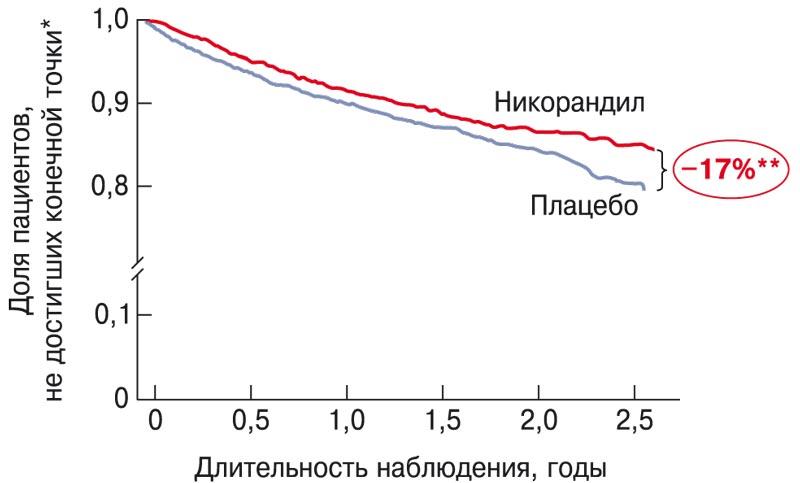 Рис. 1. Исследование IONA: влияние никорандила на прогноз пациентов со стабильной ИБС [42].
Рис. 1. Исследование IONA: влияние никорандила на прогноз пациентов со стабильной ИБС [42].
* Смерть от ИБС, нефатальный ИМ, внеплановая госпитализация в связи с сердечной болью.
** p = 0,014.
В Российской Федерации были проведены многоцентровое плацебоконтролируемое исследование КВАЗАР, в котором продемонстрировано выраженное антиангинальное и антиишемическое действие никорандила у пациентов со стабильной ИБС, и российская наблюдательная программа НИКЕЯ (изучение влияния дополнительной терапии НИКорандилом на течение ишемической болезни сердца у пациентов со стабильной стенокардией напряжениЯ, получающих стандартную базовую терапию) [43, 44]. В российское многоцентровое рандомизированное двойное слепое исследование КВАЗАР по оценке антиангинальной эффективности и безопасности перорального применения препарата никорандил (Кординик, компания ПИК-ФАРМА) в сравнении с плацебо на фоне базисной терапии БАБ метопрололом было включено 120 пациентов со стабильной стенокардией. Пациентам, рандомизированным в группу никорандила, препарат назначался дополнительно к ранее назначенному метопрололу 50 мг 2 раза в сутки, вначале в дозе 10 мг 2 раза в сутки, а через 2 нед дозу увеличивали до 20 мг 2 раза в сутки. Через 4 нед после визита пациент выполнял 2 пробы с дозированной физической нагрузкой – до приема никорандила и через 1,5 ч после приема. Частота приступов стенокардии у пациентов, принимавших никорандил, значимо снизилась по отношению к показателям в группе плацебо (р = 0,02) наряду с уменьшением количества принимаемого нитроглицерина (рис. 2). Переносимость никорандила не отличалась от плацебо [43]. При пробе с нагрузкой через 6 нед приема препарата наблюдалось статистически значимое увеличение времени до начала приступа стенокардии (p <0,0001), времени до появления депрессии сегмента ST >1,0 мм (p <0,005) и времени до развития приступа стенокардии средней интенсивности (p <0,005), что подтверждает антиишемическое действие никорандила в течение суток при двукратном режиме дозирования [45]. Антиишемическое действие никорандила сопровождалось значительным улучшением качества жизни [46].
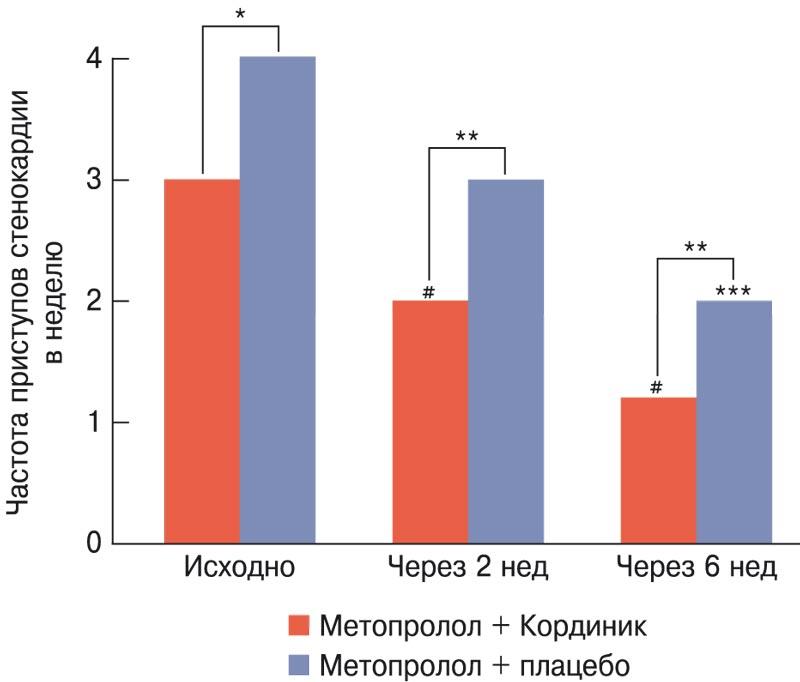 Рис. 2. Влияние никорандила на частоту приступов стенокардии в неделю у пациентов со стабильной стенокардией, получавших метопролол [43].
Рис. 2. Влияние никорандила на частоту приступов стенокардии в неделю у пациентов со стабильной стенокардией, получавших метопролол [43].
* p = 0,22, ** p = 0,02. *** p <0,05, # p <0,01 по сравнению с исходными данными.
В программе НИКЕЯ были сопоставлены данные по эффективности и безопасности никорандила у 590 больных стабильной ИБС в ходе наблюдательной программы и контролируемого клинического исследования IONA в условиях реальной клинической практики [44]. В эту многоцентровую программу было включено 590 пациентов со стабильной стенокардией напряжения. Участникам программы НИКЕЯ назначался никорандил (Кординик, компания ПИК-ФАРМА) перорально по 10 мг 2 раза в день в дополнение к проводимой терапии ИБС. Через 1 мес только у 22% пациентов было проведено титрование дозы до 20 мг 2 раза в день [44]. Частота событий первичной комбинированной конечной точки была выше в исследовании IONA. По данным программы НИКЕЯ, результаты применения никорандила в условиях реальной клинической практики продемонстрировали эффективность и безопасность препарата, а также его благоприятное влияние на прогноз у пациентов со стабильной ИБС, доказанные ранее в рандомизированном клиническом исследовании IONA [47].
Эти данные дополнительно демонстрируют антиишемические эффекты никорандила и подтверждают возможность его применения в качестве антиангинального препарата в составе комбинированной терапии у пациентов со стабильной ИБС.
В последние годы изучаются и дополнительные эффекты никорандила. Следует отметить, что ранее были получены данные о наличии у никорандила эффекта фармакологического прекондиционирования при парентеральном введении [48]. С целью предупреждения интраоперационного ишемического повреждения миокарда, которое может возникать в ходе планового ЧКВ, изучали возможность формирования до вмешательства фармакологического прекондиционирования c применением пероральной формы никорандила [49]. Изучалось влияние назначения никорандила (препарат назначался внутрь: за 2 сут до ЧКВ – 30 мг/сут; в день ЧКВ – 20 мг за 2 ч до операции и 10 мг через 6-12 ч после ЧКВ; в последующие 30 дней – 30 мг/сут) на предупреждение повреждений миокарда и ИМ 4а типа (первичная конечная точка) и развития сердечно-сосудистых событий в течение года после планового ЧКВ (вторичная конечная точка) у 182 больных стабильной ИБС, которые были рандомизированы в группу лечения никорандилом (n = 90) и группу контроля, стандартного лечения (n = 92) (рис. 3). Анализ высокочувствительного тропонина I и креатинкиназы-МВ проводили до ЧКВ и спустя 24 и 72 ч после процедуры, диагноз ИМ 4а типа выставлялся согласно Четвертому универсальному определению. В качестве сердечно-сосудистых событий оценивали нефатальный ИМ, нефатальное нарушение мозгового кровообращения, смерть от сердечно-сосудистых причин, повторную реваскуляризацию коронарных артерий (ЧКВ, коронарное шунтирование в связи с ухудшением), госпитализации по поводу рецидива стенокардии (без вмешательств) и смерть от любых причин. Инфаркт миокарда 4а типа зарегистрирован у 14 пациентов (8%), среди мужчин – 6%, среди женщин – 12%. При оценке влияния никорандила на развитие ИМ 4а типа отмечалось достоверное снижение частоты его развития в группе никорандила (n = 3; 3%) по сравнению с группой контроля (n = 11; 12%; p = 0,05) (рис. 4). По результатам исследования был сделан вывод о том, что назначение никорандила по описанной выше схеме снижает риск интраоперационного ишемического повреждения миокарда и риск развития сердечно-сосудистых событий в течение года после планового ЧКВ [49].
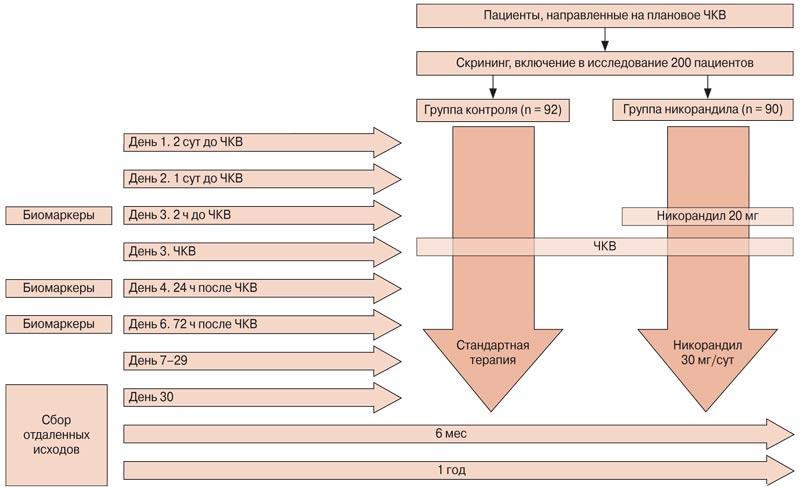 Рис. 3. Дизайн исследования по изучению никорандила (n = 182; 80% мужчин; средний возраст 66 лет; длительность наблюдения 12 мес) [49].
Рис. 3. Дизайн исследования по изучению никорандила (n = 182; 80% мужчин; средний возраст 66 лет; длительность наблюдения 12 мес) [49].
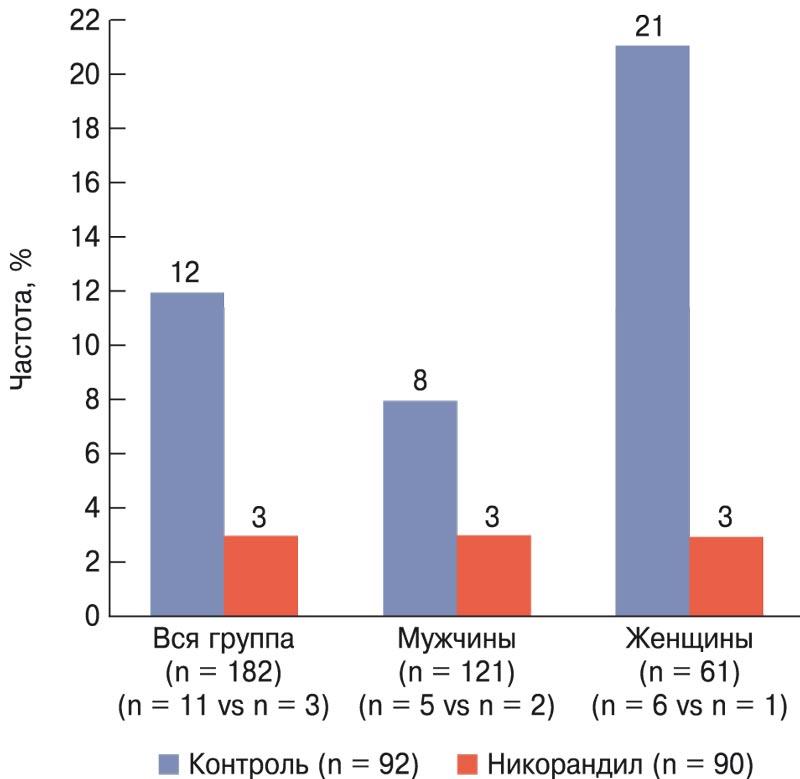 Рис. 4. Частота встречаемости ИМ 4а типа в группах контроля и никорандила [49].
Рис. 4. Частота встречаемости ИМ 4а типа в группах контроля и никорандила [49].
p = 0,05 для всех случаев.
Ранолазин является селективным ингибитором позднего натриевого тока. Препарат увеличивает длительность интервала QT на электрокардиограмме (ЭКГ), поэтому его следует с осторожностью применять у пациентов с удлиненным QT или вместе с препаратами, влияющими на продолжительность QT. В плацебоконтролируемом исследовании у 6560 пациентов с острым коронарным синдромом без подъема сегмента ST добавление ранолазина к стандартному лечению в сравнении с плацебо не привело к снижению риска развития событий первичной конечной точки (сердечно-сосудистая смерть, ИМ или рецидивирующая ишемия миокарда) [50]. Однако в рамках этого исследования в относительно большой подгруппе пациентов с приступами стенокардии (n = 3565) наблюдалось значительное снижение частоты рецидивирующей ишемии миокарда, ухудшения стенокардии и необходимости усиления антиангинальной терапии [51].
В исследовании RIVER-PCI ранолазин не повлиял на риск развития событий первичной конечной точки (реваскуляризация в связи с развившейся ишемией миокарда или госпитализация без реваскуляризации) у 2651 пациента с анамнезом стабильной стенокардии и неполной реваскуляризации после ЧКВ [52]. Ранолазин рекомендуется в качестве препарата второй линии в составе комбинированной терапии у пациентов с сохраняющейся стенокардией, несмотря на применение таких антиангинальных препаратов, как БАБ, БКК и/или нитраты длительного действия. Доказательств в поддержку применения ранолазина у пациентов со стабильной ИБС после ЧКВ с неполной реваскуляризацией нет.
Триметазидин. Препарат является гемодинамически нейтральным, с небольшим количеством побочных эффектов [53]. В заключении Европейского агентства по лекарственным средствам 2012 г. после рассмотрения представленных материалов было указано, что триметазидин 35 мг 2 раза в сутки при добавлении к БАБ атенололу повышает эффективность устранения индуцированной нагрузкой ишемии миокарда [54, 55]. Противопоказан при болезни Паркинсона и нарушениях движения, таких как тремор (дрожание), мышечная ригидность, нарушения ходьбы и синдром “беспокойных ног”. В метаанализе, включавшем 13 исследований, в основном проведенных в Китае (1628 пациентов), было выявлено, что применение триметазидина в дополнение к другим антиангинальным препаратам ассоциировалось с меньшим средним еженедельным числом приступов стенокардии, меньшим использованием нитроглицерина в неделю, более длительным временем до появления депрессии сегмента ST >1 мм, более высокой общей мощностью и большей продолжительностью физических нагрузок, чем лечение другими антиангинальными препаратами для стабильной стенокардии [56]. Эти результаты подтверждают возможность применения триметазидина в качестве препарата второй линии у пациентов со стабильной стенокардией, у которых симптомы неадекватно контролируются другими антиангинальными препаратами или эти препараты не переносятся. В недавно завершенном клиническом исследовании ATPCI, которое продолжалось более 6 лет, назначение триметазидина после успешно проведенного ЧКВ не оказало какого-либо заметного влияния на течение ИБС в сравнении с плацебо [57].
Аллопуринол. Это противоподагрический препарат, ингибитор ксантиноксидазы, который недавно появился в рекомендациях ЕОК по ведению пациентов с ХКС. В 2010 г. в рандомизированном перекрестном исследовании, включавшем 65 пациентов со стабильной стенокардией, было отмечено, что аллопуринол в дозе 600 мг/сут увеличивает продолжительность нагрузочной пробы до появления депрессии сегмента ST и приступа стенокардии, что считается доказательством антиангинального действия [58]. В рамках наблюдательного исследования (29 298 эпизодов назначения аллопуринола) была выявлена связь применения аллопуринола со снижением риска развития ИМ у пожилых людей, особенно при использовании в течение >2 лет [59]. В целом роль аллопуринола в снижении частоты клинических событий при сердечно-сосудистых заболеваниях остается неясной [60]. В клинических рекомендациях РКО нет указаний на применение этого препарата для лечения стенокардии [4].
Современный алгоритм антиангинального лечения
На рис. 5 представлена пошаговая стратегия антиангинальной терапии при стабильной стенокардии в зависимости от некоторых исходных характеристик пациента [4]. Недостаточная эффективность или плохая переносимость лечения на каждом этапе является основанием сделать следующий шаг. Стратегия должна быть адаптирована к характеристикам и предпочтениям каждого пациента и может быть дополнена другими методами лечения, не указанными на схеме. Если не удается обеспечить хорошее качество жизни пациента, т.е. полное отсутствие приступов стенокардии или лишь эпизодическое их появление при чрезмерных физических или эмоциональных нагрузках (I функциональный класс), то обсуждается вопрос о переходе к инвазивному лечению. Рассмотрим несколько сценариев подбора терапии.
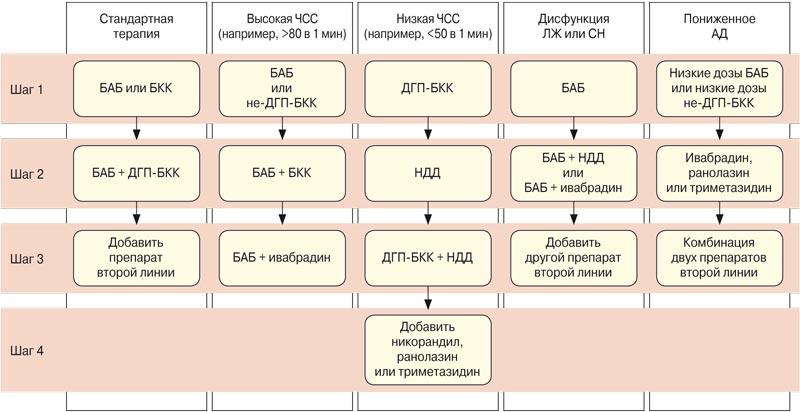 Рис. 5. Терапия стабильной стенокардии в зависимости от клинической ситуации [4].
Рис. 5. Терапия стабильной стенокардии в зависимости от клинической ситуации [4].
ДГП-БКК – дигидропиридиновые БКК, ЛЖ – левый желудочек, НДД – нитраты длительного действия, не-ДГП-БКК – недигидропиридиновые БКК, СН – сердечная недостаточность.
Пациенты с низким АД. У пациентов с низким АД рекомендуется начинать прием антиангинальных препаратов в очень низких дозах, с преимущественным использованием препаратов, не оказывающих влияния на АД или с ограниченным влиянием на АД. Эксперты рекомендуют небольшие дозы БАБ или недигидропиридиновых БКК под тщательным контролем АД. Также могут быть назначены препараты, не оказывающие влияния на уровень АД, – ивабрадин (у пациентов с синусовым ритмом), ранолазин или триметазидин.
Пациенты с низкой ЧСС. Повышенная ЧСС линейно коррелирует с риском развития сердечно-сосудистых событий, а положительное влияние ритмзамедляющей терапии на прогноз было продемонстрировано при использовании различных лекарственных препаратов. У больных с исходной брадикардией, при ЧСС <60 в 1 мин назначения ритмурежающих препаратов (БАБ, ивабрадин и пульсурежающие БКК) следует избегать или применять их с большой осторожностью, а при назначении начинать с очень низких доз [19, 61-63]. У таких пациентов предпочтительно назначать антиангинальные препараты, не влияющие на ЧСС (БКК дигидропиридиновой группы, никорандил, триметазидин).
Микрососудистая стенокардия. Болевой синдром при микрососудистой стенокардии, как правило, связан с физической нагрузкой, с признаками ишемии при неинвазивных тестах в отсутствие стенозов либо при наличии необструктивных стенозов 40-60% (считаются функционально несущественными), выявленных при коронарной ангиографии или компьютерной томографии сердца. Учитывая сходство симптомов, обычно подозревают микрососудистое происхождение стенокардии после исключения обструктивных эпикардиальных коронарных стенозов при обследовании пациентов с подозрением на ишемию миокарда. Одной из особенностей этой формы считается редкое развитие региональных нарушений движения стенки левого желудочка при тестах с физической нагрузкой или других стресс-пробах.
Лечение микрососудистой стенокардии должно быть направлено на устранение доминирующего механизма дисфункции микроциркуляции. Пациентам с аномальными резервом коронарного кровотока <2,0 или индексом микрососудистого сопротивления >25 ед. и отрицательным тестом с ацетилхолином наряду с изменением образа жизни и контролем массы тела показаны БАБ, ингибиторы ангиотензинпревращающего фермента и статины [64, 65]. Пациенты с изменениями на ЭКГ и приступом стенокардии в ответ на тест с ацетилхолином, но без выраженной констрикции крупных эпикардиальных сосудов при коронарной ангиографии (это расценивается как спазм микрососудов) могут лечиться так же, как пациенты с вазоспастической стенокардией. Следует также отметить, что никорандил используется для лечения пациентов с микрососудистой стенокардией при недостаточном эффекте БАБ, БКК и нитратов длительного действия для предотвращения приступов стенокардии. В работе H. Yamabe et al. было показано, что внутривенное введение никорандила во время исследования перфузии миокарда приводит к значительному уменьшению степени тяжести нарушения перфузии у пациентов со стенокардией и почти нормальной коронарной ангиограммой [66]. В рандомизированном контролируемом исследовании 2-недельная терапия никорандилом у пациентов с микрососудистой стенокардией вызывала значительное уменьшение индуцированной физическими нагрузками ишемии миокарда по сравнению с плацебо [67].
Вазоспастическая стенокардия. Диагностика этого состояния подразумевает выявление транзиторных ишемических изменений сегмента ST во время приступа стенокардии (обычно в состоянии покоя) в классическом варианте с преходящим подъемом сегмента ST. Поскольку приступы вазоспастической стенокардии в большинстве случаев возникают в покое, документирование этих изменений на ЭКГ представляет сложную задачу. При подозрении на вазоспастическую стенокардию рекомендуется суточное мониторирование ЭКГ (лучше 12 отведений), а смещение сегмента ST при нормальной ЧСС указывает на высокую вероятность ишемии миокарда, вызванной спазмом. Провокационный тест с ацетилхолином на коронарный спазм рассматривается как положительный, если сопровождается стенокардией, ишемическими изменениями на ЭКГ и выраженной вазоконстрикцией эпикардиального сосуда.
У пациентов с эпикардиальными или микроциркуляторными вазомоторными нарушениями БКК и нитраты длительного действия являются препаратами выбора в дополнение к контролю сердечно-сосудистых факторов риска и изменению образа жизни [65, 68]. Было отмечено, что нифедипин эффективен в уменьшении коронарного спазма, связанного с имплантацией стента [69].
Заключение
Стенокардия является одним из главных факторов, ухудшающих качество и снижающих продолжительность жизни у пациентов со стабильной формой ИБС. На сегодняшний день в распоряжении врача имеется большой арсенал антиангинальных препаратов разного механизма действия, которые объединяет доказанность антиишемического эффекта и возможность комбинированного применения. Это позволяет в большинстве случаев успешно устранять стенокардию или значительно уменьшать ее выраженность, тем самым обеспечивая хорошее качество жизни, что является одной из главных целей лечения пациентов со стабильной стенокардией. Среди антиишемических препаратов следует отметить никорандил, поскольку наряду с выраженным антиангинальным действием препарат способен оказывать положительное влияние на прогноз стабильной ИБС, в том числе при плановых ЧКВ.
Конфликт интересов. Автор заявляет об отсутствии конфликта интересов.
Список литературы
- Рациональная фармакотерапия сердечно-сосудистых заболеваний. Под ред. Чазова Е.И., Карпова Ю.А. М.: Литтерра; 2016. 784 с.
- Knuuti J, Wijns W, Saraste A, Capodanno D, Barbato E, Funck-Brentano C, Prescott E, Storey RF, Deaton C, Cuisset T, Agewall S, Dickstein K, Edvardsen T, Escaned J, Gersh BJ, Svitil P, Gilard M, Hasdai D, Hatala R, Mahfoud F, Masip J, Muneretto C, Valgimigli M, Achenbach S, Bax JJ; ESC Scientific Document Group. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. European Heart Journal 2020 Jan;41(3):407-77.
- Шальнова CA, Яровая Е.Б., Макарова Ю.К., Куценко В.А., Капустина А.В., Баланова Ю.А., Имаева А.Э., Муромцева Г.А. Одинаков ли риск смертности от сердечно-сосудистых заболеваний и от всех причин у российских мужчин со стенокардией и/или с перемежающейся хромотой? Данные популяционного проспективного исследования. Рациональная фармакотерапия в кардиологии 2020;16(5):787-97.
- Стабильная стенокардия. Рекомендации Российского кардиологического общества 2020. Российский кардиологический журнал 2020;25(11):201-50.
- Visseren FLJ, Mach F, Smulders YM, Carballo D, Koskinas KC, Back M, Benetos A, Biffi A, Boavida JM, Capodanno D, Cosyns B, Crawford C, Davos CH, Desormais I, Di Angelantonio E, Franco OH, Halvorsen S, Hobbs FDH, Hollander M, Jankowska EA, Michal M, Sacco S, Sattar N, Tokgozoglu L, Tonstad S, Tsioufis KP, van Dis I, van Gelder I, Wanner C, Williams B; ESC Scientific Document Group. 2021 ESC Guidelines on cardiovascular disease. European Heart Journal 2021 Sep;42(34):3227-337.
- Ferrari R, Camici PG, Crea F, Danchin N, Fox K, Maggioni AP, Manolis AJ, Marzilli M, Rosano GMC, Lopez-Sendon JL. Expert consensus document: a ‘diamond’ approach to personalized treatment of angina. Nature Reviews. Cardiology 2018 Feb;15(2):120-32.
- Thadani U. Management of stable angina – current guidelines: a critical appraisal. Cardiovascular Drugs & Therapy 2016 Aug;30(4):419-26.
- Husted SE, Ohman EM. Pharmacological and emerging therapies in the treatment of chronic angina. The Lancet 2015 Aug;386(9994):691-701.
- National Institute for Health and Care Excellence (NICE). Stable angina: management. Clinical guideline [CG126]. Published: 2011 Jul 23. Last updated: 2016 Aug 25. Available from: https://www. nice.org.uk/guidance/cg126 Accessed 2021 Sep 24.
- Klein WW, Jackson G, Tavazzi L. Efficacy of monotherapy compared with combined antianginal drugs in the treatment of chronic stable angina pectoris: a meta-analysis. Coronary Artery Disease 2002 Dec;13(8):427-36.
- Rousan TA, Mathew ST, Thadani U. Drug therapy for stable angina pectoris. Drugs 2017 Mar;77(3):265-84.
- Pehrsson SK, Ringqvist I, Ekdahl S, Karlson BW, Ulvenstam G, Persson S. Monotherapy with amlodipine or atenolol versus their combination in stable angina pectoris. Clinical Cardiology 2000 Oct;23(10):763-70.
- Emanuelsson H, Egstrup K, Nikus K, Ellstrom J, Glud T, Pater C, Scheibel M, Tisell A, Totterman KJ, Forsby M. Antianginal efficacy of the combination of felodipine-metoprolol 10/100 mg compared with each drug alone in patients with stable effort-induced angina pectoris: a multicenter parallel group study. The TRAFFIC Study Group. American Heart Journal 1999 May;137(5):854-62.
- Belsey J, Savelieva I, Mugelli A, Camm AJ. Relative efficacy of antianginal drugs used as add-on therapy in patients with stable angina: a systematic review and meta-analysis. European Journal of Preventive Cardiology 2015 Jul;22(7):837-48.
- Wight LJ, VandenBurg MJ, Potter CE, Freeth CJ. A large scale comparative study in general practice with nitroglycerin spray and tablet formulations in elderly patients with angina pectoris. European Journal of Clinical Pharmacology 1992;42(3):341-2.
- Heidenreich PA, McDonald KM, Hastie T, Fadel B, Hagan V, Lee BK, Hlatky MA. Meta-analysis of trials comparing beta-blockers, calcium antagonists, and nitrates for stable angina. JAMA 1999 May;281(20):1927-36.
- Wei J, Wu T, Yang Q, Chen M, Ni J, Huang D. Nitrates for stable angina: a systematic review and meta-analysis of randomized clinical trials. International Journal of Cardiology 2011 Jan;146(1):4-12.
- Ferratini M. Risk of rebound phenomenon during nitrate withdrawal. International Journal of Cardiology 1994 Jun;45(2):89-96.
- Diaz A, Bourassa MG, Guertin MC, Tardif JC. Long-term prognostic value of resting heart rate in patients with suspected or proven coronary artery disease. European Heart Journal 2005 May;26(10):967-74.
- Bangalore S, Bhatt DL, Steg PG, Weber MA, Boden WE, Hamm CW, Montalescot G, Hsu A, Fox KA, Lincoff AM. Beta-blockers and cardiovascular events in patients with and without myocardial infarction: post hoc analysis from the CHARISMA trial. Circulation: Cardiovascular Quality and Outcomes 2014 Nov;7(6):872-81.
- Poole-Wilson PA, Swedberg K, Cleland JG, Di Lenarda A, Hanrath P, Komajda M, Lubsen J, Lutiger B, Metra M, Remme WJ, Torp-Pedersen C, Scherhag A, Skene A; Carvedilol Or Metoprolol European Trial Investigators. Comparison of carvedilol and metoprolol on clinical outcomes in patients with chronic heart failure in the Carvedilol Or Metoprolol European Trial (COMET): randomized controlled trial. The Lancet 2003 Jul;362(9377):7-13.
- Freemantle N, Cleland J, Young P, Mason J, Harrison J. Beta-blockade after myocardial infarction: systematic review and meta regression analysis. BMJ 1999 Jun;318(7200):1730-7.
- Hwang D, Lee JM, Kim HK, Choi KH, Rhee TM, Park J, Park TK, Yang JH, Song YB, Choi JH, Hahn JY, Choi SH, Koo BK, Kim YJ, Chae SC, Cho MC, Kim CJ, Gwon HC, Jeong MH, Kim HS; KAMIR Investigators. Prognostic impact of b-blocker dose after acute myocardial infarction. Circulation Journal 2019 Jan;83(2):410-7.
- Dahl Aarvik M, Sandven I, Dondo TB, Gale CP, Ruddox V, Munkhaugen J, Atar D, Otterstad JE. Effect of oral b-blocker treatment on mortality in contemporary post-myocardial infarction patients: a systematic review and meta-analysis. European Heart Journal. Cardiovascular Pharmacotherapy 2019 Jan;5(1):12-20.
- Bangalore S, Steg G, Deedwania P, Crowley K, Eagle KA, Goto S, Ohman EM, Cannon CP, Smith SC, Zeymer U, Hoffman EB, Messerli FH, Bhatt DL; REACH Registry Investigators. Beta-blocker use and clinical outcomes in stable outpatients with and without coronary artery disease. JAMA 2012 Oct;308(13):1340-9.
- Motivala AA, Parikh V, Roe M, Dai D, Abbott JD, Prasad A, Mukherjee D. Predictors, trends, and outcomes (among older patients ≥65 years of age) associated with beta-blocker use in patients with stable angina undergoing elective percutaneous coronary intervention: insights from the NCDR registry. JACC. Cardiovascular Interventions 2016 Aug;9(16):1639-48.
- Zhang H, Yuan X, Zhang H, Chen S, Zhao Y Hua K, Rao C, Wang W, Sun H, Hu S, Zheng Z. Efficacy of long-term b-blocker therapy for secondary prevention of long-term outcomes after coronary artery bypass grafting surgery. Circulation 2015 Jun;131(25):2194-201.
- Puymirat E, Riant E, Aissaoui N, Soria A, Ducrocq G, Coste P, Cottin Y Aupetit JF, Bonnefoy E, Blanchard D, Cattan S, Steg G, Schiele F, Ferrieres J, Juilliere Y, Simon T, Danchin N. Beta-blockers and mortality after myocardial infarction in patients without heart failure: multicentre prospective cohort study. BMJ 2016 Sep;354:i4801.
- Sorbets E, Steg PG, Young R, Danchin N, Greenlaw N, Ford I, Tendera M, Ferrari R, Merkely B, Parkhomenko A, Reid C, Tardif JC, Fox KM; CLARIFY investigators. Beta-blockers, calcium antagonists, and mortality in stable coronary artery disease: an international cohort study. European Heart Journal 2018 May;40(18):1399-407.
- Neumann A, Maura G, Weill A, Alla F, Danchin N. Clinical events after discontinuation of b-blockers in patients without heart failure optimally treated after acute myocardial infarction: a cohort study on the French healthcare databases. Circulation: Cardiovascular Quality and Outcomes 2018;11:e004356.
- Rehnqvist N, Hjemdahl P, Billing E, Bjorkander I, Eriksson SV, Forslund L, Held C, Nasman P, Wallen NH. Effects of metoprolol vs verapamil in patients with stable angina pectoris. The Angina Prognosis Study in Stockholm (APSIS). European Heart Journal 1996 Jan;17(1):76-81.
- Pepine CJ, Handberg EM, Cooper-DeHoff RM, Marks RG, Kowey P, Messerli FH, Mancia G, Cangiano JL, Garcia-Barreto D, Keltai M, Erdine S, Bristol HA, Kolb HR, Bakris GL, Cohen JD, Parmley WW; INVEST Investigators. A calcium antagonist vs a non-calcium antagonist hypertension treatment strategy for patients with coronary artery disease. The International Verapamil-Trandolapril Study (INVEST): a randomized controlled trial. JAMA 2003 Dec;290(21):2805-16.
- Ried LD, Tueth MJ, Handberg E, Kupfer S, Pepine CJ; INVEST Study Group. A Study of Antihypertensive Drugs and Depressive Symptoms (SADD-Sx) in patients treated with a calcium antagonist versus an atenolol hypertension treatment strategy in the International Verapamil SR-Trandolapril Study (INVEST). Psychosomatic Medicine 2005 May-Jun;67(3):398-406.
- Poole-Wilson PA, Lubsen J, Kirwan BA, van Dalen FJ, Wagener G, Danchin N, Just H, Fox KA, Pocock SJ, Clayton TC, Motro M, Parker JD, Bourassa MG, Dart AM, Hildebrandt P, Hjalmarson A, Kragten JA, Molhoek GP, Otterstad JE, Seabra-Gomes R, Soler-Soler J, Weber S; Coronary disease Trial Investigating Outcome with Nifedipine gastrointestinal therapeutic system investigators. Effect of long-acting nifedipine on mortality and cardiovascular morbidity in patients with stable angina requiring treatment (ACTION trial): randomized controlled trial. The Lancet 2004 Sep;364(9437):849-57.
- Nissen SE, Tuzcu EM, Libby P, Thompson PD, Ghali M, Garza D, Berman L, Shi H, Buebendorf E, Topol EJ; CAMELOT Investigators. Effect of antihypertensive agents on cardiovascular events in patients with coronary disease and normal blood pressure: the CAMELOT study: a randomized controlled trial. JAMA 2004 Nov;292(18):2217-25.
- Frishman WH, Glasser S, Stone P, Deedwania PC, Johnson M, Fakouhi TD. Comparison of controlled-onset, extended-release verapamil with amlodipine and amlodipine plus atenolol on exercise performance and ambulatory ischemia in patients with chronic stable angina pectoris. The American Journal of Cardiology 1999 Feb;83(4):507-14.
- Tardif JC, Ford I, Tendera M, Bourassa MG, Fox K; INITIATIVE Investigators. Efficacy of ivabradine, a new selective I(f) inhibitor, compared with atenolol in patients with chronic stable angina. European Heart Journal 2005 Dec;26(23):2529-36.
- Ruzyllo W, Tendera M, Ford I, Fox KM. Antianginal efficacy and safety of ivabradine compared with amlodipine in patients with stable effort angina pectoris: a 3-month randomised, double-blind, multicentre, noninferiority trial. Drugs 2007;67(3):393-405.
- Tardif JC, Ponikowski P, Kahan T; ASSOCIATE Study Investigators. Efficacy of the I(f) current inhibitor ivabradine in patients with chronic stable angina receiving beta-blocker therapy: a 4-month, randomized, placebo-controlled trial. European Heart Journal 2009 Mar;30(5):540-8.
- Doring G. Antianginal and anti-ischemic efficacy of nicorandil in comparison with isosorbide-5-mononitrate and isosorbide dinitrate: results from two multicenter, double-blind, randomized studies with stable coronary heart disease patients. Journal of Cardiovascular Pharmacology 1992;20(Suppl 3):S74-81.
- Сравнительный анализ эффективности и безопасности никорандила при лечении пациентов со стабильной стенокардией в сравнении с терапией b-адреноблокаторами, нитратами пролонгированного действия и блокаторами медленных кальциевых каналов (реферат). Русский медицинский журнал. Медицинское обозрение 2019;6:24-30.
- IONA Study Group. Effect of nicorandil on coronary events in patients with stable angina: the Impact Of Nicorandil in Angina (IONA) randomised trial. The Lancet 2002 Apr;359(9314):1269-75.
- Марцевич С.Ю., Кутишенко Н.П., Деев А.Д. от имени участников исследования КВАЗАР Сравнительная оценка антиангинальной эффективности и безопасности препарата никорандил на фоне базисной терапии b-адреноблокаторами у больных ишемической болезнью сердца со стабильной стенокардией. Кардиология 2016;56(10):30-4.
- Марцевич С.Ю., Лукина Ю.В., Кутишенко Н.П., Акимова А.В., Воронина В.П., Лерман О.В., Гайсенок О.В., Гомова Т.А., Ежов А.В., Куимов А.Д., Либис Р.А., Матюшин Г.В., Митрошина Т.Н., Нечаева Г.И., Резник И.И., Скибицкий В.В., Соколова Л.А., Чесникова А.И., Добрынина Н.В., Якушин С.С. Оценка приверженности к лечению и факторов, влияющих на нее, у пациентов со стабильной ишемической болезнью сердца при назначении никорандила. Рациональная фармакотерапия в кардиологии 2017;13(6):776-86.
- Воронина В.П., Марцевич С.Ю., Кутишенко Н.П., Деев А.Д. от имени участников исследования КВАЗАР. Оценка антиишемического и антиангинального эффектов никорандила с помощью нагрузочных тестов на тредмиле в рамках исследования КВАЗАР. Российский кардиологический журнал 2017;22(3):97-103.
- Марцевич С.Ю., Кутишенко Н.П., Деев А.Д. от имени участников исследования КВАЗАР. Изучение влияния никорандила на качество жизни пациентов со стабильной стенокардией в рамках исследования КВАЗАР. Рациональная фармакотерапия в кардиологии 2016;12(6):654-60.
- Martsevich SYu, Lukina YuV, Kutishenko NP, Semenova YuV Comparison of the outcomes of the prolonged antianginal therapy use in stable coronary artery disease patients according to the data of randomized and observational studies. Contemporary Clinical Trials Communications 2021 Feb;21:100743.
- Zhao XT, Zhang CF, Liu QJ. Meta-analysis of nicorandil effectiveness on myocardial protection after percutaneous coronary intervention. BMC Cardiovascular Disorders 2019 Jun;19(1):144.
- Соболева Г.Н., Гостищев РВ., Рогоза А.Н., Коткина Т.И., Самко А.И., Карпов Ю.А. Влияние фармакологического прекондиционирования никорандилом перед плановым чрескожным коронарным вмешательством на отдаленный прогноз больных стабильной ишемической болезнью сердца. Рациональная фармакотерапия в кардиологии 2020;16(2):191-8.
- Morrow DA, Scirica BM, Karwatowska-Prokopczuk E, Murphy SA, Budaj A, Varshavsky S, Wolff AA, Skene A, McCabe CH, Braunwald E; MERLIN-TIMI 36 Trial Investigators. Effects of ranolazine on recurrent cardiovascular events in patients with non-ST-elevation acute coronary syndromes: the MERLIN-TIMI 36 randomized trial. JAMA 2007 Apr;297(16):1775-83.
- Wilson SR, Scirica BM, Braunwald E, Murphy SA, Karwatowska-Prokopczuk E, Buros JL, Chaitman BR, Morrow DA. Efficacy of ranolazine in patients with chronic angina observations from the randomized, double-blind, placebo-controlled MERLIN-TIMI (Metabolic Efficiency With Ranolazine for Less Ischemia in Non-ST-Segment Elevation Acute Coronary Syndromes) 36 Trial. Journal of the American College of Cardiology 2009 Apr;53(17):1510-6.
- Alexander KP, Weisz G, Prather K, James S, Mark DB, Anstrom KJ, Davidson-Ray L, Witkowski A, Mulkay AJ, Osmukhina A, Farzaneh-Far R, Ben-Yehuda O, Stone GW, Ohman EM. Effects of ranolazine on angina and quality of life after percutaneous coronary intervention with incomplete revascularization: results from the Ranolazine for Incomplete Vessel Revascularization (RIVER-PCI) Trial. Circulation 2016 Jan;133(1):39-47.
- McCarthy CP, Mullins KV, Kerins DM. The role of trimetazidine in cardiovascular disease: beyond an anti-anginal agent. European Heart Journal. Cardiovascular Pharmacotherapy 2016 Oct;2(4):266-72.
- European Medicines Agency. Questions and answers on the review of medicines containing trimetazidine (20 mg tablets, 35 mg modified release tablet and 20 mg/ml oral solution). Available from: ema.europa.eu/en/documents/referral/questions-answ… Accessed 2021 Sep 24.
- European Medicines Agency. Assessment report for trimetazidine containing medicinal products. Available from: https://www. ema.europa.eu/en/documents/referral/trimetazidine-article-31-referral-assessment-report_en.pdf Accessed 2021 Sep 24.
- Peng S, Zhao M, Wan J, Fang Q, Fang D, Li K. The efficacy of trimetazidine on stable angina pectoris: a meta-analysis of randomized clinical trials. International Journal of Cardiology 2014 Dec;177(3):780-5.
- Ferrari R, Ford I, Fox K, Challeton JP, Correges A, Tendera M, Widimsky P, Danchin N; ATPCI investigators. Efficacy and safety of trimetazidine after percutaneous coronary intervention (ATPCI): a randomised, double-blind, placebo-controlled trial. The Lancet 2020 Sep;396(10254):830-8.
- Noman A, Ang DS, Ogston S, Lang CC, Struthers AD. Effect of high-dose allopurinol on exercise in patients with chronic stable angina: a randomised, placebo controlled crossover trial. The Lancet 2010 Jun;375(9732):2161-7.
- Singh JA, Yu S. Allopurinol reduces the risk of myocardial infarction (MI) in the elderly: a study of Medicare claims. Arthritis Research & Therapy 2016 Sep;18(1):209.
- Okafor ON, Farrington K, Gorog DA. Allopurinol as a therapeutic option in cardiovascular disease. Pharmacology & Therapeutics 2017 Apr;172:139-50.
- Kolloch R, Legler UF, Champion A, Cooper-Dehoff RM, Handberg E, Zhou Q, Pepine CJ. Impact of resting heart rate on outcomes in hypertensive patients with coronary artery disease: findings from the INternational VErapamil-SR/trandolapril STudy (INVEST). European Heart Journal 2008 May;29(10):1327-34.
- Tuunanen H, Engblom E, Naum A, Nagren K, Scheinin M, Hesse B, Airaksinen KEJ, Nuutila P Iozzo P Ukkonen H, Opie LH, Knuuti J. Trimetazidine, a metabolic modulator, has cardiac and extracardiac benefits in idiopathic dilated cardiomyopathy. Circulation 2008 Sep;118(12):1250-8.
- Ho JE, Bittner V, Demicco DA, Breazna A, Deedwania PC, Waters DD. Usefulness of heart rate at rest as a predictor of mortality, hospitalization for heart failure, myocardial infarction, and stroke in patients with stable coronary heart disease (Data from the Treating to New Targets [TNT] trial). The American Journal of Cardiology 2010 Apr;105(7):905-11.
- Pauly DF, Johnson BD, Anderson RD, Handberg EM, Smith KM, Cooper-DeHoff RM, Sopko G, Sharaf BM, Kelsey SF, Merz CN, Pepine CJ. In women with symptoms of cardiac ischemia, nonobstructive coronary arteries, and microvascular dysfunction, angiotensin-converting enzyme inhibition is associated with improved microvascular function: a double-blind randomized study from the National Heart, Lung and Blood Institute Women’s Ischemia Syndrome Evaluation (WISE). American Heart Journal 2011 Oct;162(4):678-84.
- Ong P Athanasiadis A, Sechtem U. Pharmacotherapy for coronary microvascular dysfunction. European Heart Journal. Cardiovascular Pharmacotherapy 2015 Jan;1(1):65-71.
- Yamabe H, Namura H, Yano T, Fujita H, Kim S, Iwahashi M, Maeda K, Yokoyama M. Effect of nicorandil on abnormal coronary flow reserve assessed by exercise 201Tl scintigraphy in patients with angina pectoris and nearly normal coronary arteriograms. Cardiovascular Drugs and Therapy 1995;9:755-61.
- Chen JW, Lee WL, Hsu NW, Lin SJ, Ting CT, Wang SP, Chang MS. Effects of short-term treatment of nicorandil on exercise-induced myocardial ischemia and abnormal cardiac autonomic activity in microvascular angina. The American Journal of Cardiology 1997;80:32-8.
- JCS Joint Working Group. Guidelines for diagnosis and treatment of patients with vasospastic angina (Coronary Spastic Angina) (JCS 2013). Circulation Journal 2014;78(11):2779-801.
- Tsuburaya R, Takahashi J, Nakamura A, Nozaki E, Sugi M, Yamamoto Y Hiramoto T, Horiguchi S, Inoue K, Goto T, Kato A, Shinozaki T, Ishida E, Miyata S, Yasuda S, Shimokawa H; NOVEL Investigators. Beneficial effects of long acting nifedipine on coronary vasomotion abnormalities after drug-eluting stent implantation: the NOVEL study. European HeartJournal2016Sep;37(35):2713-21.
The Treatment of Patients with Stable Coronary Heart Disease: Algorithm of Antianginal Therapy
Yu.A. Karpov
Coronary heart disease is one of the main causes of death worldwide, and angina pectoris as the main manifestation of the disease significantly worsens quality of life of patients. To date, a doctor has a large arsenal of antianginal drugs with different mechanisms of action, proven anti-ischemic effect and possibility of combined use. The modern algorithm of antianginal therapy proposed in clinical guidelines makes it possible to successfully achieve one of the main tasks in the treatment of stable coronary heart disease such as elimination of angina attacks.
Key words: guidelines, angina pectoris, quality of life, antianginal therapy, nicorandil.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)


 Рис. 1. Исследование IONA: влияние никорандила на прогноз пациентов со стабильной ИБС [42].
Рис. 1. Исследование IONA: влияние никорандила на прогноз пациентов со стабильной ИБС [42].  Рис. 2. Влияние никорандила на частоту приступов стенокардии в неделю у пациентов со стабильной стенокардией, получавших метопролол [43].
Рис. 2. Влияние никорандила на частоту приступов стенокардии в неделю у пациентов со стабильной стенокардией, получавших метопролол [43].  Рис. 3. Дизайн исследования по изучению никорандила (n = 182; 80% мужчин; средний возраст 66 лет; длительность наблюдения 12 мес) [49].
Рис. 3. Дизайн исследования по изучению никорандила (n = 182; 80% мужчин; средний возраст 66 лет; длительность наблюдения 12 мес) [49].  Рис. 4. Частота встречаемости ИМ 4а типа в группах контроля и никорандила [49].
Рис. 4. Частота встречаемости ИМ 4а типа в группах контроля и никорандила [49].  Рис. 5. Терапия стабильной стенокардии в зависимости от клинической ситуации [4].
Рис. 5. Терапия стабильной стенокардии в зависимости от клинической ситуации [4]. 
