Применение растворов сукцината в комплексной интенсивной терапии диабетического кетоацидоза у детей (случай из практики)
Статьи
Опубликовано в журнале:
«Медицинский алфавит» №9, 2014 «Неотложная медицина» № 2
К. В. Пшениснов, Ю. С. Александрович
ГБОУ ВПО «Санкт-Петербургский государственный педиатрический медицинский университет» (СПбГПМУ), г. Санкт-Петербург
Резюме
В статье представлены современные принципы интенсивной терапии диабетического кетоацидоза у детей, особое внимание уделено особенностям инфузионной терапии и коррекции диабетического ацидоза. Продемонстрирована эффективность использования растворов на основе сукцината в комплексном лечении диабетического кетоацидоза. С целью демонстрации принципов интенсивной терапии диабетического кетоацидоза у детей в практике ОРИТ приведен клинический пример.
Ключевые слова: сахарный диабет, диабетический кетоацидоз, инфузиооная терапия, растворы сукцината.
Succinate solutions' application as a part of complex intensive therapy of diabetic ketoacidosis in children
K. V. Pshenisnov, Yu.S. Aleksandrovich
Summary
The paper presents modern principles of intensive therapy of diabetic ketoacidosis in children. A special attention is paid to peculiarities of infusion therapy and correction of diabetic acidosis. The effectiveness of succinate use of based solutions as a part of complex treatment of diabetic ketoacidosis is shown. In order to demonstrate the principles of intensive therapy of diabetic ketoacidosis in children in action at an ICU a clinical example is given.
Key words: diabetes, diabetic ketoacidosis, infusion therapy, succinate solutions.
Сахарный диабет является одним из наиболее распространенных заболеваний XXI века. Эта болезнь известна с глубокой древности и упоминается еще в папирусе Эберса и в Аюрведах Индии, а первое описание сахарного диабета, как патологического состояния, при котором происходит мочеизнурение и «плоть растворяется», сделал античный врач Аретей Каппадокийский [3].
Сахарным диабетом страдают более 5 % населения, при этом данное заболевание является третьей по частоте причиной смерти. В популяции больных сахарным диабетом 6-8 % - это дети в возрасте до 14 лет, а ежегодный прирост числа детей, страдающих инсулинзависимым сахарным диабетом, составляет до 6 %, около 13 % - это дети младше пяти лет [2, 3, 17].
В последние годы в Российской Федерации отмечено значительное увеличение распространенности сахарного диабета, которая увеличилась с 54,65 (2001) до 72,28 (2008) на 100 тысяч детей, заболеваемость сахарным диабетом составляет 11,25 на 100 тысяч детей, а смертность 0,07 на 100 тысяч детей [7].
Следует отметить, что среди многочисленных осложнений сахарного диабета (некетонемическая гипергликемическая гиперосмолярная кома, кетоацидоз, лактатацидоз, гипогликемия) наиболее частой причиной развития острой церебральной недостаточности является диабетический кетоацидоз (ДКА), и зачастую именно он является дебютом сахарного диабета [1, 2, 3, 17].
Несмотря на то что сахарный диабет - одно из наиболее управляемых заболеваний, диагностика и терапия которого достаточно хорошо изучены и даже стандартизированы, в клинической практике по-прежнему нередко встречаются атипичные формы лиабетического кетоацидоза, что и лежит в основе диагностических и терапевтических погрешностей и ошибок. Одной из таких проблем является развитие отека головного мозга на фоне диабетического кетоацидоза [1, 2, 3, 14].
Основной причиной отека головного мозга являются выраженные метаболические нарушения с повреждением всех путей метаболизма, однако в ряде случаев прогрессирование внутричерепной гипертензии имеет четкую связь с проводимой терапией, которая может быть достаточно агрессивной и стать причиной ухудшения состояния пациента [14, 17].
Все вышеизложенное свидетельствует об актуальности и клинической значимости рассматриваемой проблемы, поскольку своевременная диагностика и адекватная интенсивная терапия диабетического кетоацидоза позволят не только существенно улучшить результаты лечения, но и исход заболевания в целом.
В настоящее время частота диабетического кетоацидоза составляет 30-50 случаев на тысячу больных сахарным диабетом в год, при этом наиболее часто он возникает у детей подросткового возраста. Более чем у 20-40 % пациентов диабетический кетоацидоз является первым проявлением инсулинзависимого сахарного диабета, что и является основанием для обращения за медицинской помощью. Среди девочек-подростков ДКА возникает намного чаще, чем среди мальчиков, что обусловлено как поведенческими, так и биологическими факторами [2, 3].
Смертность от диабетического кетоацидоза у детей составляет 0,15-0,3 %, при этом он является причиной смерти 70 % пациентов до десяти лет. Основной причиной летального исхода при диабетическом кетоацидозе является прогрессирование внутричерепной гипертензии и отека головного мозга, который возникает у 0,5-0,9 % пациентов. Наиболее часто отек головного мозга развивается у детей с впервые выявленным сахарным диабетом. При развитии отека головного мозга летальность при ДКА может достигать 21-24 %. При благоприятном исходе ДКА, осложнившимся развитием отека головного мозга, 10-25 % пациентов имеют резидуальные изменения центральной нервной системы [14, 15, 17].
Диабетический кетоацидоз - это жизнеугрожающее состояние, проявляющееся значительной гипергликемией (выше 11 ммоль/л), гиперкетонемией, системным ацидозом, резко выраженными нарушениями водного и электролитного обменов [2, 3].
Критериями диагностики диабетического кетоацидоза являются концентрация глюкозы в крови 11 ммоль/л и выше; рН крови ниже чем 7,30, при тяжелом диабетическом кетоацидозе pH меньше 7,0; концентрация бикарбоната (НСОЗ) менее 15 ммоль/л; повышение анионного интервала и наличие кетонурии [17].
Современная интенсивная терапия диабетического кетоацидоза включает в себя два обязательных компонента: это дотация жидкости с возмещением ее дефицита и коррекцией текущих патологических потерь, а также инсулинотерапия [1].
Сразу же после верификации диагноза «диабетический кетоацидоз» и поступления пациента в ОРИТ показано обеспечение сосудистого доступа путем катетеризации периферической вены. При наличии признаков малого сердечного выброса (тахикардия, артериальная гипотензия, снижение температуры дистальных отделов конечностей) показано проведение волемической нагрузки. В качестве инфузионной среды для этой цели используют 0,9 % раствор хлорида натрия в объеме 15-20 мл/кг за 40-60 минут. При отсутствии эффекта и сохраняющихся признаках гиповолемиии указанный объем 0,9 % раствора хлорида натрия может быть введен повторно через 1-2 часа при наличии признаков малого сердечного выброса, однако как только показатели гемодинамики станут стабильными, болюсное введение физиологического раствора должно быть прекращено. При необходимости инфузии гемодинамических кровезаменителей использование растворов декстранов и гидроксиэтилкрахмалов категорически противопоказано, так как это может привести к ложному увеличению гликемии.
При стабильных показателях частоты сердечных сокращений и артериального давления показано проведение ннфузионой терапии, включающей в себя дотацию жидкости в объеме физиологической потребности и возмещение дефицита с учетом текущих патологических потерь. Традиционным стартовым раствором является раствор хлорида натрия или любой сбалансированный полиионный раствор.
При стабильных показателях частоты сердечных сокращений и артериального давления показано проведение ннфузионой терапии, включающей в себя дотацию жидкости в объеме физиологической потребности и возмещение дефицита с учетом текущих патологических потерь. Традиционным стартовым раствором является раствор хлорида натрия или любой сбалансированный полиионный раствор.
Концентрация раствора натрия хлорида (0,9 или 0,45%) подбирается в зависимости от концентрации натрия в плазме крови. При нормонатриемии используется 0,9%, а при гипернатриемии (Na+ выше 150 ммоль/л) - 0,45%.
Обязательным компонентом инфузионной программы является дотация калия и фосфатов с целью восполнения их дефицита и профилактики развития нарушений ритма сердца.
Препараты калия назначаются только после устранения выраженных проявлений гиповолемии, наличии адекватного диуреза и концентрации К+ сыворотки крови менее 5,0 ммоль/л. При ДКА потребность в калии составляет не менее 150 % от физиологической потребности и составляет 1,5-3,0 мэкв/кг/сутки.
При снижении концентрации глюкозы в крови до 14-17 ммоль/л в инфузию должны быть добавлены 5 % или 10 % растворы глюкозы на фоне инсулинотерапии.
На фоне восстановления объема циркулирующей крови и стабилизации показателей гемодинамики обязательно проведение инсулино-терапии в стартовой дозе 0,1 ЕД/ кг/час с последующим снижением до 0,05 ЕД/кг/час на фоне нормализации уровня гликемии и регрессирования кетоацидоза. Следует подчеркнуть, что при проведении инсулинотерапии у пациентов с ДКА следует использовать только препараты инсулина короткого действия, к которым относятся «Актрапид», «Хумулин-рапид», «Новолин-рапид», «Велосулин» и др.
До регрессирования явлений кетоацидоза использовать дозу инсулина менее 0,05 ЕД/кг/час не следует, при этом оптимальный уровень глюкозы в крови следует поддерживать путем инфузии 5 % или 10 % растворов глюкозы [10].
Доза инсулина и скорость введения растворов глюкозы подбираются таким образом, чтобы темп снижения глюкозы не превышал 3,5-5,5 ммолль/л/час или 10 % от исходных значений.
При отсутствии эффекта от проводимой инсулинотерапии в течение двух часов доза инсулина может быть увеличена до 0,15 ЕД/кг/час, но это является крайней мерой и может быть использовано только как исключение из правила.
Основной причиной инсулино-резистентности при диабетическом кетоацидозе являются увеличение концентрации свободных жирных инсулина (катехоламины, глюкокортикостероиды, вазопрессин) в плазме крови.
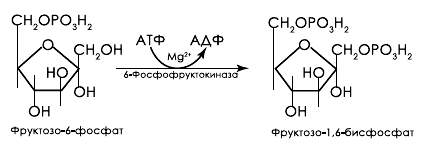 Рисунок 1. Реакция фосфорилирирования.
Рисунок 1. Реакция фосфорилирирования.
Наиболее негативное влияние оказывает декомпенсированный метаболический ацидоз, который приводит к ингибированию гликолиза на уровне третьей реакции гликолиза, которая является реакцией фосфорилирования и катализируется рН-зависимым ферментом 6-фосфофруктокиназой (рис. 1).
Исходя из этого, некоторые авторы считают эффективным назначение растворов натрия гидрокарбоната у детей с диабетическим кетоацидозом. Однако убедительных доказательств, подтверждающих эффективность и безопасность использования данного препарата, в настоящее время нет.
Еще в большей степени усугубляет гипоксию негативное влияние кетоацидоза на функцию эритроцитов и гемоглобина. В норме аффинность гемоглобина к кислороду зависит от концентрации 2,3-дифосфоглицерата в эритроците, который является аллостерическим модулятором гемоглобина. При увеличении концентрации этого субстрата сродство гемоглобина к кислороду падает, что обеспечивает его поступление к тканям. В условиях ингибирования гликолиза его концентрация очень мала, что приводит к увеличению способности гемоглобина связывать кислород и нарушению его диффузии на уровне тканей и клеток, следствием чего может стать развитие тканевой или смешанной гипоксии.
Именно поэтому основной стратегической задачей инфузионной терапии при диабетическом кетоацидозе у детей является не только устранение гиповолемии и коррекция метаболического ацидоза, но и нормализация энергетического баланса клетки и организма в целом.
Исходя из этого, следует отметить, что введение больших объемов 0,9 % раствора хлорида натрия может усугубить уже имеющиеся метаболические нарушения в результате развития гиперхлоремического ацидоза, поэтому 0,9 % раствор используется только как препарат для стартовой волемической нагрузки с последующим назначением изоосмолярных изоионных растворов, среди которых чаще всего используется раствор Рингера.
В то же время известно, что терапевтические эффекты указанного раствора реализуются только в условиях аэробного метаболизма, что, в свою очередь, требует своевременной коррекции метаболических нарушений.
Альтернативой 0,9 % раствору хлорида натрия и раствора Рингера являются инфузионые растворы на основе сукцината, которые позволяют достаточно быстро устранить гиповолемию, нормализовать концентрацию глюкозы в крови, устранить метаболический ацидоз и нормализовать кислородный статус организма в целом [6].
Целевой концентрацией глюкозы в плазме крови при лечении диабетического кетоацидоза у детей является диапазон от 8 до 12 ммоль/л, при этом следует избегать резких скачков уровня глюкозы в крови и гипогликемии, поскольку это может стать причиной снижения осмолярности плазмы крови и перемещения жидкости в структуры центральной нервной системы [8, 11, 14, 17]. Arieff A. I. et al. (1973) продемонстрировали, что именно снижение концентрации глюкозы в плазме крови на фоне инсулинотерапии является причиной прогрессирования отека головного мозга [11].
Наиболее спорным вопросом интенсивной терапии диабетического кетоацидоза является назначение раствора натрия гидрокарбоната с целью коррекции метаболического ацидоза.
По мнению многих авторов, именно назначение натрия гидрокарбоната является основным фактором риска развития отека головного мозга при ДКА [8, 9, 11, 12, 13, 14]. Они полагают, что на фоне инфузии раствора натрия гидрокарбоната развивается вторичная гипоксемия нейронов ЦНС, что обусловлено сдвигом кривой диссоциации окси-гемоглобина [12].
Как при ацидозе, так и при алкалозе отмечается сдвиг кривой диссоциации оксигемоглобина, причем именно при алкалозе имеет место сдвиг влево, что характеризуется повышением сродства гемоглобина к кислороду, при этом гемоглобин очень быстро насыщается кислородом в легких и крайне плохо отдает его тканям, что всегда является неблагоприятным признаком и свидетельствует о выраженных нарушениях оксигенации. Даже увеличение содержания кислорода в крови не приводит к улучшению оксигенации тканей, что необходимо учитывать при развитии отека головного мозга и проведении искусственной вентиляции у пациентов с диабетическим кетоацидозом. В нескольких работах было показано, что введение раствора натрия гидрокарбоната сопровождается, кроме того, и парадоксальным ацидозом цереброспинальной жидкости, что послужило основанием для негативного отношения большинства исследователей к использованию раствора соды у пациентов с ДКА [11, 12, 13, 14].
В частности, Glaser N. et al. (2001) полагают, что раствор натрия гидрокарбоната крайне опасен у пациентов с диабетическим кетоацидозом и может использоваться только при высокой вероятности развития депрессии миокарда на фоне имеющегося метаболического ацидоза [15].
Однако есть работы, которые ставят под сомнение полный отказ от использования данного препарата у пациентов с ДКА, хотя это и является крайней мерой и требует четкого обоснования [16].
В большинстве случаев при проведении адекватной инфузионной и инсулинотерапии явления кетоацидоза постепенно регрессируют, но иногда сохраняется декомпенсированный метаболический ацидоз, при котором может быть целесообразно назначение раствора натрия гидрокарбоната из расчета 0,5-1,0 мэкв/кг за 30-60 минут. Мы, также как и большинство авторов, полагаем, что назначение раствора натрия гидрокарбоната может быть оправданно только при наличии декомпенсированного метаболического ацидоза (рН ниже 7,1) и высоком риске развития острой депрессии миокарда.
Одним из возможных путей коррекции метаболического ацидоза является назначение растворов на основе сукцината, введение которых не сопровождается рядом побочных эффектов, характерных для натрия гидрокарбоната, одним из которых является прогрессирование внутриклеточного ацидоза, при этом купирование метаболических сдвигов достигается за счет активации процессов гликолиза и нормализации энергетического обмена клетки [4, 5].
С целью иллюстрации вышеизложенного приводим клинический пример, который ярко демонстрирует эффективность применения растворов на основе сукцината в комплексном лечении диабетического кетоацидоза у детей.
Девочка Б. К. пяти лет поступила в одну из центральных районных больниц Ленинградской области с жалобами на выраженную слабость, вялость, одышку, отказ от еды. Из анамнеза болезни известно, что больна в течение двух недель, за медицинской помощью не обращались. При поступлении состояние тяжелое. Сознание угнетено до уровня сомноленции. Отмечается значительный дефицит массы тела, признаки дегидратации II степени. Кожа бледная, сухая, пот в подмышечных впадинах отсутствует. Слизистые оболочки и язык сухие. Тоны сердца ясные, приглушены, ритмичные, ЧСС 128 уд./мин., АД 90/60 мм рт. ст. Дыхание спонтанное, адекватное, отмечается инспираторная одышка по типу дыхания Куссмауля с частотой до 36 в минуту. В дотации кислорода не нуждается, SpO2 98-99 %, SpO2/ FiO2 471 мм рт. ст. При аускультации легких дыхание жесткое, проводится равномерно, хрипов нет. Со стороны внутренних органов брюшной полости без патологических изменений. На момент осмотра при поступлении не мочилась. Стула не было. В клиническом анализе крови отмечаются признаки гемоконцентрации (Hb 146 г/л; Er 5,05 х 1012/л; Ht 0,41 л/л), лейкоцитоз со сдвигом лейкоцитарной формулы влево (L 27,4 х 109/л, палочкоядерные нейтрофилы - 39, сегментоядерные нейтрофилы - 46). По данным анализа газового состава и КОС крови, отмечается декомпенсированный метаболический ацидоз (рН 6,91; рСО2 9,5 мм рт. ст.; рО2 65 мм рт. ст.; НСО3 1,8 ммоль/л; BE -33 ммоль/л). Концентрация глюкозы в плазме крови 27 ммоль/л.
Сразу при поступлении выполнена катетеризация периферической вены, начата инфузия 0,9 % раствора хлорида натрия со скоростью 100 мл/час, внутривенно микроструйно назначен «Актрапид» из расчета 0,1 ЕД/кг/час. На фоне проводимой терапии отмечено снижение концентрации глюкозы до 16,9 ммоль/л (почасовой темп снижения 3,36 ммоль/л/ час). В 15:00 врач анестезиолог-реаниматолог ЦРБ обратился в реанимационно-консультативный центр Ленинградской областной детской клинической больницы с целью консультации и коррекции терапии.
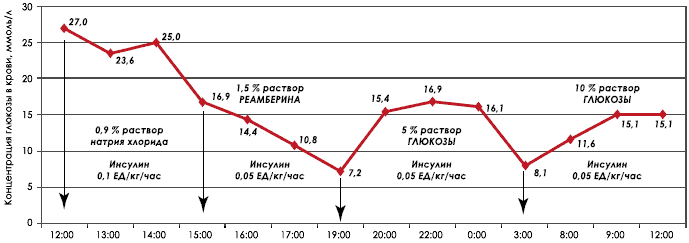 Рисунок 2. Динамика концентрации глюкозы в плазме крови на фоне проводимой терапии.
Рисунок 2. Динамика концентрации глюкозы в плазме крови на фоне проводимой терапии.
Учитывая наличие декомпенсированного метаболического ацидоза, введение достаточно большого объема 0,9 % раствора хлорида натрия (300 мл), высокий риск развития гиперхлоремического ацидоза и снижение концентрации глюкозы до 16,9 ммоль/л, врачом-консультантом РКЦ «ЛОДКБ» рекомендовано назначение изоосмолярных изоионных сбалансированных растворов на основе сукцината («Реамберин») в дозе 10 мл/кг за два часа. В связи с тем, что одним из терапевтических эффектов инфузионных растворов сукцината является снижение концентрации глюкозы в крови, скорость введения инсулина снижена до 0,05 ЕД/кг/час. После снижения концентрации глюкозы до 1210 ммоль/л рекомендовано назначение растворов глюкозы на фоне продолжающейся инфузии инсулина в дозе 0,05 ЕД/кг/час. Динамика концентрации глюкозы на фоне проводимой терапии представлена на рис. 2.
На фоне инфузии «Реамберина» отмечено постепенное снижение уровня гликемии до 7,2 ммоль/л (почасовой темп снижения концентрации глюкозы равен 3,2 ммоль/л), после чего начата инфузия 5 % раствора глюкозы в сочетании с внутривенным микроструйным введением инсулина в дозе 0,05 ЕД/кг/час. Через десять часов от начала терапии отмечено снижение концентрации глюкозы в крови до 8,1 ммоль/л, в связи с чем было начато введение 10 % раствора глюкозы.
В результате проводимой терапии отмечены улучшение состояния и самочувствия ребенка, нормализация показателей ЧСС и АД, регрессирование инспираторной одышки и метаболического ацидоза.
Концентрация глюкозы крови стабилизировалась на уровне 15,1 ммоль/л. По данным анализа газового состава и КОС крови, через 21 час после поступления в ОРИТ патологические изменения отсутствуют (рН 7,47; рСО2 33,6 мм рт. ст.; рО2 65 мм рт. ст.; НСО3 24,1 ммоль/л; BE -1,3 ммоль/л).
Заключение
Таким образом, рациональная инфузионная терапия растворами на основе сукцината в сочетании с инсулинотерапией позволила не только нормализовать объем циркулирующей крови и купировать гипергликемию, но также устранить декомпенсированный метаболический ацидоз без использования раствора натрия гидрокарбоната. Данный клинический случай демонстрирует эффективность и целесообразность применения растворов на основе сукцината в комплексной интенсивной терапии диабетического кетоацидоза у детей.
Вероятнее всего, положительный клинический эффект растворов сукцината при диабетическом кетоацидозе у детей обусловлен нормализацией объема циркулирующей крови, восстановлением физиологического электролитного состава плазмы и вовлечением в реакции промежуточного обмена избытка ацетил-КоА, что и способствует регрессированию кетоацидоза.
На основании вышеизложенного можно предположить, что использование инфузионных раствров, содержащих сукцинат, в комплексной интенсивной терапии диабетического кетоацидоза является одним из перспективных направлений оптимизации лечения данной категории пациентов, хотя для получения более убедительных доказательств необходимо проведение дальнейших рандомизированных исследований.
Литература - Александрович Ю.С. Интенсивная терапия диабетического кетоацидоза у детей./ Ю. С. Александрович, К. В. Пшениснов. // Российский вестник детской хирургии, анестезиологии и реаниматологии.- 2012.- Т. 2.- № 2.- С. 92-99.
- Диагностика и лечение эндокринных заболеваний у детей и подростков. Под ред. проф. Н. П. Шабалова.- М.: МЕДпресс, 2002.- 544 с.
- Зайчик А. Ш. Патохимия (эндокринно-метаболические нарушения). Учебник для студентов медицинских ВУЗов. Изд. 3-е, дополненное и исправленное. // А. Ш. Зайчик, Л. П. Чурилов - СПб: ЭЛ-БИ-СПб, 2007.- 768 с.
- Критические состояния в клинической практике. // С. А. Румянцева, В. А. Ступин, В.В. Афанасьев, А.И. Федин, Е.В. Силина - М.: МИГ «Медицинская книга»; 2010. - 640 с.
- Рациональная фармакотерапия при сосудистой патологии, или что такое хорошо и что такое плохо... Клинический практикум по лекарственной терапии. // С. А. Румянцева, В. А. Ступин, В. В. Афанасьев, Р. Г. Оганов, Е. В. Силина - М - Санкт-Петербург: Международная издательская группа «Медицинская книга», 2014.- 339 с.
- Сединкин В.А. Реамберин и интенсивной терапии диабетического кетоацидоза. // В. А. Сединкин, Е. Н. Клигуленко. // Вестник интенсивной терапии. - 2006.- № 2.- С. 74-77.
- Ширяева Т.Ю. Динамика основных эпидемиологических показателей сахарного диабета I типа у детей в Российской Федерации. // Т. Ю. Ширяева, Е. А. Андрианова, Ю. И. Сунцов. // Сахарный диабет.- 2010.- № 4.- С. 6-11.
- Cerebral oedema in diabetic ketoacidosis: Do we use too much insulin? // M. Garre, J. M. Boles, B. Garo et al. // Lancet.- 1986.- № 1.- P. 220.
- Conscious level in children with diabetic ketoacidosis is related to severity of acidosis and not to blood glucose concentration./ J. A. Edge, Y. Roy, A. Bergomi A et al. // Pediatr. Diabetes.- 2006.- Vol. 7.- № 1.- P. 11-15.
- Al Hanshi S. Insulin infused at 0,05 versus 0,1 units/kg/hr in children admitted to intensive care with diabetic ketoacidosis./ S. Al Hanshi, F. Shann // Pediatr Crit Care Med. - 2011.- Vol. 12. - № 2. - P. 137-40.
- Effects of hyperglycemia and rapid lowering of plasma glucose in normal rabbits. // A. I. Arieff, С. R. Kleeman, A. Keushkerian et al. // J. Clin. Invest.- 1973.- Vol. 52.- P. 571-583.
- Fluid management in diabetic ketoacidosis. // C. D. Inward, T. L. Chambers, J. Edge // Arch. Dis. Child.- 2002.- Vol. 86.- P. 443-444.
- Hammond P. Cerebral oedema in diabetic ketoacidosis. // P. Hammond, S. Wallis // BMJ.- 1992.- Vol. 305.- P. 203-204.
- Levin D.L. Cerebral edema in diabetic ketoacidosis. // D. L. Levin // Pediatr Crit Care Med. 2008; 9 (3):320-9.
- Risk factors for cerebral edema in children with diabetic ketoacidosis. // N. Glaser, P. Barnett, I. McCaslin et al. // N. Engl. J. Med. - 2001.- Vol. 344.- P. 264-269.
- Rosival V. Sodium bicarbonate is beneficial in patients with diabetic ketoacidosis // V. Rosival // Pediatric Critical Care Medicine - 2009.- Vol. 10 - Issue 2.- P. 276.
- Wolfsdorf J. I. The International Society of Pediatric and Adolescent Diabetes guidelines for management of diabetic ketoacidosis: do the guidelines need to be modified? // J. I. Wolfsdorf // Pediatr Diabetes. 2014; 15 (4):277-86.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)