 www.binnopharmgroup.ru
www.binnopharmgroup.ru

Максилак® - это широкая линейка продуктов для взрослых и детей с рождения, для коррекции дисбактериоза и подержания баланса микрофлоры кишечника в любых ситуациях ее нарушения с удобным приемом 1 раз в день.
Максилак® – максимум для микрофлоры с заботой о себе и о семье с первого дня.
Эффективность применения Lactobacillus reuteri в клинической практике
СтатьиО.Н. Комарова
Научно-исследовательский клинический институт педиатрии им. академика Ю.Е. Вельтищева ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, Москва, Россия
Резюме
В статье представлены основные сведения, касающиеся становления кишечной микробиоты, особенностей формирования иммунной системы и роли микробиоценоза кишечника в этом процессе. Отмечено, что оптимальная колонизация кишечника, а также формирование адекватного иммунного ответа являются одними из ключевых факторов развития толерантности к комменсальным микроорганизмам и противоинфекционной защиты. Особое внимание уделено различным пренатальным, неонатальным и постнатальным факторам, которые нарушают нормальную колонизацию слизистой желудочно-кишечного тракта. Одним из способов восстановления качественного и/или количественного состава кишечной микробиоты является использование пробиотиков, которые обладают антагонистической активностью в отношении патогенов, конкурируя с ними за места адгезии к эпителию слизистой оболочки и за питательные вещества, подавляя продукцию бактериальных токсинов, модулируя работу иммунной системы, улучшая микробиоценоз кишечника, поддерживая целостность слизистого барьера желудочно-кишечного тракта, контролируя прогрессирование воспаления в кишечнике. Особо отмечено, что пробиотики относятся к гетерогенной группе живых бактерий с видоспецифическими и штаммоспецифическими свойствами. Представлены данные, подтверждающие эффективность применения Lactobacillus reuteri, наиболее часто назначаемого пробиотика, у недоношенных детей, детей с острым гастроэнтеритом, младенческими коликами.
Ключевые слова: кишечная микробиота, микробиоценоз, недоношенность, кесарево сечение, пробиотики, бактерии, иммунная система, младенческие колики, Lactobacillus reuteri.
Для цитирования: Комарова О.Н. Эффективность применения Lactobacillus reuteri в клинической практике. РМЖ. Мать и дитя. 2021;4(3):277-283. DOI: 10.32364/2618-8430-2021-4-3-277-283.
Efficacy of Lactobacillus reuteri in clinical practice
O.N. Komarova
Yu.E. Vel’tishchev Institute of Pediatrics of the Pirogov Russian National Research Medical University, Moscow, Russian Federation
Abstract
This paper addresses the primary aspects of developing gut microbiota and the immune system and the role of gut microbiocenosis in this process. Optimal gut colonization and adequate immune response are critical factors in developing tolerance to commensal microbes and anti-infectious protection. The authors highlight various prenatal, neonatal, and postnatal factors which prevent normal colonization of gastrointestinal mucosa. One of the methods to restore the qualitative and quantitative composition of gut microbiota are probiotics. Probiotics demonstrating antagonistic activity for pathogens compete with these pathogens for the adhesion to mucosal epithelium and nutrients, thereby inhibiting the production of bacterial toxins, modulating the functions of the immune system, improving gut microbiocenosis, maintaining the integrity of the gastrointestinal mucosal barrier, and controlling gut inflammation. Probiotics are a heterogeneous group of living bacteria with species- and strain-specific properties. For example, Lactobacillus reuteri is an effective probiotic commonly prescribed in premature babies, children with acute gastroenteritis, and infantile colic.
Keywords: gut microbiota, microbiocenosis, premature, C-section, probiotics, bacteria, immune system, infantile colic, Lactobacillus reuteri.
For citation: Komarova O.N. Efficacy of Lactobacillus reuteri in clinical practice. Russian Journal of Woman and Child Health. 2021;4(3):277-283 (in Russ.). DOI: 10.32364/2618-8430-2021-4-3-277-283.
Введение
Применение пробиотиков в педиатрической практике представляет научный и практический интерес. В ходе исследований было показано, что назначение пробиотиков улучшает состав микробиоты кишечника, поддерживает целостность слизистого барьера желудочно-кишечного тракта (ЖКТ), прямо или косвенно регулирует различные функции иммунной системы, контролирует прогрессирование воспаления в кишечнике [1]. Продемонстрировано положительное влияние пробиотиков на процессы пищеварения, течение пищевой аллергии [2]. Известно также о положительном влиянии пробиотиков на течение кандидозов [3], при профилактике и лечении диареи, в том числе антибиотик-ассоциированной [4], кариеса зубов [5]. В последние годы активно изучаются свойства пробиотических микроорганизмов, способных модулировать иммунную систему и уменьшать влияние негативных факторов на бактериальный состав кишечника ребенка, в частности в период становления кишечного микробиоценоза.
Становление кишечного микробиоценоза и иммунной системы
Как известно, самым большим иммунным органом человека является кишечник. В лимфоидной ткани, ассоциированной с кишечником (GALT — gut associated lymphoid tissue), локализовано около 70-80% иммунокомпетентных клеток организма [6]. Основная роль GALT — поддержание иммунного гомеостаза, которое заключается, с одной стороны, в подавлении реакции на пищевые белки и комменсальные бактерии, с другой — в обеспечении защиты от патогенов.
Формирование адаптивной иммунной системы начинается с рождения и тесно связано с микробной колонизацией организма новорожденного ребенка. Естественная колонизация кишечника совпадает по времени с началом энтерального поступления пищевых антигенов и запускает финальные стадии созревания иммунной системы. Кишечная микробиота (КМ) участвует в запуске и последующей активации как синтеза неспецифических гуморальных факторов защиты — лизоцима, пропердина, комплемента, так и клеточных механизмов, в частности фагоцитоза. КМ стимулирует созревание лимфоидного аппарата кишечника, синтез секреторного IgA (sIgA), продукцию цитокинов и интерферонов колоноцитами [7]. Заселение кишечника именно здоровой микробиотой поддерживает адекватное состояние врожденного иммунитета и способствует формированию адаптивного иммунитета [8].
Для иммунной системы плода характерен незначительный сдвиг в направлении ТҺ2-ответа в целях защиты от материнских антител [9]. Становление кишечного микробиоценоза происходит параллельно с изменением субпопуляций Т-лимфоцитов от ТҺ2-клеток, преобладающих у новорожденного, к ТҺ1-клеткам [10]. Иммуномодулирующее действие КМ, обеспечивающее иммунологическую толерантность к ней, определяется воздействием элементов клеточной стенки бактерий на процессы дифференцировки Т-лимфоцитов, в результате которого увеличивается субпопуляция Thl-лимфоцитов, продуцирующих, в частности, интерферон ү, интерлейкины-10, 12, обеспечивающих антиинфекционный иммунный ответ, при снижении численности субпопуляции ТҺ2-лимфоцитов, определяющих атопические реакции. Кроме того, увеличивается субпопуляция ТҺ3-лимфоцитов, контролирующих развитие иммунологической толерантности [7, 10]. При этом исследователями отмечается чрезвычайная пластичность иммунного ответа, которая, в частности, зависит от условий воздействия антигена [9].
Таким образом, нарушение микробиоценоза кишечника приводит к изменению баланса ТҺ1/ТҺ2 в сторону преобладания ТҺ2-клеток, что способствует ослаблению антиинфекционной защиты и повышению риска развития аллергических реакций [10].
Факторы, влияющие на состав КМ
На бактериальный состав кишечника у младенцев влияет множество пренатальных, неонатальных и постнатальных факторов. Состав и свойства КМ во многом определяются той средой, в которой растет и развивается ребенок. Следовательно, особенности течения беременности, состояние микробиоценоза матери, характер ее питания во время беременности, образ жизни, наличие у нее соматических и инфекционных заболеваний, способ родоразрешения, а также вид вскармливания ребенка в первые часы и дни жизни могут определять здоровье ребенка в будущем [10].
Недоношенность — важный фактор нарушения колонизации кишечника ребенка. У недоношенных детей по сравнению с доношенными детьми ЖКТ незрелый, а бактериальная флора менее разнообразна. Большинство бактерий кишечника, включая Klebsiella, Enterobacteriaceae и Clostridium, являются потенциально патогенными и могут вызвать повреждение пищеварительного тракта, которое в сочетании с недостаточным функционированием врожденной иммунной системы увеличивает вероятность распространения патогенов по всему организму и развитие системной инфекции [11]. В неонатальном периоде риск распространения инфекций выше по сравнению с другими возрастными периодами, что является основным фактором риска неонатальной смертности [12].
На состав КМ влияет способ родоразрешения. Необходимо подчеркнуть, что первые микроорганизмы, заселяющие кишечник ребенка в родах, в дальнейшем в значительной мере определяют формирование его иммунитета. Известно, что КМ у младенцев, рожденных естественным путем, близка к вагинальной микробиоте матери с доминированием Bifidobacterium longum, infantis, Bacteroidetes, Lactobacillus species, Prevotella, Atopobium [13]. У детей, рожденных путем кесарева сечения, состав бактерий отличается от материнского. Преобладают бактериальные сообщества, обитающие на поверхности кожи матери, большинство которых составляют Staphylococcus, Corynebacterium и Propionibacterium spp., а колонизация кишечника видами Lactobacillus, Bifidobacterium и Bacteroides запаздывает. Помимо микрофлоры кожи матери, в 64-82% случаев КМ ребенка представлена микрофлорой родильного зала — это метициллинрезистентные штаммы S. aureus, Corynebacterium, Propionibacterium spp. [13]. Важным последствием кесарева сечения является также менее разнообразный состав КМ у детей, что может служить фактором риска развития атопии [10]. Таким образом, одним из факторов нарушения КМ выступает кесарево сечение. Детей, рожденных путем кесарева сечения, следует относить к группе высокого риска по микробиологической дезадаптации с первых дней жизни. Нарушение состава КМ у них сохраняется вплоть до года жизни.
После рождения процесс заселения кишечника микроорганизмами продолжается и модулируется многими факторами. Окружающая среда и рацион питания в течение первых 3 лет жизни — это ключевые факторы формирования КМ, близкой к КМ взрослого человека, и установления симбиоза между микробами и хозяином, что влияет на развитие его иммунной и нервной системы. Несмотря на способность КМ к адаптации, распространение генов резистентности к антибиотикам в настоящее время представляет собой серьезную угрозу здоровью людей, и основной причиной этого, по-видимому, является чрезмерное применение антибиотиков. Антибактериальная терапия обусловливает уменьшение популяции основных бактерий в кишечнике, способствуя разрастанию условно-патогенных, патогенных бактерий и грибов. Например, показано, что после 7-дневного курса амоксициллина у новорожденных происходит полная эрадикация бифидо- и лактобактерий, замещение антибиотикорезистентными штаммами, повышается активность тучных клеток и увеличивается риск развития атопии [14]. Антибиотики — нужные и жизненно необходимые средства, значительно снижающие заболеваемость и смертность. Однако их применение отрицательно сказывается на составе КМ, что требует разумного их назначения.
Факторами, определяющими становление кишечного микробиоценоза, служат особенности вскармливания: время первого кормления и вид вскармливания. Отсроченное первое прикладывание к груди матери, докорм молочными формулами в первые часы и дни жизни, а также ранний перевод на искусственное вскармливание нарушают адекватную колонизацию кишечника и способствуют развитию пищевой аллергии. Напротив, у детей, получающих грудное вскармливание, формируется здоровая КМ благодаря содержанию в грудном молоке пребиотических компонентов и пробиотических микроорганизмов. Функцию пребиотиков в грудном молоке выполняют лактоза и олигосахариды грудного молока (ОГМ). Негидролизованная лактоза и ОГМ поступают в неизмененном виде в толстую кишку, где становятся субстратом для ферментации собственными бифидобактериями, способствуя их росту. У детей, получающих исключительно грудное молоко, количество представителей Bifidobacterium в составе КМ может достигать 70% [15].
В недавно проведенном исследовании [16] оценивалась эпигенетическая траектория развития CD4+ Т-клеток у детей, матери которых получали пробиотическую терапию во время беременности, и детей, получавших пробиотики в постнатальном периоде. Было показано, что пробиотики влияют на метилирование ДНК, активируя CD4+ Т-клетки у детей, особенно при рождении. Эти изменения позволяют предположить, что пробиотики оказывают иммуностимулирующее воздействие на развивающийся плод [16].
Таким образом, созревание иммунной системы ребенка находится в тесной связи с микробиомом кишечника, и при грудном вскармливании поддерживается метаболитами, образующимися в процессе брожения пребиотических соединений, что обеспечивает формирование толерантности к комменсальным микроорганизмам и специфических реакций на патогены [17].
Пробиотики и их свойства
При нарушении качественного или количественного состава КМ развивается дисбиоз (дисбактериоз) кишечника. Дисбиоз кишечника не относится к собственно заболеваниям, но может быть причиной нарушения функций иммунной системы и ослабления противоинфекционной защиты, а также нарушения липидного обмена и многих других метаболических изменений в организме. Для эффективного восстановления КМ применяются пробиотики. Главное их преимущество заключается в способности влиять на развитие микроорганизмов, населяющих кишечник, таким образом, чтобы обеспечить правильный баланс между патогенами и собственной микробиотой, который необходим для правильного развития иммунной системы [18].
Пробиотики могут эффективно подавлять рост патогенных бактерий, таких как Clostridium perfringens, Campylobacter jejuni, Salmonella enteritidis, Escherichia coli, различные виды Shigella, Staphylococcus, Yersinia, предотвращая развитие инфекционного процесса в организме [19]. Пробиотические бактерии (например, Lactobacillus и Bifidobacterium) могут производить деконъюгированные желчные кислоты, имеющие более выраженный антибактериальный эффект, чем соли желчи, продуцируемые в организме человека [18].
Доказано, что современные пробиотические средства не только способствуют восстановлению качественного и количественного состава КМ, но и положительно влияют на иммунный статус пациента [20, 21]. Иммуномодулирующее действие пробиотических бактерий, как и КМ, основано, с одной стороны, на формировании и поддержании состояния иммунологической толерантности к антигенам окружающей среды, с другой — на индукции и контроле иммунологических реакций против возбудителей бактериального и вирусного происхождения [22]. Пробиотики могут воздействовать на врожденный и адаптивный иммунный ответ через метаболиты, компоненты клеточной стенки и ДНК, распознаваемые клетками эпителия и иммунными клетками кишечника [18]. Ответ иммунной системы на пробиотики неоднозначный и варьирует в зависимости от вида применяемых бактерий. Некоторые штаммы модулируют продукцию цитокинов дендритными клетками in vitro и индуцируют регуляторный ответ, другие, напротив, стимулируют провоспалительный ответ. Зависимый от штамма эффект связывают со специфическим взаимодействием поверхностных структур бактерий и распознающими их рецепторами [23].
Суммируя вышесказанное, можно выделить основные механизмы действия пробиотиков: подавление роста патогенов; конкуренция с патогенами за места адгезии к эпителию слизистой оболочки и за питательные вещества; подавление продукции бактериальных токсинов; модуляция иммунной системы (местного, врожденного и адаптивного, иммунитета) [24].
Важно отметить, что пробиотики относятся к гетерогенной группе живых бактерий с видоспецифическими и штаммоспецифическими свойствами, а значит, общие утверждения об их эффективности в лечении не могут быть применены к каждому пробиотическому микроорганизму. В настоящее время проводится много исследований, направленных на определение конкретных видов и штаммов пробиотиков, которые могут быть наиболее эффективными в разных ситуациях.
Свойства Lactobacillus reuteri
Наиболее изученными из пробиотических микроорганизмов являются различные штаммы лактобактерий. Один из представителей семейства Lactobacillaceae — Lactobacillus reuteri имеет штаммы с разными механизмами действия (ATCC 55730, DSM 17938, ATCC PTA 5289 и др.).
Показано, что L. reuteri активирует CD4+ T-клетки и координирует другие иммунные клетки для регуляции иммунного ответа. L. reuteri стимулирует синтез IgА, подавляет адгезию бактерий и вирусов к эпителиальным клеткам и нейтрализует токсины (рис. 1) [25]. Продуктами микробного метаболизма L. reuteri является уксусная кислота и реутерин. Уксусная кислота снижает рН in vivo и оказывает выраженное антибактериальное действие на многие патогены; реутерин способен вызывать окислительный стресс у патогенов и эффективно предупреждает развитие воспалительной реакции [26].
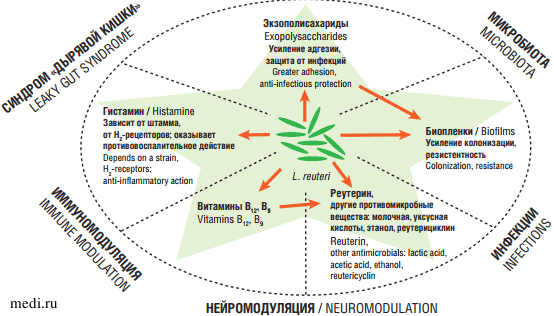 Рис. 1. Пробиотические свойства L. reuteri [25]
Рис. 1. Пробиотические свойства L. reuteri [25]
Fig. 1. Probiotic properties of L. reuteri [25]
Многолетнее применение L. reuteri в клинической практике не выявило каких-либо побочных эффектов, в том числе у недоношенных детей [27, 28].
Применение L. reuteri у недоношенных детей
Как уже было отмечено выше, в неонатальном периоде инфекции встречаются часто и являются основным фактором смертности детей на первом году жизни [12].
Учитывая антибактериальные и детоксицирующие свойства L. reuteri, M.Y. Oncel et al. [29] показали, что L. reuteri может значительно снижать частоту септицемии у детей с экстремально низкой массой тела при рождении с гестационным возрастом менее 32 нед. Напротив, в исследовании X. Cui et al. [30] не было получено статистически значимых различий в частоте сепсиса или локализованной инфекции между двумя группами, получавшими и не получавшими L. reuteri. Авторы предполагают, что результаты могут отличаться из-за различий в гестационном возрасте, массе тела ребенка при рождении или из-за особенностей питания. Необходимо проведение исследований с большой выборкой для того, чтобы определить способность L. reuteri предотвращать развитие инфекций у недоношенных детей [30].
Y. Liu et al. [31] установили, что L. reuteri может значительно снижать уровень TNF-a, регулируя сигнальные пути TLR2, TLR4 и NF-kB в кишечнике, и уменьшать частоту и тяжесть экспериментального некротического энтероколита (НЭК) у крыс. C. Hunter et al. [32] в ходе ретроспективного анализа данных 311 младенцев, 79 из которых получали L. reuteri, обнаружили, что частота НЭК была значительно снижена у недоношенных детей, которым назначался L. reuteri. Таким образом, в исследованиях было показано, что пробиотики могут эффективно предотвращать и снижать частоту НЭК у недоношенных детей [33].
Влияние L. reuteri на течение острого гастроэнтерита
Во всем мире диарея является одной из ведущих причин смерти в педиатрической популяции, особенно у детей в возрасте до 5 лет, несмотря на успехи, достигнутые в лечении этого заболевания [34, 35]. Поиск эффективных способов терапии актуален и продолжается в настоящее время.
Пробиотики показали свою эффективность в снижении как продолжительности диареи, так и выраженности ее симптомов. Так, по данным A. Shornikova et al. [36], прием L. reuteri с адекватной регидратацией уменьшал длительность диареи вдвое по сравнению с регидратацией без пробиотика. В работе R. Francavilla et al. [37] показано, что рецидивы диареи после перенесенного инфекционного гастроэнтерита в группе, получившей пробиотик, отмечены только в 15% наблюдений, тогда как в группе без пробиотика — в 42% (р<0,03). В рандомизированном контролируемом исследовании назначение L. reuteri значительно снижало частоту и продолжительность диареи у дошкольников [38].
Влияние L. reuteri на младенческие колики
За последние полвека было опубликовано значительное количество работ по методам коррекции младенческих колик, но до сих пор не найден наиболее эффективный способ лечения. По этой причине рекомендации врачей, как правило, основываются на их личном опыте.
Влияние L. reuteri на течение младенческих колик изучалось в целом ряде исследований, однако непосредственные механизмы действия L. reuteri до настоящего времени полностью не раскрыты. Результаты исследований, полученные как in vitro, так и in vivo, демонстрируют противовоспалительный эффект L. reuteri [21]. Известно также положительное воздействие L. reuteri на иннервацию толстой кишки, ее сократительную способность и, как следствие, на восприятие боли. R.Y. Wu et al. [39] на модели кишечника мыши показали, что L. reuteri способствует уменьшению частоты и скорости передвижения мигрирующих моторных комплексов (ММК) в тощей кишке, обусловливая при этом увеличение их в толстой кишке. Данные других исследований противоположны. Так, W.A. Kunze et al. [40] предполагают, что L. reuteri избирательно повышает возбудимость нейронов и усиливает тоническое торможение сократительной активности толстой кишки. Снижением моторики толстой кишки можно объяснить облегчение боли, поскольку активное увеличение мышечного напряжения в месте растяжения, по-видимому, является существенным фактором развития висцеральных болевых ощущений.
Изучается влияние L. reuteri на измененную микрофлору кишечника у младенцев с коликами. Выявлены различия в составе КМ у детей с коликами и детей без колик, от которых, по-видимому, зависят профили короткоцепочечных жирных кислот. Кишечник детей, страдающих коликами, реже был колонизирован Lactobacillus spp. и чаще — анаэробными грамотрицательными газообразующими бактериями: Clostridium difficile, Escherichia spp. и/или Klebsiella spp. [41]. Полученные результаты позволили предположить, что различия в составе КМ влияют на этиопатогенез младенческих колик. Учитывая эти данные, полученные в рандомизированных контролируемых клинических исследованиях, оценили влияние применения L. reuteri на сокращение времени плача при коликах [42-47].
M.A. Pourmirzaiee et. al. [48] в двойном слепом плацебо-контролируемом рандомизированном исследовании с участием здоровых беременных женщин установили, что пренатальный прием мамой пробиотика L. reuteri LR92 в течение последних 4 нед. беременности может предотвратить возникновение и уменьшить тяжесть колик у детей. В исследование было включено 145 пациенток. Основную группу составили 87 беременных, получавших ежедневные дозы 1х108 КОЕ живых L. reuteri LR92 DSM 26866, контрольную группу — 88 беременных, которые получали плацебо (9% раствор глюкозы) в течение последних 4 нед. беременности. Младенцы, рожденные от матерей обеих групп, наблюдались в течение 5 мес. по признакам и симптомам колик с повторным осмотром педиатра для регистрации возникновения колик и оценки их степени тяжести. У детей, рожденных от матерей, получавших плацебо, вероятность возникновения младенческих колик была в 2,36 раза выше, чем у детей, рожденных от матерей из группы приема L. reuteri LR92 DSM 26866 (95% доверительный интерал 1,18-4,73). Степень тяжести колик была значительно ниже в группе детей, чьи матери получали L. reuteri LR92 (p=0,01). На рисунке 2 показана частота различных степеней колик у младенцев, родившихся у женщин в сравниваемых группах. Тяжесть колик оценивали путем градации на основе Римских критериев IV по 4 степеням (0-3) [49]:
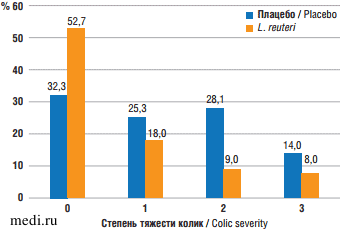 Рис. 2. Частота колик различной степени тяжести у младенцев, рожденных от женщин, получавших L. reuteri LR92 и плацебо [48]
Рис. 2. Частота колик различной степени тяжести у младенцев, рожденных от женщин, получавших L. reuteri LR92 и плацебо [48]
Fig. 2. The rate of colic of various severity in infants born from mothers who received L. reuteri LR92 or placebo [48]
Частота возникновения у детей колик различной степени в зависимости от способа родоразрешения и режима кормления матери не различалась между двумя группами (p>0,05) [48].
Данные, представленные выше, указывают на целесообразность назначения L. reuteri новорожденным, относящимся к группам риска: детям после проведенной антибактериальной терапии в раннем неонатальном периоде, недоношенным, рожденным путем кесарева сечения, находящимся на искусственном или парентеральном питании, а также для предупреждения развития заболеваний неонатального периода: НЭК, сепсиса, различных форм внутрибольничных инфекций. Одним из доступных способов применения L. reuteri является введение капель Максилак® Бэби (LABOMAR S.P.A., Италия). В 8 каплях (однократная суточная доза) содержится 109 КОЕ L. reuteri LR92. Флакон с каплями может храниться при комнатной температуре (не выше 25 °С), после вскрытия флакона — 60 дней при температуре 2-4 °C (в холодильнике). К преимуществам Максилак® Бэби можно отнести возможность применения у детей с рождения, а также отсутствие в составе лактозы и казеина.
Заключение
Колонизация кишечника ребенка естественной микрофлорой после рождения запускает финальные стадии созревания иммунной системы. Оптимальная колонизация кишечника, а также формирование адекватного иммунного ответа являются одним из решающих факторов развития толерантности и противоинфекционной защиты. Многие пренатальные, неонатальные и постнатальные факторы могут оказывать влияние на бактериальный состав кишечника младенцев, нарушая его нормальную колонизацию. Среди таких факторов наиболее важными являются: течение беременности, состояние микробиоценоза матери, характер ее питания во время беременности, образ жизни, наличие соматических и инфекционных заболеваний, способ родоразрешения, а также вид вскармливания ребенка. Дисбиоз кишечника, развивающийся при нарушении качественного и/или количественного состава КМ, может быть причиной нарушения функций иммунной системы и снижения ее противоинфекционной защиты.
Пробиотики эффективно нормализуют нарушенную КМ, восстанавливая баланс между патогенной и нормальной микрофлорой, необходимый для правильного формирования иммунной системы.
Одним из хорошо изученных пробиотических микроорганизмов является L. reuteri, доказавшая свою эффективность в многочисленных исследованиях, что позволяет с успехом использовать ее, в частности, у недоношенных детей, детей, рожденных путем кесарева сечения, детей с младенческими коликами, а также находящихся на искусственном вскармливании.
Сведения об авторе:
Комарова Оксана Николаевна — к.м.н., врач-гастроэнтеролог, диетолог Научно-исследовательского клинического института педиатрии имени академика Ю.Е. Вельтищева ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России; 125412, Россия, г. Москва, ул. Талдомская, д. 2; ORCID iD 0000-0002-3741-8545.
About the author:
Oksana N. Komarova — C. Sc. (Med.), gastroenterologist, dietologist, Yu.E. Vel’tishchev Institute of Pediatrics of the Pirogov Russian National Research Medical University; 2, Taldomskaya str., Moscow, 125412, Russian Federation; ORCID iD 0000-0002-3741-8545.
Литература/References
1. Lau C.S., Chamberlain R.S. Probiotic administration can prevent necrotizing enterocolitis in preterm infants: a meta-analysis. J Pediatr Surg. 2015;50(8):1405-1412.
2. Thomas D.W., Greer F. Probiotics and prebiotics in pediatrics. Pediatrics. 2010;126:1217-1231.
3. Kumar S., Bansal A., Chakrabarti A., Singhi S. Evaluation of efficacy of probiotics in prevention of Candida colonization in a PICU — a randomized controlled trial. Crit Care Med. 2013;41:565-572.
4. Хавкин А.И. Антибиотик-ассоциированная диарея: возможности применения пробиотиков. Трудный пациент. 2018;(1-2):48-52. [Khavkin A.I. Antibiotic-associated diarrhea: the possibilities of using probiotics. Trudnyy patsiyent. 2018;(1-2):48-52 (in Russ.)].
5. Nase L., Hatakka K., Savilahti E. Eqect of long-term consumption of Lactobacillus GG in milk on dental caries and caries risk in children. Caries Res. 2001;35:412-420.
6. Корниенко Е.А. Микробиота кишечника как ключевой фактор формирования иммунитета и толерантности. Возможности пробиотиков. Медицинский совет. 2020;(10):92-100. [Kornienko E.A. Intestinal microbiota as a key factor in the formation of immunity and tolerance. Probiotics capabilities. Medical Council. 2020;(10):92-100 (in Russ.)].
7. Edwards C.A., Parret A.M. Intestinal flora during the first months of life: new perspectives. Br J Nutr. 2002;88(l 1):11-18.
8. O’Hara A.M., Shanahan F. The gut flora as a forgotten organ. EMBO Rep. 2006;7(7):688-693.
9. Adkins B. Neonatal T cell function. J Rediatr Gastroenterol Nutr. 2005;40(Suppl. 1):S5-S7.
10. Бельмер С.В., Хавкин А.И., ред. Кишечная микробиота у детей: норма, нарушения, коррекция. М.: МЕДПРАКТИКА-М, 2019. [Belmer S.V., Khavkin A.I., eds. Intestinal microbiota in children: norm, disorders, correction. M.: MEDPRAKTIKA-М; 2019 (in Russ.)].
11. Ouwehand A.C. What role for probiotics in Necrotising enterocolitis. Arch Pediatr. 2014;2(3):e14912.
12. Khair K., Rahman M., Sultana T. et al. Early diagnosis of neonatal septicemia by hematologic scoring system, C-reactive protein and serum haptoglobin. Mymensingh Med J. 2012;21(1):85-92. PMID: 22314460.
13. Hill C.J., Lynch D.B., Murphy K. et al. Evolution of gut microbiota composition from birth to 24 weeks in the infantmet cohort. Microbiome. 2017;5:4.
14. Nutten S., Schumann A., Donnicola D. et al. Antibiotic administration early in life impairs specific humoral responses to an oral antigen and increases intestinal mast cell numbers and mediator concentrations. Clin Vaccine Immunol. 2007;14(2):190-197.
15. M’Rabet L., Vos A.P., Boehm G., Garssen J. Breast-feeding and its role in early development of the immune system in infants: consequences for health later in life. J Nutr. 2008;138(9):1782-1790.
16. Forsberg A., Huoman J., Soderholm S. et al. Pre- and postnatal Lactobacillusreuteri treatment alters DNA methylation of infant T helper cells. Pediatr Allergy Immunol. 2020;31(5):544-553.
17. McKeen S., Young W., Mullaney J. et al. Infant Complementary Feeding of Prebiotics for the Microbiome and Immunity Nutrients. 2019;11(2):364.
18. Oelschlaeger T.A. Mechanisms of probiotic actions — A review. Int J Med. Microbiol. 2010;300:57-62.
19. Markowiak Р., Slizewska К. Effects of probiotics, prebiotics, and synbiotics on human health. Nutrients. 2017;9(9):1021.
20. Бельмер С.В. Кисломолочные продукты: от истории к современности. Российский вестник перинатологии и педиатрии. 2019;64:(6):119-125.
[Belmer S.V. Sour-milk products: from history to the present. Ros Vestn Perinatol i Pediatr. 2019;64(6):119-125 (in Russ)].
21. Калюжин О.В., Афанасьев С.С., Быков А.С. Пероральные пробиотики как стимуляторы противоинфекционного иммунного ответа в респираторном тракте. Терапевтический архив. 2016;88(5):118-124.
[Kalyuzhin O.V., Afanas’ev S.S., Bykov A.S. Oral probiotics as anti-infectious immune response stimulators in the respiratory tract. Terapevticheskii Arkhiv. 2016;88(5):118-124 (in Russ.)]. DOI: 10.17116/ terarkh2016885118-124.
22. Borchers A.T., Selmi C., Meyers F.J. et al. Probiotics and immunity. J Gastroenterol. 2009;44:26-46.
23. Шевяков М.А., Бурыгина Е.В. Перспективные иммунонутриенты в общеврачебной практике. Терапевтический архив. 2014;86(2):96-101. [Sheviakov M.A., Burygina E.V. Promising immunonutrients in general medical practice. Terapevticheskii Arkhiv. 2014;86(2):96-101 (in Russ.)].
24. Probiotics and prebiotics. World Gastroenterology Organisation Global Guidelines. February 2017. (Electronic resource.)
25. Mu Q., Tavella V.J., Luo X.M. Role of Lactobacillus reuteri in Human Health and Diseases. Front Microbiol. 2018;9:757.
26. Freedman S.B., Pasichnyk D., Black K.J. et al. Gastroenteritis Therapies in Developed Countries: Systematic Review and Meta-Analysis. PLoS ONE. 2015;10:e0128754.
27. Rosander A., Connolly E., Roos S. Removal of antibiotic resistance gene-carrying plasmids from Lactobacillus reuteri ATCC 55730 and characterization of the resulting daughter strain, L. reuteri DSM 17938. Appl Environ Microbiol. 2008;74:6032-6040.
28. Украинцев С.Е., Корниенко Е.А., Кафарская Л.И., Дубровская М.И. Микробы внутри нас: случайные попутчики или условие нашего выживания? Или зачем нужны пробиотики в детских молочных смесях. Педиатрия. Журнал им. Г.Н. Сперанского. 2020;99(6):163-171.
[Ukraintsev S.E., Kornienko E.A., Kafarskaya L.I., Dubrovskaya M.I. Microbes inside our bodies: casual companions, or prerequisite for our survival? Or why probiotics are needed in infant formulae. Pediatria. 2020;99(6):163-171 (in Russ.)].
29. Oncel M.Y., Sari F.N., Arayici S. et al. Lactobacillus reuteri for the prevention of necrotising enterocolitis in very low birthweight infants: a randomised controlled trial. Arch Dis Child-Fetal Matern Ed. 2014;99(2):F110-F115.
30. Cui X., Shi Y., Gao S. et al. Effects of Lactobacillus reuteri DSM 17938 in preterm infants: a double-blinded randomized controlled study. Ital J Pediatr. 2019;45(1):140.
31. Liu Y., Fatheree N.Y., Mangalat N., Rhoads J.M. Lactobacillus reuteri strains reduce incidence and severity of experimental necrotizing enterocolitis via modulation of TLR4 and NF-kB signaling in the intestine. Am J Physiol Gastrointest Liver Physiol. 2012;302(6):G608-GG17.
32. Hunter C., Dimaguila M.A.V., Gal P. et al. Effect of routine probiotic, lactobacillus reuteri DSM 17938, use on rates of necrotizing enterocolitis in neonates with birthweight < 1000 grams: a sequential analysis. BMC Pediatr. 2012;12(1):142.
33. Dylag K., Hubalewska-Mazgaj M., Surmiak M. et al. Probiotics in the mechanism of protection against gut and therapy of gastrointestinal disorders. Curr Pharm Des. 2014;20(7):1149-1155.
34. World health statistics overview 2019: monitoring health for the SDGs, sustainable development goals. Geneva: World Health Organization; 2019 (WHO/DAD/2019.1). Licence: CC BY-NC-SA 3.0 IGO. (Electronic resource.)
35. Захарова И.Н., Бережная И.В., Камилова А.Т., Дедикова О.В. Ораль-но-регидратационные растворы при водянистых диареях у детей: что нового? Медицинский совет. 2020;(10):34-40.
[Zakharova I.N., Berezhnaya I.V., Kamilova A.T., Dedikova O.V. Oral rehydration solutions in watery diarrhea in children: what’s new? Medical Council. 2020;(10):34-40 (in Russ.)].
36. Shornikova A., Casas I.A., Isolauri E. et al. Lactobacillus Reuteri as a Therapeutic Agent in Acute Diarrhea in Young Children. J Pediatr Gastroenterol Nutr. 1997;24(4):399-404.
37. Francavilla R., Lionetti E., Castellaneta S. et al. Randomised clinical trial: Lactobacillus reuteri DSM 17938 vs. placebo in children with acute diarrhoea — a double-blind study. Aliment Pharmacol Ther. 2012;36(4):363-369.
38. Gutierrez-Castrellon P., Lopez-Velazquez G., Diaz-Garcia L. et al. Diarrhea in preschool children and lactobacillus reuteri: a randomized controlled trial. Pediatrics. 2014;133(4):904-909.
39. Wu R.Y., Pasyk M., Wang B. et al. Spatiotemporal maps reveal regional differences in the effects on gut motility for Lactobacillus reuteri and rhamnosus strains. Neurogastroenterol Motil. 2013;25:e205-e214.
40. Kunze W.A., Mao Y.K., Wang B. et al. Lactobacillus reuteri enhances excitability of colonic AH neurons by inhibiting calcium-dependent potassium channel opening. J Cell Mol Med. 2009;13:2261-2270.
41. De Weerth C., Fuentes S., de Vos W.M. Crying in infants: on the possible role of intestinal microbiota in the development of colic. Gut Microbes. 2013;4:416-421.
42. Savino F., Pelle E., Palumeri E. et al. Lactobacillus reuteri (American Type Culture Collection Strain 55730) versus simethicone in the treatment of infantile colic: a prospective randomized study. Pediatrics. 2007;119:124-130.
43. Savino F., Cordisco L, Tarasco V. et al. Lactobacillus reuteri DSM 17938 in infantile colic: a randomized, double-blind, placebo-controlled trial. Pediatrics. 2010;126:e526-533.
44. Szajewska H., Gyrczuk E., Horvath A. Lactobacillus reuteri DSM 17938 for the management of infantile colic in breastfed infants: a randomized, double-blind, placebo-controlled trial. J Pediatr. 2013;162:257-262.
45. Sung V., Hiscock H., Tang M.L. et al. Treating infant colic with the probiotic Lactobacillus reuteri: double blind, placebo controlled randomized trial. BMJ. 2014;348:g2107.
46. Chau K., Lau E., Greenberg S. et al. Probiotics for infantile colic: a randomized, double-blind, placebo-controlled trial investigating Lactobacillus reuteri DSM 17938. J Pediatr. 2015;166:74-78.
47. Mi G-L., Zhao L., Qiao D.D. et al. Effectiveness of Lactobacillus reuteri in infantile colic and colicky induced maternal depression: a prospective single blind randomized trial. Antonie Van Leeuwenhoek. 2015;107:1547-1553.
48. Pourmirzaiee M.A., Famouri F., Moazeni W., Hassanzadeh A. The efficacy of the prenatal administration of Lactobacillus reuteri LR92 DSM 26866 on the prevention of infantile colic: a randomized control trial. Eur J Pediatr. 2020;179(10):1619-1626.
49. Zeevenhooven J., Koppen I.J., Benninga M.A. The new Rome IV criteria for functional gastrointestinal disorders in infants and toddlers. Pediatr Gastroenterol Hepatol Nutr. 2017;20(1):1-13.
