Опыт применения различных форм цинка пиритиона при себорейном дерматите
Статьи
Е.М. Маркелова1, Л.С. Круглова, д.м.н., проф.2, Н.В. Грязева, к.м.н.2
1 Поликлиника № 5 Управления делами Президента РФ, Москва
2 Центральная государственная медицинская академия Управления делами Президента РФ, Москва
Адрес для переписки: Наталья Владимировна Грязева, tynrik@yandex.ru
Для цитирования: Маркелова, Е. М. Опыт применения различных форм цинка пиритиона при себорейном дерматите / Е. М. Маркелова, Л. С. Круглова, Н. В. Грязева // Фарматека. – 2023. – Т. 30, № 14. – С. 130-134. – DOI 10.18565/pharmateca.2023.14.130-134. – EDN DWGPWW.
Себорейный дерматит - часто встречаемое мультифакторное хроническое рецидивирующее воспалительное заболевание кожи, возникающее у детей и взрослых, характеризующееся формированием эритематозно-сквамозных или папуло-сквамозных высыпаний в областях с высокой концентрацией сальных желез. Патогенез заболевания до конца не изучен, но предполагается, что он связан с гиперколонизацией кожных покровов условно-патогенными дрожжами рода Malassezia, выраженным иммунным ответом на увеличение популяции гриба и генетической предрасположенностью. Хронизация процесса и остропротекающие рецидивы оказывают значительное влияние на качество жизни пациентов. Справиться с острыми формами себорейного дерматита, продлить стойкую ремиссию возможно с помощью препарата цинка пиритиона активированного. В текущем исследовании препарат применялся у 76 пациентов, которые были распределены на три группы. В зависимости от клинической симптоматики процесса пациенты были распределены по группам с назначением различных лекарственных форм цинка пиритиона активированного: шампунь, крем, аэрозоль. Результаты проводимой терапии оценивали спустя две недели от начала использования препарата; данные, полученные в ходе исследования, подтверждают литературные сведения о том, что добиться выраженного улучшения процесса и ремиссии возможно уже на 10-14-й день.
Ключевые слова: себорейный дерматит, цинк пиритион активированный, оценка качества жизни пациента
Введение
Благодаря достижениям современной дерматовенерологии значительно расширилось представление о патогенезе развития себорейного дерматита (СД). В начале ХХ века основное значение в интерпретации понятия о СД было отведено гиперколонизации кожи грибами рода Malassezia и его рассмотрению исключительно в качестве инфекционного заболевания. В настоящее время ведущим вектором в понимании патогенетического значения являются иммуноопосредованные, генетические и другие факторы [1, 2].
СД является хроническим рецидивирующим воспалительным заболеванием с периодами обострений и ремиссий, характеризующимся развитием воспаления на участках кожи в областях с высокой концентрацией сальных желез [3]. Как правило, СД развивается на следующих участках кожных покровов: лицо (глабелла, область межбровья и лоб, крылья носа с возможным переходом на подглазничную и щечную область, носогубная область), волосистая часть головы (ВЧГ), внутренняя поверхность наружного уха и ретроаурикулярная область, верхняя часть туловища (межлопаточная область и область в проекции грудины и грудиноключичного сочленения), паховые и подмышечные складки, субмаммарная область [4]. СД характеризуется формированием эритематозно-сквамозных или папуло-сквамозных высыпаний на вышеуказанных кожных покровах, вызывающих шелушение, воспаление и зуд, а также выраженную эритему, которая зачастую принимает вид бляшек или кольцевидных фигурных очертаний. Стресс, сезонная смена погодных условий, повышенная выработка кожного сала (себума), наличие иммуносупрессивного статуса, хронических неврологических, эндокринных и психиатрических заболеваний, гепатита В, С, вируса иммунодефицита человека, а также применение некоторых лекарственных средств могут спровоцировать или усугубить уже имеющееся заболевание [2, 4].
Результаты эпидемиологического исследования демонстрируют, что различными формами СД в настоящее время страдают во всем мире около 5% всего населения, более того, распространенность существующей невоспалительной формы СД (сухая форма СД, или перхоть), вероятно, стремится к 50%. Существует мнение, что именно СД является самым распространенным дерматологическим заболеванием среди всех групп населения. Необходимо особо выделить, что ученые отмечают несколько пиков заболеваемости СД в течение жизни; есть данные, что существующие пики связаны с изменением гормонального фона [4, 5].
Тактика ведения пациентов подразумевает использование системных препаратов, а именно пероральных противогрибковых средств (флуконазол, итраконазол, кетоконазол и тербинафин), в качестве основного фактора воздействия на грибы рода Malassezia [6]. Кроме того, в современной литературе имеются данные о применении для лечения упорных и тяжелых форм СД системного изотретиноина, используемого в основном для терапии акне или розацеа [7]. Механизм действия системного изотретиноина основывается на воздействии на терминальную дифференцировку кератиноцитов, снижая секрецию сальных желез и стимулируя базальный апоптоз себоцитов [8].
Несмотря на то что процент тяжелого течения СД невысок, зачастую врачи-дерматовенерологи используют весь доступный арсенал топических лекарственных средств, таких как топические антимикотические препараты, глюкокортикостероиды, комбинируемые с антимикотическими и противобактериальными препаратами, или же применяют эти группы препаратов в монотерапии. Кроме того, используются ингибиторы кальциневрина, препараты с кератолитическим действием и средства с цинком пиритионом [9].
Активированный цинк пиритион (АЦП) обладает не только выраженным противовоспалительным, но и противобактериальным и противогрибковым эффектами [10, 11] благодаря способности встраиваться в клеточные мембраны вследствие образования прочной связи с фосфолипидами. Таким образом, АЦП выполняет роль ионофора, Активированный цинк пиритион (АЦП) обладает не только выраженным противовоспалительным, но и противобактериальным и противогрибковым эффектами благодаря способности встраиваться в клеточные мембраны вследствие образования прочной связи с фосфолипидами. Таким образом, АЦП выполняет роль ионофора, активируя каскад реакций, состоящих из изменения поляризации и проницаемости клеток активируя каскад реакций, состоящих из изменения поляризации и проницаемости клеток. В процессе данных реакций происходят высвобождение митохондриального цитохрома С и последующий апоптоз клеток вследствие экспрессии проапоптозных факторов. Благодаря способности АЦП влиять на активацию дермальных макрофагов реализуется опосредованное действие на активацию, пролиферацию и дифференциацию Т-клеток [12, 13].
Цель исследования - оценка эффективности монотерапии различными формами препарата АЦП у пациентов с дифференцированной локализацией СД.
Материал и методы
В ходе исследования в амбулаторных условиях было обследовано 76 пациентов с СД различной степени тяжести, имеющих хроническое подостровоспалительное течение заболевания с периодами длительных обострений; длительность заболевания варьировала от двух-трех месяцев до 37 лет. Диагноз СД установлен на основании типичных жалоб пациентов (высыпания на коже, зуд, шелушение) и физикальной оценки состояния кожных покровов с проведением тщательного визуального осмотра и дерматоскопии элементов высыпаний. Кроме того, на ВЧГ оценивали симптом Картамышева (пальпация инфильтративных высыпаний для проведения дифференциальной диагностики СД с псориазом: при псориазе исследуемые высыпания имеют четкие периферические границы и при пальпации ощущаются с закрытыми глазами), у всех пациентов данный симптом не был выявлен [14, 15].
В исследование были включены пациенты в возрасте старше 18 лет с диагностированным рецидивирующим хроническим СД, с ограниченным и распространенным процессом. Критериями невключения являлись: возраст младше 18 лет, беременность, противопоказания к назначению АЦП, а также наличие в анамнезе сведений о недавнем применении (10 дней) наружной терапии для лечения СД, использовании пероральных форм противогрибковых препаратов или системного изотретиноина в течение предшествующих трех месяцев.
Возраст обследованных пациентов составлял 34,29 ± 5,7 года, соотношение женщин и мужчин -1 : 3,47 (17 женщин и 59 мужчин соответственно). Все пациенты были разделены на три группы, исходя из клинической картины течения СД, оценки проходили при первом визите пациента и спустя две недели.
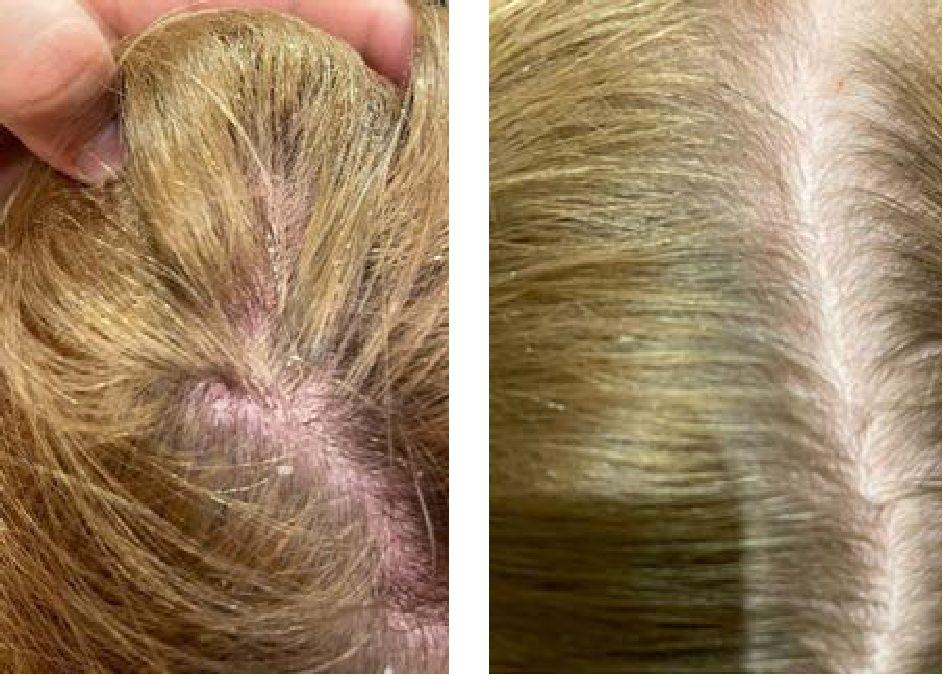
Первую группу составили 28 пациентов. Очаги СД были локализованы исключительно на коже ВЧГ и ретроаурикулярной области, при этом сыпь имела скорее лихеноидную форму с выраженным мелкопластинчатым шелушением. Пациенты данной группы применяли только шампунь с АЦП в составе в качестве монотерапии три раза в неделю в течение двух недель (рис. 1).
Рис. 1. Локализация: ВЧГ, до и через 14 дней после проведенной терапии
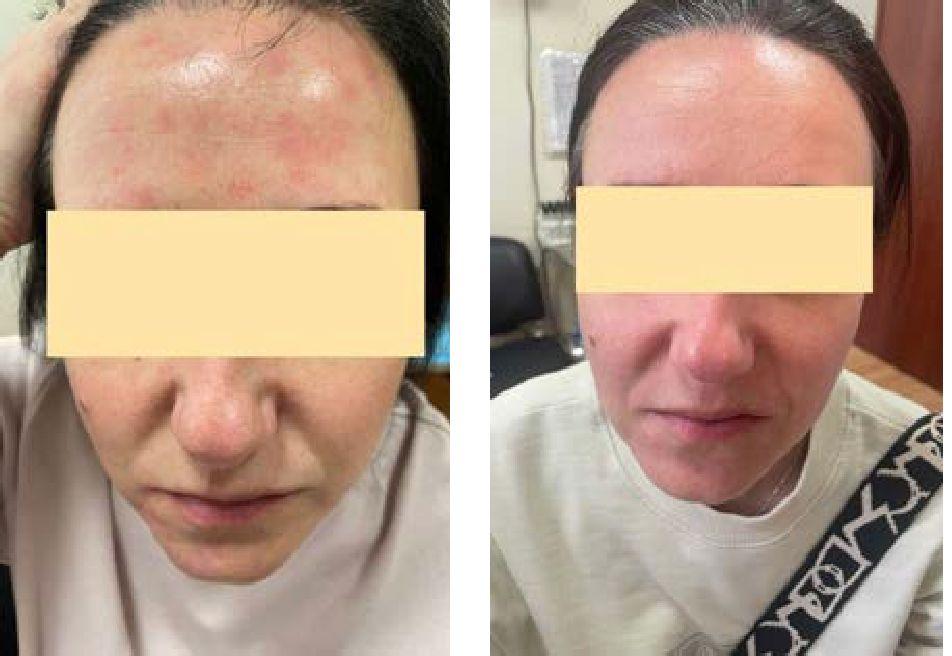
Во вторую группу вошли 25 пациентов. Высыпания были выявлены только на коже лица (область глабеллы, носогубные складки, кожные покровы наружного слухового прохода). В данном случае СД носил скорее эритематозный характер, кроме того, ввиду трудности использования других форм (аэрозоль или шампунь) был рекомендован крем АЦП с нанесением на сухую кожу два раза в день 14 дней (рис. 2).
Рис. 2. Локализация: кожа лица, до и через 14 дней после проведенной терапии
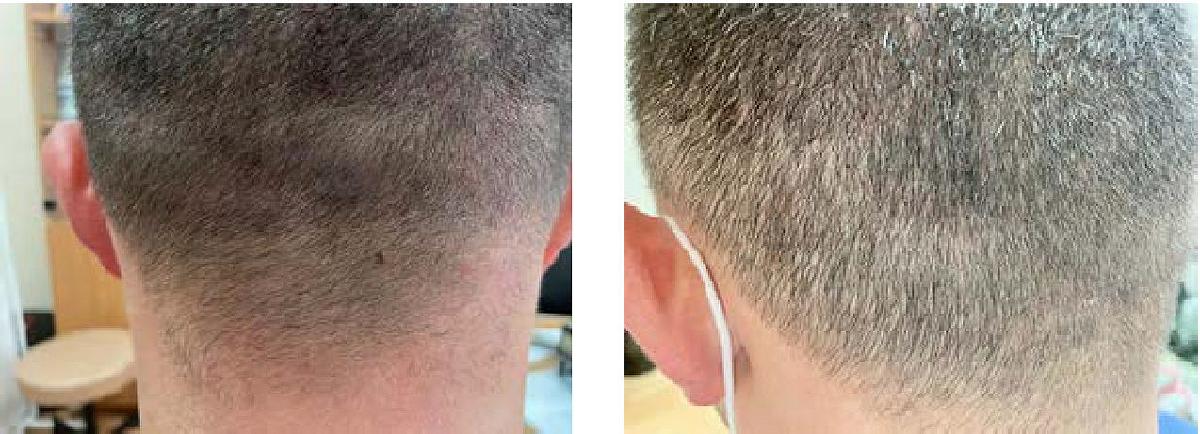
Третью группу составили 23 пациента с экссудативным течением СД на коже груди, спины, задней поверхности шеи и затылочной области ВЧГ. Пациенты использовали аэрозоль АЦП так же, как и предыдущая группа, два раза в день в течение 14 дней (рис. 3).
Рис. 3. Локализация: задняя поверхность шеи, до и через 14 дней после проведенной терапии
Эффективность терапии определяли на основании дерматологического индекса качества жизни (DLQI - the Dermatology Life Quality Index), позволяющего оценить общее здоровье, зуд или болезненность, социальное и эмоциональное функционирование, а также психологическое здоровье пациентов. Полученные данные оценивали по шкале интерпретации, где 0-1 балл - заболевание не влияет на качество жизни, а 29-30 баллов - заболевание чрезмерно сильно влияет на качество жизни [16, 17]. Кроме того, оценивали индекс тяжести течения СД по шкале SDASI (Seborrheic Dermatitis Area Severity Index), разработанной А. Comert и соавт. (2007) на основании шкалы PASI (Psoriasis Area and Severity Index). А. Comert и соавт. предлагали оценивать три параметра, таких как зуд, интенсивность шелушения и выраженность эритемы, по шкале от 1 до 3 баллов на разных участках кожных покровов, затем сумма полученных баллов (по всем параметрам) умножалась на константу, характерную для конкретной зоны (табл. 1, 2), итоговая сумма баллов при этом варьировала от 0 баллов до 12,6 [17, 18].
Таблица 1. Шкала SDASI
(Seborrheic Dermatitis Area Severity Index) по А. Comert и соавт. (оценка зуда, эритемы и шелушения)
|
Параметр
|
0 баллов
|
1 балл
|
2 балла
|
3 балла
|
|
Зуд
|
Нет
|
Незначительный
|
Умеренный
|
Выраженный
|
|
Эритема
|
Нет
|
Слабая эритема
|
Умеренная эритема
|
Выраженная эритема
|
|
Шелушение
|
Нет
|
Незначительное шелушение
|
Умеренное шелушение
|
Выраженное шелушение
|
Результаты и обсуждение
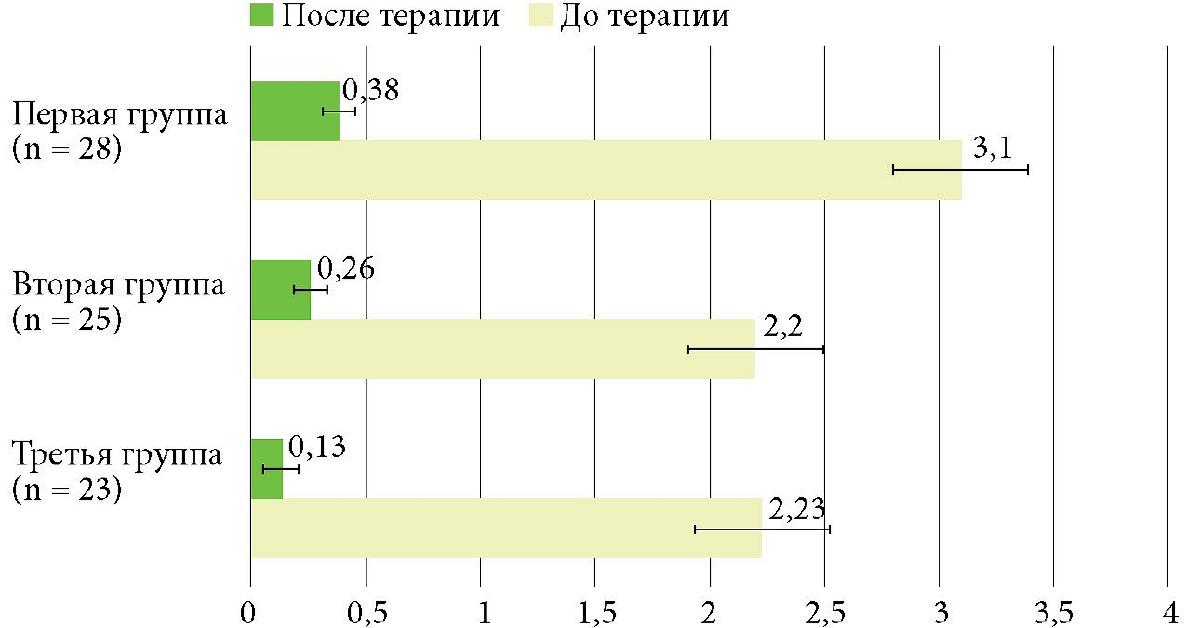
Среднее значение DLQI у пациентов первой группы с локализацией на ВЧГ (использование формы шампуня) на первичном приеме составило 17,1 ± 5,3 балла (p < 0,05), исходно заболевание сильно влияло на качество жизни пациентов. Индекс SDASI у пациентов первой группы составил 3,1 ± 1,11 балла (p < 0,05).
Значение DLQI у пациентов второй группы с локализацией СД на коже лица (с использованием крема) до начала лечения составило 23,2 ± 4,7 балла (p < 0,05), индекс SDASI - 2,2 ± 1,86 (p < 0,05). Результаты опроса свидетельствовали о чрезвычайно сильном влиянии СД на качество жизни пациентов. У пациентов третьей группы (использовали аэрозоль) ввиду локализации процесса на закрытых участках кожного покрова результаты были несколько ниже - 13,7 ± 3,3 балла (p < 0,05), но также существенно сказывались на качестве жизни. Индекс SDASI у пациентов третьей группы составил 2,23 ± 1,12 балла (p < 0,05).
Во всех группах на фоне проведенного лечения у всех пациентов была достигнута полная ремиссия к 14-му дню использования препарат, отмечалось выраженное снижение зуда, уменьшение площади поражения и выраженности гиперемии и шелушения. При повторном приеме среднее значение DLQI у пациентов первой группы составило 3,2 ± 1,3 балла (p < 0,05), второй группы - 5,2 ± 1,7 балла (p < 0,05), третьей группы -4,7 ± 1,1 балла (p < 0,05). Анализ показателей индекса SDASI также показал достаточно значимый клинический результат. У пациентов первой группы значение после терапии составило 0,38 ± 0,2 балла (p < 0,05), второй группы - 0,26 ± 0,17 балла (p < 0,05), третьей группы - 0,13 ± 0,16 балла (p < 0,05). Нежелательных явлений не зарегистрировано ни в одной из групп.
Таблица 2. Шкала SDASI
(Seborrheic Dermatitis Area Severity Index) по А. Comert и соавт. (константы для конкретных областей на коже)
|
Анатомическая область
|
Константа,
характерная для данной области
|
|
Лоб
|
0,1
|
|
Глабелла и надбровные дуги
|
0,1
|
|
Ретроаурикулярная область
|
0,1
|
|
Внутренняя поверхность наружного уха
|
0,1
|
|
Носогубный треугольник
|
0,1
|
|
Щечная область и область подбородка
|
0,1
|
|
Волосистая часть головы
|
0,4
|
|
Область спины
|
0,2
|
|
Область грудины
|
0,2
|
Рис. 4. Динамика DLQI до и на 14-й день терапии
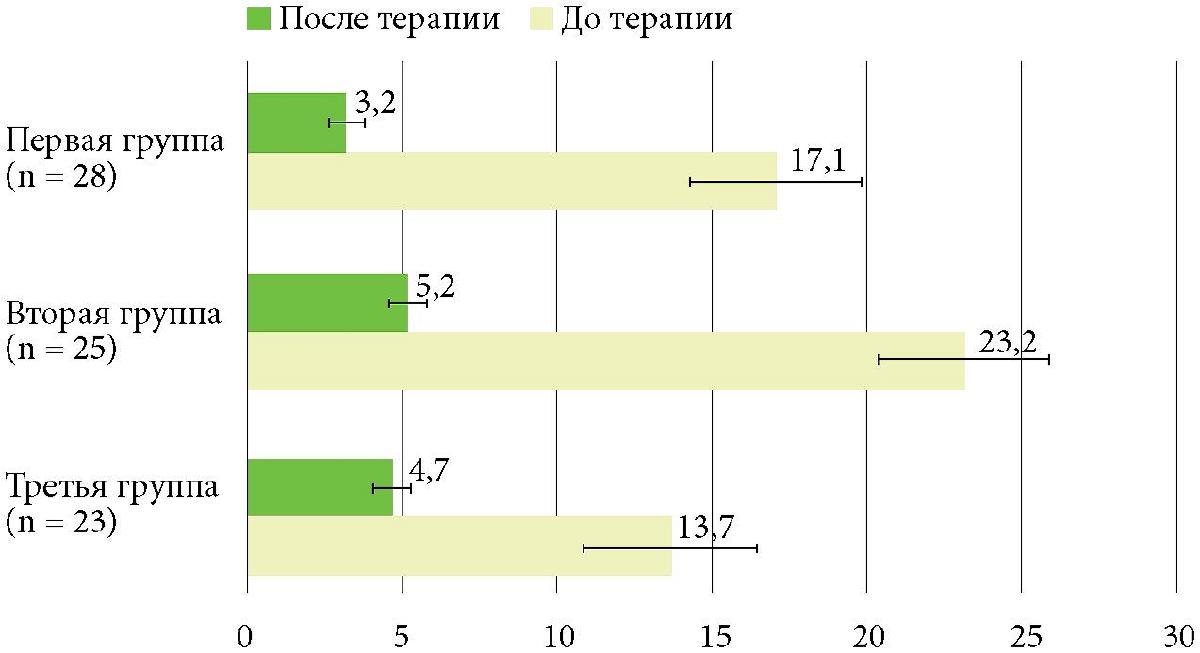
Рис. 5. Анализ показателей индекса SDASI до и на 14-й день терапии
Заключение
Препарат АЦП является эффективным и безопасным средством для топической терапии различных форм себорейного дерматита. Благодаря тому, что препарат выпускается в нескольких лекарственных формах (шампунь, крем и спрей), выбор средства определяется индивидуальными особенностями течения заболевания: удобство использования крема на открытых участках кожного покрова, шампуня для локализации на ВЧГ, спрей при локализации на туловище и при экссудативных формах. Поскольку СД является хроническим рецидивирующим процессом, вышеизложенные схемы лечения были рекомендованы пациентам для купирования обострения заболевания (именно в том состоянии, когда пациенты первично обращались за специализированной помощью); для предотвращения рецидивов пациентам в дальнейшем было рекомендовано использование препаратов с частотой применения один раз в неделю на протяжении шести месяцев. Можно предположить, что указанная схема позволит предотвратить обострения СД и добиться стойкой ремиссии [16].-
Литература
1. Borda L.J., Perper M., Keri J.E. Treatment of seborrheic dermatitis: a comprehensive review. J. Dermatolog. Treat. 2019; 30 (2): 158-169.
2. Wikramanayake T.C., Borda L.J., Miteva M., Paus R. Seborrheic dermatitis - looking beyond Malassezia. Exp. Dermatol. 2019; 28 (9): 991-1001.
3. Полонская А.С., Шатохина Е.А., Круглова Л.С. Себорейный дерматит: современные представления об этиологии, патогенезе и подходах к лечению. Клиническая дерматология и косметология. 2020; 19 (4): 451-458.
4. Gupta A.K., Versteeg S.G. Topical treatment of facial seborrheic dermatitis: a systematic review. Am. J. Clin. Dermatol. 2017; 18 (2): 193-213.
5. Araya M., Kulthanan K., Jiamton S. Clinical characteristics and quality of life of seborrheic dermatitis patients in a tropical country. Indian J. Dermatol. 2015; 60 (5): 519.
6. Круглова Л.С., Маркелова Е.С. Себорейный дерматит волосистой части головы: от патогенеза к обоснованному лечению. Эффективная фармакотерапия. 2022; 18 (31): 16-20.
7. De Souza Leao Kamamoto C., Sanudo A., Hassun K.M., Bagatin E. Low-dose oral isotretinoin for moderate to severe seborrhea and seborrheic dermatitis: a randomized comparative trial. Int. J. Dermatol. 2017; 56 (1): 80-85.
8. Rademaker M. Low-dose isotretinoin for seborrhoeic dermatitis. J. Cutan. Med. Surg. 2017; 21 (2): 170-171.
9. Kastarinen H., Oksanen T., Okokon E.O., et al. Topical anti-inflammatory agents for seborrhoeic dermatitis of the face or scalp. Cochrane Database Syst. Rev. 2014; 2014 (5): CD009446.
10. Barak-Shinar D., Green L.J. Scalp seborrheic dermatitis and dandruff therapy using a herbal and zinc pyrithione-based therapy of shampoo and scalp lotion. J. Clin. Aesthet. Dermatol. 2018; 11 (1): 26-31.
11. Schwartz J.R., Rocchetta H., Asawanonda P., et al. Does tachyphylaxis occur in long-term management of scalp seborrheic dermatitis with pyrithione zinc-based treatments? Int. J. Dermatol. 2009; 48 (1): 79-85.
12. Hasanbeyzade S. The effects of zinc pyrithione and selenium disulfide shampoos on the lesion-free period after treatment in patients with seborrheic dermatitis. J. Clin. Aesthet. Dermatol. 2023; 16 (5): 40-42.
13. Pierard-Franchimont C., Goffin V., Decroix J., Pierard G.E. A multicenter randomized trial of ketoconazole 2% and zinc pyrithione 1% shampoos in severe dandruff and seborrheic dermatitis. Skin Pharmacol. Appl. Skin Physiol. 2002; 15 (6): 434-441.
14. Панюкова С.В., Пирузян А.Л., Корсунская И.М. Себорейный дерматит: как помочь пациенту. Consilium Medicum. 2020; 22 (7): 46-48.
15. Круглова Л.С., Петрий М.Н., Генслер Е.М. Оценка эффективности применения активированного пиритион цинка в терапии больных псориазом. Клиническая дерматология и венерология. 2019; 18 (5): 616-623.
16. Панюкова С.В., Соркина И.Л., Лысенко В.В., Корсунская И.М. Рациональная терапия себорейного дерматита. Клиническая дерматология и венерология. 2012; 10 (4): 61-65.
17. Полонская А.С., Шатохина Е.А., Круглова Л.С. Себорейный дерматит: современные представления об этиологии, патогенезе и подходах к лечению. Клиническая дерматология и венерология. 2020; 19 (4): 451-458.
18. Comert A., Bekiroglu N., Gurbuz O., Ergun T. Efficacy of oral fluconazole in the treatment of seborrheic dermatitis: a placebo-controlled study. Am. J. Clin. Dermatol. 2007; 8 (4): 235-238.
The Experience of Zinc Pyrithione Application for Seborrheic Dermatitis
E.M. Markelova1, L.S. Kruglova, PhD, Prof.2, N.V. Gryazeva, PhD2
1 Polyclinic No 5 of Department of Presidential Affairs, Moscow
2 Central State Medical Academy of Department of Presidential Affairs, Moscow
Contact person: Natalia V. Gryazeva, tynrik@yandex.ru
Seborrheic dermatitis is a frequently occurring multifactorial chronic recurrent inflammatory skin disease that occurs in children and adults, characterized by the formation of erythematous-squamous or papulo-squamous rashes in areas with a high concentration of sebaceous glands. The pathogenesis of the disease associated with hypercolonization of the skin by opportunistic yeast Malassezia, a pronounced immune response to an increase in the population of the fungus and genetic predisposition. Chronization of the process and acute relapses have a significant impact on the quality of life of patients. It is possible to cope with acute forms of seborrheic dermatitis, prolong persistent remission with the help of a zinc pyrithione activated preparation. In the current retrospective study, the drug was used in 76 patients who were divided into 3 groups. The distribution into groups took into account the clinical symptoms of the process and, depending on it, patients were prescribed various dosage forms of zinc pyrithione activated: shampoo, cream, aerosol. The results of the therapy were evaluated 2 weeks after the start of using the drug; the data obtained during the study confirm the literature information that it is possible to achieve a pronounced improvement in the process and remission as early as 10-14 days.
Keywords: seborrheic dermatitis, zinc pyrithione activated, assessment of the patient's quality of life
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
 invar.ru
invar.ru

 invar.ru
invar.ru
