Обмен опытом. Лечение риносинусита у детей
Статьи
Е.П.Карпова1, Е.Е.Вагина2
1Российская медицинская академия последипломного образования, Москва, Российская Федерация;
2Детская городская клиническая больница №13 им. Н.Ф.Филатова, Москва, Российская Федерация
Цель. Повышение клинической эффективности лечения острых риносинуситов легкой степени тяжести у детей с применением согревающего геля «Дыши».
Пациенты и методы. Под наблюдением находились 60 детей в возрасте от 3 до 7 лет с установленным диагнозом «острый риносинусит легкой степени тяжести». Дети были разделены на 2 группы по 30 человек: дети 1-й группы получали согревающий гель «Дыши» для детей в дополнение к стандартной комплексной терапии. Детям 2-й группы назначалась только стандартная комплексная терапия. Оценку клинической эффективности проводили на основании динамики наличия затруднения носового дыхания, количества отделяемого из носа, кашля и данных риноэндоскопического обследования.
Результаты. Степень затруднения носового дыхания на 3-й день лечения имела выраженную динамику в исследуемой группе и незначительную – в контрольной группе по показателю ВАШ: в 1-й группе – 4,9±0,05 балла; во 2-й – 6,9±0,03 балла, на 10-й день в 1-й группе – 0,2±0,02 балла, тогда как во 2-й – 2,1±0,04 балла. Выраженность ринореи по ВАШ до 5-го дня не имела выраженной динамики в обеих группах, но на 10-й день стала очевидной: в 1-й группе – 0,9±0,05 балла, во 2-й – 1,7±0,03 балла. До начала лечения кашель отмечался у 21 ребенка 1-й группы и у 19 детей во 2-й. Динамика выраженности данного симптома составила до начала лечения у детей 1-й группы 6,4±0,05 балла, у пациентов 2-й группы – 6,5 ± 0,03 балла. При контрольном осмотре на 10-й день была отмечена положительная динамика у пациентов обеих групп исследования, в 1-й группе показатель ВАШ составил 0,02±0,05 балла, тогда как у пациентов 2-й группы данный показатель составил 0,3±0,04 балла. К 5-му дню лечения выраженность отека слизистой полости носа риноэндоскопически в 1 или 0 баллов отмечалась у 21 (70%) детей 1-й группы и у 19 (63,3%) детей 2-й группы, количество секрета в полости носа риноэндоскопически в 1 или 0 баллов отмечалась у 14 (46,7%) детей 1-й группы и у 13 (43,3%) детей 2-й группы. В ходе клинического наблюдения было отмечено, что у детей 1-й группы, получавших базовую терапию в комплексе с согревающим гелем «Дыши», необходимость использования назальных деконгестантов снижалась по сравнению с детьми 2-й группы: 11 (36,7%) и 23 (76,7%) случая соответственно. Не отмечено в ходе исследования признаков нежелательных побочных эффектов и аллергических реакций. Родители всех пациентов исследуемой группы отметили удобство формы выпуска и схемы применения согревающего геля «Дыши» для детей.
Заключение. Терапевтическая эффективность согревающего геля «Дыши» для детей заключается в облегчении носового дыхания, уменьшении отека слизистой носа и выраженности кашля, что позволяет рекомендовать его для широкого практического применения в комплексной терапии риносинуситов у детей.
Ключевые слова: барсучий жир, левоментол, риносинусит у детей, согревающий гель «Дыши», эфирные масла
Риносинусит – воспалительный процесс, затрагивающий слизистую оболочку полости носа и околоносовых пазух. Острый риносинусит является заболеванием, с которым часто сталкиваются не только врачи оториноларингологии, но и терапевты, педиатры и врачи общей практики. По данным литературы, в России острым риносинуситом ежегодно страдают свыше 10 млн. человек. В США регистрируется 31 млн. случаев риносинусита в год (IDSA, 2012). В странах Европы риносинуситом ежегодно страдает каждый седьмой человек (ERFOS, 2012).
Острый риносинусит у детей определяется как внезапное появление двух или более симптомов, таких как заложенность носа/затрудненное носовое дыхание, и/или бесцветные/светлые выделения из носа, и/или кашель (в дневное или ночное время). Наличие симптомов сохраняется не более 12 нед, при этом могут наблюдаться бессимптомные промежутки, в течение которых симптомы отсутствуют, если заболевание носит рецидивирующий характер. При сборе анамнеза принципиально уточнить наличие симптомов аллергии (таких как чихание, водянистые выделения из носа, зуд и слезотечение). Острый риносинусит может возникнуть один или несколько раз за определенный период времени. Это обычно проявляется в виде эпизодов заболевания в течение одного года, но может наблюдаться и полное разрешение симптомов между эпизодами болезни, что является критерием рецидивирующего острого риносинусита.
Острый вирусный риносинусит констатируется при длительности сохранения симптомов заболевания менее 10 дней, острый поствирусный риносинусит – в том случае, если усиление симптомов заболевания после 5-го дня или сохранение симптомов более 10 дней, но с общей продолжительностью менее 12 нед. Если у пациента отмечается усиление выраженности ринологических симптомов спустя 5 дней от начала заболевания или симптомы сохраняются более 10 дней (с полным разрешением в течение 12 нед), но при отсутствии обоснований для констатации бактериальной этиологии острого риносинусита, авторами EP3OS рекомендован диагноз «острый поствирусный риносинусит» [1, 2].
Признаками острого бактериального риносинусита (ОБРС), требующими назначения антибиотиков, являются диагностические критерии ОБРС на основании клинических данных: симптомы не купируются или отсутствует положительная динамика в течение 10 дней, или большинство симптомов, присутствовавших на момент начала заболевания, персистируют более 10 дней; выраженные симптомы на момент начала заболевания – высокая лихорадка, наличие гнойного отделяемого из носа, болезненность в области околоносовых пазух, значительное нарушение общего состояния, которые беспокоят в течение 3–4 дней, отмечается тенденция к развитию гнойно-септических орбитальных процессов или внутричерепных осложнений; симптомы полностью или частично купируются в течение 3-4 дней, однако в течение 10 дней от момента начала появления симптомов отмечается рецидив с возобновлением всех симптомов [1].
Данная классификация острого риносинусита (ОРС) во многом определяет рекомендации EPOS по лечению этой патологии у детей. Рекомендации, представленные с позиции доказательной медицины, очерчивают четкую границу использования системной антибактериальной терапии (только при ОБРС), напоминают об актуальности применения назального душа соляными растворами с целью облегчения эвакуации секрета из полости носа (независимо от формы риносинусита) и указывают на главенствующую роль противовоспалительной терапии в виде интраназальных глюкокортикостероидов (ИнГКС) в лечении поствирусного и бактериального риносинусита у детей 12 лет и старше [1, 3–5]. Однако авторы EP3OS в своих рекомендациях по лечению острого риносинусита у детей не дают ответов на ряд вопросов. Так, остается непонятным, какие препараты следует назначать пациентам младше 12 лет с поствирусным ОРС. Согласно рекомендациям EP3OS, это только назальный душ соляными растворами, что, очевидно, не будет адекватным лечением при наличии у пациента выраженной гиперсекреции и/или назальной обструкции. Без ответа остается и вопрос о возможностях симптоматической терапии острого вирусного риносинусита (ОВРС) у детей.
Для большинства отечественных специалистов является спорным отсутствие при рассмотрении вопроса терапии ОРС в педиатрической практике такого класса препаратов, как фитотерапевтические лекарственные средства [2, 7, 9]. И это при том, что в рекомендациях EP3OS по лечению ОРС у лиц старше 18 лет фитотерапевтические лекарственные средства с рекомендованы к применению при вирусных и поствирусных формах риносинуситов с высокой степенью достоверности результатов (Ib) при высочайшем уровне рекомендаций (А) [1, 8].
Интерес к ароматерапии возник еще в древних цивилизациях Египта, Китая, Индии, Греции. На протяжении многих веков натуральные эфирные масла использовались не только как препараты, вызывающие эстетические впечатления, но и в терапевтических целях [2, 6, 7].
Согласно данным существующих клинических исследований, проведенных за последнее десятилетие, перспективными и целесообразными являются методы ингаляционной терапии смесью эфирных масел, которые оказывают многопрофильное действие: антибактериальное, противовирусное, противовоспалительное, болеутоляющее, тонизирующее, облегчающее дыхание, иммуномодулирующее [1, 3, 4, 6, 8, 10]. Ряд авторов указывают, что под воздействием паров эфирных масел улучшается качественный состав микрофлоры дыхательных путей, снижается микробная обсемененность кожи и патогенность аутофлоры. Эфирные масла стимулируют гуморальный и клеточный иммунитет, активируя Т-клетки, синтез местного иммуноглобулина А, альвеолярных макрофагов и т.д.
С целью повышения клинической эффективности лечения ОРС легкой степени тяжести у детей было проведено клиническое наблюдение, в ходе которого в схему лечения было включено применение согревающего геля «Дыши». Препарат «Дыши» представляет собой гель для нанесения на кожу, в состав которого входят барсучий жир, эфирные масла эвкалипта (Eucalyptus Globulus), мяты (Mentha Piperita), лаванды (Lavandula Angustifolia), пихты (Abies Sibirica), терпентиновое масло (Pinus Silvestris) и левоментол (производитель ООО «Веда» по заказу ЗАО «Аквион»). Кроме активных веществ в состав препарата входят масло вазелиновое, кремния диоксид коллоидный, ванилина бутиловый эфир.
Для достижения заявленной цели нами были поставлены следующие задачи: оценка динамики симптомов заболеваний, определение частоты возникновения осложнений ОРС у пациентов групп исследования, анализ эффективности и удобства применения согревающего геля «Дыши» для детей пациентами (их родителями) в комплексной терапии риносинуситов в условиях амбулаторного приема, а также анализ и оценка переносимости согревающего геля «Дыши» для детей (оценка безопасности) пациентами (их родителями), анализ частоты развития нежелательных побочных эффектов, ассоциированных с применением препарата.
Под наблюдением находились дети в возрасте от 3 до 7 лет с клинико-анамнестическими признаками ОРС легкой степени тяжести. Всего в исследование включено 60 человек (28 мальчиков и 32 девочки), разделенных с соблюдением принципа рандомизации по 30 человек на две группы: дети 1-й группы (17 мальчиков и 13 девочек в возрасте от 3–7 лет, средний возраст в группе составил 4,4 года) получали согревающий гель «Дыши» для детей в дополнение к стандартной комплексной терапии, включавшую ирригационную терапию, противовирусные, по необходимости – топические деконгестанты. Гель «Дыши» назначался для растирания грудной клетки и стоп ребенка 3 раза в день в течение 5 дней. При нанесении на кожу вещества, входящие в состав геля, оказывают длительное согревающее и местнораздражающее действие.
Дети 2-й группы (11 мальчиков и 19 девочек в возрасте от 3 до 7 лет, средний возраст 4,7 года) получали стандартную комплексную терапию (без использования других гелей и мазей на основе эфирных масел).
В клиническое наблюдение были включены дети в возрасте 3–7 лет с установленным диагнозом ОРС при наличии катаральных явлений со стороны верхних дыхательных путей продолжительностью не более 48 часов от начала заболеваний (т.е. от начала серозного отделяемого со слизистых оболочек верхних дыхательных путей).
В ходе наблюдения был проведен анализ оценки пациентов (их родителей) эффективности и удобства применения схемы лечения с использованием визуально-аналоговой шкалы.
Оценку клинической эффективности проводили на основании субъективных данных (динамики таких показателей, как затруднение носового дыхания, количество отделяемого из носа, кашель) и данных риноэндоскопического обследования (отек слизистой оболочки полости носа, количество секрета). Переносимость препарата оценивали по наличию/отсутствию аллергических реакций и других нежелательных эффектов. Оценка субъективных симптомов риносинусита проводилась с использованием 10-балльной визуально-аналоговой шкалы (ВАШ): 0 баллов – отсутствие симптома, 10 баллов – максимальная выраженность симптома. Оценка риноэндоскопических данных проводилась по 4-балльной ВАШ. За 0 баллов принимали отсутствие данного симптома, за 4 балла – его максимальное проявление. Контрольные осмотры пациентов проводились на 3-й, 5-й и 10-й день от первичного осмотра. Все включенные в исследование пациенты закончили исследование и прошли все визиты в соответствии с протоколом. Статистическую обработку результатов проводили с помощью программы Statistica v.6.0. Разницу считали статистически достоверной при p<0,05.
При первичном осмотре с помощью визуально-аналоговой шкалы была проведена оценка выраженности основных симптомов ОРС у пациентов.
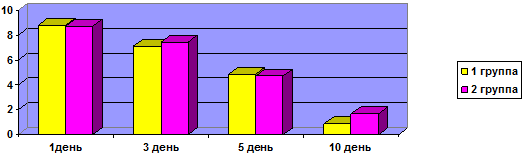
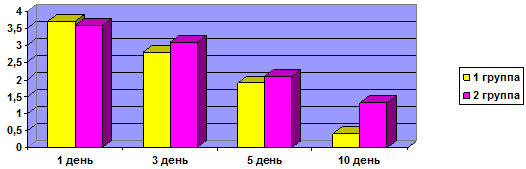
Степень затруднения носового дыхания у пациентов согласно показателям ВАШ до начала лечения в 1-й группе составило 7,4±0,05 балла, во 2-й группе – 7,3±0,04 балла. При контрольном осмотре на 3-й день лечения отмечали более выраженную положительную динамику в исследуемой группе и незначительную - в контрольной группе: показатель ВАШ в 1-й группе составил 4,9±0,05 балла; во 2-й группе – 6,9±0,03 балла. На 5-й день лечения эти показатели составили: в 1-й группе – 2,14±0,02 балла, во 2-й – 5,3±0,03 балла. При этом достоверное различие между группами было получено при контрольном осмотре на 10-й день от начала лечения. Так, показатель ВАШ у пациентов в 1-й группе составил 0,2±0,02 балла, тогда как во 2-й – 2,1±0,04 балла (рис. 1).
Рис. 1. Динамика выраженности симптома: затруднение носового дыхания, баллы.
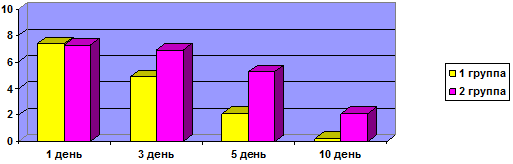
Выраженность ринореи по ВАШ в 1-й группе до начала лечения составила 8,8±0,17 балла, во 2-й группе – 8,7±0,12 балла. К 3-му дню лечения положительная динамика не была столь заметной в обеих группах, показатели составили в 1-й группе – 7,1±0,11 балла и во 2-й – 7,4±0,07 балла. На 5-й день от начала лечения у пациентов 1-й группы показатель ВАШ составил 4,9±0,05 балла, тогда как у детей 2-й группы бальный показатель составил 4,7±0,6 балла. При контрольном осмотре на 10-й день от начала лечения показатель ВАШ более значимо отличался у пациентов групп исследования: в 1-й группе – 0,9 ± 0,05 балла, во 2-й – 1,7±0,03 балла (рис. 2).
Рис. 2. Динамика выраженности ринореи, баллы.
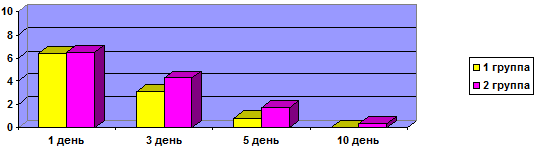
В 1-й группе до начала лечения наличие кашля отмечалось у 21 ребенка. Во 2-й группе кашель выявлен у 19 детей. Динамика выраженности данного симптома составила до начала лечения у детей 1-й группы 6,4 ± 0,05 балла, у пациентов 2-й группы – 6,5±0,03 балла. На 3-й день лечения данные показатели составили: в 1-й группе – 3,1±0,05 балла, во 2-й группе – 4,3±0,04 балла. На 5-й день исследования данные показатели уже составили: в 1-й группе – 0,8±0,06 балла, во 2-й группе – 1,7±0,03 балла. При контрольном осмотре на 10-й день была отмечена положительная динамика у пациентов обеих групп исследования, в 1-й группе показатель ВАШ составил 0,02±0,05 балла, тогда как у пациентов 2-й группы данный показатель составил 0,3 ± 0,04 балла (рис. 3).
Рис. 3. Динамика выраженности кашля, баллы.
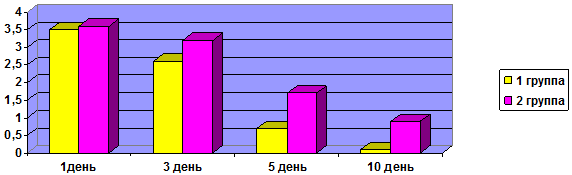
По данным риноэндоскопической картины отек слизистой оболочки полости носа пациентов до начала лечения составил в 1-й группе исследования 3,5 ± 0,05 балла, во 2-й группе – 3,6±0,08 балла. На 3-й день лечения данные показатели составили: в 1-й группе – 2,6±0,07 балла, во 2-й группе – 3,2±0,15 балла, на 5-й день: в 1-й группе – 0,7±0,05 балла, во 2-й группе – 1,7±0,12 балла. При контрольном осмотре на 10-й день была отмечена положительная динамика у пациентов обеих групп исследования, в 1-й группе показатель ВАШ составил 0,1±0,05 балла, тогда как у пациентов 2-й группы данный показатель составил 0,9±0,07 балла (рис. 4).
Рис. 4. Динамика выраженности отека слизистой оболочки носа риноэндоскопически, баллы.
На основании данных риноэндоскопической картины динамика показателя количества секрета в полости носа пациентов до начала лечения составила в 1-й группе исследования 3,7±0,05 балла, во 2-й группе – 3,6±0,03 балла, на 3-й день: в 1-й группе – 2,8±0,09 балла, во 2-й – 3,1±0,11 балла, на 5-й день: в 1-й группе – 1,9±0,06 балла, во 2-й группе – 2,1±0,13 балла. При контрольном осмотре на 10-й день была отмечена положительная динамика у пациентов обеих групп исследования, в 1-й группе показатель ВАШ составил 0,4±0,05 балла, тогда как у пациентов 2-й группы данный показатель составил 1,3±0,08 балла (рис. 5).
Рис. 5. Динамика показателя количество секрета в полости носа, баллы.
Анализ динамики субъективных данных и признаков объективного обследования в процессе лечения выявил более выраженные положительные изменения у детей 1-й (исследуемой) группы по сравнению с детьми 2-й (контрольной) группы. Так, к 5-му дню лечения показатели симптомов ОРС составили: затруднение носового дыхания 1 или 0 баллов у 16 (53,3%) детей 1-й группы и у 11 (36,67%) детей 2-й группы. Выраженность ринореи в 1 или 0 баллов отмечалась у 9 (30%) детей 1-й группы и у 9 (30%) детей 2-й группы. Выраженность кашля в 1 или 0 баллов отмечалась у 17 (56,5%) детей 1–й группы и у 14 (46,67%) детей 2-й группы. Выраженность отека слизистой полости носа риноэндоскопически в 1 или 0 баллов отмечалась у 21 (70%) детей 1-й группы и у 19 (63,3%) детей 2-й группы. Количество секрета в полости носа риноэндоскопически в 1 или 0 баллов отмечалась у 14 (46,7%) детей 1-й группы и у 13 (43,3%) детей 2-й группы.
В ходе клинического наблюдения было отмечено, что у детей 1-й группы, получавших базовую терапию в комплексе с согревающим гелем «Дыши», необходимость использования назальных деконгестантов снижалась по сравнению с детьми 2-й группы. Так, в 1-й группе к применению назальных деконгестантов прибегло только 11 детей (36,7%), тогда как во 2-й группе такая необходимость возникла у 23 (76,7%).
За время наблюдения у детей как в 1-й, так и во 2-й группе не отмечалось повышения температуры тела выше 38,5°C, что не потребовало назначения жаропонижающих препаратов.
Во время наблюдения у 1 ребенка 1-й группы и у 5 детей 2-й группы было установлено, что на фоне проводимой терапии явления ОРС легкой степени тяжести перешли в явления поствирусного риносинусита, что потребовало изменения тактики лечения.
На 10-й день клинического наблюдения ни у одного пациента исследуемой группы, принявших участие в клиническом наблюдении, не отмечали признаков нежелательных побочных эффектов и аллергических реакций.
Родители всех пациентов исследуемой группы отметили удобство формы выпуска и схемы применения согревающего геля «Дыши» для детей.
Результаты проведенного клинического наблюдения показали, что применение согревающего геля «Дыши» в составе комплексной терапии повышает клиническую эффективность терапии ОРС легкой степени тяжести, позволяет сократить сроки лечения, а также снижает риск возникновения осложнений данной патологии у детей (в исследуемой группе в 5 раз меньше случаев осложнения, чем в контрольной группе).
Рис. 6. Количество пациентов (%) первой и второй группы, у которых отсутствовали или были минимально выражены симптомы риносинусита на 5-й день исследования.
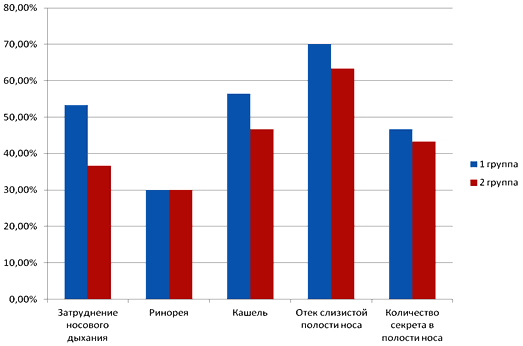
Исходя из полученных результатов клинического наблюдения, можно констатировать факт более быстрого купирования основных симптомов ОРС легкой степени тяжести на фоне комплексной терапии с применением согревающего геля «Дыши». Применение согревающего геля «Дыши» в комплексной терапии ОРС у детей позволило устранить к 5-му дню терапии следующие симптомы: затруднение носового дыхания у 53,3% пациентов (в контрольной группе – у 36,7% пациентов), кашель – у 56,5% пациентов (в контрольной группе – у 46,6% пациентов), отек слизистой носа – у 70% пациентов (в контрольной группе – у 63,3% пациентов).
Включение в схему лечения согревающего геля «Дыши» позволяет сократить объем применения деконгестантов. Кроме того, результаты клинического наблюдения показали отличную переносимость согревающего геля «Дыши», не было отмечено ни одного случая непереносимости или аллергии на фоне применения геля «Дыши».
Таким образом, терапевтическая эффективность препарата «Дыши» на основе проведенного исследования заключается в облегчении носового дыхания, уменьшении отека слизистой носа и выраженности кашля, что позволяет рекомендовать его для широкого практического применения в комплексной терапии риносинуситов у детей.
Литература - Fokkens WJ, Lund VJ, Mullol J, Bachert C, Alobid I, Baroody F, et al. European position paper on rhinosinusitis and nasal polyps 2012 (EP3OS). Rhinol Suppl. 2012 Mar;(23):1-298.
- Gramann J, Hippeli S, Dornisch K, Rohnert U, Beuscher N, Elstner EF. Antioxidant Properties of Essential Oils. Possible explanations for their anti-inflammatory effects. Arzneim Forsch. Drug Res. 2000;50(1):135-9.
- Заплатников АЛ. Топические деконгестанты в педиатрической практике: безопасность и клиническая эффективность. Педиатрия. 2006;6:69-75.
- Тулупов ДА, Карпова ЕП. О роли назальных сосудосуживающих препаратов в симптоматическом лечении острых риносинуситов у детей. Российская ринология. 2011;2:50.
- Карпова ЕП, Тулупов ДА. О безопасности применения назальных сосудосуживающих препаратов в педиатрической практике. Российская ринология. 2014;1:12-4.
- Колосова Н.Г., Геппе Н.А. Терапия небулайзерами в педиатрической практике // РМЖ. 2011. № 8. С. 514–518.
- Карпова ЕП, Тулупов ДА. О возможности небулайзерной терапии в лечении острых риносинуситов у детей. Российская оториноларингология. 2013;65(4):160-3.
- Колесникова МБ, Килина АВ. Эффективность применения эфирных масел в профилактике острых респираторных заболеваний у дошкольников в организованных коллективах. Вестник оториноларингологии. 2011;5:51-4.
- Рязанцев СВ. Сравнение российских стандартов лечения острых синуситов с международной программой EPOS. Consilium medicum. 2008;10:87-90.
- Карпова Е.П., Божатова М.П. Рациональные методы лечения ОРВИ у детей // Фарматека, 2008; 19: 89–92.
- Карпова Е.П., Соколова М.В. Ирригационная терапия аллергического ринита у детей // Вестник отоларингологии, 2007,№ 5, с. 23–24.
References - Fokkens WJ, Lund VJ, Mullol J, Bachert C, Alobid I, Baroody F, et al. European position paper on rhinosinusitis and nasal polyps 2012 (EP3OS). Rhinol Suppl. 2012 Mar;(23):1-298.
- Gramann J, Hippeli S, Dornisch K, Rohnert U, Beuscher N, Elstner EF. Antioxidant Properties of Essential Oils. Possible explanations for their anti-inflammatory effects. Arzneim Forsch. Drug Res. 2000;50(1):135-9.
- Zaplatnikov AL. Topicheskie dekongestanty v pediatricheskoy praktike: bezopasnost' i klinicheskaya effektivnost'. Pediatriya. 2006;6:69-75. (In Russian).
- Tulupov DA, Karpova EP. O roli nazal'nykh sosudosuzhivayushchikh preparatov v simptomaticheskom lechenii ostrykh rinosinusitov u detey. Rossiyskaya rinologiya. 2011;2:50. (In Russian).
- Karpova EP, Tulupov DA. About safety of nasal decongestant at children. Rossiyskaya rinologiya. 2014;1:12-4. (In Russian).
- Karpova EP, Tulupov DA. On the possibilities of nebuliser therapy in the treatment of acute rhinosinusitis in children. Russian otorhinolaryngology. 2013;65(4):160-3. (In Russian).
- Kilina AV, Kolesnikova MB. The efficacy of the application of essential oils for the prevention of acute respiratory diseases in organized groups of children. Vestnik otorinolaringologii. 2011;5:51-4. (In Russian).
- Ryazantsev SV. Sravnenie rossiyskikh standartov lecheniya ostrykh sinusitov s mezhdunarodnoy programmoy EPOS. Consilium medicum. 2008;10:87-90. (In Russian).
- Колосова Н.Г., Геппе Н.А. Терапия небулайзерами в педиатрической практике // РМЖ. 2011. № 8. С. 514–518.
- Карпова Е.П., Божатова М.П. Рациональные методы лечения ОРВИ у детей // Фарматека, 2008; 19: 89–92.
- Карпова Е.П., Соколова М.В. Ирригационная терапия аллергического ринита у детей // Вестник отоларингологии, 2007,№ 5, с. 23–24.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)