Повышение клинической эффективности лечения кашля у детей
СтатьиС применением местнораздражающих и согревающих средств на основе эфирных масел
Опубликовано в журнале Медицинский совет • N19, 2017
Е.И. Данилова, к.м.н., О.Ю. Трусова, к.м.н., В.В. Суменко, к.м.н. Оренбургский государственный медицинский университет Минздрава России
Симптомы заболеваний верхних дыхательных путей складываются из
проявлений общей интоксикации и местных патологических изменений, таких
как насморк и кашель, причем именно кашель занимает одно из первых мест
по обращаемости. В статье приведены результаты исследования клинической
эффективности лечения кашля с применением согревающего геля для детей
Дыши. В исследовании приняли участие 90 детей в возрасте 3-7 лет с
инфекционными заболеваниями верхних дыхательных путей (ВДП). При
сохранении непродуктивного кашля после пяти дней лечения детям
назначалась дополнительная терапия согревающими средствами. У детей 1-й
группы (основной) в дополнение к стандартной терапии применялся
согревающий гель Дыши для детей. Во 2-й группе (сравнения) дети
получали Доктор Мом фито мазь. В 3-й группе (контрольной) - только
стандартную терапию, без использования других гелей и мазей на основе
эфирных масел с согревающим действием. Эффективность лечения оценивали
по данным клинического обследования. На 8-11-й день после первого
осмотра в 1-й группе по сравнению со 2-й отмечалось снижение
выраженности дневного и ночного кашля по ВАШ более чем на 4 балла.
Отмечалось сокращение длительности терапии заболевания на 4 дня (28,6%)
в группе, применявшей согревающий гель Дыши для детей, по сравнению с
группой контроля. Регрессия выраженности дневного и ночного кашля в
исследуемых группах достоверно наблюдалась только у пациентов 1-й
группы.
Ключевые слова: дети, кашель, согревающая терапия, согревающий гель Дыши.
E.I. Danilova, PhD in medicine, O.Y. Trusova, PhD in medicine, V.V. Sumenko, PhD in medicine FSBEI HE Orenburg State Medical University of the Ministry of Health of Russia, Orenburg
Improval Of Clinical Efficiency Of Cough Therapy For Children Using Ether Oil-based Locally Irritating And Warming Products
Symptoms of diseases of the upper respiratory tract are manifestations of general intoxication and local pathological changes such as running nose and coughing, and it is the cough that takes the first place as the reason for applying to the doctor. This article shows the results of a clinical performance study of cough therapy, using Dyshi warming gel for children. Ninety children aged 3-7 years with infectious diseases of the upper respiratory tract (URT) participated in the study. When the unproductive cough persisted after five days of treatment additional therapy by warming products was indicated for children. The children of Group 1 (basic), in addition to standard therapy, used the Dyshi warming gel for children. Children of Group 2 (comparison group) received Dr. Mom Phyto Ointment. In Group 3 (control) - only standard therapy, without the use of other ether oil-based gel and ointments with warming effect. The effectiveness of treatment was assessed according to the clinical survey. On days 8-11 after the first examination in Group 1 compared to Group 2 a decrease in the day and night cough was noted by the Visual Analogue Scale by more than 4 points. There was a decrease of the duration of the disease therapy by 4 days (28.6%) in the group that used the Dyshi warming gel for children as opposed to the control group. The regression of daytime and night cough in the studied group was only reliably observed in Group 1 patients.
Keywords: children, cough, warming therapy, Dyshi warming gel.
Инфекционные заболевания верхних дыхательных путей (ВДП) и ЛОР-органов занимают первое место в структуре общей заболеваемости не только в нашей стране, но и в мире [1]. По данным ВОЗ, патология дыхательных путей вошла в пятерку основных причин летальных исходов у населения Земли [2]. Согласно статистическим отчетам Минздрава России, ежегодно регистрируется до 50 млн инфекционных заболеваний, из них 90% - острые респираторные вирусные инфекции (ОРВИ). В структуре амбулаторно-поликлинического звена пациенты с патологией ВДП и ЛОР-органов составляют 15% [3]. Основной причиной большинства случаев развития острого воспаления в верхнем отделе респираторного тракта являются вирусы, среди которых наиболее значимые - вирусы парагриппа, гриппа, риновирусы [4]. Вирусы - это пусковой механизм в цепи патологических изменений, которые впоследствии могут приводить к развитию тяжелых бактериальных поражений верхних и нижних отделов дыхательных путей [5]. Достаточно часто встречаются риновирусы и коронавирусы, которые ответственны за значительную часть случаев так называемой «обычной простуды». Аденовирусы служат причиной менее 10% от всех респираторных заболеваний, большинство из которых протекают в легкой форме или бессимптомно.
Вирусы Коксаки типа А и В вызывают преимущественно заболевания носоглотки [5]. В последние годы отмечена возрастающая роль «атипичных» бактериальных возбудителей, таких как микоплазма и хламидии, в этиологии острых респираторных заболеваний и других инфекций дыхательных путей, в т. ч. фарингита, тонзиллита, среднего отита, бронхита, пневмонии и т. д. [5]. В зависимости от этиологического агента и локализации воспаления симптомы заболеваний ВДП могут сильно отличаться и складываются из симптомов общей интоксикации и местных патологических изменений, таких как насморк и кашель [6], причем именно кашель является основной причиной обращения за врачебной помощью и занимает одно из первых мест в структуре обращаемости [7, 14].
Согласно определению медицинской энциклопедии, кашель - это рефлекторный процесс, характеризующийся резким нарастанием внутригрудного давления за счет одновременного напряжения дыхательной и вспомогательной мускулатуры при закрытой голосовой щели с последующим ее открытием и толчкообразным быстрым выдохом, при котором из дыхательных путей активно удаляется их содержимое.
Выделяют три фазы кашля [7, 8]:
1. Инспираторная фаза, которой предшествует кашлевое раздражение. Во время рефлекторного открытия голосовой щели происходит глубокий форсированный вдох с участием всех инспираторных мышц. Объем вдыхаемого воздуха может варьироваться от 50% дыхательного объема до 50% жизненной емкости легких. Длительность этой фазы около 2 секунд.
2. Компрессионная фаза: рефлекторно закрываются верхние дыхательные пути - голосовые связки и голосовая щель. Затем происходит резкое сокращение экспираторных мышц — внутренних межреберных и брюшных, что характеризуется быстрым повышением внутригрудного и внутрибрюшного положительного давления, которое остается повышенным приблизительно 0,5 секунды.
3. Экспираторная фаза - фаза собственно откашливания. Приблизительно через 0,2 секунды после завершения компрессии голосовая щель рефлекторно открывается, создается перепад давления, и турбулентный поток воздуха резко выбрасывается из дыхательных путей, увлекая за собой содержимое бронхов. Происходит толчкообразный стремительный выдох, как правило, через рот (носовая полость закрывается мягким небом и язычком). Мокрота, вибрируя в дыхательных путях, вызывает характерный кашлевой звук, при этом скорость движения воздуха в дыхательных путях в 20-30 раз превышает таковую при обычном дыхании. Кашель - один из наиболее важных компонентов легочного клиренса, представляющий второй уровень защиты бронхов, и появляется тогда, когда «эскалаторный» механизм перестает справляться со своей функцией. Нарушение мукоцилиарного клиренса в детском возрасте может быть обусловлено: гиперплазией слизистой бронхов под влиянием инфекционного, аллергического или иного воспаления; отеком слизистой бронхиального дерева; повышением секреции слизи; увеличением вязкости секрета; снижением образования сурфактанта; бронхоспазмом; дискинезией бронхов, т.е. уменьшением их калибра на выдохе более чем на 25% по сравнению с калибром на вдохе; утратой эластической тяги легочной ткани, удерживающей просвет бронхов [7, 9].
Кашель различают и классифицируют:
■ по интенсивности - сильный, легкий и покашливание;
■ по продолжительности - периодический и постоянный; I
по характеру - сухой или с выделением мокроты [10].
По характеру сухого кашля выделяют:
■ сухой, громкий, отрывистый (лающий) - при заболеваниях гортани, трахеи;
■ резкий кашель - при остром трахеобронхите, плеврите;
■ мелкое частое покашливание характерно для раздражения плевры;
■ конвульсивный (судорожный) кашель с быстро следующими друг за другом толчками, прерывающимися шумным выдохом, приводящий к рвоте,
- при коклюше;
■ битональный кашель - при туморозном бронхоадените у детей;
■ сухой рефлекторный кашель - при раздражении рефлексогенных
зон вне дыхательных путей: например, при заболеваниях наружного
слухового прохода («ушной» кашель);
■ упорный кашель - при диссеминированных и фибро-зирующих
процессах в легких (туберкулез, саркоидоз, пневмокониозы, коллагенозы и
др.);
■ надсадный сухой или малопродуктивный кашель -при
патологических процессах в окружности бронхов (сдавление опухолью,
лимфатическими узлами, аневризмой аорты и др.);
■ на фоне свистящего дыхания - при бронхиальной астме;
■ ночной «сердечный» кашель - при сердечной недостаточности;
■ кашель, регулярно повторяющийся во время или же сразу после
еды, - при грыже пищеводного отверстия диафрагмы, дивертикулах
пищевода, трахеопищеводном свище, неврогенных расстройствах;
■ кашель, связанный с изменением положения тела, -при
гастроэзофагеальной рефлюксной болезни, синдроме постназального
затекания [7, 10, 11].
По длительности кашель классифицируется как острый (< 3 нед.) и хронический (> 8 нед.) [11, 12]; кашель длительностью 3-8 недель рассматривается как подострый [10]. В рекомендациях Американской коллегии специалистов по заболеваниям органов грудной клетки (American College of Chest Physicians - ACCP) кашель после перенесенной острой инфекции респираторного тракта считается постинфекционным при его продолжительности от 3 до 8 нед., если же кашель длится более 8 нед., необходимо рассматривать другой диагноз [11]. По данным зарубежной литературы, хронический кашель как единственная жалоба отмечается в 10-38% случаев всех обращений к специалистам [12].
Причин и механизмов возникновения кашля в детском возрасте существует достаточно много, а характеристики кашля являются мощным инструментом в практике клинициста, который помогает определить возможный уровень поражения и формирует диагностический алгоритм медикаментозного выбора противокашлевого препарата. Болезни органов дыхания до настоящего времени представляют не только медицинскую, но и социально-экономическую проблему, поэтому разработка и внедрение современных технологий диагностики и терапии являются чрезвычайно важными [13].
На сегодняшний день можно найти несколько десятков лекарственных средств, обладающих противокашлевым эффектом, среди которых традиционно выделяют собственно противокашлевые средства (центрального и периферического действия), препараты с опосредованным противо-кашлевым действием (бронхорасширяющие, противоотеч-ные и др.), а также комбинированные препараты [15].
Одной из главных проблем лечения кашля у детей является поиск оптимально эффективных и безопасных средств терапии, комплаентной для ребенка. При инфекционных заболеваниях ВДП у детей целесообразно использовать препараты, влияющие одновременно на несколько компонентов патологического процесса.
Все более широко используются лекарственные формы для местного воздействия, способствующие терапии кашля, в виде ингаляций эфирных масел (ароматера-пия), а также применение раздражающих и местноразо-гревающих средств. При вдыхании пары эфирных масел оказывают бактерицидное, противовоспалительное и антисептическое воздействие, улучшают качественный состав микрофлоры верхних дыхательных путей и их проходимость, повышают местный иммунитет. Проникая через слизистую дыхательных путей, эфирные масла производят непосредственное спазмолитическое действие на гладкую мускулатуру бронхов, а также резорбтивное и муко-литическое действие, обеспечивая в целом отхаркивающий эффект, который усиливается благодаря повышению активности реснитчатого эпителия. Всасываясь через слизистую дыхательных путей, ароматические масла поступают в общий кровоток, также проявляя муколитический, отхаркивающий, бронхолитический и противомикробный эффекты [16, 17]. Кроме того, эфирные масла служат прекрасными транспортными средствами для других лекарственных веществ, помогая им проникать в различные органы и ткани человека, обеспечивая достаточный и точно направленный терапевтический эффект [18].
Ароматерапия улучшает качественный состав микрофлоры верхних дыхательных путей и их проходимость, повышает местный иммунитет [19-21].
Еще одним немаловажным компонентом местной терапии кашля является разогревающее воздействие на кожные покровы, в результате чего происходит усиление кровотока, улучшение реологических свойств бронхиального секрета и восстановление бронхиального дренажа. Подобным действием, например, обладают терпентиновое масло и барсучий жир.
Одним из таких средств, сочетающих эффект аромате-рапии и местное воздействие, является согревающий гель Дыши для детей для нанесения на кожу, представляющий композицию натуральных эфирных масел, левоментола и барсучьего жира (произведен по заказу ЗАО «АКВИОН»). Гель разрешен к применению с 1 года.
Компоненты, входящие в его состав:
■ левоментол,
■ жир барсучий,
■ эфирное масло эвкалипта,
■ эфирное масло мяты,
■ масло терпентиновое,
■ эфирное масло лаванды,
■ эфирное масло пихты.
В качестве вспомогательных компонентов используются масло вазелиновое, кремния диоксид коллоидный, ванилина бутиловый эфир.
Компоненты согревающего геля Дыши для детей имеют следующие свойства:
■ Левоментол и мятное масло обладают бодрящим и болеутоляющим
эффектом. Облегчают дыхание при насморке. Применяются в качестве
анальгетика при простудных заболеваниях. Левоментол обладает умеренным
спазмолитическим действием, уменьшает выраженность симптомов острого
ринита, фарингита, ларингита и бронхита.
■ Масло эвкалиптовое обладает антибактериальным и
противовирусным эффектом, оказывает противовоспалительное действие.
Прекрасно поддерживает иммунитет. Применяется при простуде и гриппе.
При распылении в закрытых помещениях угнетает жизнедеятельность
болезнетворных бактерий.
■ Лавандовое масло оказывает бактерицидное, антисептическое,
противовоспалительное действие, обладает седативными свойствами,
благодаря которым его используют во время простуды. Лавандовое эфирное
масло способно блокировать процессы аллергического воспаления в
дыхательных путях и снижать реактивность бронхов.
■ Терпентиновое масло оказывает разогревающее, антисептическое
отвлекающее, раздражающее, обезболивающее действие.
■ Пихтовое масло обладает противовоспалительным, бактерицидным
и противовирусным действием.
■ Барсучий жир активизирует кровоток в месте нанесения. В
результате улучшается теплообмен как в коже, так и в более глубоких
тканях обменно-трофических процессов, направленных на уменьшение
воспаления в поврежденных тканях и органах.
При нанесении на кожу вещества, входящие в состав геля, оказывают длительное согревающее и местнораз-дражающее действие.
Цель нашего исследования: оценить клиническую эффективность лечения кашля у детей с применением согревающего геля для детей Дыши.
Материалы и методы исследования
Для достижения поставленной цели было проведено открытое сравнительное рандомизированное исследование в амбулаторных условиях на базе ГАУЗ ГКБ №5, детской поликлиники №7 (Оренбург).
В исследовании участвовали пациенты (n = 90), дети в возрасте 3-7 лет с инфекционными заболеваниями верхних дыхательных путей (ИЗ ВДП). На фоне положительной динамики и купирования симптомов интоксикации и катаральных проявлений сохранялась жалоба на непродуктивный кашель. Отбор детей в группы наблюдения осуществлялся по следующим критериям:
■ Наличие письменного согласия родителей на проведение
исследования.
■ Дети 3-7 лет с установленным диагнозом ИЗ ВДП и
сохраняющимся кашлем, после купирования симптомов интоксикации и
нормализации температуры тела.
Критерии невключения:
■ Склонность к ларинго- и бронхоспазму.
■ Ложный круп.
■ Коклюш.
■ Повреждения кожных покровов и кожные заболевания в области
предполагаемого нанесения препарата.
■ Возраст до 3 лет.
■ Указания на непереносимость компонентов согревающего геля
Дыши для детей и мази Доктор Мом в анамнезе.
■ Наличие клинически значимых аллергических реакций в анамнезе.
■ Наличие острого тонзиллита любой степени выраженности.
■ Наличие физикальных изменений в бронхах и легких во время
отбора больных.
■ Наличие тяжелых клинически значимых неврологических,
эндокринологических, сердечно-сосудистых, желудочно-кишечных,
печеночных, почечных заболеваний в анамнезе.
■ Пациенты, страдающие хроническими инфекционными
заболеваниями (туберкулез, вирусные гепатиты, ВИЧ и т.п.).
■ Пациенты, страдающие бронхиальной астмой.
■ Участие в другом клиническом исследовании.
Первый этап включал первичный отбор детей, приходящих в поликлинику с клиническими проявлениями инфекционного заболевания ВДП, постановку диагноза, наблюдение и лечение в течение первых пяти дней заболевания. При осмотре в первый день заболевания у всех пациентов отмечалось повышение температуры тела до 37,2-38,7 °С. Аускультативно у 77 из 90 детей (85,5%) в легких определяли жесткое дыхание. Кроме того, у всех детей, находившихся под наблюдением, имелись жалобы на заложенность носа или ринорею, боли в горле, кашель. В качестве терапии использовались препараты антител к гамма-интерферону человека, препараты для ирригационной терапии, антисептики для орошения горла, сосудосуживающие препараты в стандартных возрастных дозировках. При сохранении непродуктивного кашля после пяти дней лечения дети отбирались на второй этап, который заключался в получении письменного согласия на лечение детей согревающими средствами для лечения кашля. Терапия согревающими средствами проводилась с 5-го или 6-го дня от начала заболевания после купирования симптомов интоксикации и нормализации температуры тела.
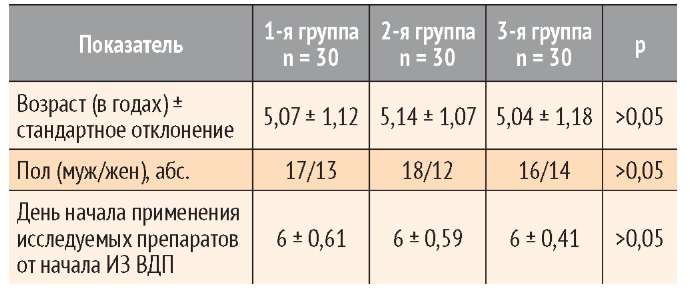
Во второй части исследования все пациенты были разделены на три группы. У 30 детей 1-й группы (основной) в дополнение к стандартной терапии применяли согревающий гель Дыши для детей. Гель наносился на сухую чистую кожу грудной клетки ребенка 3 раза в день. После нанесения геля надевалась теплая одежда. 30 пациентов 2-й группы (группы сравнения) в дополнение к стандартной терапии получали Доктор Мом фито мазь (производитель Unique Pharmaceutical Laboratories, Индия). В состав данной мази входят ментол, камфора, тимол, скипидарное масло, эвкалиптовое масло, мускатное масло и парафин. Мазь втирали в кожу грудины ребенка 3 раза в сутки, затем надевали теплую одежду. 30 детей 3-й (контрольной) группы получали только стандартную терапию без использования других гелей и мазей на основе эфирных масел. Характеристика участников исследования приведена в таблице.
Таблица. Характеристика участников исследования
Эффективность лечения оценивали по данным клинического обследования.
Оценка заложенности носа и ринореи проводилась пациентами (или их родителями) с использованием 10-балльной ВАШ, где 0 баллов - отсутствие симптома, 10 баллов - его максимальная выраженность. Оценка дневного и ночного кашля выполнялась по 5-балльной ВАШ, где 0 баллов - отсутствие симптома, 5 баллов - его максимальная выраженность. Также оценивалась динамика нарушений сна, связанных с проявлением симптомов инфекционного заболевания ВДП.
Статистическая обработка проводилась с помощью программы Statistica 10.0. Анализ полученных данных проводился с помощью параметрических и непараметрических методов статистики, с представлением средней арифметической (М), моды (Мо). Для оценки распределения качественных признаков в группах применялся частотный анализ. Межгрупповые различия при сравнении частот выявлялись по критерию х2 Пирсона. Величина ошибки первого рода (а) была установлена при p = 0,05. Определялся показатель отношения шансов и доверительный интервал. Отношение шансов (odds ratio) определяется как отношение шансов события в одной группе к шансам события в другой группе.
Результаты
В начале исследования клиническая картина у детей исследуемых групп характеризовалась одинаковой степенью выраженности всех анализируемых характеристик.
Исходно у всех пациентов был сухой (непродуктивный) кашель
днем и ночью на фоне ИЗ ВДП (фарингита, ларингита, ларинготрахеита,
трахеита, трахеобронхита, бронхита), признаки ринореи или заложенности
носа, а также нарушение сна.
Контрольные осмотры пациентов проводились на 5, 8, 11 и 15-й день заболевания.
Длительность терапии инфекционного заболевания ВДП у пациентов 1-й группы составила в среднем 10 ± 1 дней, а у пациентов 2-й и 3-й группы - 14 ± 1,2 дней. Длительность терапии в первой группе была на 28,6% короче (р < 0,02).
Оценка затруднения носового дыхания по ВАШ до начала лечения показала отсутствие статистически значимых различий между пациентами трех исследуемых групп, в среднем составив 8,3 балла (Мо = 8). На 5-й день среднее значение данного симптома составило 6,1 балла (Мо = 6), достоверных различий между группами не выявлено. При осмотре на 8-й день от начала лечения более выраженная положительная динамика отмечалась в первой группе детей - 3,8 балла (Мо = 4) по сравнению со 2-й - 4,3 балла (Мо = 5) (ОШ = 5,7; ДИ = 1,7-18,9; х2 = 7,3; р = 0,007) и 3-й группой - 5,7 балла (Мо = 6) (ОШ = 20; ДИ = 5,4-74,3; х2 = 21,6; p < 0,001). На 11-й день лечения в 1-й группе среднее значение составило 0,3 балла (Мо = 0), во 2-й группе - 2,4 балла (Мо = 2), в 3-й группе -2,8 балла (Мо = 3), при этом в 1-й группе по сравнению со 2-й (ОШ = 11,4; ДИ = 2,4-54,2; х2 = 10,8; р < 0,001) и 3-й (ОШ = 13,6; ДИ = 3,6-51,6; х2 = 17,2; р < 0,001) группами достоверно чаще отмечалось снижение показателя ВАШ более чем на 5 баллов по отношению к первому дню. На 15-й день лечения клиника затруднения носового дыхания купировалась у всех пациентов, разница оценки по ВАШ для трех групп не была достоверно значимой.
Выраженность ринореи до начала лечения по ВАШ не имела статистически значимых различий: ее среднее значение составило 8,2 балла (Мо = 8) в первой группе, 8,1 балла (Мо = 8) - во второй и 8,2 балла - в третьей группе. На 5-й день отмечается снижение выраженности рино-реи во всех группах, которая в среднем составила 6,8 балла (Мо = 7), достоверных различий между группами не выявлено. На 8-й день лечения выраженность ринореи снизилась до 4,8 балла (Мо = 5) в первой группе, во второй - до 5,8 балла (Мо = 6) и в третьей - до 6,4 балла (Мо = 6); при этом у детей 1-й группы по сравнению со 2-й и 3-й группами достоверно чаще регистрировалось снижение исходного показателя ВАШ более чем на 2 балла (ОШ = 22,2; ДИ = 2,7-184,8; х2 = 11,3; р = 0,001). На
11-й день лечения в 1-й группе среднее значение оценки ринореи по ВАШ составило 0,37 балла (Мо = 0), во второй — 2,1 балла (Мо = 2), в третьей - 2,2 балла (Мо = 2); при этом в 1-й группе статистически значимо чаще отмечалось снижение исходного показателя по отношению к первому дню, ВАШ более чем на 6 баллов (ОШ = 11,4; ДИ = 2,454,2; х2 = 10,8; р < 0,001) по сравнению со 2-й (ОШ = 12,4; ДИ = 1,5-105,7; х2 = 5,9; р = 0,015) и 3-й группами (ОШ = 14,5; ДИ = 1,7-122,4; х2 = 7,1; р = 0,008). На 15-й день лечения у всех пациентов ринорея была купирована, оценка выраженности этого симптома по ВАШ не показала достоверно значимых различий между группами.
Сравниваемые нами группы по частоте как дневного, так и ночного кашля на момент начала заболевания не имели достоверных отличий.
Оценивая динамику выраженности дневного и ночного кашля в исследуемых группах, можно говорить о достоверно более быстрой регрессии данных симптомов у пациентов 1-й группы (рис. 1).
Рисунок 1. Динамика выраженности дневного и ночного кашля у детей исследуемых групп (оценка по 5-балльной шкале ВАШ)
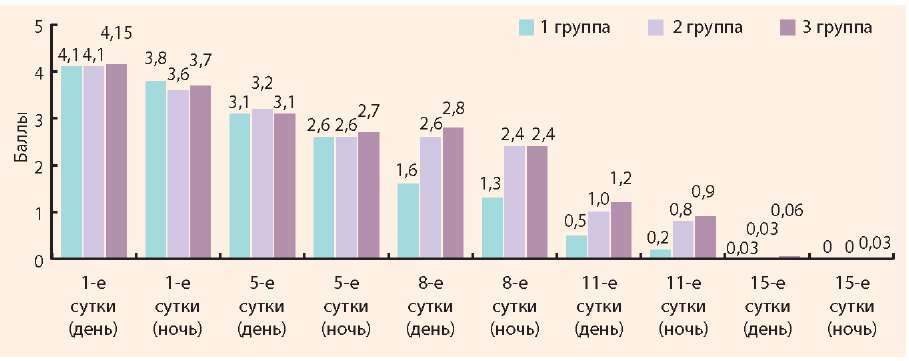
На 5-й день от начала лечения достоверных различий выраженности дневного и ночного кашля между группами не отмечалось, в то время как на 8-й день более выраженная положительная динамика уменьшения дневного и ночного кашля отмечалась в 1-й группе детей по сравнению со 2-й и 3-й группами.
На 11-й день лечения по отношению к первому дню осмотра в 1-й группе по сравнению со 2-й (ОШ = 9; ДИ = 2.8- 29,1; х2 = 13,1; р < 0,001) и 3-й (ОШ = 13,8; ДИ = 3.9- 48,3; х2 = 17,2; р < 0,001) достоверно чаще отмечалось снижение выраженности дневного кашля по ВАШ более чем на 4 балла. Выраженность ночного кашля по ВАШ в 1-й группе в сравнении со 2-й (ОШ = 10,8; ДИ = 3,3-35,7; х2 = 15; р < 0,001) и 3-й (ОШ = 13,1; ДИ = 3,8-45; х2 = 17,1; р < 0,001) достоверно чаще снижалась более чем на 4 балла.
На 15-й день лечения дневной и ночной кашель были купированы и оценка по ВАШ не показала достоверно значимых различий между группами.
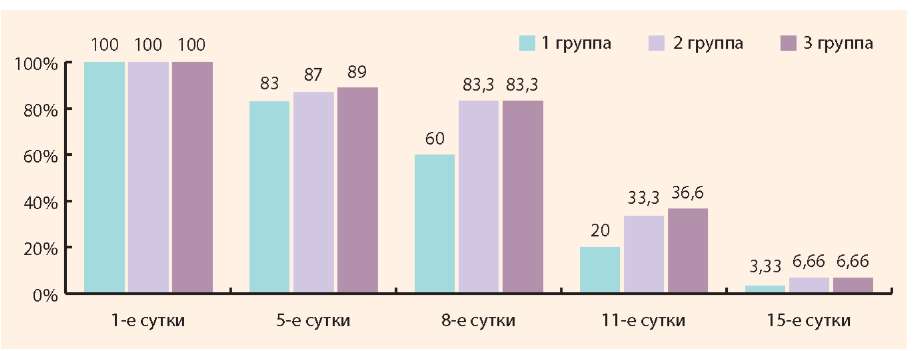
У всех пациентов в начале заболевания были отмечены нарушения сна на фоне ИЗ ВДП. Достоверных отличий частоты встречаемости данного симптома между группами на 5-й день заболевания не выявлено, в среднем она составила 85,5%.
Достоверная положительная динамика в частоте встречаемости нарушений сна отмечается на 8-й день от начала лечения только у детей в 1-й группе (х2 = 12,6; р < 0,001), в то время как во 2-й и 3-й группах регистрируется только незначительная тенденция к снижению.
На 11-й день от начала лечения во всех группах выявлено достоверное снижение частоты встречаемости нарушения сна, но наиболее значимое - в 1-й группе детей.
На 15-й день лечения нарушение сна было устранено практически у всех детей, поэтому оценка не показала достоверно значимых различий между группами (рис. 2).
Рисунок 2. Динамика нарушения ночного сна у детей в исследуемых группах
В клиническом исследовании за весь период применения согревающего геля
Дыши для детей отмечалась хорошая переносимость и отсутствие
значительных побочных реакций. Его применение для лечения кашля у детей
можно оценивать как достаточно безопасное. Побочные реакции при
применении согревающего геля Дыши для детей и мази Доктор Мом не
зарегистрированы.
Обсуждение
Препараты на растительной основе содержат биологически активные вещества, которые в отличие от синтетических препаратов естественным путем включаются в обменные процессы организма, что позволяет рекомендовать их для лечения детей и взрослых. Согревающий гель Дыши для детей может успешно применяться совместно с другими лекарствами, включая антибиотики, симптоматические препараты.
В детской практике рекомендуется отдавать предпочтение препаратам растительного происхождения, что позволяет уменьшить лекарственную нагрузку на организм, сократить вероятность развития побочных эффектов. Если же применять комплексную фитотерапию, эффект будет более быстрым и полным.
Выводы
Полученные нами данные позволяют говорить о том, что оба исследуемых препарата оказались эффективными в терапии кашля, однако применение согревающего геля Дыши для детей в комплексном лечении детей с инфекционными заболеваниями ВДП, и в частности в терапии кашля, дает возможность быстрее купировать симптомы, облегчает откашливание мокроты, уменьшает ее вязкость. Согревающий гель Дыши для детей может применяться в терапии как непродуктивного (сухого), так и продуктивного (влажного) кашля, ночного или дневного. Отмечается сокращение длительности терапии заболевания на 4 дня (28,6%) в группе, применявшей согревающий гель Дыши для детей, по сравнению с группами контроля.
На фоне применения согревающего геля Дыши для детей быстрее устраняются такие симптомы, как заложенность носа и ринорея. Выраженность данных симптомов достоверно чаще по сравнению со второй и третьей группой снижается к 11-му дню лечения более чем на 60 и 73% соответственно.
Согревающий гель Дыши для детей начинает действовать с первого дня терапии и уже к 11-му дню лечения снижает интенсивность и частоту кашля (выраженность дневного и ночного кашля достоверно чаще снижается более чем на 94% в группе, применявшей согревающий гель Дыши), улучшается качество ночного сна ребенка.
Проведенное нами исследование доказало, что согревающий гель Дыши для детей зарекомендовал себя эффективным и безопасным препаратом для применения в комплексной терапии инфекционных заболеваний верхних дыхательных путей у детей, который способствует быстрому купированию кашля.
Литература
1. Афанасьева И.А. Комплексная терапия ОРВИ. РМЖ, 2007, 15(18), С.
125-130.
2. Информационный бюллетень ВОЗ № 310 (июль 2015 г.). Банк
данных Глобальной обсерватории здравоохранения.
3. Лучихин Л.А., Миронов А.А., Гуров А.В. Медикаментозная
терапия при тяжелых гнойно-воспалительных поражениях ЛОР-органов и их
осложнениях. Вестник
оториноларингологии, 2001, 4, С. 66-68.
4. Белевский А.С. Возможности противовоспалительной терапии
при острых респираторных вирусных инфекциях. Лечебное
дело, 2005, 1, С. 50-54
5. Белов Б.С. Инфекции верхних дыхательных путей и
ЛОР-органов. Рациональная антимикробная фармакотерапия. Под ред. В.П.
Яковлева, С.В. Яковлева. М., 2003, С. 208-209.
6. Гуров А.В. Отек слизистой оболочки верхних дыхательных
путей. Как с ним бороться? РМЖ,
2009, 17, 18, С. 1-4.
7. Чучалин А.Г, Абросимов В.Н. Кашель. М.: Эхо, 2012, 128 с.
8. Rubin B.K. Physiology of Airway Mucus Clearance Respir. Care. 2001.
47(7). 761-768.
9. Randell S.H. et al. Effective Mucus Clearance Is Essential
for respiratory. Healt AmJ.
Respir.Cell Mol.Biol, 2006, July 1, 35 (1), 20-28.
10. Бунятян Н.Д. Диагностика и лечение кашля в практике врача
общей практики. РМЖ, 2009,
18, 18, С. 1145-1147.
11. Синопальников А.И. Дифференциальный диагноз. Кашель. Consilium medicum, 2004,
6.
12. Morise A.H., Fontana G.A., Sovijarvi A.R. et al. The
diagnosis and management of chronic cough. Eur.
RespirJ, 2004, 24, 481-492.
13. Зайцева О.В., Локшина Э.Э. Рекуррентные респираторные
инфекции у детей. М., 2015, 72 С.
14. ERS Task Force. Morice A. H., Fontana G. A., Belvisi M. G.
et al. ERS guidelines on the assessment of cough. Eur Respir J. 2007, 29:
1256-1276.
15. Справочник Видаль. Лекарственные препараты в России. М.:
Видаль Рус, 2014, 1480 с.
16. Снегоцкая М. Н. Использование лечебных мазей в
симптоматической терапии острых респираторных заболеваний. Практика педиатра, 2005,
1, С. 13-17.
17. Данилова Е.И., Трусова О.Ю., Суменко В.В., Игнатова Т.Н.,
Азарова Е.В. Эффективность использования ингаляций эфирных масел у
детей с острыми респираторными заболеваниями. Доктор.Ру,
2017, 4 (133), С. 22-27.
18. Солдатченко С.С., Кащенко ГФ., Пидаев А.В. Ароматерапия.
Профилактика и лечение заболеваний эфирными маслами. Симферополь:
Таврида, 2002, 109.
19. Cermelli C., Fabio A., Fabio G., Quaglio P. Effect of
eucalyptus essential oil on respiratory bacteria and viruses. Curr Microbiol. 2008,
Jan, 56 (1): 89-92.
20. Chaieb K., Hajlaoui H., Zmantar T, Ben Kahla-Nakbi A.,
Rouabhia M., Mahdouani K., Bakhrouf A. The Chemical Composition and
Biological Activity of Clove Essential Oil, Eugenia caryo-phyllata
(Syzigium aromaticum L. Myrtaceae): A Short Review. Phytother. Res. 2007, 21,
501-506.
21. Данилова Е.И., Трусова О.Ю., Суменко В.В., Рощупкин А.Н.,
Конева Е.К. Эффективность использования композиции эфирных масел для
профилактики острых респираторных инфекций в организованных детских
коллективах. Лечащий врач, 2017,
1, 71-74.