 invar.ru
invar.ru

ЛИНИЯ СРЕДСТВ ДЛЯ ЖЕНСКОГО ИНТИМНОГО ЗДОРОВЬЯ ЭПИГЕН ИНТИМ
На основе активированной глицирризиновой кислоты
(экстракт корня солодки).
Перианальный зуд: возможные причины и тактика ведения пациентов
Статьи1, 2 Хрянин А.А., 3 Маркарьян Д.Р., 3 Гарманова Т.Н., 4 Бочарова В.К.
1 ФГБОУ ВО «Новосибирский государственный медицинский университет» Минздрава России, Новосибирск 630091, Красный пр., 52.
2 РОО «Ассоциация акушеров-гинекологов и дерматовенерологов», Новосибирск, Россия, 630004, ул. Ленина, д. 55.
3 МНОЦ «Московский государственный университет им. М.В. Ломоносова», 119991, Москва, Ленинские горы, д. 1.
4 ПСПБГМУ им. Павлова, Санкт-Петербург, Россия, 197002, ул. Льва Толстого 6-8.
Для цитирования: Перианальный зуд: возможные причины и тактика ведения пациентов / А. А. Хрянин, Д. Р. Маркарьян, Т. Н. Гарманова, В. К. Бочарова // Клиническая дерматология и венерология. – 2020. – Т. 19, № 6. – С. 891-898. – DOI 10.17116/klinderma202019061891. – EDN LQSSXJ.
Хрянин Алексей Алексеевич — д-р мед. наук, профессор кафедры дерматовенерологии и косметологии ФГБОУ ВО «Новосибирский государственный медицинский университет» Минздрава России, Новосибирск 630091, Красный пр., 52, вице-президент РОО «Ассоциация акушеров-гинекологов и дерматовенерологов», Новосибирск, Россия.
Маркарьян Даниил Рафальевич – к.м.н., старший научный сотрудник отдела хирургии Медицинского научно-образовательного центра «Московский государственный университет им. М.В. Ломоносова», Москва, Россия.
Гарманова Татьяна Николаевна - доцент кафедры факультета фундаментальной медицины «Московский государственный университет им. М.В. Ломоносова», Москва, Россия.
Бочарова Валентина Константиновна — врач-ординатор кафедры дерматовенерологии с клиникой «Первый Санкт-Петербургский государственный медицинский университет» им. акад. И.П. Павлова, Санкт-Петербург.
Резюме.
Дерматологические нарушения довольно часто возникают в перианальной области и требуют точного и логичного подхода. Перианальный зуд (ПАЗ) определяется как зуд, локализованный в области заднего прохода, и встречается у 1–5% взрослого населения. Мужчины поражаются чаще, чем женщины в соотношении 4: 1. Большинство пациентов относятся к возрастной группе 30–70 лет, особенно это касается возрастной группы 40–60 лет. В данной статье рассматриваются особенности строения кожи в перианальной области, этиология и патогенез, клинические проявления и современные методы лечения ПАЗ. Причины ПАЗ можно условно разделить на первичные (идиопатические) и вторичные (инфекционные и неинфекционные). Наиболее распространенными аноректальными заболеваниями, связанными с ПАЗ, являются геморрой и анальные трещины. Кожные заболевания в качестве этиологического фактора включают контактный дерматит, красный плоский лишай, псориаз, себорейный дерматит, витилиго, плоскоклеточный рак, болезнь Педжета. Психологические факторы, такие как беспокойство, возбуждение и стресс, также могут вызывать ПАЗ. Тщательно собранный анамнез часто помогает определить причину зуда. Этот анамнез должен включать любые изменения в пищевых привычках, а также подробную информацию о любых других предыдущих или текущих дерматологических или желудочно-кишечных проблемах. Различные факторы питания приводят к изменению pH слизистой заднего прохода, что также может провоцировать зуд. Пациенты с идиопатическим зудом заднего прохода могут демонстрировать более низкие пороги межсфинктерной релаксации как часть ректально-анального тормозного рефлекса. Авторы приводят клинический случай с положительным эффектом от местного использования препарата глицирризиновой кислоты активированной.
Ключевые слова: кожный зуд, перианальный зуд, идиопатический перианальный зуд, глицирризиновая кислота активированная.
Актуальность. Pruritus ani - это латинский термин, означающий «зуд в анусе», неприятное кожное ощущение, симптомы которого характеризуются зудом различной степени вокруг анального отверстия [1]. Сопутствующие симптомы включают повреждение кожи, мокнутие, мацерацию, лихенификацию и суперинфекцию [2]. Его первое зарегистрированное описание восходит к Древнему Египту, и оно по-прежнему является частой жалобой многих пациентов дерматовенерологов и колоректальных хирургов [3]. Перианальный зуд (ПАЗ) является причиной тяжелого дистресса и нарушения сна из-за устойчивого к лечению цикла «зуд-расчесы-зуд». Анальный зуд - это распространенная проблема преимущественно идиопатической этиологии. Большинство вторичных причин можно разделить на дерматологические, аногенитальные, системные и психогенные. Для постановки точного диагноза важны качественный сбор анамнеза жизни и болезни пациента, осмотр и соответствующие лабораторные анализы. Специальное лечение назначается после выяснения причины, а для пациентов с идиопатическим анальным зудом лечение может осуществляться путем устранения раздражителей, общих мер по изменению образа жизни и активных мер лечения [4].
ПАЗ определяется как зуд, локализованный в области заднего прохода. ПАЗ встречается у 1–5% взрослого населения [5-8]. Мужчины поражаются чаще, чем женщины в соотношении 4:1. Большинство пациентов относятся к возрастной группе 30–70 лет, особенно это касается возрастной группы 40–60 лет [9, 10]. В этой статье рассматриваются этиология анального зуда, его клинические проявления и современные методы лечения.
Этиология и патогенез
Зуд был определен более 340 лет назад немецким врачом Самуэлем Хафенреффером как «неприятное ощущение, которое вызывает желание или рефлекс почесать». Зуд классифицируется как зудящий (кожный зуд-первичные дерматозы), нейропатический (зуд, возникающий в результате нейроанатомической дисфункции, например, ущемление нервов), нейрогенный (возникающий в результате нейрохимического действия, например, опиоидов) и психогенный [11]. Зуд может протекать в острой или хронической (продолжительностью более 6 недель) формах [12], может быть генерализованным, затрагивая всю кожу, или локализоваться в таких областях, как кожа головы, верхняя часть спины, руки и аногенитальная область. Международный форум по изучению зуда (IFSI) предложил классификацию, основанную на клинических признаках [12]. Первая группа (группа I - зуд на первично воспаленной коже) включает пациентов с основным дерматологическим заболеванием; вторая группа (группа II - кожный зуд на преимущественно невоспаленной коже) включает пациентов с системными заболеваниями, беременностью, лекарственным зудом, нейрогенными, невропатическими и психическими заболеваниями; и третья (группа III - кожный зуд с хроническими вторичными царапинами, такими как узловатая почесуха) группа включает пациентов с кожным зудом, вызванным причинами, как первой, так и второй групп. Кроме того, зуд может быть результатом сосуществования нескольких заболеваний или неустановленного происхождения.
Ощущение зуда передается неспециализированными свободными нервными окончаниями, расположенными вблизи дермо-эпидермального перехода. Передающие зуд полимодальные немиелинизированные С-волокна входят в дорсальный рог серого вещества спинного мозга, где синоптическим путем взаимодействуют с вторичными нейронами, которые передают сигнал в контралатеральный спиноталамический тракт и поднимаются к таламусу. Третичные нейроны передают зуд на уровень сознательного восприятия в коре головного мозга. Передняя поясная извилина и кора островка участвуют в распознавании ощущения зуда на сознательном уровне, в то время как премоторные области коры участвуют в намерении почесать [13].
Важные фармакологические медиаторы ощущения зуда включают гистамин, ацетилхолин, вещество P, пептид, связанный с геном кальцитонина (CGRP), опиоидные пептиды, протеазы, брадикинин, серотонин, фактор активации тромбоцитов, нейротрофины, простагландин E и цитокины [11,14].
Различают гистамининдуцированный и гистаминнезависимый зуд. Первый вариант индуцируется механическим, термическим, электрическим или химическим раздражением безмиелиновых гистамин-чувствительных периферических нервных волокон С-типа. Помимо этого, участие в передаче сигнала зуда также принимают и негистаминовые нервные волокна, в связи, с чем антигистаминные препараты не уменьшают симптомы многих форм зуда. Зуд является одной из форм кожного анализатора, близкой к другим видам кожного чувства, таких как прикосновение или боль. Поэтому, пациенты, страдающие от выраженного зуда, часто прибегают к облегчению симптомов путем тяжелых самоповреждений, в результате чего чувство боли замещает невыносимое чувство зуда [15].
Из-за этого маловероятно, что лечение будет направлено на один путь для устранения симптомов у всех пациентов.
Механизм возникновения анального зуда можно описать как цикл «зуд – расчесы – зуд». Повреждение кожного барьера и следующее за ним воспаление приводят к развитию зуда. В коже воспалительные клетки активируют сенсорные нервы, тучные клетки, фибробласты, макрофаги. Все вышеперечисленные клетки высвобождают медиаторы зуда, которые в дальнейшем усиливают воспаление. Сигнал зуда передается в головной мозг, вызывая чесательный рефлекс. Расчесы еще больше повреждают кожный барьер, усиливают воспаление. Т-лимфоциты и эозинофилы мигрируют в кожу, высвобождая медиаторы-пруритогены. В конечном итоге происходит сенситизация чувствительных нервных волокон и снижается порог активации. Факторы роста, высвобождающиеся эозинофилами, обусловливают пролиферацию нервных волокон. Эти изменения повышают чувствительность кожи, которая становится еще более уязвимой по отношению к эндо- и экзогенным факторам. Пациентам трудно разорвать этот цикл, что усложняет лечение. Цикл «зуд—расчесы—зуд» приводит к нарушениям сна, концентрации внимания и процессов восприятия, ограничивая тем самым социальную активность пациентов [15].
Выявлено несколько провоцирующих факторов, которые могут действовать до или во время цикла «зуд-расчесы-зуд», которые перечислены на рис.1 [16].
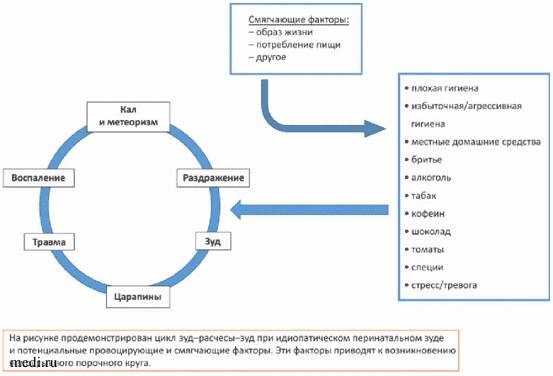 Рисунок 1. Порочный круг «зуд-расчесы-зуд» и триггерные факторы для его возникновения 16.
Рисунок 1. Порочный круг «зуд-расчесы-зуд» и триггерные факторы для его возникновения 16.
Image 1. The vicious circle of «itch-scratching-itch» and trigger factors for its occurrence 16.
Причины ПАЗ можно условно разделить на вторичные и идиопатические, причем от 25 до 75% случаев анального зуда являются идиопатическими [3]. Вторичные причины ПАЗ делятся на инфекционные и неинфекционные. Наиболее распространенными аноректальными заболеваниями, связанными с анальным зудом, являются геморрой и анальные трещины. Кожные заболевания в качестве этиологического фактора включают контактный дерматит, красный плоский лишай, псориаз, себорейный дерматит, витилиго, плоскоклеточный рак, болезнь Педжета. Также, не следует упускать из виду инфекции, вызванные бактериями и грибками. Лекарства, такие как тетрациклин, колхицин, хинидин, местные анестетики, неомицин и системные заболевания, такие как диабет, лимфома, механическая желтуха, дисфункция щитовидной железы, лейкемия, хроническая почечная недостаточность и апластическая анемия, считаются причинными факторами. Некоторые исследования показали, что ПАЗ уменьшился в течение 2 недель после отказа от определенных продуктов, таких как помидоры, шоколад, цитрусовые, специи, кофе (в том числе, как с кофеином, так и без кофеина), чай, кола, пиво, молоко и другие молочные продукты [17]. Психологические факторы, такие как беспокойство, возбуждение и стресс, также могут вызывать ПАЗ [18]. К другим относятся недержание кала, чрезмерная влажность перианальной области, использование мыла, чрезмерная гигиена ануса, хроническая диарея и менопауза. Физические причины, такие как восковые ожоги, травмы от бритья и травмы из-за введения инородных тел, фекальные загрязнения, моча и пот, пояснично-крестцовая радикулопатия также могут быть триггерным фактором [19]. Чаще всего не удается обнаружить единственную приписываемую этиологию или выявляется несколько предполагаемых этиологий. Этот обширный и иногда противоречивый список ясно дает понять, что наше понимание зуда в области заднего прохода крайне недостаточно.
Первичный или идиопатический зуд выявляют, когда никакая конкретная причина зуда не была установлена. Самый распространенный фактор, связывающий большинство случаев идиопатического анального зуда - это фекальное загрязнение. При дефекации кал и бактериальные ферменты усиливают раздражение, зуд и воспаление. Этот эффект был подтвержден положительными кожными пластырями с использованием аутологичных фекалий [20]. Различные факторы питания приводят к изменению pH слизистой заднего прохода, что также может провоцировать зуд. Пациенты с идиопатическим зудом заднего прохода могут демонстрировать более низкие пороги межсфинктерной релаксации как часть ректально-анального тормозного рефлекса [16].
Клинические проявления
Главный симптом ПАЗ - непереносимое желание почесать перианальную область. Этот симптом может возникнуть в любое время, но чаще всего возникает после дефекации, особенно после жидкого стула, и перед сном. Некоторые пациенты также испытывают сильный зуд по ночам. Некоторым пациентам расчесывание может доставлять огромное удовольствие [16]. Пациенты могут отмечать ухудшение симптомов во время или после дефекации, связанных с вытиранием, случайным образом в течение дня, ночью или в связи с упражнениями. Иногда присутствует кровотечение, но редко бывает больше, чем пятна на туалетной бумаге, если нет другой патологии. Симптомы могут быть недавними или давними. Иногда отмечается учащенное опорожнение кишечника или диарея, а также анальное недержание, влажность и потливость. Как упоминалось ранее, часто можно выявить склонность к избыточной гигиене, такие как чрезмерное вытирание, использование подготовленных салфеток и мыла. Пациенты могут сообщать о том, что они сознательно или подсознательно царапают эту область [3]. Некоторые пациенты сообщают о стрессе и тревоге как о сопутствующих симптомах, усиливающих ПАЗ. В редких случаях пациенты связывают свои симптомы с потреблением определенной пищи, поэтому следует детально расспросить пациента об употреблении наиболее распространенных пищевых провокаторов болезни [3]. Исключение каждого из этих продуктов в течение 2-недельного периода может помочь выявить триггерный фактор.
Тщательно собранный анамнез часто помогает определить причину зуда. Этот анамнез должен включать любые изменения в пищевых привычках, а также подробную информацию о любых других предыдущих или текущих дерматологических или желудочно-кишечных проблемах. Клиницисты должны расспрашивать пациентов о возникновении симптомов и их связи с диетой, лекарствами и анальной гигиеной. ПАЗ может быть вызван заражением Enterobius vermicularis или острицами, особенно у детей. У пациентов женского пола может развиться анальный зуд по гинекологическим причинам. Следует учитывать инфекционные заболевания, такие как цервицит, трихомониаз и кандидоз. Хотя это бывает редко, у женщин в постменопаузе с признаками атрофического вагинита вместе с приливами из-за гормональных изменений симптомы могут быть улучшены с помощью заместительной гормональной терапии [1].
Клинические проявления ПАЗ представлены на рисунках 2 и 3.
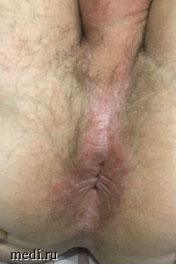 Рисунок 2. Клинические проявления перианального зуда у мужчины
Рисунок 2. Клинические проявления перианального зуда у мужчины
Image 2. Clinical manifestations of perianal itching in man
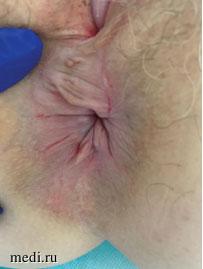 Рисунок 3. Клинические проявления перианального зуда у женщины.
Рисунок 3. Клинические проявления перианального зуда у женщины.
Image 3. Clinical manifestations of perianal itching in woman
Анальная и перианальная кожа имеют общие особенности: во-первых, здесь кожа тоньше, чем на других участках тела; во-вторых, содержит большое количество желёз, особенно апокриновых; в-третьих, локализуется во влажном, тёмном, механически травмированном месте и обычно с высокой концентрацией бактерий. Вышеперечисленные факторы приводят к особой интерпретации представлений классических дерматологических заболеваний. Дифференциальная диагностика затрудняется из-за большого количества имеющихся заболеваний по их внешним проявлениям. Важно отметить, что внешние факторы могут изменить характерные признаки многих из этих дерматозов. Однако точный диагноз позволяет выбрать наиболее правильное и рациональное местное лечение и избегать использования «в слепую» подобранную случайную комбинацию из различных местных методов лечения [13].
Диагностика
Пациентам с ПАЗ необходимо подробное аноректальное обследование. Клинические данные могут быть весьма разнообразными и зависят не только от основной патологии, но и от шагов, предпринимаемых пациентом для облегчения симптомов. Кожа перианальной области может иметь широкий спектр признаков, от совершенно нормального состояния до серьезных и широко распространенных ссадин. При визуальном осмотре может наблюдаться мацерация, эритема, шелушение или лихенификация кожи. Также для оценки вторичных причин зуда, необходимо выполнение пальцевого ректального и аноскопического исследования. Больничный центр Вашингтона разделил зуд заднего прохода на три клинические стадии в зависимости от состояния кожи. На стадии 0 кожа выглядит нормальной. На 1 стадии кожа эритематозная, воспаленная; 2 стадия - лихенифицированная кожа; и стадия 3 - лихенифицированная кожа с эрозиями и изъязвлениями [3]. Поражения кожи при анальном зуде, вызванные пищей, часто имеют симметричную форму [1].
Также следует уделить внимание исследованию других систем, лимфатических узлов, чтобы исключить их участие. Гейл и др. сообщили, что риск неопластического поражения в значительной степени связан с продолжительностью симптомов и возрастом более 50 лет. Они пришли к выводу, что ПАЗ часто был симптомом, связанным с другими патологиями толстой кишки. Таким образом, наличие длительного ПАЗ, не поддающегося медикаментозному лечению, должно предупреждать врача о возможности основных неопластических патологий толстой кишки [17].
Если анамнез и осмотр не позволяют сразу предположить этиологию, может потребоваться подтверждающее тестирование. Соскобы эритематозных бляшек можно отправить на грибковое исследование. Следует провести биопсию подозрительных образований, но биопсия нормальной кожи редко позволяет поставить диагноз. Мазки и посевы язвенных поражений могут быть отправлены для диагностики заболеваний, передаваемых половым путем (ИППП).
Следует отметить, что если потенциальная причина зуда не обнаружена в анамнезе пациента, целесообразно лечить пациента эмпирически и отложить посевы и биопсии на случай неудачного лечения [3]. Однако если клинические данные нетипичны и если зуд в области заднего прохода не поддавался консервативному лечению в течение двух-трех недель, следует приложить усилия для выявления основных заболеваний, которые можно было легко упустить из виду. Это можно выяснить, если выполнить биопсию.
Лабораторное обследование может не быть обязательным при первом посещении, но его следует проводить при появлении признаков или симптомов внутренних заболеваний [4]. Необходимо провести скрининговые лабораторные тесты, такие как общий анализ крови, тесты функции щитовидной железы, биохимический анализ крови (уровень глюкозы в крови, мочевина, креатинин), тест функции печени, исследование кала, рентген грудной клетки, УЗИ брюшной полости и соответствующий возрасту скрининг рака [5,21]. Диагностический алгоритм ведения пациентов с ПАЗ представлен на рисунке 4 [13].
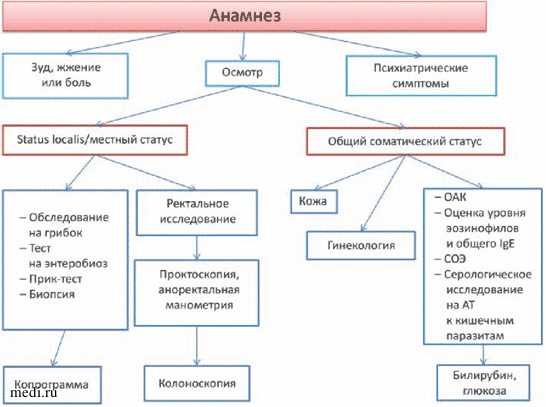 Рисунок 4. Диагностический алгоритм ведения пациентов с перианальным зудом 13.
Рисунок 4. Диагностический алгоритм ведения пациентов с перианальным зудом 13.
Image 4. Diagnostic algorithm for managing patients with perianal itching 13.
Лечение
Лечение должно быть направлено на выявление основных заболеваний. У большинства пациентов со вторичным ПАЗ наблюдается улучшение после коррекции диеты. Пациентам, которые предположительно страдают идиопатическим ПАЗ, причина которого не может быть обнаружена, следует предложить изменение образа жизни. Как правило, перианальная кожа должна быть сухой, чистой и иметь низкую кислотность. В частности, пациенты должны быть обучены очищать перианальную область водой после дефекации и избегать сильного трения. Анус следует высушить феном или осторожно промокнуть хлопковыми тампонами [1]. При использовании биде лучше использовать теплую воду и воду с относительно низким давлением, чтобы избежать раздражения заднего прохода [10]. В отношении одежды рекомендуется избегать нижнего белья, которое не может хорошо впитывать пот, и носить свободное хлопковое белье. Следует рекомендовать купание с синдетом вместо обычного мыла. Подушки сиденья из сетки, лозы или бисера рекомендуются людям, сидящим по несколько часов в день, чтобы уменьшить потоотделение [4]. Следует избегать раздражителей и аллергенов, таких как дезодоранты, духи, антисептики. Кроме того, при запоре или расстройстве дефекации могут помочь соответствующие слабительные средства, а также диета с высоким содержанием клетчатки. Перед сном используются седативные антигистаминные препараты или трициклические антидепрессанты [4].
В качестве наружной терапии ПАЗ также используется активированная глицирризиновая кислота (АГК). АГК обладает выраженным противозудным эффектом, поскольку прерывает цикл «зуд-расчесы-зуд», индуцируемый веществом Р и агонистом рецепторов, активируемых протеазами (PAR-2), а также ингибирует синтез лейкотриена B4 (LTB4) в коже [22]. Так, Imanishi N. и соавторы установили, что АГК заметно ингибировала высвобождение гистамина из антигенстимулированных тучных клеток крыс [23]. Помимо этого, АГК может оказывать противовоспалительное действие за счет снижения синтеза избыточного оксида азота (NO), простагландина Е2 (PGE2), активных радикалов кислорода и подавления экспресии провоспалительных генов путем ингибирования активности сигнального пути NF-kB и изоформ фосфоинозитид-3-киназы (PI3K) p110δ и p110y [24].
Для пациентов со стойким и сильным зудом, который нельзя лечить общими консервативными методами, были предприняты попытки агрессивной терапии. При легкой и средней степени зуда в области анального отверстия, можно применять местные мази, такие как 1% гидрокортизон [25]. Однако, как только симптомы улучшатся, использование стероидов следует по возможности прекратить и заменить другими барьерными кремами, такими как оксид цинка, а побочные эффекты, вызванные неизбирательным использованием стероидного крема, следует в достаточной мере объяснить пациенту. В случаях тяжелого ПАЗ необходимо непродолжительное время использовать сильнодействующие стероиды, но местные методы лечения, которые продолжаются более нескольких недель, обычно не рекомендуются. До сих пор не установлен четкий критерий продолжительности приема стероидов. Al-Ghnaniem R. и соавторы [26] сообщили, что применение 1% гидрокортизона для лечения ПАЗ привело к улучшению симптомов на 68% по сравнению с группой плацебо. Хотя некоторые исследователи заявили, что такролимус, местный иммуносупрессор, может помочь в предотвращении атрофии кожи и противогрибковых эффектов [27].
Lysy J. и соавторы [28] сообщили, что мазь с капсаицином 0,006% для местного применения применялась у 44 пациентов с неизлечимым ПАЗ, который не поддавался лечению ментолом три раза в день, и что у 31 пациента наблюдалось улучшение симптомов. Капсаицин - это природный алкалоид, получаемый из красного перца чили. Его фармакологическое действие заключается в основном в истощении запасов вещества P (нейропептида) из сенсорных нейронов. Как правило, он используется для лечения ревматоидного артрита и невралгии. Капсаицин вызывает легкое ощущение жжения в перианальной области, но концентрация капсаицина 0,006%, а не 1% или 0,5% эффективна для облегчения зуда в области ануса без значительного жжения, связанного с более концентрированными препаратами. В будущем местное применение капсаицина может помочь при лечении анального зуда, если будут учтены побочные эффекты от длительного использования стероидов или случаев отсутствия реакции на другие местные методы лечения.
С тех пор, как Rygick A.N. в 1968 году ввел внутрикожную инъекцию метиленового синего для лечения рефрактерного ПАЗ, были предприняты различные попытки лечения [29]. Механизм терапевтического воздействия метиленового синего заключается в повреждении нервных окончаний немиелинизированных С-волокон перианальной области [2], подавляя, таким образом, желание почесаться и нарушая порочный цикл «зуд-расчесы-зуд» [30]. Согласно исследованиям, о которых сообщалось до сих пор, хорошие результаты были зарегистрированы у 64–100% пациентов, получавших метиленовый синий. Недавно некоторые исследователи заявили, что внутрикожная инъекция 0,5–1,0% метиленового синего, смешанного с лидокаином и стероидом, дает хорошие результаты при лечении трудноизлечимого зуда в области ануса [31, 32]. Хотя было несколько сообщений об осложнениях после инъекций, таких как снижение перианальной чувствительности, временное недержание кала и местные воспалительные реакции в области инъекции, пациенты хорошо переносили данную процедуру и не имели серьезных осложнений [33]. Следовательно, его можно использовать для лечения неизлечимого ПАЗ [34].
Недавнее исследование показало, что 48 (77,4%) из 62 пациентов имели облегчение симптомов после первой инъекции, в то время как 53 (85,5%) пациентов имели облегчение симптомов после второй инъекции [2].
Следует отметить, что это лечение, как известно, временно или постоянно окрашивает пораженный участок в синий цвет, и пациентов следует соответствующим образом проконсультировать.
Клинический случай
Женщина П., 34 лет обратилась к специалисту с жалобами на интенсивный зуд в перианальной области с клиническими проявлениями расчёсов (рисунок 5А), продолжительность заболевания составляет несколько месяцев, ранее обращалась к другим специалистам без положительного эффекта от проводимого лечения. Пациентке был рекомендован спрей «Эпиген Интим» (на основе активированной глицирризиновой кислоты) 3 раза в день, в течение 10-14 дней, поскольку пациентка уже использовала местные кортикостероиды без стойкого эффекта от лечения. Активированная глицирризиновая кислота (АГК) обладает противовоспалительным и регенерирующим эффектами, способствует уменьшению дискомфорта и зуда в перианальной области. Кроме того, был рекомендован гель для интимной гигиены «Эпиген Интим», который может использоваться в качестве ежедневного ухода пациентам с зудом в перианальной области наряду с назначенной лекарственной терапией. Молочная кислота поддерживает физиологический pH и естественную микрофлору слизистых оболочек половых органов. Важно отметить, что гель «Эпиген Интим» имеет слабокислый уровень рН (6,0) близкий к нейтральному уровню. В связи с этим гель для интимной гигиены не будет вызывать жжение и дополнительный зуд травмированной расчесами и трещинами кожи и слизистых, по сравнению с другими средствами для интимной гигиены, которые часто используются у женщин для поддержания кислой среды рН влагалища.
На рисунке 5 Б пациентка после проведённой терапии (активированная глицирризиновая кислота) с положительным эффектом через 14 дней.
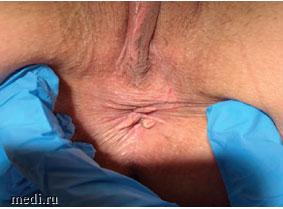 Рисунок 5. Клинический случай перианального зуда
Рисунок 5. Клинический случай перианального зуда
Image 5. Clinical case of perianal itching
а. до лечения
a. before treatment
 б. после лечения
б. после леченияb. after treatment
Таким образом, применение препарата с АГК позволяет разорвать порочный круг «зуд-расчесы-зуд» за счет прямого противозудного действия и уменьшить потребность в расчесывании. В качестве преимуществ АГК перед другими описанными методами лечения ПАЗ следует указать высокое регенерирующее действие, отсутствие ограничения по длительности применения АГК, которые характерны для местных кортикостероидов, и отсутствие побочных явлений в виде жжения или иных неприятных ощущений в перианальной области.
Заключение.
Перианальный зуд - распространенное заболевание с множеством причин и провоцирующих факторов. Следовательно, в амбулаторных условиях следует активно пытаться найти его причины. После того, как основная инфекционная, неопластическая и аноректальная патология вылечена или исключена, зуд в области заднего прохода следует рассматривать как идиопатический, а терапия должна быть направлена на надлежащую анальную гигиену, избегание раздражителей и минимизацию травм кожи. В заключение, для получения успешных результатов от лечения анального зуда, в первую очередь, лучше информировать пациентов о точном течении болезни, стратегиях лечения и возможности рецидива. Управление ожиданиями пациентов на начальном этапе лечения имеет первостепенное значение, поскольку для устранения симптомов часто требуется время.
Perianal pruritus: possible causes and management of patients
Khryanin A.A., Markaryan D.R., Garmanova T.N., Bocharova V.K.
Novosibirsk State Medical University, Novosibirsk, Russia
Lomonosov Moscow State University, Moscow, Russia
Pavlov First Saint Petersburg State Medical University, Saint Petersburg, Russia
Summary.
Dermatological disorders often occur in the perianal area and require a precise and logical approach. Perianal pruritus is defined as itching, which is localized in the anus and occurs in 1-5% of the adult population. Men are affected more often than women in a ratio of 4:1. Most patients belong to the age group of 30-70 years, especially in the age group of 40-60 years. This article discusses the features of the skin structure in the perianal region, etiology and pathogenesis, clinical manifestations and modern methods of treatment of perianal pruritus. The causes of perianal pruritus can be divided into primary (idiopathic) and secondary (infectious and non-infectious). The most common anorectal diseases associated with perianal pruritus are hemorrhoids and anal fissures. Skin diseases as an etiological factor include contact dermatitis, lichen planus, psoriasis, seborrheic dermatitis, vitiligo, squamous cell carcinoma, Paget's disease. Psychological factors such as anxiety, arousal, and stress can also cause a perianal pruritus. A carefully collected medical history often helps determine the cause of itching. This history should include any changes in eating habits, as well as details of any other previous or current dermatological or gastrointestinal problems. Various nutritional factors lead to changes in the pH of the anus mucosa, which can also provoke itching. Patients with idiopathic itching of the anus may exhibit lower thresholds of intersphincter relaxation as part of the rectal-anal inhibitory reflex. The authors present a clinical case with a positive effect from the local use of the drug activated glycyrrhizic acid.
Key words: skin pruritus, perianal pruritus, idiopathic perianal pruritus, activated glycyrrhizic acid.
Список литературы
1 Pruritus Ani. Seok-Gyu Song and Soung-Ho Kim. J Korean Soc Coloproctol. 2011 Apr; 27(2): 54–57.
2 Long-term follow-up of intradermal injection of methylene blue for intractable, idiopathic pruritus ani. J. H. Kim, D. H. Kim, and Y. P. Lee. Tech Coloproctol. 2019; 23(2): 143–149.
3 Pruritus Ani. Parswa Ansari, MD, FACS, FASCRS. Clin Colon Rectal Surg. 2016 Mar; 29(1): 38–42.
4 Anogenital Pruritus – An Overview. Murugan Swamiappan. J Clin Diagn Res. 2016 Apr; 10(4): WE01–WE03.
5 Siddiqi S, Vijay V, Ward M, Mahendran R, Warren S. Pruritus ani. Ann R Coll Surs Engl. 2008;90:457–63.
6 Daniel GL, Longo WE, Vernava AM. Pruritus ani. Causes and concerns. Dis Colon Rectum. 1994;37:670–74.
7 Chaudhry V, Bastawrous A. Idiopathic pruritus ani. Semin Colon Rectal Surg. 2003;14:196–202.
8 Hanno R, Murphy P. Pruritus ani: classification and management. Dermatol Clin. 1987;5(4):811–16.
9 Chaudhry V, Bastawrous A. Idiopathic pruritus ani. Semin Colon Rectal Surg. 2003;14:196–202.
10 Hanno R, Murphy P. Pruritus ani. Classification and management. Dermatol Clin. 1987;5:811–816.
11 Twycross R, Greaves MW, Handwerker H, et al. Itch: scratching more than the surface. QJM. 2003;96:7–26.
12 Stander S, Weisshaar E, Mettang T, et al. Clinical classification of itch: a position paper of the International Forum for the Study of Itch. Acta Derm Venereol. 2007;87:291–94.
13 Givel JC, Mortensen NJ, Roche B. Anorectal and Colonic Diseases: A Practical Guide to their Management, 3ed edition, Р. 417-423
14 Wallengren J. Neuroanatomy and neurophysiology of itch. Dermatol Ther. 2005;18(4):292–303.
15 Холодилова Н.А., Монахов К.Н. Новое в коррекции кожного зуда у пациентов с зудящими дерматозами. Клиническая дерматология и венерология. 2019;18(4):469-476.
16 Adrián E., Delgadillo X. Idiopathic Pruritus Ani and Acute Perianal Dermatitis. Clin Colon Rectal Surg. 2019 Sep; 32(5): 327–332.
17 Daniel GL, Longo WE, Vernava AM., 3rd Pruritus ani. Causes and concerns. Dis Colon Rectum. 1994;37:670–674.
18 Laurent A, Boucharlat J, Bosson JL, Derry A, Imbert R. Psychological assessment of patients with idiopathic pruritus ani. Psychother Psychosom. 1997;66:163–166.
19 Cohen AD, Vander T, Medvendovsky E, Biton A, Naimer S, Shaley R, et al. Neuropathic scrotal pruritus: anogenital pruritus is a symptom of lumbosacral radiculopathy. J A Acad Dermatol. 2005;52(1):61–66.
20 Mallon E. Dermatosis of perineal and perianal skin, 2010, pp. 113.1–113.33.
21 Zuccati G, Lotti T, Mastrolorenzo A, Rapaccini A, Tiradritti L. Pruritus ani. Dermatol Ther. 2005;18:355–62.
22 Akasaka Y, Yoshida T, Tsukahara M, et al. Glycyrrhetinic acid prevents cutaneous scratching behavior in mice elicited by substance P or PAR-2 agonist. Eur J Pharmacol. 2011 Nov 16;670(1):175-9.
23 Imanishi N, Kawai H, Hayashi Y, et al. Effects of glycyrrhizin and glycyrrhetinic acid on dexamethasone-induced changes in histamine synthesis of mouse mastocytoma P-815 cells and in histamine release from rat peritoneal mast cells. Biochem Pharmacol. 1989 Aug 1;38(15):2521-6.
24 Wang C.Y., Kao T.C., Lo W.L., Yen G.C. Glycyrrhizic Acid and 18β-Glycyrrhetinic Acid Modulate Lipopolysaccharide-Induced Inflammatory Response by Suppression of NF-κB through PI3K p110δ and p110γ Inhibitions. J. Agric. Food Chem. 2011, 59, 14, 7726–7733
25 Chaudhry V, Bastawrous A. Idiopathic pruritus ani. Semin Colon Rectal Surg. 2003;14:196–202.
26 Al-Ghnaniem R, Short K, Pullen A, Fuller LC, Rennie JA, Leather AJ. 1% hydrocortisone ointment is an effective treatment of pruritus ani: a pilot randomized controlled crossover trial. Int J Colorectal Dis. 2007;22:1463–1467.
27 Robinson N, Singri P, Gordon KB. Safety of the new macrolide immunomodulators. Semin Cutan Med Surg. 2001;20:242–249.
28 Lysy J, Sistiery-Ittah M, Israelit Y, Shmueli A, Strauss-Liviatan N, Mindrul V, et al. Topical capsaicin-a novel and effective treatment for idiopathic intractable pruritus ani: a randomised, placebo controlled, crossover study. Gut. 2003;52:1323–1326.
29 Ryzich A.N. Atlas of the operation on the rectum and colon. Moscow: Meducposobie; 1968.
30 Hsieh JC, Hägermark O, Stahle-Backdahl M, Ericson K, Eriksson L, Stone-Elander S, et al. Urge to scratch represented in the human cerebral cortex during itch. J Neurophysiol. 1994;72:3004–3008.
31 Botterill ID, Sagar PM. Intra-dermal methylene blue, hydrocortisone and lignocaine for chronic, intractable pruritus ani. Colorectal Dis. 2002;4:144–146.
32 Mentes BB, Akin M, Leventoglu S, Gultekin FA, Oguz M. Intradermal methylene blue injection for the treatment of intractable idiopathic pruritus ani: results of 30 cases. Tech Coloproctol. 2004;8:11–14.
33 Sutherland AD, Faragher IG, Frizelle FA. Intradermal injection of methylene blue for the treatment of refractory pruritus ani. Colorectal Dis. 2009;11:282–287.
34 Siddiqi S, Vijay V, Ward M, Mahendran R, Warren S. Pruritus ani. Ann R Coll Surg Engl. 2008;90:457–463.
