Фолликулиты и резистентность к антибактериальной терапии: как лечить?
Статьи
Опубликовано в журнале:
« Лечащий врач » № 5 Май, 2016
Ю. К. Кузнецова*'1 Ю. Ю. Файрузова**
К. Ю. Кузнецова*, кандидат медицинских наук Н. С. Сирмайс***, кандидат медицинских наук
* НИИМПиТМ им. Е. И. Марциновского ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
** ФГБУ «Поликлиника № 5» УДПРФ, Москва
*** ФГБОУДПО ИПК ФМБА России, Москва
Резюме. Одним из частых заболеваний кожных покровов с особенной устойчивостью к терапии является фолликулит.
Хроническое течение характерно для фолликулитов, вызванных, в частности, стафилококками. В данной статье представлено исследование препарата, который с успехом можно применять в борьбе с устойчивостью к антибиотикам.
Ключевые слова: пиодермия, Staphylococcus aureus, резистентность, антибактериальные препараты.
Abstract. One of the most common skin diseases, remarkably resistant to the therapy is folliculitis. The chronic process is typical for folliculitis caused, in particular, by Staphylococcus aureus. This article presents a study of the drug which can be successfully used against antibiotic resistance.
Keywords: pyoderma, Staphylococcus aureus, resistance, antibiotics.
С 1928 года, когда А. Флемингом был открыт первый антибиотик пенициллин, до настоящего времени группа антибактериальных препаратов значительно увеличилась. Антибиотики стали чрезвычайно популярны. Порой их назначение не оправдано, зачастую пациенты самовольно назначают себе антибактериальную терапию, что в конечном итоге привело к тому, что медицинское сообщество столкнулось с такой сложной проблемой, как резистентность к антибиотикотерапии. Основой терапевтического действия антибактериальных препаратов является подавление жизнедеятельности возбудителя инфекционной болезни в результате угнетения более или менее специфичного для микроорганизмов метаболического процесса. Угнетение происходит в результате связывания антибиотика с мишенью, в качестве которой может выступать либо фермент, либо структурная молекула микроорганизма.
Резистентность микроорганизмов к антибиотикам может быть природной и приобретенной.
Истинная природная устойчивость характеризуется отсутствием у микроорганизмов мишени действия антибиотика или недоступностью мишени вследствие первично низкой проницаемости или ферментативной инактивации. При наличии у бактерий природной устойчивости антибиотики клинически неэффективны. Природная резистентность является постоянным видовым признаком микроорганизмов и легко прогнозируется.
Под приобретенной устойчивостью понимают свойство отдельных штаммов бактерий сохранять жизнеспособность при воздействии таких концентраций антибиотиков, которые подавляют основную часть микробной популяции. Возможны ситуации, когда большая часть микробной популяции проявляет приобретенную устойчивость. Появление у бактерий приобретенной резистентности не обязательно сопровождается снижением клинической эффективности антибиотика. Формирование резистентности во всех случаях обусловлено генетически: приобретением новой генетической информации или изменением уровня экспрессии собственных генов.
Известны следующие биохимические механизмы приобретенной устойчивости бактерий к антибиотикам:
- модификация мишени действия;
- инактивация антибиотика;
- активное выведение антибиотика из микробной клетки (эффлюкс);
- нарушение проницаемости внешних структур микробной клетки;
- формирование метаболического «шунта».
Механизмы резистентности могут быть различны, например, микроорганизм непроницаем для антибиотика (большинство грамотрицательных бактерий невосприимчивы к пенициллину G, поскольку клеточная стенка защищена дополнительной мембраной). Одной из возможных причин приобретенной резистентности может являться то, что микроорганизм в состоянии переводить антибиотик в неактивную форму (многие виды
Staphylococcus spp. содержат фермент ß-лактамазу, который разрушает ß-лактамное кольцо большинства пенициллинов), или вследствие генных мутаций обмен веществ микроорганизма может измениться таким образом, что блокируемые антибиотиком реакции больше не являются критичными для жизнедеятельности организма [1].
Одним из основных механизмов жизненного цикла микроорганизмов, организации формы их существования в окружающей среде и резистентности к ее агрессивным условиям является способность к образованию биопленок. Согласно современным представлениям, биопленка - это совокупность микроорганизмов, в составе которой бактерии взаимодействуют друг с другом, что способствует повышению их устойчивости к факторам внешней среды.
Биопленка состоит из непрерывного мультислоя бактериальных клеток, прикрепленных к поверхности раздела фаз и друг к другу и заключенных в биополимерный матрикс [2, 3]. Способностью к образованию биопленок обладает большое количество микроорганизмов, являющихся этиологическими агентами инфекционных, дерматологических, урогенитальных и других заболеваний. Наиболее изученными видами бактерий, образующих биопленки, являются стафилококки, представители семейства Enterobacteriaceae, Pseudomonas aeruginosa, генитальные микоплазмы [4].
Известно, что матрикс биопленки способен препятствовать скорости диффузии некоторых антибиотиков и других биоцидных препаратов, что зависит от его биохимического состава и метаболической активности популяции. Например, аминогликозиды, как отмечается в ряде работ, достаточно длительно диффундируют через матрикс, фторхинолоны, напротив, легко проникают через этот барьер [5-7]. По данным R. Shafreen, левофлоксацин способен проникать в биопленку, сформированную не только бактериями, но и дрожжеподобными грибами Candida albicans, нарушать их биосинтетическую активность, тем самым разрушая структурную организацию грибкового сообщества [8].
Долгие годы оставался малоизученным вопрос о причинах восстановления популяции микроорганизмов после полноценно проведенного курса антибиотикотерапии. Исследования показали, что в культуре бактерий сохраняется небольшая часть клеток, которые проявляют устойчивость к антибиотику, несмотря на то, что остальная популяция чувствительна к его действию [6, 9, 10]. В процессе изучения данной проблемы биологами и генетиками была выявлена субпопуляция клеток, которые впоследствии были названы персистерами. Персистеры - клетки, составляющие 1-5% всей бактериальной массы биотопа, которые образуются в стационарной фазе роста, не проявляют метаболической активности и обеспечивают выживание материнской популяции в присутствии летальных для других клеток факторов. Они замедляют все физиологические процессы и становятся толерантными к действию разных факторов, в том числе антимикробных препаратов. В данном ракурсе понятие антибиотикотолерантности отличается от антибиотикорезистентности. Антибиотики способны оказывать свое действие, влияя на мишени в делящейся и метаболически активной клетке. Стадия физиологического покоя позволяет сохранить часть популяции микроорганизмов и при благоприятных для нее условиях полностью регенерировать [11-14].
Одним из частых заболеваний кожных покровов с особенной устойчивостью к терапии является фолликулит. Фолликулит (folliculitis) - одна из форм пиодермии, которая возникает в волосяном фолликуле. Причиной воспалительного процесса может быть бактериальный, грибковый или вирусный агент. Если не устранены провоцирующие факторы, фолликулит рецидивирует и может стать хроническим. Хроническое течение характерно для фолликулитов, вызванных стафилококками и грибами-дерматофитами. Факторы, провоцирующие развитие фолликулитов:
- мелкие травмы кожи: бритье бороды, подмышечных впадин, ног, механическая депиляция (выщипывание, депиляция воском, шугаринг). Микротравмы кожи являются «входными воротами» для инфекции;
- опрелости кожи в кожных складках (в подмышечных впадинах, в промежности, под молочными железами), под повязками, под одеждой, особенно в условиях жаркого и влажного климата, также снижают барьерную функцию кожи. Кроме того, в таких условиях ускоряется рост патогенных микроорганизмов;
- местное применение кортикостероидных препаратов (кремов, мазей) также снижает барьерную функцию кожи;
- наличие сахарного диабета, лечение иммунодепрессантами и другие иммуносупрессивные состояния являются предрасполагающими факторами для любых бактериальных заболеваний кожи.
В лечении стафилококкового фолликулита традиционно используют антибактериальные мази (например, мупироцин), которые наносят на пораженные участки кожи. Прием антибиотиков показан при хроническом течении фолликулита, распространенном процессе, воспалении регионарных лимфатических узлов, недостаточной эффективности местного лечения. Но и в этом случае зачастую невозможно избежать рецидивирования.
В связи с этим было принято решение о поиске средства, способного снизить резистентность бактерий к антибактериальному лечению. Был проведен анализ современной научной литературы, в которой отражалось действие различных антисептиков на рост и размножение бактерий in vitro. По результатам литературного поиска для проведения исследования эффективности антибиотикотерапии рецидивирующего стафилококкового фолликулита был выбран препарат Мирамистин® (группировочное название - бензилдиметил-миристоиламино-пропиламмоний, химическое название - бензилдиметил[3(миристоиламино)пропил]аммоний хлорид моногидрат).
В основе биологического действия препарата Мирамистин® лежит воздействие на клеточные мембраны бактериальных клеток. В результате воздействия препарата происходит нарушение структуры и функции мембран бактериальных клеток, нарушение их осмотического баланса и быстрый лизис. Мирамистин® не воздействует на оболочки клеток человека, поскольку составляющие их липиды имеют значительно большую длину радикалов, и гидрофобных взаимодействий с молекулами препарата Мирамистин® не происходит. Мирамистин® обладает выраженным антимикробным действием в отношении грамположительных и грамотрицательных, аэробных и анаэробных, спорообразующих и аспорогенных бактерий в виде монокультур и микробных ассоциаций, включая госпитальные штаммы с полирезистентностью к антибиотикам. Под действием препарата Мирамистин® снижается устойчивость бактерий и грибов к антибиотикам [15, 16].
Группой ученых были проведены серии экспериментов in vitro, где изучалось влияние бензилдиметил-миристоиламино-пропиламмония на бактерии S. аureus, находящиеся в состоянии как биопленки, так и в обособленных формах. В ходе исследования были получены данные, что, находясь в биопленке, микроорганизмы проявляли большую устойчивость к действию распространенных в практике растворов антисептиков. Вне зависимости от формы существования микроорганизма бензилдиметил-миристоиламино-пропиламмоний оказывал бактерицидный эффект на S. аureus, в том числе MRSA (метицилинорезистентный Staphylococcus aureus) [17]. Бензилдиметил-миристоиламино-пропиламмоний в концентрации 5 мкг/мл и выше обладал 100% бактерицидной активностью в отношении S. аureus [16, 18].
Рис. 1. Типовая картина заболевания у пациента с фолликулитом, вызванным S. aureus
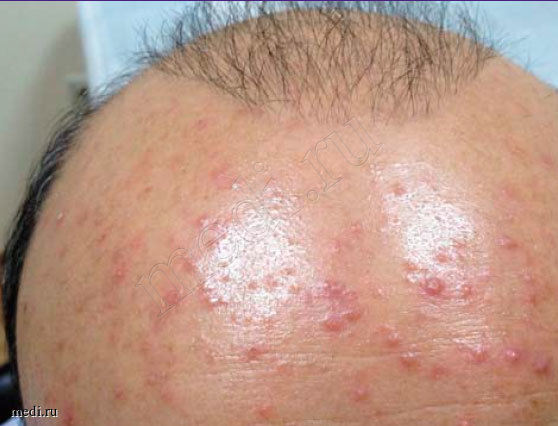
Целью настоящего исследования было оценить эффективность, переносимость, безопасность и удобство применения раствора для местного применения препарата Мирамистин® (бензилдиметил [3-(миристоиламино)пропил]аммоний хлорид моногидрат) при фолликулитах, устойчивых к базовой терапии топическими антибиотиками.
Материалы и методы исследования
В качестве методов оценки эффективности терапии использовались индекс DIDS (Dermatology Index of Disease Severity, дерматологический индекс тяжести заболевания) и индекс DLQI (Dermatology Life Quality Index, дерматологический индекс качества жизни).
В рандомизированном, когортном, контролируемом, простом слепом исследовании участвовали 38 человек, страдающих устойчивыми формами бактериальных фолликулитов. Под наблюдением находились 22 женщины и 16 мужчин в возрасте от 20 до 48 лет. В исследование включались пациенты с диагнозом «фолликулит различной локализации», инфекционным агентом в котором выступал культурально подтвержденный S. aureus с отсутствием значимой терапевтической динамики от использования различных наружных антибактериальных препаратов. Не допускалось включение в исследование пациентов, использовавших любые другие препараты для лечения пиодермии, включая системные, в течение одного месяца до начала терапии или использовавших системные антибиотики в течение одной недели до начала исследования. В исследование не включались больные, соответствующие хотя бы одному из следующих критериев: беременные или кормящие женщины, имеющие гиперчувствительность к действующему веществу или компонентам препарата (в анамнезе или при назначении в текущем исследовании), применяющие системные или наружные антибиотики, глюкокортикостероиды, противогрибковые средства (в период лечения исследуемым препаратом), носители вирусных инфекций, подлежащие вакцинации (в период лечения исследуемым препаратом).
До начала лечения все пациенты проходили инструктаж по применению исследуемого препарата, подписывали форму информированного согласия, по каждому пациенту подробно велась амбулаторная карта. Типовая картина заболевания у пациента с фолликулитом, вызванным S. aureus, представлена на рис. 1. В течение 7 дней пациенты лечились самостоятельно. Терапия была комбинированной: крем, в составе которого метилурацил и хлорамфеникол, и спрей Мирамистин® (0,01%). Схема лечения: аппликация крема 1 раз/сут тонким слоем на весь пораженный участок кожных покровов, а также двукратное орошение в день спреем Мирамистин®. Данные назначения были даны в строгом соответствии с инструкцией препарата. Препарат назначался до полного разрешения симптомов, но не более двух недель (ни у одного из участников исследования симптомы не сохранялись более 9 дней). Первое нанесение препарата осуществлялось пациентами под надзором медицинского персонала. В последующем пациенты лечились самостоятельно, нанося исследуемый препарат 2 раза в день согласно представленным им письменным инструкциям.
В качестве метода оценки эффективности терапии использовался индекс DIDS (Dermatology Index of Disease Severity, дерматологический индекс тяжести заболевания), который был предложен исследователями медицинского центра университета Индианы (США) для оценки степени тяжести воспалительных кожных заболеваний с учетом площади поражения кожи и степени функциональных ограничений. Первый компонент индекса - оценка степени поражения поверхности тела (рис. 2).
Рис. 2. Оценка степени поражения поверхности тела по DIDS
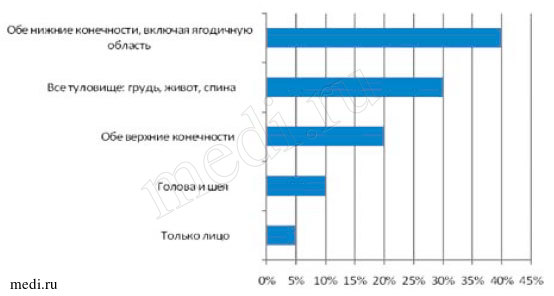
Для каждого пациента индивидуально высчитывались проценты по каждому параметру до лечения и по истечении одной недели от начала терапии. После чего высчитывалось среднеарифметическое значение по каждому параметру, которое приобрело не целое, а дробное значение.
Общие принципы подхода к оценке:
- Текущее заболевание, распространенное в определенной области, необходимо мысленно представить в виде одного сливающегося участка поражения. Диссеминированное заболевание может фактически вовлечь только небольшой процент поверхности тела.
- Оценивается только воспалительное заболевание, прогрессирующее в момент обращения пациента.
- Участки поствоспалительной гиперпигментации и рубцы не включаются в оценку.
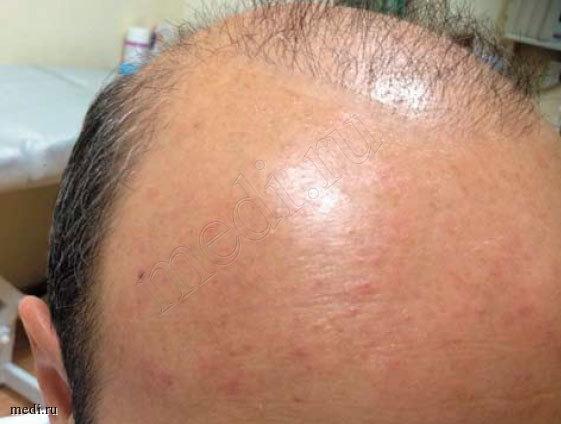
К моменту начала лечения среднеарифметическое значение степени поражения поверхности тела составило 14,74%, при этом с 5% площадью поражения поверхности тела было 12 человек, с 10% - 6, с 20% - 18, с 40% - 2. К концу первой недели от начала терапии динамика была следующей: с 5% площадью поражения поверхности тела - 1 человек, с 10% - 3, с 20% - 2, с 40% - 0, а среднеарифметическое значение - 1,97%. Пациент с типовой картиной фолликулита спустя 5 дней комбинированной терапии представлен на рис. 3.
Рис. 3. 5-й день терапии. Отмечаются поствоспалительные эритематозные пятна
Функциональная ограниченность при выполнении повседневных действий в быту и на работе являлась вторым компонентом оценки тяжести заболевания при использовании индекса DIDS (таблица):
- Данное функциональное ограничение должно относиться к прогрессирующему в настоящий момент. Ограничения, имевшие место в прошлом, не учитываются.
- Ограничения, связанные с сопутствующими заболеваниями, такими как артрит, не учитываются.
Исходя из данных табл., к моменту начала лечения среднеарифметическое значение степени тяжести заболевания по индексу DIDS составило 1,74, а к концу первой недели - 0,29.
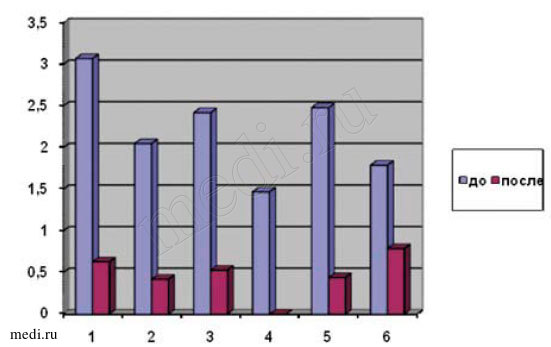
Важным параметром для каждого человека, считающего себя больным, является так называемый уровень качества жизни, для оценки которого авторы исследования использовали индекс DLQI (Dermatology Life Quality Index, дерматологический индекс качества жизни). Данный индекс рассчитан для применения у пациентов старше 16 лет. Анкета заполнялась больным самостоятельно, на заполнение требовалось не более 1-2 минут. Цель анкеты - измерить, насколько проблемы с кожей повлияли на качество жизни за последнюю неделю до лечения и спустя две недели от начала лечения, за исключением последнего пункта. Оценка влияния лечебных процедур на порядок жизни давалась за последнюю неделю до лечения и за неделю самого лечения. Детальный анализ индекса DLQI проводился по шести разделам: 1) симптомы и ощущения (максимум 6 баллов); 2) повседневная деятельность (максимум 6 баллов); 3) отдых и досуг (максимум 6 баллов); 4) работа и учеба (максимум 3 балла); 5) межличностные отношения (максимум 6 баллов); 6) лечение (максимум 3 балла). По каждому показателю высчитывалось среднеарифметическое значение. Результаты измерения качества жизни представлены на рис. 4.
Рис. 4. Дерматологический индекс качества жизни
Результаты и их обсуждение
Срок наблюдения составил 2 недели, при этом длительность терапии и клиническое выздоровление большинства пациентов составили 7 дней. Длительность терапии определялась в основном площадью поражения и степенью тяжести клинической картины в начале терапии.
Зачастую после лечения на коже в местах поражений отмечались постэруптивные элементы (пятна гиперпигментации, эритематозные пятна), которые со временем разрешались. В статье приведено фото пациента с разрешившимся после лечения фолликулитом, на котором отсутствуют воспалительные элементы, свежих высыпаний нет, наблюдаются постэруптивные элементы (рис. 3). В целом в нашей программе отмечалась высокая комплаентность пациентов. Соблюдение назначенной терапии зафиксировано у 97% участников программы. Это соответствует мировым данным о влиянии различных факторов на приверженность пациентов лечению. Переносимость спрея Мирамистин® по оценке врачей в подавляющем числе случаев была «хорошей», «очень хорошей» и «отличной» у 93% пациентов.
Таблица. Функциональная ограниченность при выполнении повседневных действий в быту и на работе
| Степень тяжести
|
Описание
|
Количество пациентов до лечения
|
Количество пациентов через 7 дней лечения
|
| 0
|
Отсутствие кожного заболевания |
0
|
32 |
| 1 |
Заболевание в ограниченной форме: - отсутствие функциональных нарушений;
- поражено менее 5% поверхности тела
|
12 |
1 |
| 2 |
Слабо выраженное заболевание (легкая степень тяжести): - отсутствие функциональных ограничений;
- поражено 5,1-20% поверхности тела
|
24 |
5 |
| 3 |
Умеренно выраженное заболевание (умеренная степень): - поражено 20,1-90% поверхности тела или
- поражены ладони, стопы и слизистые оболочки с умеренными функциональными ограничениями вследствие кожного заболевания, причем эти ограничения не требуют внешней посторонней помощи
|
2 |
0
|
| 4 |
Тяжелое заболевание (тяжелая степень): - поражено более 90% или
- поражены ладони, стопы и слизистые оболочки с тяжелыми функциональными ограничениями вследствие кожного заболевания, причем эти ограничения требуют посторонней помощи
|
0
|
0
|
Заключение
В проведенном исследовании установлено, что раствор для местного применения Мирамистин®, основное действующее вещество которого - бензилдиметил [3-(миристоиламино) пропил]аммоний хлорид моногидрат, является эффективным и легко переносимым, а также косметически приемлемым средством борьбы с устойчивыми к антибиотикотерапии фолликулитами. По результатам исследования можно сделать вывод, что оптимальным режимом применения препарата является орошение спреем Мирамистин® два раза в сутки, при этом в подавляющем большинстве случаев достаточно одной недели терапии. Подобная схема лечения способствует хорошей комплаентности. Исходя из этих данных спрей Мирамистин® может быть рекомендован к широкому использованию для комбинированного лечения устойчивых форм фолликулитов различных локализаций.
ЛИТЕРАТУРА
- Практическое руководство по антиинфекционной химиотерапии. Под ред. Страчунского Л. С., Белоусова Ю. Б., Козлова С. Н. 2007.
- Donlan R. M., Costerton J. W. Biofilms: survival mechanisms of clinically relevant microorganisms // Clin Microbiol Rev. 2002; Apr; 15 (2): 167-193.
- Donlan R. M. Biofilms: microbial life on surfaces // Emerg. Infect Dis. 2002, Sep; 8 (9): 881-890.
- Рахматулина М. Р., Нечаева И. А. Биопленки микроорганизмов и их роль в формировании резистентности к антибактериальным препаратам.
- Garcia-Castillo M., Morosini M. I., Galvez M, Baquero F., del Campo R., Maseguer M. A. Differences in biofilm development and antibiotic susceptibility among clinical Ureaplasma urealyticum and Ureaplasma purvum isolates // J. Antimicrob. Chemother. 2008; Nov. 62 (5): 1027-1030.
- Gostev V. V., Sidorenko S. V. Bacterial biofilms and infections // Journ Infectol. 2010; 3: 4-15.
- Xavier J. B. Biofilm-control strategies based on enzymic disruption of the extracellular polymeric substance matrix - a modelling study // Microbiology. 2005; 151: 3817-3832.
- Shafreen R. M., Muthamil S., Pandian S. K. Inhibition of Candida albicans virulence factors by novel levofloxacin derivatives // Appl. Microbial. Biotechnol. 2014; Aug; 98 (15): 6775-6785.
- Pace J. L, Rupp M. E, Finch R. G. Biofilms, Infection, and Antimicrobial Therapy. CRC Press, 2005.
- Feng C., Hung Y, Yu Y, Duan G., Dai Y. Effects on quinolone resistance due to the biofilm formation activity in Ureaplasma urealyticum // Turk. J. Med. Sci. 2015; 45 (1): 55-59.
- Moons P. Bacterial interactions in biofilms // Crit. Rev. Microbiol. 2009; 35 (3): 157-168.
- Karatan E. Signals, regulatory networks, and materials that build and break bacterial biofilms // Microbiol. Mol. Biol. Rev. 2009; 73 (2): 310-347.
- Silva-Dias A. Adhesion, biofilm formation, cell surface hydrophobicy, and antifungal planktonic susceptibility: relationship among Candida spp. // Front Microbal. 2015; 12 (6): 205.
- Stepanyan K., Wenseleers T. Fitness tradeoffs explain low levels of persister cells in the opportunistic pathogen Pseudomonas aeruginosa // Mol. Ecol. 2015; Apr.; 24 (7): 1572-1583.
- Павлова Н. В., Кривошеин Ю. С. Исследование возможности снижения формирования лекарственной устойчивости у стафилококков под влиянием мирамистина // Труды Крымского медуниверситета. 2000. Т. 136. С. 134-136.
- Павлова Н. В. Микробиологическое обоснование сочетанного действия мирамистина и антибиотиков при стафилококковой раневой инфекции. Автореф. канд. дисс. Харьков, 2000. С. 16.
- Винник Ю. С., Теплякова О. В., Перьянова О. В., Тяпкин С. И., Соседова Е. В. Адгезивная активность микроорганизмов в выборе дренажного полимера и местных антисептиков при инфицированном панкреонекрозе // Анналы хирургической гепатологии. 2013, т. 18, № 4.
- Кривошеин Ю. С., Рудько А. П., Тышкевич Л. В., Сарачан Т. А. Зависимость между антимикробной активностью и строением в ряду некоторых четвертичных аммониевых соединений. В кн.: Физиологически активные вещества в медицине. Киев, 1984, В. 16, с. 50-52.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)