Диагностика и лечение детского мультисистемного воспалительного синдрома, ассоциированного с COVID-19: клиническое наблюдение
СтатьиЛ.Н. Мазанкова1, д-р мед. наук, профессор, И.М. Османов2, д-р мед. наук, профессор, Э.Р. Самитова1, 2, канд. мед. наук, С.Р. Родионовская2, 3, канд. мед. наук, В.Г. Акимкин4, д-р мед. наук, профессор, A. А. Плоскирева4, д-р мед. наук, М.А. Анцупова2, Н.П. Котлукова5, д-р мед. наук, профессор, B. В. Попова2, А.Ю. Куницына2, Л.О. Таранов5
1 ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России, г. Москва
2 ГБУЗ «Детская городская клиническая больница им. З.А. Башляевой Департамента здравоохранения г. Москвы», г. Москва
3 Академия постдипломного образования ФГБУ «Федеральный научно-клинический центр специализированных видов медицинской помощи и медицинских технологий ФМБА России», г. Москва
4ФБУН «Центральный научно-исследовательский институт эпидемиологии» Роспотребнадзора, г. Москва
5ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, г. Москва
Опубликовано в журнале:
«Практика педиатра» № 2, 2021, стр. 4-9
Ключевые слова: COVID-19, дети, PIMS, MIS-C, PIMS-TS, детский мультисистемный воспалительный синдром, ассоциированный с SARS-CoV-2
Резюме. В статье на клиническом примере описаны особенности течения детского мультисистемного воспалительного синдрома у пациента с сочетанной патологией, что потребовало расширения алгоритма диагностики и применения междисциплинарного подхода к решению проблемы.
Для цитирования: Мазанкова Л.Н., Османов И.М., Самитова Э.Р. и др. Диагностика и лечение детского мультисистемного воспалительного синдрома, ассоциированного с COVID-19: клиническое наблюдение. Практика педиатра 2021;(2):4—9.
Keywords: COVID-19, children, PIMS, MIS-C, PIMS-TS, pediatric inflammatory multisystem syndrome, associated with SARS-CoV-2, multisystem inflammatory syndrome in children
Summary. The article presents the data of observation of the peculiarities of the course of pediatric inflammatory multisystem syndrome, describes a clinical case of this syndrome with comorbid pathology, which requires an extension of the diagnostic algorithm and an interdisciplinary approach to solving the problem.
For citation: Mazankova L.N., Osmanov I.M., Samitova E.R. et al. Diagnosis and treatment of pediatric inflammatory multisystem syndrome associated with COVID-19: clinical case. Pediatrician's Practice 2021;(2):4-9. (In Russ.)
Удельный вес детей в структуре заболеваемости новой коронавирусной инфекцией (COVID-19) в Российской Федерации составляет 6-7%. В 98% случаев у детей преобладают легкие и бессимптомные формы COVID-19 [1]. Но в апреле 2020 г. педиатры Великобритании опубликовали отчет о необычном воспалительном заболевании, получившем название «детский мультисистемный воспалительный синдром, временно ассоциированный SARS-CoV-2» (pediatric inflammatory multisystem syndrome temporally associated with SARS-CoV-2, PIMS-TS) [2]. В дальнейшем подобные случаи были зарегистрированы в других странах. Всемирная организация здравоохранения и Центры по контролю и профилактике заболеваний (Centers for Disease Control and Prevention) США опубликовали собственные диагностические критерии данного состояния, названного мультисистемным воспалительным синдромом у детей (multisystem inflammatory syndrome in children, MIS-C). Общее число детей, которые могут подвергаться риску развития PIMS-TS/MIS-C, остается неизвестным ввиду низкой выявляемо-сти SARS-CoV-2 у детей и преобладания малосимптомных/бессимптомных вариантов течения [3, 4]. В США у лиц моложе 21 года SARS-CoV-2 выявляют в 322 случаях на 100 тыс., а мультисистемный воспалительный синдром - в 2 на 100 тыс. [5]. В РФ только идет сбор статистических данных.
Диагностические критерии PIMS-TS/MIS-C: детский возраст, стойкая лихорадка (≥24 ч по критериям Центров по контролю и профилактике заболеваний США и ≥3 сут по критериям Всемирной организации здравоохранения), полиорганное поражение, выявление лабораторных маркеров воспаления, исключение альтернативных диагнозов и указание на предшествующую перенесенную инфекцию, вызванную SARS-CoV-2. Согласно опубликованным обзорам, в реальной клинической практике наблюдается вариабельность клинических признаков и тяжести заболевания (от легких случаев до случаев с неблагоприятным исходом). Определенные диагностические трудности возникают при проведении дифференциальной диагностики и исключении синдрома Кавасаки, который имеет сходную клиническую картину (стойкая лихорадка и кожно-слизистый синдром). В отличие от синдрома Кавасаки, PIMS-TS чаще возникает у детей более старшего возраста (≥5 лет), чаще характеризуется полиорганной дисфунцией, вовлечением желудочно-кишечного тракта и сердечно-сосудистой системы (миокардит). Средний возраст пациентов варьирует от 7 до 10 лет (диапазон от 7 мес до 20 лет). Вопрос о роли сопутствующих патологических состояний, повышающих риск тяжелого течения PIMS-TS, остается спорным: в серии наблюдений, описанной L.R. Feldstein и соавт., не менее 73% пациентов были ранее здоровы, а наиболее частыми сопутствующими состояниями были избыточный вес и бронхиальная астма [6]; влияние герпесвирусных инфекций, в том числе цитомегаловирусной, на течение заболевания у детей не изучено.
PIMS-TS/MIS-C включает широкий спектр клинических симптомов. Наиболее частым симптомом является лихорадка, наблюдающаяся в 98-100% случаев. Поражение кожи и слизистых оболочек чаще регистрируется у пациентов до подросткового возраста, сыпь - у 30-56% пациентов, конъюнктивит -у 51-80% [7-10]. Один из симптомов PIMS-TS/MIS-C -поражение желудочно-кишечного тракта, которое более чем у 80% детей считается наиболее ярким проявлением болезни [5, 7-9]. Гастроинтестинальные симптомы могут предшествовать манифестации заболевания или отмечаться в дебюте, часто имитируя желудочно-кишечные инфекции, воспалительные заболевания кишечника и острый живот. J. Miller и соавт. сообщают, что 29,5% детей, госпитализированных с диагнозом PIMS-TS/MIS-C, до этого момента в течение 7 дней находились в стационарах с симптомами, аналогичными вирусному гастроэнтериту, при отсутствии системных проявлений [11]. В дальнейшем при обследовании данных пациентов у 80% из них выявлялись ультразвуковые признаки мезаденита, асцита, утолщения стенок кишечника.
Нередко в патологический процесс при PIMS-TS/ MIS-C вовлекаются нервная и респираторная системы. Неврологические симптомы, включая головную боль, изменения зрения, спутанность сознания и признаки менингита, были зарегистрированы у 12-56% пациентов [5, 7-9]. Из респираторных симптомов описаны одышка, кашель, гипоксия и респираторный дистресс-синдром [7-9].
Во всех наблюдениях и обзорах сообщалось о высокой частоте поражения сердца при PIMS-TS/MIS-C -о симптомах дисфункции миокарда, подтвержденных эхокардиографией (эхоКГ) и электрокардиографией (ЭКГ) и свидетельствовавших о снижении систолической функции левого желудочка у 31-100% пациентов [5, 6, 9]. M. Pouletty и соавт. наблюдали миокардит у 44% и перикардит у 25% пациентов [12]. Аналогичные данные (соответственно 53 и 32%) с преобладанием пациентов в возрасте 13-20 лет были получены E.M. Dufort и соавт [5].
Лабораторные маркеры воспаления, дисфункция миокарда и коагуляционные нарушения входят в диагностические критерии PIMS-TS/MIS-C. Согласно критериям уровень С-реактивного белка (СРБ), ферритина, прокальцитонина и сывороточного интерлейкина-6 (ИЛ-6) должен быть значительно повышен. L.R. Feldstein и соавт. выявили, что у 171 из 186 пациентов было отмечено повышение содержания по крайней мере 4 воспалительных биомаркеров, включая тропонин I и пронатрийуретический пептид, D-димер, фибриноген [6]. К лабораторным признакам PIMS-TS/ MIS-С относят также лимфопению, нейтрофилез, гипоальбуминемию, анемию и тромбоцитопению.
В методических рекомендациях Минздрава России «Особенности клинических проявлений и лечения заболевания, вызванного новой коронавирусной инфекцией (COVID-19) у детей» (версия 2 от 03.07.2020) сформулированы основные подходы к диагностике и лечению пациентов с PIMS-TS/MIS-C [1]. К настоящему времени опубликованы временные клинические рекомендации по диагностической оценке и лечению PIMS-TS/MIS-C Американской академии педиатрии и Американского колледжа ревматологии [13, 14].
Несмотря на потенциально тяжелые клинические проявления, исход PIMS-TS/MIS-C в целом благоприятен. В большинстве случаев в течение первых дней на фоне лечения наблюдается тенденция к улучшению состояния пациентов. Средняя продолжительность пребывания в отделении интенсивной терапии и реанимации (ОРИТ) колеблется от 4 до 7 дней [5, 6]. Летальность относительно низка и составляет, по текущим оценкам, около 2% [5, 6, 9].
Приводим собственное клиническое наблюдение тяжелого течения PIMS-TS/MIS-C на фоне персистирующей цитомегаловирусной инфекции в стадии реактивации.
Клинический пример
Пациент К., 3 лет, поступил 17.11.2020 в инфекционное отделение Детской городской клинической больницы им. З.А. Башляевой по экстренным показаниям на 6-е сутки болезни. Пациент и родители предъявляли жалобы на повышение температуры тела до 39,5°С, боли в животе, рвоту, жидкий стул с примесью зелени, появление высыпаний на коже, задержку мочи в течение 16 ч.
Заболевание началось остро 12.11.2020 со стойкой фебрильной температуры тела (39,5-40°С). На 3-й день болезни (14.11.2020) присоединились боли в животе, была двукратная рвота. На 4-е сутки ребенок осмотрен участковым педиатром, который заподозрил инфекционный мононуклеоз, назначил кларитромицин в возрастной дозе, кипферон. На фоне терапии и применения антипиретиков (ибупрофена, парацетамола) лихорадка сохранялась; к вечеру 4-го дня отмечено снижение диуреза, появилась отечность век, жидкий стул до 3 раз в сутки с примесью зелени.
Из анамнеза жизни: ребенок от 5-й физиологично протекавшей беременности, роды третьи, срочные, самостоятельные. Масса тела при рождении 3150 г, длина 51 см. Вакцинирован по индивидуальному графику, в том числе от пневмококковой инфекции в сентябре 2019 г. Перенесенные заболевания: редкие ОРВИ. В течение последних 2 мес не болел. Эпидемиологический анамнез: в контакте с инфекционными больными не был, дошкольное учреждение не посещает.
При поступлении состояние пациента расценивалось как тяжелое: температура тела 38,8°С, частота сердечных сокращений (ЧСС) 165 в минуту, артериальное давление 65/25 мм рт. ст., частота дыхательных движений 26 в минуту, сатурация (SpO2) 94-98%. Масса тела 17 кг. Рост 95 см. Индекс массы тела 18,8 кг/м2. Уровень сознания - глубокое оглушение (12 баллов по шкале комы Глазго). Положение пассивное. Заторможен, реагирует активно лишь на тактильную стимуляцию, быстро истощается, лежит с закрытыми глазами, речь смазанная, вялая. Кожные покровы смуглые, на ладонях пятнистые высыпания, склеры инъецированы, век пастозные. Зев гиперемирован. Носовое дыхание затруднено, наблюдается скудное слизистое отделяемое. В легких дыхание жесткое, проводится по всем легочным полям, хрипы не выслушиваются. Тоны сердца приглушены, расщепление 2-го тона, тахикардия. Выслушивается короткий систолический шум с «хордальным» оттенком по левому краю грудины. Живот при пальпации мягкий, выражена болезненность в параумбиликальной области и области эпигастрия. Язык сухой, чистый, «малиновый». Печень выступает на 2 см из-под края края реберной дуги по среднеключичной линии, селезенка не пальпируется. Стула при осмотре нет. Задержка мочи в течение 16 ч. Очаговых и менингеальных признаков нет.
Пневматизация легких неравномерная, снижена в задних отделах. В задних отделах S6 и 10 обоих легких - субплевральные уплотнения лентовидной формы толщиной до 6 мм с неровными контурами. В прилежащих отделах легочный рисунок обогащен за счет интерстициального компонента, сгущен и деформирован. Объем поражения легких около 10%.
По жизненным показаниям (нарастающая общемозговая симптоматика, вазоплегический шок, водно-электролитные нарушения, анурия) ребенок был госпитализирован в ОРИТ № 2 с предварительным диагнозом: «Острая кишечная инфекция, гастроэнтероколит. Токсикоз. ОРВИ. Острый аппендицит?» При поступлении в ОРИТ № 2 начата вазопрессорная поддержка дофамином в дозе 7,5-10 мкг/кг/мин. Неоднократно консультирован хирургом, острый аппендицит исключен.
Результаты лабораторно-инструментального обследования при поступлении представлены ниже.
Клинический анализ крови: уровень гемоглобина - 112 г/л, число лейкоцитов - 12,1 х 109/л, нейтрофилов - 81,6%, лимфоцитов - 12%, тромбоцитов -91 х 109/л (норма от 150 х 109/л до 350 х 109/л), скорость оседания эритроцитов (СОЭ) - 12 мм/ч.
Биохимический анализ крови: уровень СРБ - 92,5 мг/л (норма 0-10 мг/л), прокальцитонина - 16,39 нг/мл (норма до 0,5 нг/мл), NT-pro-BNP - 5739,0 пг/мл (норма до 200 пг/мл), ИЛ-6 - 9,51 пг/мл (норма <7,00 пг/мл), натрия - 122 ммоль/л (норма 135-148 ммоль/л), калия - 3,02 ммоль/л (норма 3,5-5,3 ммоль/л), мочевины -15,2 ммоль/л (норма 1,8-6,7 ммоль/л), креатинина -139 ммоль/л (норма 21-77 ммоль/л), общего белка - 55 г/л (норма 42-80 г/л), альбумина - 28 г/л (норма 35-52 г/л), ферритина - 707 мкг/л. Содержание АЛТ и АСТ в норме.
Коагулограмма: D-димер - 3615 нг/мл (норма 0-500 нг/мл).
Серологическое исследование: антитела к SARS-CoV-2 класса IgM - 0,62 ед./мл (норма <2,0 ед./мл), IgG - 254,86 ед./л (норма <10 ед./л).
Ультразвуковое исследование (УЗИ) органов брюшной полости: эхопризнаки гепатоспленомегалии, инфильтративных и диффузных изменений стенок отдельных петель толстого кишечника, реактивной гиперплазии мезентериальных лимфатических узлов (мезаденита), динамических нарушений моторики кишечника, взвеси в мочевом пузыре.
УЗИ почек: эхопризнаков структурной патологии на момент исследования не выявлено.
ЭхоКГ: небольшое увеличение полостей сердца. Видимые сегменты коронарных артерий интактны. Незначительное снижение систолической функции левого желудочка (фракция выброса 57,09%). Поперечные трабекулы, эктопические хорды в левом желудочке. Клапанный аппарат без видимых изменений. Выпота в полости перикарда нет.
Мультиспиральная компьютерная томография органов грудной клетки: рентгенологическая картина течения двусторонней пневмонии, вероятно вирусной этиологии (КТ-1) (см. рисунок).
Рентгенологическая картина двусторонней пневмонии, вероятно вирусной этиологии (КТ-1)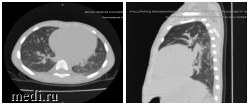
УЗИ плевральных полостей: эхопризнаки свободной жидкости в плевральной полости справа.
Таким образом, на основании совокупности клинико-лабораторных данных (длительная фебрильная лихорадка, поражение кожи и слизистых оболочек, миокардиальная дисфункция, гастроинтестинальные проявления, высокий уровень острофазовых маркеров воспаления (лейкоцитоз с нейтрофилезом, повышение уровня СРБ, D-димера, NT-pro-BNP, прокальцитонина), нарушение функции почек, наличие высоких титров IgG к SARS-CoV-2 (в 20 раз выше нормы) и отсутствие РНК SARS-CoV-2 в мазках из носо- и ротоглотки по данным полимеразной цепной реакции (ПЦР)) ребенку был поставлен клинический диагноз: «Детский воспалительный мультисистемный синдром (PIMS), ассоциированный с GOVID-19, развившийся в позднем периоде течения COVID-19».
В ОРИТ начато лечение: внутривенные инфузии иммуноглобулина (габриглобин № 3) в дозе 0,3 г/кг в течение 2 дней, терапия системными глюкокортикостероидами (пульс-терапия метилпреднизолоном в дозе 20 мг/кг); гепарином в дозе 10 ЕД/кг/ч, инфузии альбумина, коррекция водно-электролитного дисбаланса, антибактериальная терапия цефтриаксоном в дозе 80 мг/кг/сут, вазопрессорная и кардиотоническая терапия дофамином в дозе 10 мкг/кг/мин, норадреналином в дозе 0,2 мкг/кг/мин. Оксигенотерапия с 18.11.2020, скорость потока О2 максимальная - до 2,0 л/мин.
В связи с отсутствием положительной динамики на фоне трехдневной пульс-терапии метипредом в виде сохраняющейся фебрильной температуры (максимально до 40°G), выраженной пастозности век, миокардиальной дисфункции ребенку с 20.11.2020 была повышена доза иммуноглобулина до 2 г/кг, проведена смена антибактериальной терапии (назначен максик-там из расчета 100 мг/кг/сут, флуконазол 6 мг/кг/сут).
На 5-е сутки госпитализации стабилизировалась сердечно-легочная деятельность, уменьшились симптомы интоксикации, регрессировал кожно-слизистый синдром, снизился уровень СРБ до 10,3 мг/л, D-димера до 582 мкг/л, прокальцитонина до 0,31 нг/мл. Продолжена пероральная терапия преднизолоном в дозе 1,5 мг/кг/сут. В связи с получением результата бактериологического посева крови (Staphylococcus epidermidis) была произведена коррекция антибактериальной терапии с добавлением ванкомицина из расчета 10 мг/кг 4 раза в день.
По данным эхоКГ на 5-е сутки пребывания в стационаре было обнаружено утолщение створок аортального клапана на его концах до 2,6 мм; выявленные изменения медленно регрессировали в течение следующей недели. На 8-й день лечения (24.11.2020) ребенок был переведен из ОРИТ в инфекционное отделение № 2. Температура тела нормализовалась на 14-е сутки лечения, гастроинтестинальный симптом купирован на 12-е сутки лечения.
На 18-й день лечения (04.12.2020) вновь отмечен подъем температуры тела до фебрильных цифр, сопровождающийся увеличением числа нейтрофилов до 79,2%, СОЭ до 51 мм/ч, уровня D-димера до 1103 нг/мл, что потребовало очередной коррекции антибактериальной терапии. В схему лечения добавлен линезолид (30 мг/кг/сут) и меропенем (60 мг/кг/сут). В результате поиска причин очередного эпизода лихорадки на 19-й день лечения (05.12.2020) методом ПЦР обнаружена ДНК цитомегаловируса (ЦМВ) в слюне и моче; методом иммуноферментного анализа выявлено повышение титра IgG к ЦМВ до 196,80 МЕ/мл, что свидетельствовало о реактивации персистирующей ЦМВ-инфекции и могло быть причиной длительного субфебрилитета и выраженного астенического синдрома. G противовирусной целью был назначен рекомбинантный интер-ферон-альфа 2^ в дозе 500 000 МЕ в суппозиториях per rectum 2 раза в день в течение 10 дней.
Для уточнения причины изменений створок аортального клапана ребенок с 09.12.2020 по 15.12.2020 находился в отделении кардиологии, где был исключен инфекционный эндокардит и ввиду положительной динамики коагулограммы (D-димер - 510,0 нг/мл, активированное частичное тромбопластиновое время - 27,8 с) 11.12.2020 завершена гепаринотерапия, 14.12.2020 после нормализации уровня лейкоцитов (9,5 х 109/л) и СОЭ (6 мм/ч) отменены антибиотики. Нормализовались биохимические маркеры системной воспалительной реакции: уровень прокальцитонина - 0,26 нг/мл, СРБ - 10,3 мг/л, ферритина - 117,4 нг/мл. Учитывая низкую вирусную нагрузку ЦМВ (по данным исследования крови методом ПЦР (количественный метод) - 2 х 102 копий/мл), ребенок не нуждался в назначении ганцикловира.
Накануне выписки из стационара, на 28-й день лечения (14.12.2020), проведена контрольная эхоКГ: размер левого желудочка по верхней границе нормы. Левое предсердие не увеличено. Систолическая функция левого желудочка в пределах нормы (фракция выброса 66%). Правые отделы сердца не увеличены. Систолическая функция правого желудочка сохранена. Левая коронарная артерия: ствол - 2,9 мм (z-score 1,7), передняя нисходящая артерия - 2,4 мм (z-score 1,87), огибающая артерия - 2,1 мм (z-score 1,08). Правая коронарная артерия: проксимальный сегмент - 2,2 мм (z-score 0,56), средний сегмент - 2,0 мм (z-score 0,78), дистальный сегмент - 1,78 мм (z-score 0,45). Створки аортального клапана не изменены, утолщений не найдено. Открытое овальное окно 2 мм.
Таким образом, при эхоКГ, проведенной перед выпиской мальчика из стационара, не выявлено патологии сердца. Симптомы миокардиальной дисфункции купированы, показатели z-score коронарных артерий находились в пределах нормы, а транзиторное утолщение створок аортального клапана, которое появилось на пике заболевания, было обусловлено течением васкулита (аортальный вальвулит) в рамках основной патологии. В период нахождения в отделении кардиологии у мальчика наблюдалась тахикардия с ЧСС до 160 в минуту, что было обусловлено приемом преднизолона. Курс терапии преднизолоном продолжался 27 дней. После отмены преднизолона ЧСС снизилась до 115-147 в минуту.
На 28-й день лечения (15.12.2020) ребенок был выписан в удовлетворительном состоянии под наблюдение участкового педиатра, кардиолога, врача-инфекциониста, нефролога.
Диагноз клинический при выписке:
Основной: U10. Детский воспалительный мультисистемный синдром (PIMS), ассоциированный с COVID-19, тяжелая форма. Двусторонняя вирусная пневмония, КТ-1, более 10%. Вальвулит аортального клапана.
Осложнения: сердечная недостаточность II-III ст. Острое почечное повреждение. Анемия средней степени тяжести.
Сопутствующий: персистирующая ЦМВ-инфекция в стадии реактивации. Астенический синдром. Кариес зубов распространенный.
По месту жительства рекомендовано продолжить терапию ЦМВ-инфекции вифероном, а также дезагрегантную, кардиотрофную терапию и терапию, направленную на восстановление кишечной микрофлоры.
Заключение
Данный клинический случай демонстрирует тяжелое течение детского воспалительного мультисистемного синдрома с полиорганной недостаточностью (дыхательной, сердечной, почечной) у ребенка 3 лет, перенесшего новую коронавирусную инфекцию в бессимптомной форме. К особенностям данного случая следует отнести длительное сохранение умеренной интоксикации и субфебрилитета на фоне адекватной терапии детского мультисистемного воспалительного синдрома (PIMS), ассоциированного с СOVID-19, что обусловлено реактивацией персистирующей ЦМВ-инфекции на фоне иммуносупрессивной терапии основного заболевания, а утолщение на створках аортального клапана носило транзиторный характер аортального вальвулита. Нельзя исключать возможности коморбидной патологии у пациентов с PIMS, требующей расширения алгоритма диагностики и междисциплинарного подхода к лечению.
Литература
1. Методические рекомендации Минздрава России «Особенности клинических проявлений и лечения заболевания, вызванного новой коронавирусной инфекцией (COVID-19) у детей» (версия 2 от 03.07.2020).
2. Riphagen S., Gomez X., Gonzalez-Martinez C. et al. Hyperinflammatory shock in children during COVID-19 pandemic. Lancet 2020;395(10237):1607-8.
3. Centers for Disease Control and Prevention. Multisystem inflammatory syndrome in children (MIS-C).
4. Multisystem inflammatory syndrome in children and adolescents with COVID-19.
5. Dufort E.M., Koumans E.H., Chow E.J. Multisystem inflammatory syndrome in children in New York State. N Engl J Med 2020;383(4):347-58.
6. Feldstein L.R., Rose E.B., Horwitz S.M. et al. Multisystem inflammatory syndrome in U.S. children and adolescents. N Engl J Med 2020;383(4):334-46.
7. Родионовская С.Р., Мазанкова Л.Н., Османов И.М. и др. Новая коронавирусная инфекция как триггерный фактор мультисистемного воспалительного синдрома у детей: обзор литературы и анализ собственных данных. Педиатрия 2020;99(6):127-34.
8. Новикова Ю.Ю., Овсянников Д.Ю., Глазырина А.А. и др. Клиническая, лабораторно-инструментальная характеристика, течение и терапия детского мультисистемного воспалительного синдрома, ассоциированного с COVID-19. Педиатрия 2020;99(6):73-83.
9. Ahmed M., Advani S., Moreira A. et al. Multisystem inflammatory syndrome in children: A systematic review. EClinicalMed-icine 2020;26:100527.
10. Тамразова О.Б., Османов И.М., Стадникова А.С. и др. Поражение кожи при мультисистемном воспалительном синдроме, ассоциированном с COVID-19, у детей. Педиатрия 2020;99(6):259-65.
11. Miller J., Cantor A., Zachariah P. et al. Gastrointestinal symptoms as a major presentation component of a novel multisystem inflammatory syndrome in children that is related to coronavirus disease 2019: a single center experience of 44 cases. Gastroenterology 2020;159(4):1571-4.e2.
12. Pouletty M., Borocco C., Ouldali N. et al. Paediatric multisystem inflammatory syndrome temporally associated with SARS-CoV-2 mimicking Kawasaki disease (Kawa-COVID-19): a multicentre cohort. Ann Rheum Dis 2020;79(8):999-1006.
13. Henderson L.A., Canna S.W., Friedman K.G. et al. American College of Rheumatology clinical guidance for multisystem inflammatory syndrome in children associated with SARS-CoV-2 and hyperinflammation in pediatric COVID-19: Version 1. Arthritis Rheumatol 2020;72(11):1791-805.
14. American Academy of Pediatrics. Multisystem inflammatory syndrome in children (MIS-C) interim guidance.

