Крапивница у детей. Клинические рекомендации.
Статьи
Крапивница у детей
- Союз педиатров России
Оглавление
- Ключевые слова
- Список сокращений
- Термины и определения
- 1. Краткая информация
- 2. Диагностика
- 3. Лечение
- 4. Реабилитация
- 5. Профилактика и диспансерное наблюдение
- 6. Дополнительная информация, влияющая на течение и исход заболевания
- Критерии оценки качества медицинской помощи
- Список литературы
- Приложение А1. Состав рабочей группы
- Приложение А2. Методология разработки клинических рекомендаций
- Приложение А3. Связанные документы
- Приложение Б. Алгоритмы ведения пациента
- Приложение В. Информация для пациентов
- Приложение Г.
Ключевые слова
-
Аллергическая крапивница
-
Ангиоотек
-
Антигистаминные препараты
-
Вибрационная крапивница
-
Волдырь
-
Дермографическая крапивница
-
Идиопатическая крапивница
-
Холинергическая крапивница
Список сокращений
АО - Ангионевротический отек
ГКС – Глюкокортикостероиды
иАПФ - Ингибитор ангиотензинпревращающего фермента
ЛС- Лекарственное средство
НАО - Наследственный ангионевротический отек
НПВП - Нестероидные противовоспалительные препараты
ОК - Острая крапивница
ПАО - Приобретенный ангионевротический отек
РКИ - Рандомизированное клиническое испытание
СКВ - Системная красная волчанка
СРБ - С-реактивный белок
ТК - Тучная клетка
УФ - Ультрафиолет
ХК - Хроническая крапивница
ARC - American College of Rheumatology (Американская Коллегия Ревматологов)
IL – Иинтерлейкин
TRAPS - Периодический синдром, ассоциированный с рецептором фактора некроза опухоли -1
UAS7 - Urticaria activity score 7 - индекс активности крапивницы
CINCA - Chronic Neurologic Cutaneous And Articular Syndrome (хронический неврологический кожный и суставной синдром)
NOMID - Neonatal onset multisystem inflammatory disease (мультисистемное воспалительное заболевание неонатального возраста)
Термины и определения
Новые и узконаправленные профессиональные термины в настоящих клинических рекомендациях не используются
1. Краткая информация
1.1 Определение
Крапивница (от лат. Urtica — крапива) — заболевание, характеризующееся развитием волдырей и/или ангиоотеков.
Состояния, при которых волдыри являются симптомом (кожные тесты, аутовоспалительные синдромы - заболевания, вызванные мутациями в протеин-кодирующих генах, играющих ведущую роль в регуляции воспалительного ответа, анафилаксия, наследственный ангиоотек и т.п.) непосредственно не являются крапивницей.
1.2 Этиология и патогенез
Существует множество факторов, способных стать причинными в развитии крапивницы. Среди наиболее часто встречающихся причин у детей выделяют следующие:
-
пищевые продукты (орехи, яйцо, рыба, томаты, моллюски, клубника и др.) и пищевые добавки (сульфиты, салицилаты, красители);
-
лекарственные средства (ЛС) - препараты пенициллинового ряда, цефалоспорины, салицилаты, опиаты, нестероидные противовоспалительные препараты (НПВП), барбитураты, амфетамины, атропин, инсулин, иммуномодуляторы и рентгеноконтрастные средства;
-
кровь и препараты на ее основе;
-
укусы и ужаления (пчел, ос, пауков, блох и др.);
-
физические факторы, такие как тепло, холод, солнце, физические нагрузки;
-
психогенные факторы.
Указанные выше факторы в случае хронической спонтанной крапивницы могут стать провоцирующими, т.е. приводящими к обострению заболевания.
Учитывая небольшое количество доказательств роли инфекционных агентов (а также гельминтов, простейших и т.д.) как возможной причины крапивницы или ее обострения, о причастности какого-либо патогена следует говорить лишь в случаях, когда все другие вероятные этиологические факторы исключены.
В случае системных заболеваний крапивница расценивается как симптом основного заболевания:
-
системные заболевания соединительной ткани — системная красная волчанка, ювенильный ревматоидный артрит, дерматомиозит, ревматическая лихорадка и др.;
-
воспалительные болезни кишечника — болезнь Крона, язвенный колит;
-
смешанные формы — болезнь Бехчета;
-
тиреоидиты;
-
периодический синдром, ассоциированный с рецептором 1 фактора некроза опухоли (Tumor Necrosis Factor Receptor-Associated Periodic Syndrome, TRAPS);
-
криопиринассоциированные периодические синдромы (Сryopyrin Associated Periodic Syndrome, CAPS); CAPS характеризуются аутосомно-доминантным типом наследования, выделяют:
1) семейный холодовой аутовоспалительный синдром (familial cold autoinflammatory syndrome, FCAS);
2) синдром Макла–Уэлса (Muckle–Wells syndrome, MWS);
3) CINCA/NOMID синдром — хронический неврологический кожный и суставной синдром (Chronic Neurologic Cutaneous And Articular Syndrome), мультисистемное воспалительное заболевание неонатального возраста (Neonatal onset multisystem inflammatory disease, NOMID);
Ниже приведены основные причинные факторы (табл. 1).
Таблица 1 - Причинные факторы крапивницы
|
Вид крапивницы |
Причинный фактор |
|
Аллергическая |
Пищевые продукты, ЛС, аэроаллергены, яд насекомых, контактные аллергены и др. |
|
Токсическая |
Насекомые, растения (например, крапива), обитатели моря (например, медузы) |
|
Псевдоаллергическая |
Нестероидные противовоспалительные препараты (НПВП) (например, аспирин), антибиотики, опиоиды, рентгеноконтрастные вещества, пищевые добавки |
|
Физическая |
Механический стимул (дермографизм, давление, вибрация и т.д.) Термический стимул (холод, тепло) Холинергический стимул (физическая нагрузка, стресс) Другие (вода, солнечный свет и др.) |
|
Идиопатическая |
Без выявленной причины |
|
Аутоиммунная |
Аутоантитела к рецептору IgE (на тучных клетках (ТК) и базофилах) или IgE |
|
Связанная с сопутствующими заболеваниями1 |
Паразитарная, бактериальная, грибковая, вирусная инфекции, онкологические заболевания и др. |
|
Связанная с аутоиммунными заболеваниями1 |
Системные заболевания соединительной ткани, воспалительные заболевания кишечника, CAPS, TRAPS синдромы |
|
Связанная с дефицитом или ингибированием фермента1 |
Дефицит С1-ингибитора эстеразы (наследственный, приобретенный ангионевротический отек), прием ингибиторов ангиотензинпревращающего фермента (иАПФ) |
1 В данном случае крапивницу следует расценивать как симптом основного заболевания
Патогенетически выделяют иммунные (I-V типы реакций), неиммунные, аутоиммунные и смешанные механизмы развития крапивницы. I тип иммунных реакций (IgE-опосредованный) характерен для острой аллергической крапивницы и встречается чаще, чем типы II и III. Ряд исследователей предполагают, что некоторые формы ХК протекают по IV типу реакций с выделением IL 3 и IL 5, которые активируют дегрануляцию ТК и участвуют в привлечении эозинофилов. Иммунные реакции II типа предположительно играют роль в патогенезе холинергической и дермографической крапивниц. III тип реакции, или цитотоксический, лежит в основе некоторых видов физической крапивницы, IV тип – крапивницы, обусловленной сопутствующими заболеваниями (при вирусных и бактериальных инфекциях - туберкулез, сифилис, бруцеллез, туляремия).
Воздействие физических стимулов и псевдоаллергенов может обусловливать неиммунные или смешанные варианты заболевания.
Механизм развития крапивницы при воздействии физических факторов (физическое напряжение, тепло) связан, главным образом, с изменением состояния нейроиммунной регуляции, что опосредуется повышенной активностью нейропептидов или неспособностью их быстрой и своевременной инактивации, повышением образования ацетилхолина и/или снижением активности холинэстеразы, что вызывает определенные сосудистые реакции, характерные для крапивницы. При холодовой крапивнице основная роль в возникновении заболевания отводится факторам активации комплемента и криоглобулинам, образующимся из нормальных белков организма только при условии снижения температуры окружающей среды.
1.3 Эпидемиология
Распространенность крапивницы среди детского населения составляет 2,1-6,7% [1], при этом острая крапивница (ОК) у детей встречается чаще, в отличие от взрослых. Так, у детей младшего возраста в подавляющем большинстве отмечается ОК, в возрасте от 2 до 12 лет – острые и хронические формы крапивницы с преобладанием острых форм [2]. По данным ряда исследований выявлено, что порядка 15-25% населения перенесли хотя бы один эпизод крапивницы [3-6]. В пубертатном периоде превалируют хронические формы крапивниц. Хроническая крапивница (ХК) у детей в общей популяции в среднем составляет лишь 0,1-3% [7].
Более чем у половины детей с острой крапивницей, выявляются и другие аллергические заболевания (аллергический ринит, бронхиальная астма, атопический дерматит, лекарственная аллергия) [7].
1.4 Кодирование по МКБ-10
Крапивница (L50):
L50.0 — Аллергическая крапивница,
L50.1 — Идиопатическая крапивница,
L50.2 — Крапивница, вызванная воздействием низкой или высокой температуры,
L50.3 — Дермографическая крапивница,
L50.4 — Вибрационная крапивница,
L50.5 — Холинергическая крапивница,
L50.6 — Контактная крапивница,
L50.8 — Другая крапивница,
L50.9 — Крапивница неуточнённая.
1.5 Примеры диагнозов
-
Хроническая идиопатическая крапивница, обострение.
-
Острая аллергическая крапивница. Пищевая аллергия.
1.6 Классификация
Согласно современным представлениям (Европейский согласительный документ по определению, классификации, диагностике и лечению крапивницы 2013 г. [9]), крапивница классифицируется:
-
По продолжительности проявлений:
-
Острая крапивница – спонтанное возникновение волдырей и/или ангиоотеков на протяжении временн-го периода менее 6 недель;
-
Хроническая крапивница – симптомы на протяжении временн-го периода более 6 недель.
- По подтипам (табл.2). При этом у одного больного может быть два и более подтипов крапивницы.
Таблица 2 - Европейская классификация подтипов крапивницы (проявляющейся в виде волдырей и/или ангиоотеков) [9]
|
Хроническая спонтанная крапивница |
Индуцируемая крапивница |
|
Появление волдырей и/или ангиоотеков в период от 6 недель и более вследствие известных и неизвестных причин |
|
Примечание. Формы, известные как: * ? дермографическая крапивница, ** ? холодовая контактная крапивница, *** ? крапивница от давления, **** ? тепловая контактная крапивница.
Такие заболевания, как пигментная крапивница (кожный мастоцитоз), уртикарный васкулит, аутовоспалительные синдромы (например, криопиринассоциированный периодический синдром), а также ангиоотеки, не связанные с медиаторами тучных клеток (например, ангиоотеки, связанные с брадикинином), в настоящее время не рассматриваются как подтипы крапивницы вследствие кардинального отличия патофизиологических механизмов (табл.3).
Таблица 3 - Заболевания, ранее относившиеся к крапивнице, сопровождающиеся волдырями/ангиоотеком
|
Пигментная крапивница (кожный мастоцитоз) |
|
Уртикарный васкулит |
|
Семейная холодовая крапивница (васкулит) |
|
Негистаминергический ангиоотек (например, наследственный ангионевротический отек (НАО) |
|
Анафилаксия, индуцируемая физической нагрузкой |
|
Криопиринассоциированные синдромы (уртикарные высыпания, рецидивирующая лихорадка, артралгия или артрит, воспаление глаз, слабость, головные боли), такие как семейный холодовой аутовоспалительный синдром (FCAS), cиндром Макла?Уэльса (крапивница-глухота-амилоидоз), мультисистемное воспалительное заболевание неонатального возраста (NOMID) |
|
Синдром Шницлера (рецидивирующие уртикарные высыпания, моноклональная гаммапатия, рецидивирующая лихорадка, боли в мышцах и костях, артралгии, артриты, лимфаденопатия) |
|
Синдром Глейча (эпизодический ангиоотек с эозинофилией) |
|
Синдром Уэльса (гранулематозный дерматит с эозинофилией) |
2. Диагностика
Анамнестические данные - основной инструмент в диагностике крапивницы. Если не выявлены причины хронической крапивницы, ее считают идиопатической.
2.1 Жалобы и анамнез
-
Рекомендовано тщательно собрать полный анамнез
(Сила рекомендаций - 1; уровень достоверности доказательств - С)
Комментарии: при сборе анамнеза при крапивнице следует ориентироваться на вопросы представленные в Приложении Г1. Правильно и полно собранный анамнез и оценка клинических проявлений позволяют составить дальнейший план обследования и четкий алгоритм дифференциальной диагностики, минимизируя вероятность гипердиагностики и неправильной интерпретации полученных данных.
-
При наличии сопутствующих аллергических заболеваний рекомендуется тщательно собрать аллергологический анамнез для выявления возможной связи крапивницы с аллергией.
(Сила рекомендаций - 1; уровень достоверности доказательств - С)
Комментарии: вопросы для определения аллергического характера крапивницы представлены в Приложении Г2.
-
Как для острой, так и для хронической крапивницы рекомендовано проведение оценки степени тяжести (активности) заболевания.
(Сила рекомендаций - 1; уровень достоверности доказательств - С)
Комментарии: для оценки степени тяжести крапивницы используется балльная шкала - Индекс активности крапивницы 7 (urticaria activity score - UAS 7, Приложение Г3), которая представляет собой суммарную оценку основных симптомов заболевания (количество высыпаний и интенсивность зуда) самим пациентом или его представителями каждые 24 часа за 7 последовательных дней [8,9]. Сумма баллов за сутки – от 0 до 6, за неделю – максимум 42 балла. Эта балльная оценка активности не может быть использована для оценки активности физической крапивницы и изолированных ангиоотеков.
2.2 Физикальное обследование
Крапивница – диагноз, прежде всего, клинический; каждый пациент с крапивницей должен пройти полное физикальное обследование.
Характерными симптомами при крапивнице являются преходящие эритематозные волдыри (уртикарии) розового или красного цвета, часто сопровождающиеся зудом (рис.1-2), размером от нескольких миллиметров или сантиметров (до 10 см в диаметре – гигантские уртикарии), четко ограниченные и возвышающиеся над поверхностью кожи (табл. 4), пропадающие при надавливании.
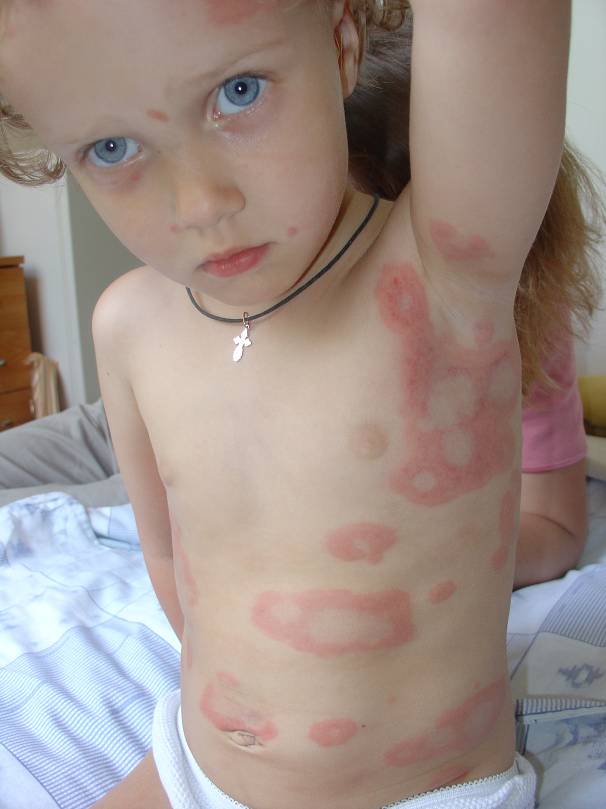

Рисунок 1. Острая крапивница [10]
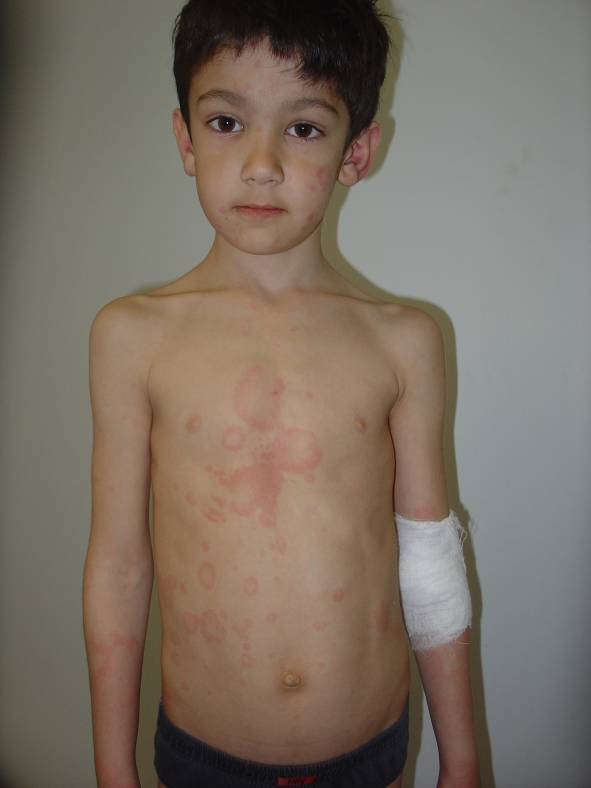

Рисунок 2. Острая крапивница [10]
Таблица 4 - Характерные признаки волдыря и ангиоотека
|
Признак |
Уртикарии |
Ангиоотек |
|
Патоморфологическая картина |
||
|
Локализация |
Сосочковый слой дермы, эпидермис |
Ретикулярный слой дермы |
|
Расширение сосудов |
Значительное |
Часто значительное |
|
Отек |
Незначительный |
Значительный подкожный/подслизистый |
|
Периваскулярный инфильтрат |
Состоит из нейтрофилов, эозинофилов, моноцитов, Т лимфоцитов |
Небольшой или отсутствует |
|
Клиническая картина |
||
|
Локализация |
Кожа |
Кожа и слизистые |
|
Длительность |
< 24 часов |
24-48 часов |
|
Цвет элемента |
Красный |
Розовый или бесцветный |
|
Зуд |
Почти всегда |
Не всегда |
|
Боль, напряжение |
Редко |
Часто |
Локализация волдырей может быть любой, за исключением слизистых, поражение которых более характерно для ангионевротического отека, развивающегося в 50% случаев крапивницы.
Зуд может отмечаться на свободных от высыпаний участках кожи, обычно усиливается к вечеру.
2.3 Лабораторная диагностика
-
Рутинное обследование для выявления причин заболевания всех пациентов с однократным эпизодом острой спонтанной крапивницы не рекомендуется (табл. 5).
(Сила рекомендаций - 1; уровень достоверности доказательств - С)
-
В случае хронической спонтанной крапивницы рекомендуется ограниченный спектр обязательного обследования (табл. 5). Обследование при хронической крапивнице показано для выявления причины заболевания.
(Сила рекомендаций - 1; уровень достоверности доказательств - С)
Таблица 5 - Рекомендуемые диагностические тесты у пациентов со спонтанной крапивницей
|
Подтип |
Обязательное диагностическое обследование |
Расширенное диагностическое обследование |
|
Острая идиопатическая |
В большинстве случаев не показано |
В большинстве случаев не показано |
|
Хроническая идиопатическая |
Клинический анализ крови, СРБ |
Определение уровней - тиреоглобулина и тиреоидной пероксидазы - триптазы - антинуклеарных антител - С3/С4 компонентов комплемента - белковых фракций - D-димера Тесты для исключения физической крапивницы Тесты с лекарственными препаратами Кожная биопсия Исключение/подтверждение - инфекционных заболеваний (а также наличия Helicobacter pylori) - паразитарной инвазии Тест с аутологичной сывороткой |
-
Определение уровня общего IgE при крапивнице в большинстве случаев малоинформативно и не должно использоваться как скрининговый метод диагностики крапивницы.
-
Рекомендовано сокращение объёма обследования при клинически значимых находках и в случае положительного ответа на терапию.
(Сила рекомендаций - 2; уровень достоверности доказательств - С)
-
Следует учесть тот факт, что диагностические тесты (как для подтверждения индуцированной формы, так и аутоиммунной) ограничены к проведению у детей вследствие отсутствия стандартизованных подходов к оценке результатов в детской практике.
Комментарии: диагностические тесты для выявления физической крапивницы, за исключением дермографической, не стандартизованы для проведения у детей (Приложение Г6). Условия проведения тестов должны быть определены врачом-аллергологом, с учетом возраста ребенка и его психофиологических особенностей. При индуцируемой крапивнице тест проводят до выявления порога провоцирующего фактора. Для исключения ложноотрицательных результатов тестирования целесообразно отменить антигистаминные ЛС за 48 ч до их проведения.
Для диагностики хронической крапивницы возможно использовать тест с аутологичной сывороткой (условия проведения аналогичны кожному тестированию с аллергенами) (Приложение Г7).
2.4 Иная диагностика
-
Рекомендовано проведение консультации аллерголога-иммунолога всем пациентам
-
Рекомендовано проведение консультации дерматовенеролога – для верификации элементов сыпи, проведения дифференциальной диагностики с другими заболеваниями кожи, биопсии кожи.
-
По показаниям при подозрении на соответствующие патологии или для их исключения рекомендовано проведение консультаций ревматолога, онколога, паразитолога, эндокринолога, гастроэнтеролога, невролога, психиатра, гематолога, пульмонолога.
2.5 Дифференциальная диагностика
Аалгоритм дифференциальной диагностики заболеваний, сопровождающихся наличием волдырей и/или ангиоотеков представлен в Приложении Г4 [9].
Дифференциальная диагностика крапивницы у детей часто бывает затруднительна. Ниже рассмотрены разные особенности течения крапивницы.
Боль и жжение не являются типичными симптомами при крапивнице, однако могут присутствовать при выраженной клинической картине, когда имеет место интенсивный отек мягких тканей, периваскулярный инфильтрат в местах уртикарных элементов. В таких случаях высыпания могут, напротив, не отличаться красным или розовым оттенком, а иметь более бледный цвет за счет сдавления сосудов дермы.
Принято считать, что при классическом течении элементы крапивницы не оставляют после себя гиперпигментации, однако, в ряде случаев приходится сталкиваться с «отцветанием» подобных элементов, что по внешнему виду напоминает кровоподтеки (рис. 3). В силу значительного расширения сосудов уртикарных элементов, может происходить их разрыв, что и приводит к подобного рода явлением.
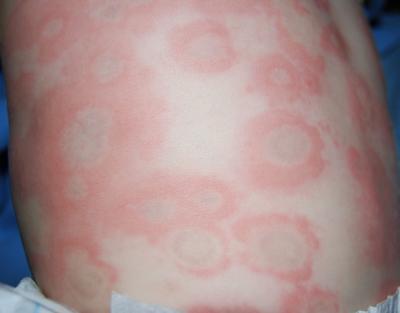
Рисунок 3 - Острая крапивница с «отцветанием» [10].
Однако, при обнаружении каких-либо признаков гиперпигментации, следует провести дополнительный дифференциальный поиск.
Так, гиперпигментация при уртикарном васкулите (рис. 4) чаще отмечается на голенях. Также характерным симптомом васкулита является пурпура, иногда пальпируемая в местах наибольшего сдавления, особенно на стопах (рис. 5).
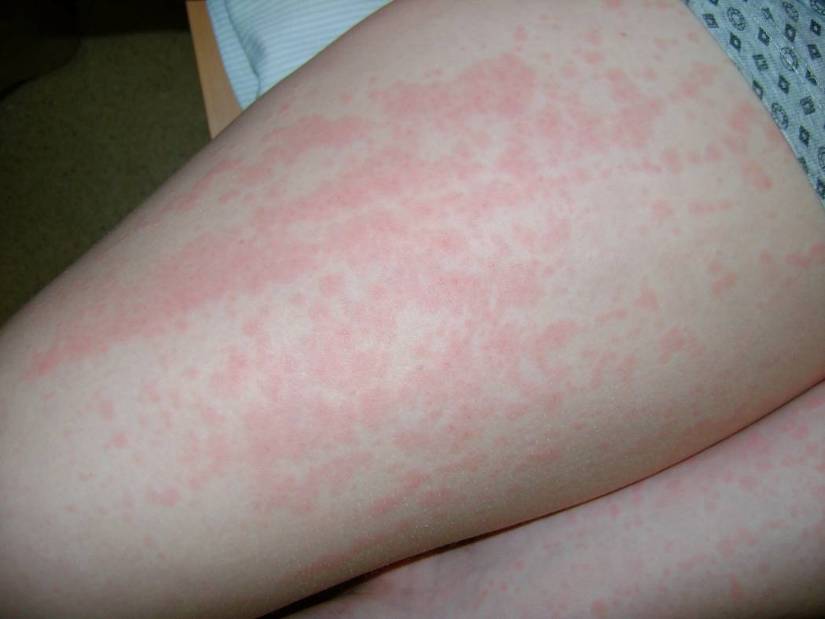
Рисунок 4 - Уртикарный васкулит [10]. Уртикарный васкулит у мальчика 9 лет с фебрильной лихорадкой в течение 2-х недель, артралгиями, лейкоцитозом, повышением СРБ, гипергаммаглобулинемией. Папулезные, уртикарные элементы сыпи сохраняются более суток, местами сыпь в виде линейных «расчесов».
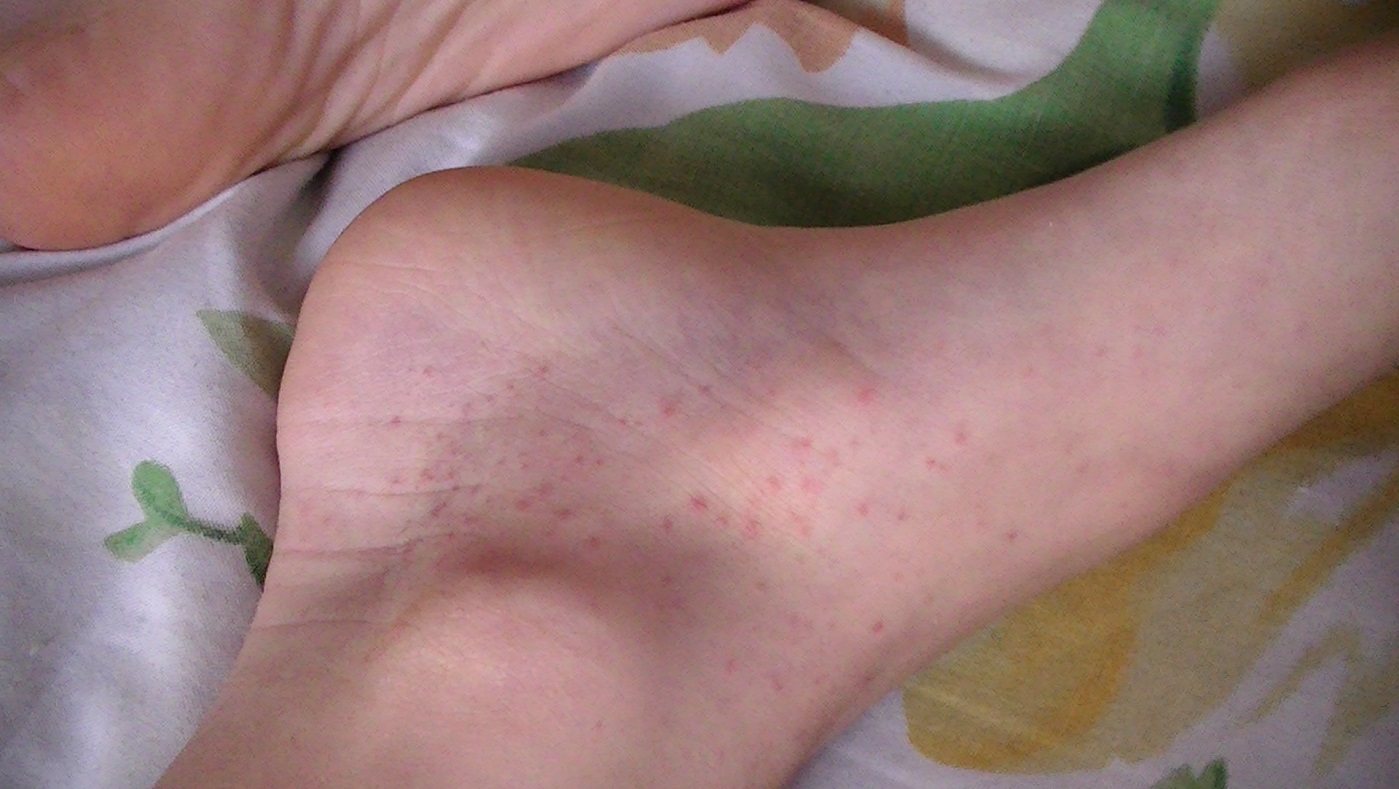
Рисунок 5 - Васкулит [10]. Пальпируемая пурпура на стопах.
Ключевые вопросы для подтверждения/исключения васкулита у пациентов представлены в Приложении Г5.
Исключения аутовоспалительных синдромов требует сыпь уртикарного и пятнисто-папулезного характера, отмечающаяся с рождения.
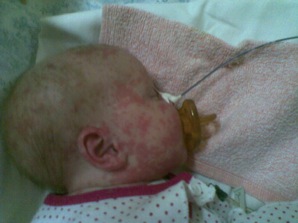
Рисунок 6 - Поражение кожи при CINCA/NOMID синдроме. Уртикарные высыпания, местами сливные, на лице, отмечающиеся с рождения.
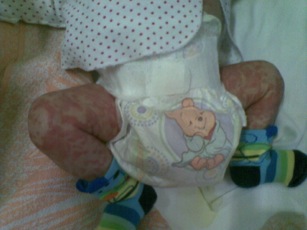
Рисунок 7 - Поражение кожи при CINCA/NOMID синдроме. Уртикарные высыпания, местами сливные на конечностях, отмечающиеся с рождения.
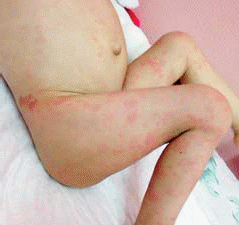
Рисунок 8 - Поражение кожи при CINCA/NOMID синдроме. Уртикарные высыпания на туловище, конечностях.
В ряде случаев при острой крапивнице имеет место отек мягких тканей вокруг суставов (рис.9), появление которого обусловлено наличием вокруг сустава выраженных уртикарных сливных элементов. При этом могут отмечаться болезненность мягких тканей при пальпации, без ограничения объема пассивных движений. Вместе с тем, редко, но встречаются островоспалительные изменения суставов при крапивнице. Однако этот симптом в обязательном порядке требует исключения системного заболевания.
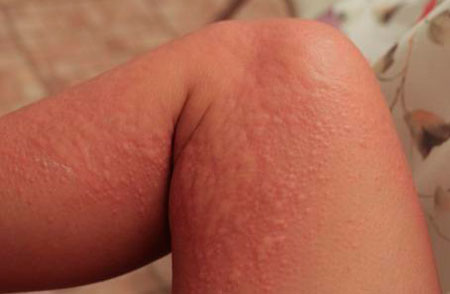
Рисунок 9 - Отек мягких тканей вокруг суставов при крапивнице.
Следует помнить, что на фоне острой инфекции может возникать характерная для конкретного заболевания экзантема, а также острая крапивница, триггером которой могут быть лекарства, гомеопатические препараты или средства народной медицины на растительной основе.
- Характеризуется эритематозной пятнистой или пятнисто-папулезной сыпью, исчезающей при надавливании, не сопровождающейся зудом (рис. 10). Появляется, как правило, после 3-х или 6-ти суток лихорадки, начинаясь с кожи в области шеи и вокруг ушей, постепенно распространяясь по всему телу. По-видимому, отсутствие ярких катаральных явлений и появление сыпи при купировании лихорадки заставляет думать некоторых врачей об аллергической этиологии сыпи.
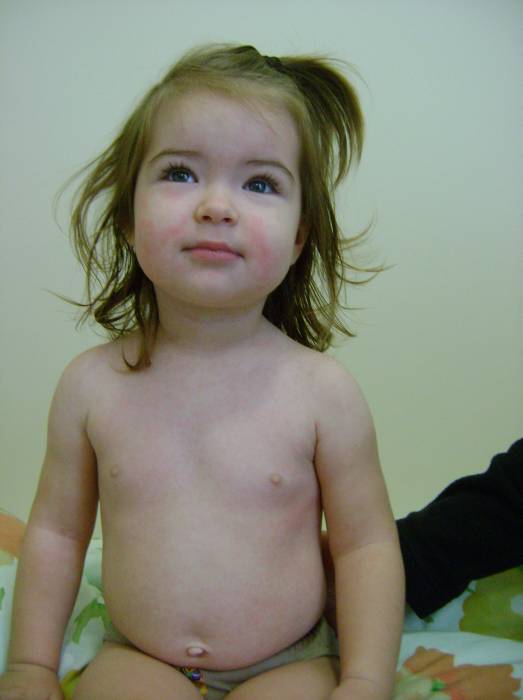

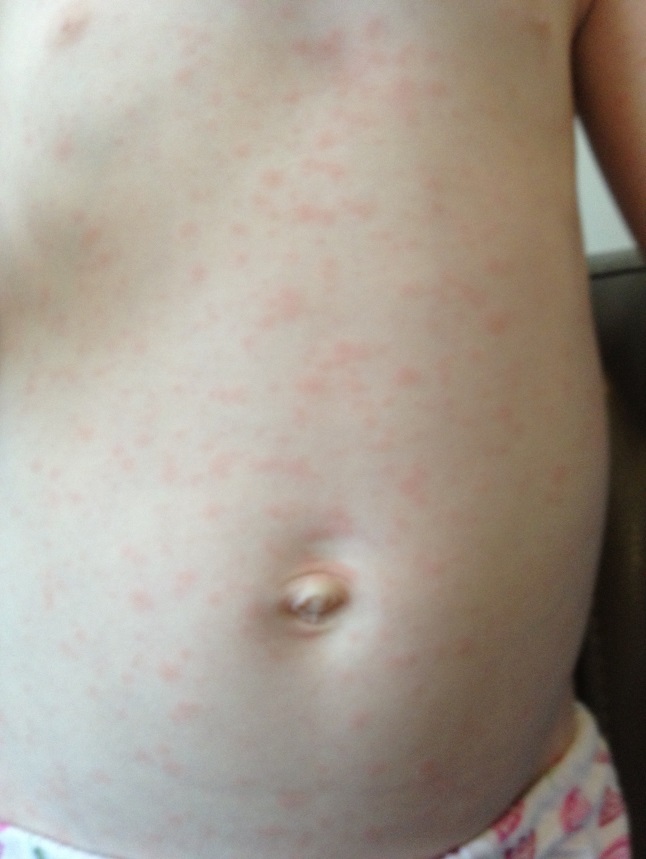
Рисунок 10 - ECHO-экзантема
Парвовирусная инфекция. При этом инфекционном заболевании отмечается пятнистая, пятнисто-папулёзная, «кружевная» эритематозная сыпь, не сопровождающаяся зудом, распространяющаяся на лицо, конечности и туловище (рис. 11). Отличительный признак – симптом «нашлепанных щек» (рис. 12).
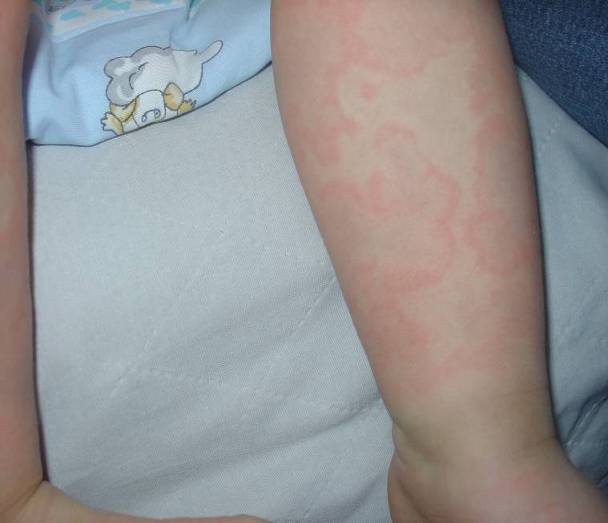
Рисунок 11 - Ребенок с парвовирусной инфекцией [8]. У мальчика 2,5 лет через 2 недели после легкой ОРВИ появилась яркая эритема на щеках и «кружевная» сыпь на конечностях и туловище. Общее самочувствие не страдает.
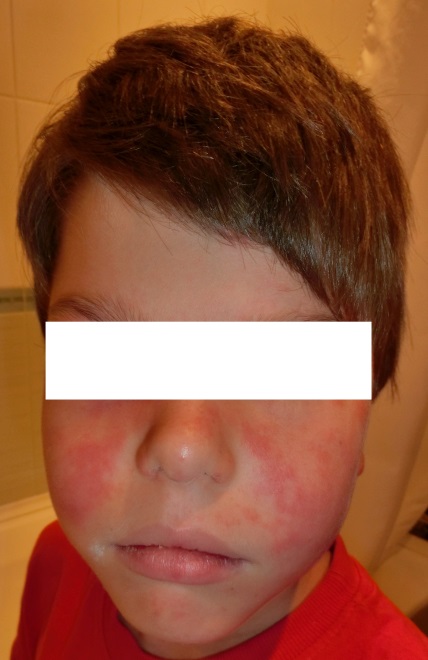
Рисунок 12 - Ребенок с парвовирусной инфекцией. Симптом «нашлепанных» щек
Лекарственная экзантема. Многие лекарственные препараты (табл. 8) способствуют развитию так называемой лекарственной экзантемы.
Таблица 8 - Этиологические факторы лекарственной экзантемы [7].
|
Группа препаратов |
Препараты (примеры) |
|
Антибиотики и препараты химиотерапии |
Ампициллин, амоксициллин, цефалоспорины, ко-тримоксазол, налидиксовая кислота, блеомицин |
|
Противосудорожные препараты и нейролептики |
Карбамазепин, хлорпромазин, фенитоин |
|
Нестероидные противовоспалительные препараты |
Напроксен, пироксикам |
|
Другие лекарства |
Ингибиторы ангиотензинпревращающего фермента, пеницилламин, препараты золота |
В педиатрической практике наиболее часто врач имеет дело с «результатом» лечения некоторых заболеваний, чаще - вирусных инфекций антибактериальными препаратами. Точный учет времени появления высыпаний при сборе анамнеза – основа дифференциальной диагностики лекарственной экзантемы: высыпания появляются, как правило, на 6-10 день от начала терапии, а иногда и гораздо позже – на 3-4-ой неделе (в случае карбамазепина) [7]. Наиболее часто лекарственную экзантему у детей можно наблюдать при инфекционном мононуклеозе, в терапии которого необоснованно используются аминопенициллины (рис. 13). При инфекции вируса герпеса 6 типа наблюдаются тяжелые реакции гиперчувствительности на карбамазепин, что носит название DRESS-синдром («drug rash + eosinophilia + systemic symptomps» = лекарственная сыпь + эозинофилия + системные симптомы).
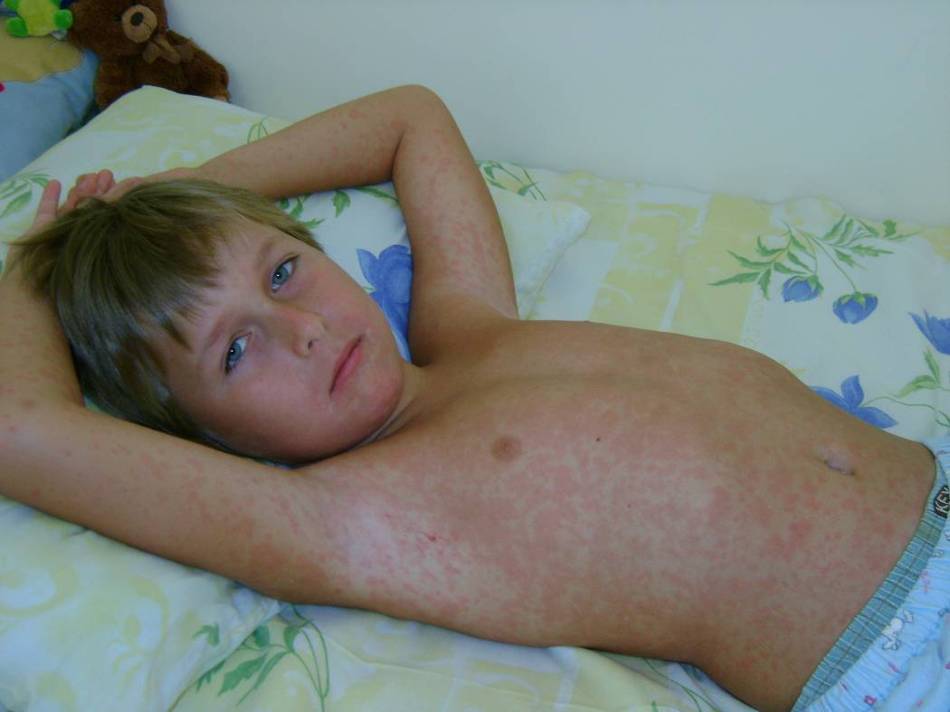

Рисунок 13 - Лекарственная экзантема на амоксициллин.
Ниже приведены заболевания, требующие дифференциальной диагностики с крапивницей с использованием специфических методов диагностики и консультации соответствующих специалистов (ревматолог, дерматовенеролог, аллерголог-иммунолог, пульмонолог, гематолог):
-
Лекарственная экзантема
-
Наследственный ангиоотек
-
Семейная холодовая крапивница
-
Уртикарный васкулит
-
Пигментная крапивница/мастоцитоз
-
Системная красная волчанка
-
Дерматомиозит
-
«Смешанные заболевания соединительной ткани»
-
Юношеский идиопатический артрит
-
Аутовоспалительный синдром (семейная средиземноморская лихорадка, TRAPS, гипер-IgD-синдром)
-
Гранулематоз Вегенера
-
Синдром Чарджа-Стросса
-
Узелковый полиартериит
3. Лечение
3.1 Консервативное лечение
Основной принцип лечения - исключение контакта с причинным, провоцирующим фактором (если он известен) и ингибиция тучных клеток.
Лечение крапивницы можно разделить на несколько ступеней (Приложение Г8.)
-
В качестве препаратов первой линии рекомендовано использовать неседативные антигистаминные средства II поколения - Н1-АГ
(Сила рекомендаций - 1; уровень достоверности доказательств - А)
Комментарии:
-
Дезлоратадин: у детей с 6 мес. до 1 года по 2 мл, с 1 года до 5 лет по 1,25 мг (2,5 мл), с 6 до 11 лет по 2,5 мг (5 мл) 1 раз в сутки в форме сиропа, старше 12 лет — 5 мг (1 таблетка или 10 мл сиропа) 1 раз в сутки.
-
Левоцетиризин: детям старше 6 лет — в суточной дозе 5 мг (1 т.), детям в возрасте от 2 до 6 лет — 2,5 мг/сут в форме капель.
-
Лоратадинж,вк: применяют у детей старше 2 лет. Детям с массой тела менее 30 кг препарат назначают по 5 мг 1 раз в сутки, детям с массой тела более 30 кг — по 10 мг 1 раз в сутки.
-
Рупатадина фумарат применяют у детей старше 12 лет, рекомендуемая доза составляет 10 мг 1 раз/сут.
-
Фексофенадин применяют у детей 6–12 лет по 30 мг 1 раз в сутки, старше 12 лет — 120–180 мг 1 раз в сутки.
-
Цетиризинж: детям в возрасте от 6 до 12 мес. по 2,5 мг 1 раз в день, детям от 1 года до 6 лет назначают по 2,5 мг 2 раза в день или 5 мг 1 раз в день в виде капель, детям старше 6 лет — по 10 мг (1 т.) однократно или по 5 мг 2 раза в день.
-
При отсутствии особых показаний у пациентов с крапивницей не рекомендовано применение седативных антигистаминных препаратов I поколения
Детям в возрасте до 6 мес, учитывая отсутствие зарегистрированных к применению Н1-АГ II поколения, кратким курсом может быть назначен диметинден (режим дозирования пациентам от 1 мес. до 1 года по 3–10 капель на прием 3 раза в сутки).
-
При сохранении симптомов более 2 недель дозу антигистаминного препарата II поколения Н1-АГ рекомендуется увеличить в 2 раза (вторая линия терапии).
(Сила рекомендаций - 2; уровень достоверности доказательств - С)
-
В случае, если симптомы сохраняются 1-4 недели, рекомендуется перейти к 3-й линии терапии, которая предусматривает использование омализумаба
(Сила рекомендаций - 1; уровень достоверности доказательств - А)
или циклоспорина А
(Сила рекомендаций - 1; уровень достоверности доказательств - А)
или монтелукаста
(Сила рекомендаций - 2; уровень достоверности доказательств - С)
в дополнение к антигистаминным препаратам II поколения.
-
Пациентам 12 лет и старше с хронической идиопатической крапивницей, резистентной к терапии антигистаминными препаратами, рекомендуется назначать омализумаб в дозировке 300 мг/4 недели подкожно
(Сила рекомендаций - 1; уровень достоверности доказательств - А)
Комментарии: максимальный эффект достигается через 12 недель лечения, длительность курса зависит от достигнутого эффекта.
-
При тяжелом течении крапивницы, распространенном уртикарном поражении, особенно в сочетании с отеком Квинке, для купирования острых проявлений рекомендовано назначение кратковременного курса глюкокортикостероидов (ГКС).
(Сила рекомендаций - 2; уровень достоверности доказательств - С)
Комментарии: в случае тяжелого течения крапивницы, при развитии ангионевротического отека, возможно назначение преднизолона 1-2 мг/кг/сут (не более 50 мг/сут) обычно длительностью 3-7 сут. Постепенной отмены ГКС при коротком курсе терапии не требуется.
-
При развитии симптомов острой сердечно-сосудистой недостаточности рекомендовано незамедлительное введение эпинефрина.
Комментарии: при развитии симптомов острой сердечно-сосудистой недостаточности необходимо введение эпинефрина 0,01 мг/кг внутримышечно (обычно 1-0,3 мл).
-
В отсутствии омализумаба, пациентам с длительной, резистентной к терапии антигистаминными препаратами хронической крапивницей возможно назначение циклоспорина А
(Сила рекомендаций - 1; уровень достоверности доказательств - А)
Комментарии: диапазон начальной дозы — 2,5–5 мг/кг/сут в 2 приема. Если начальная доза 2,5 мг/кг/сут не позволяет достичь удовлетворительного ответа в течение 2 нед, суточную дозу увеличивают до максимальной — 5 мг/кг. После достижения удовлетворительного ответа дозу постепенно снижают и, если возможно, препарат отменяют. При возникновении рецидива проводят повторный курс. Несмотря на то, что 8-недельного курса лечения может быть достаточно, было показано, что терапия продолжительностью до 1 года эффективна и хорошо переносится. Назначается при условии обязательного мониторирования концентрации мочевины, магния, креатинина сыворотки крови и АД.
Использование в терапии препаратов, не разрешенных к применению у детей согласно Инструкции, осуществляется только с разрешения Локального этического комитета медицинской организации, при наличии информированного согласия родителей/законных представителей и ребенка в возрасте старше 14 лет.
-
В качестве терапии 3 линии возможно назначение монтелукаста.
(Сила рекомендаций - 2; уровень достоверности доказательств - С)
Комментарии: эффективность и безопасность монтелукаста доказана при лечении крапивницы. Препарат назначают детям с 2 лет до 5-ти лет в дозе 4 мг/сутки, от 6 до 14 лет – 5 мг/сутки, старше 15 лет – 10 мг/сутки.
Использование в терапии препаратов, не разрешенных к применению у детей согласно Инструкции, осуществляется только с разрешения Локального этического комитета медицинской организации, при наличии информированного согласия родителей/законных представителей и ребенка в возрасте старше 14 лет
-
В случае выраженного, интенсивного зуда, влияющего на активность и сон, рекомендовано назначение анксиолитической терапии: гидроксизина гидрохлорида 1-2 мг/кг, разделенных на несколько приемов, на несколько (3-5) дней.
-
Препараты местного действия назначать только по решению врача-аллерголога.
3.2 Хирургическое лечение
Не требуется
3.3 Режим и диета
-
Рекомендуется соблюдение гипоаллергенной диеты с исключением предполагаемых (анамнестически или подтвержденных лабораторно) и облигатных аллергенов, пищевых добавок, натуральных салицилатов, неидентифицированных ароматических субстанций в продуктах и напитках.
Комментарии: устранение из рациона пищевого аллергена приводит к улучшению через 24-48 ч. При псевдоаллергической реакции улучшение на фоне гипоаллергенной диеты наступает через 2-3 недели. Диета может быть эффективна и при хронической крапивнице.
Строгую элиминационную диету отменяют в случае ее неэффективности в течение 1-2 месяцев.
-
У пациентов с крапивницей рекомендуется замена принимаемых препаратов со свойствами гистаминолибераторов на ЛС других классов.
Комментарии: следует исключить прием ацетилсалициловой кислоты и других НПВП (у больных с доказанной непереносимостью НПВП, у остальных пациентов с крапивницей – в период обострения заболевания).
-
Рекомендовано устранение или уменьшение воздействия физических факторов, вызывающих обострение крапивницы.
Комментарии: в случае замедленной крапивницы от давления и дермографической крапивницы отказаться от тесной одежды, от переноса тяжелых грузов, избегать длительных пеших походов и т.п.
-
Рекомендуется избегать условий, при которых возникает переохлаждение: слишком легкая одежда, употребление холодных напитков, пищи, длительное пребывание на холоде.
-
При солнечной крапивнице рекомендуется избегать прямого воздействия солнца, ношения открытой одежды, отказаться от отдыха в регионах с высокой инсоляцией.
4. Реабилитация
Обычно не требуется
5. Профилактика и диспансерное наблюдение
5.1 Профилактика
Уменьшение частоты и продолжительности обострений аллергической крапивницы достигается с помощью наиболее эффективных и безопасных лекарственных средств, а также элиминацией аллергенов и при соблюдении диеты.
При физической или иной индуцируемой крапивнице рекомендации охранительного режима помогают снизить риск развития обострений и возникновения новых элементов.
5.2 Ведение пациентов
Эпизод острой крапивницы без дальнейшего рецидивирования обычно не требует углубленного обследования; детей наблюдает в амбулаторно-поликлинических условиях врач-педиатр, по показаниям проводятся консультации специалистов.
Детей с хронической крапивницей наблюдает в амбулаторных условиях врач аллерголог-иммунолог (либо дерматолог, кратность – 1 раз в 3-6 мес вне обострения). Комплексное обследование с динамическим контролем состояния, консультации других специалистов по показаниям проводятся детям 1 раз в 6-12 мес, в зависимости от степени тяжести и характера течения процесса по показаниям амбулаторно / в дневном стационаре.
Каждый врач должен информировать родителей о характере заболевания и всех рисках, связанных с обострением состояния, обеспечить индивидуальным планом и памяткой с четко разработанным, кратким алгоритмом действий. Крайне важно обучить родителей, родственников, учителей и, при возможности, ребенка, правильной тактике действий, особенно, в случае риска развития жизнеугрожающего состояния.
Целесообразным является введение в практику «паспорта аллергика» с указанием краткой информации о возможных реакциях и способах их купирования, а также проведение коллективных обучающих занятий в рамках «Аллерго-школы».
В случае хронической или рецидивирующей крапивницы рекомендовано использовать Индекс активности крапивницы 7 (UAS7) для оценки течения болезни, контроля симптомов и эффективности терапии.
-
Тяжелые формы острой крапивницы и АО в области гортани с риском асфиксии.
-
Крапивница, сопровождающая анафилаксию.
-
Тяжелые формы обострения хронической крапивницы и АО, торпидные к амбулаторному лечению.
Длительность стационарного этапа оказания медицинской помощи детям при крапивнице (в том числе в условиях дневного пребывания) зависит от степени тяжести состояния пациента, нозологической формы крапивницы, скорости и степени достижения клинического эффекта терапии и может составлять в среднем от 7 до 14 койко-дней.
6. Дополнительная информация, влияющая на течение и исход заболевания
6.1 Исходы и прогноз
В целом, прогноз при крапивнице благоприятный. У большинства пациентов клинические проявления со временем уменьшаются.
Однако, крапивница у детей всегда требует пристального внимания, и любому врачу следует помнить следующее:
-
При острой крапивнице, сопровождающей анафилактическую реакцию, отсутствие медицинской помощи и промедление в ее оказании может оказаться фатальным.
-
При холодовой крапивнице после купания в холодной воде пациент может погибнуть вследствие системных проявлений (падение артериального давления, удушье).
-
Отек гортани без оказания помощи фатален.
-
Для хронической крапивницы характерно волнообразное течение без прогрессирующего ухудшения.
-
Острая спонтанная крапивница в большинстве случае остается единственным эпизодом в жизни пациента.
Критерии оценки качества медицинской помощи
Список литературы
-
Pite H, Wedi B, Borrego LM, Kapp A, Raap U. Management of childhood urticaria: current knowledge and practical recommendations. Acta Derm Venereol. 2013 Sep 4;93(5):500-8.
-
Sackesen C, Sekerel BE, Orhan F, Kocabas CN, Tuncer A, Adalioglu G. The etiology of different forms of urticaria in childhood. Pediatr Dermatol., 2004, v.21(2), p.102–8.
-
Аллергия у детей: от теории — к практике. Под ред. Л.С. Намазовой-Барановой. Союз педиатров России, 2010–2011. 668 с.
-
Аллергология и иммунология (Клинические рекомендации для педиатров). Под ред. А.А. Баранова и Р.М. Хаитова. 3-е изд., испр. и доп. М.: Союз педиатров России, 2011. 256 с.
-
Колхир П.В. Крапивница и ангиоотек / П.В. Колхир. – М.: Практическая медицина, 2012. – 364 с.
-
Kaplan AP. Urticaria and angioedema. In: Middleton"s Allergy: Principles and practice, 7th, Adkinson NF, Bochner BS, Busse WW, et al. (Eds), Mosby, St Louis, MO 2009. Vol 2, p.1063.
-
Петер Г. Хегер. Детская дерматология / Петер Г. Хегер. – М.: Издательство Панфилова / Бином. Лаборатория знаний, 2013. – 634 с.
-
Федеральные клинические рекомендации по диагностике и лечению крапивницы. – М.: Российская ассоциация аллергологов и клинических иммунологов, 2015. – 34с.
-
- Zuberbier EAACI/GA2LEN/EDF/WAO Guideline for the definition, classification, diagnosis, and management of urticaria: the 2013 reversion and update/ T. Zuberbier, W. Aberer, R. Asero et al. // Allergy 2014: 69: 868–887.
-
Баранов А. А., Таточенко В. К., Бакрадзе М. Д. Лихорадочные синдромы у детей. М.: Союз педиатров России. 2011, 208 с.
Приложение А1. Состав рабочей группы
Баранов А.А. акад. РАН, д.м.н., профессор, Председатель Исполкома Союза педиатров России.
Намазова-Баранова Л.С., чл.-корр. РАН, д.м.н., профессор, заместитель Председателя Исполкома Союза педиатров России.
Хаитов Р.М. акад. РАН, Президент Российской ассоциации аллергологов и клинических иммунологов (РААКИ).
Ильина Н.И. профессор, д.м.н., Первый вице-президент, генеральный директор РААКИ
Курбачева О.М. профессор, д.м.н., член РААКИ
Новик Г.А. профессор, д.м.н., член Союза педиатров России
Петровский Ф.И. профессор, д.м.н., член Союза педиатров России
Вишнева Е.А., к.м.н., член Союза педиатров России
Алексеева А.А., к.м.н., член Союза педиатров России
Селимзянова Л.Р., к.м.н., член Союза педиатров России
Петровская М.И., член Союза педиатров России
Авторы подтверждают отсутствие финансовой поддержки/конфликта интересов, который необходимо обнародовать.
Приложение А2. Методология разработки клинических рекомендаций
Методы, используемые для сбора/селекции доказательств: поиск в электронных базах данных.
Описание методов, использованных для оценки качества и силы доказательств: доказательной базой для рекомендаций являются публикации, вошедшие в Кохрейновскую библиотеку, базы данных EMBASE, MEDLINE и PubMed. Глубина поиска - 5 лет.
Методы, использованные для оценки качества и силы доказательств:
-
консенсус экспертов;
-
оценка значимости в соответствии с рейтинговой схемой.
Методы, использованные для анализа доказательств:
-
обзоры опубликованных мета-анализов;
-
систематические обзоры с таблицами доказательств.
Описание методов, использованных для анализа доказательств
При отборе публикаций, как потенциальных источников доказательств, использованная в каждом исследовании методология изучается для того, чтобы убедиться в ее валидности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что в свою очередь, влияет на силу рекомендаций.
Для минимизации потенциальных ошибок каждое исследование оценивалось независимо. Любые различия в оценках обсуждались всей группой авторов в полном составе. При невозможности достижения консенсуса привлекался независимый эксперт.
Таблицы доказательств: заполнялись авторами клинических рекомендаций.
Методы, использованные для формулирования рекомендаций: консенсус экспертов.
Экономический анализ
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидации рекомендаций
-
Внешняя экспертная оценка.
-
Внутренняя экспертная оценка.
Описание метода валидации рекомендаций
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых, прежде всего, попросили прокомментировать, насколько доступна для понимания интерпретация доказательств, лежащая в основе рекомендаций.
От врачей первичного звена (аллергологов-иммунологов) получены комментарии в отношении доходчивости изложения данных рекомендаций, а также их оценка важности предлагаемых рекомендаций, как инструмента повседневной практики.
Все комментарии, полученные от экспертов, тщательно систематизировались и обсуждались членами рабочей группы (авторами рекомендаций). Каждый пункт обсуждался в отдельности.
Консультация и экспертная оценка
Проект рекомендаций был рецензирован независимыми экспертами, которых, прежде всего, попросили прокомментировать доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Рабочая группа
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
Основные рекомендации
Сила рекомендаций (1-2) на основании соответствующих уровней доказательств (А-С) и приводятся при изложении текста рекомендаций.
Таблица П1 - Схема для оценки уровня рекомендаций
|
Степень достоверности рекомендаций |
Соотношение риска и преимуществ |
Методологическое качество имеющихся доказательств |
Пояснения по применению рекомендаций |
|
1А Сильная рекомендация, основанная на доказательствах высокого качества |
Польза отчетливо превалирует над рисками и затратами, либо наоборот |
Надежные непротиворечивые доказательства, основанные на хорошо выполненных РКИ или неопровержимые доказательства, представленные в какой-либо другой форме. Дальнейшие исследования вряд ли изменят нашу уверенность в оценке соотношения пользы и риска. |
Сильная рекомендация, которая может использоваться в большинстве случаев у преимущественного количества пациентов без каких-либо изменений и исключений
|
|
1В Сильная рекомендация, основанная на доказательствах умеренного качества |
Польза отчетливо превалирует над рисками и затратами, либо наоборот |
Доказательства, основанные на результатах РКИ, выполненных с некоторыми ограничениями (противоречивые результаты, методологические ошибки, косвенные или случайные и т.п.), либо других веских основаниях. Дальнейшие исследования (если они проводятся), вероятно, окажут влияние на нашу уверенность в оценке соотношения пользы и риска и могут изменить ее. |
Сильная рекомендация, применение которой возможно в большинстве случаев |
|
1С Сильная рекомендация, основанная на доказательствах низкого качества |
Польза, вероятно, будет превалировать над возможными рисками и затратами, либо наоборот |
Доказательства, основанные на обсервационных исследованиях, бессистемном клиническом опыте, результатах РКИ, выполненных с существенными недостатками. Любая оценка эффекта расценивается как неопределенная. |
Относительно сильная рекомендация, которая может быть изменена при получении доказательств более высокого качества |
|
2А Слабая рекомендация, основанная на доказательствах высокого качества |
Польза сопоставима с возможными рисками и затратами
|
Надежные доказательства, основанные на хорошо выполненных РКИ или подтвержденные другими неопровержимыми данными. Дальнейшие исследования вряд ли изменят нашу уверенность в оценке соотношения пользы и риска. |
Слабая рекомендация. Выбор наилучшей тактики будет зависеть от клинической ситуации (обстоятельств), пациента или социальных предпочтений. |
|
2В Слабая рекомендация, основанная на доказательствах умеренного качества |
Польза сопоставима с рисками и осложнениями, однако в этой оценке есть неопределенность. |
Доказательства, основанные на результатах РКИ, выполненных с существенными ограничениями (противоречивые результаты, методологические дефекты, косвенные или случайные), или сильные доказательства, представленные в какой-либо другой форме. Дальнейшие исследования (если они проводятся), скорее всего, окажут влияние на нашу уверенность в оценке соотношения пользы и риска и могут изменить ее. |
Слабая рекомендация. Альтернативная тактика в определенных ситуациях может явиться для некоторых пациентов лучшим выбором. |
|
2С Слабая рекомендация, основанная на доказательствах низкого качества |
Неоднозначность в оценке соотношения пользы, рисков и осложнений; польза может быть сопоставима с возможными рисками и осложнениями. |
Доказательства, основанные на обсервационных исследованиях, бессистемного клинического опыта или РКИ с существенными недостатками. Любая оценка эффекта расценивается как неопределенная. |
Очень слабая рекомендация; альтернативные подходы могут быть использованы в равной степени. |
Приложение А3. Связанные документы
Порядки оказания медицинской помощи: Приказ Министерства здравоохранения и социального развития РФ от 16 апреля 2012 г. N 366н "Об утверждении Порядка оказания педиатрической помощи"
Критерии качества специализированной медицинской помощи детям при крапивнице
Приложение Б. Алгоритмы ведения пациента
Пациент с симптомами крапивницы

Диагностика


Консультация профильного специалиста
 НЕТ
НЕТ
 ДА
ДА
Терапия в амбулаторных условиях
ДА
Терапия в условиях стационара


НЕТ

Диспансерное наблюдение
Приложение В. Информация для пациентов
Крапивница - часто встречающееся заболевание, которое проявляется возникновением кожной сыпи в виде волдырей, напоминающих ожог крапивы. При появлении волдырей возникает зуд, могут появляться красные пятна. Отличительным признаком крапивницы является то, что «жизнь» волдыря на коже - не более 24 часов, затем он угасает, но может появиться в другом месте. Крапивница не является заразным заболеванием и не передается от человека к человеку.
Многие люди, испытав крапивницу, в случае ее быстрого исчезновения не обращаются к врачу. И очень зря! Ведь появление крапивницы - сигнал организма о его неправильной работе.
Как правило, данное заболевание имеет аллергическую природу. Его может вызвать как любой продукт питания, так и прием лекарства или использование какого-нибудь средства гигиены, а также холод или солнечные лучи. Нередки ситуации, когда крапивница возникает на нервной почве, после переживаний или умственного перенапряжения. Но бывают случаи, когда крапивница мучает человека постоянно, и, несмотря на все современные способы диагностики, причину высыпаний так и не удается установить.
Течение крапивницы, частоту и продолжительность ее обострений можно контролировать с помощью медикаментозной терапии
Как жить с крапивницей?
При крапивнице, причиной которой является аллергия на продукты питания необходимо соблюдение гипоаллергенной диеты.
-
Исключите из рациона питания продукт/продукты, которые предположительно вызывают аллергию и/или причинно-значимые аллергены выявленные при аллергологическом обследовании. Срок исключения продуктов определяется индивидуально лечащим врачом.
-
При невозможности определения причинно-значимого аллергена соблюдайте диету с исключением продуктов с повышенной аллергенной активностью, содержащих искусственные пищевые добавки (красители, консерванты, эмульгаторы), блюда со свойствами неспецифических раздражителей желудочно-кишечного тракта. Данная диета также предусматривает щадящую кулинарную обработку, при этом блюда готовятся на пару, отвариваются, запекаются.
Исключаются:
-
бульоны, острые, соленые, жареные блюда, копчености, пряности, колбасные изделия (вареная и копченая колбасы, сосиски, сардельки, ветчина), печень, рыба, икра, морепродукты, яйца, острые и плавленые сыры, майонез, кетчуп, горчица, хрен, тугоплавкие жиры и маргарин;
-
редька, редис, щавель, шпинат, томаты, болгарский перец, квашеная капуста, соленые и маринованные огурцы, а также - дыня, арбуз, грибы, орехи, фрукты и ягоды красной и оранжевой окраски (цитрусовые, земляника, клубника, малина, абрикосы, персики, гранаты, виноград, облепиха, киви, ананас), кунжут, мак, семена подсолнечника;
-
газированные фруктовые напитки, квас, кофе, какао, кисели, мед, шоколад, карамель, мороженое, зефир, пастила, торты, кексы, свежая выпечка, жевательная резинка.
Для ежедневного употребления рекомендуются: овсяные, рисовые и гречневые каши, кисломолочные продукты без добавок (с учетом индивидуальной переносимости), картошка, кабачки, любые виды капусты, зеленые яблоки и груши, нежирное мясо (говядина, свинина, кролик, индейка, конина)
У детей до 3-х лет часто основным причинно-значимым аллергеном является белок коровьего молока. Выраженными аллергенными свойствами обладает и молоко других млекопитающих, например козы.
-
Ведите пищевой дневник
-
Внимательно изучайте состав продуктов
-
При аллергии на пыльцу растений не используйте косметику и средства гигиены на основе растительных компонентов, помните о «перекрестной аллергии»
|
Имеется аллергия на пыльцу: |
Следует ожидать аллергию на |
||
|
пыльцу, листья, стебли растений: |
растительные, пищевые продукты: |
лекарственные растения: |
|
|
березы |
лещина, ольха, яблоня |
березовый сок, яблоки, черешня, слива, персики, лесные орехи, морковь, сельдерей, картофель, киви |
березовый лист (почки), ольховые шишки |
|
злаковых трав |
|
пищевые злаки (овес, пшеница, ячмень и др.), щавель |
все злаковые травы |
|
полыни |
георгин, ромашка, одуванчик, подсолнечник |
цитрусовые, цикорий, подсолнечное семя (масло, халва), мед |
полынь, ромашка, календула, череда, девясил, мать-и-мачеха |
|
лебеды |
|
свекла, шпинат |
|
|
амброзии |
подсолнечник, одуванчик |
подсолнечное семя (масло, халва), дыня, бананы |
|
? При аллергии на домашних животных: откажитесь от содержания животных в доме, не посещайте дома, где есть домашние животные, откажитесь от посещений цирков, зоопарков, ферм.
? При аквагенной крапивнице избегайте частого и длительного мытья, не используйте слишком горячую и слишком холодную воду.
? Выбирайте одежду из натуральных материалов: хлопка, льна, шелка. Не носите синтетическую одежду.
? При дермографической крапивнице и крапивнице от давления: не носите одежду с тугими резинками, воротниками и поясами; избегайте давления на кожу; не сидите нога на ногу; не используйте жесткие мочалки и полотенца.
? При холинергической крапивнице: избегайте физических нагрузок.
? Не допускайте потливости. Ее может спровоцировать жаркая погода, одежда не по погоде, интенсивные физические нагрузки. Не допускайте перегревания и переохлаждения.
? Не загорайте на открытом солнце. Используйте специальные защитные кремы: при солнечной крапивнице - солнцезащитные, при холодовой крапивнице - защитные кремы при низкой температуре.
Ответственно отнеситесь к лечению крапивницы:
? Не занимайтесь самолечением.
? Ведите дневник обострений и ремиссий - записывайте, как часто, когда и при каких обстоятельствах возникают обострения крапивницы. Так же, отмечайте в каких обстоятельствах и при каком лечении возникла ремиссия, ее продолжительность. Это поможет вам и вашему врачу понять, правильно ли определен аллерген и эффективность терапии.
? При сочетании крапивницы с отеком Квинке всегда носите с собой препараты для оказания первой помощи.
При соблюдении всех этих правил вы сможете максимально снизить риск возникновения осложнений, уменьшите частоту и длительность обострений и увеличите время ремиссии.
Приложение Г.
Приложение Г1. Основные вопросы при сборе анамнеза при крапивнице
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1 В данном случае крапивница не является непосредственно заболеванием, и ее следует расценивать как симптом основного заболевания
Приложение Г2. Вопросы для определения аллергического характера крапивницы
|
|
|
|
|
Приложение Г3. Оценка активности крапивницы в баллах для определения степени тяжести ее течения по шкале UAS7
|
Степень |
Количество волдырей |
Кожный зуд |
|
0 |
Отсутствуют |
Отсутствуют |
|
1 |
Малое (< 20 волдырей за 24 часа) |
Слабый (имеется, но не беспокоит) |
|
2 |
Умеренное (20-50 волдырей за 24 часа) |
Умеренный (беспокоит, но не оказывает существенного влияния на повседневную деятельность или сон) |
|
3 |
Большое (> 50 волдырей за 24 часа или большая поверхность, состоящая из волдырей) |
Сильный (выраженный зуд, значительно влияет на повседневную деятельность и/или сон) |
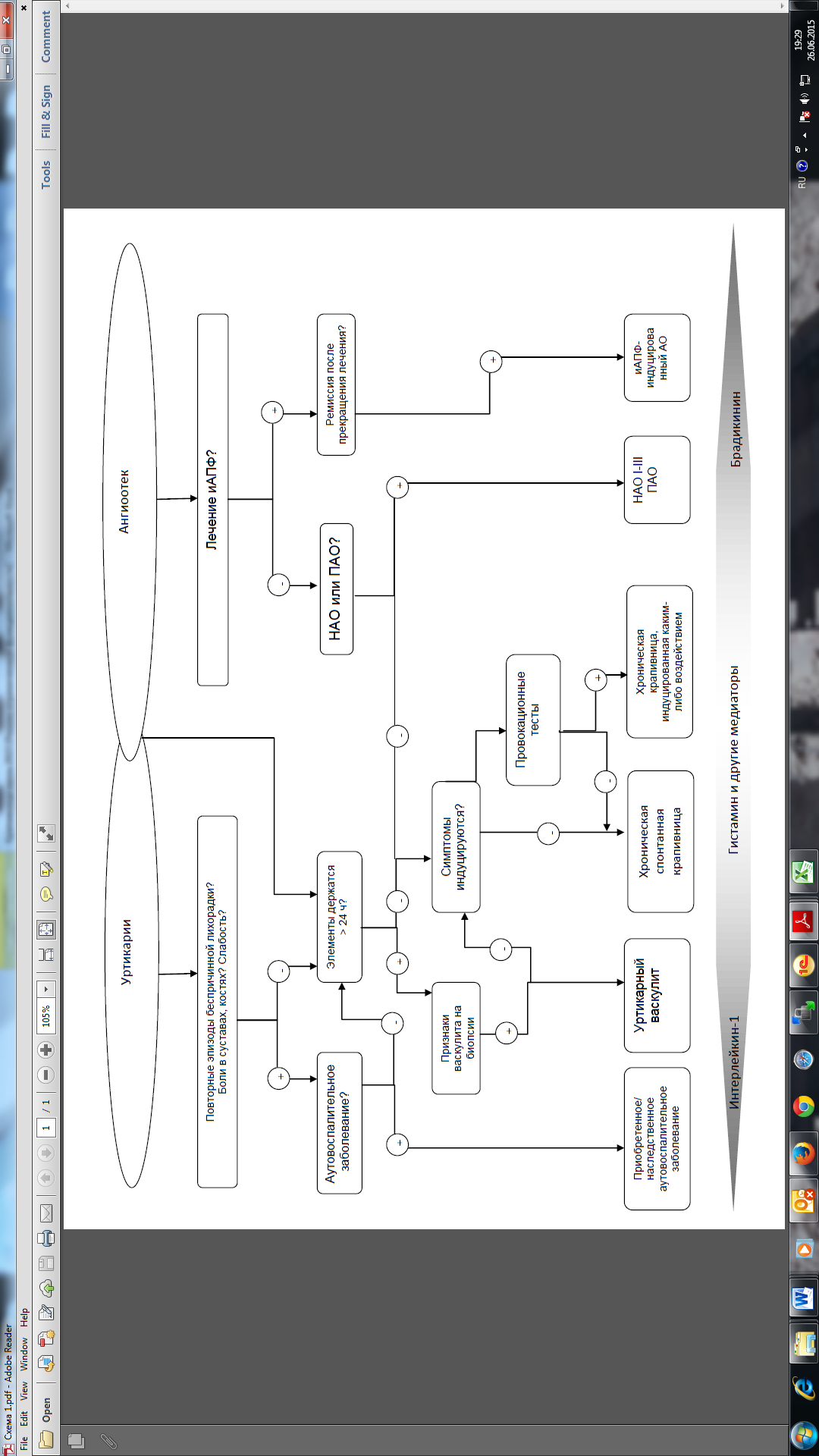
Приложение Г4. Алгоритм дифференциальной диагностики заболеваний, сопровождающихся наличием волдырей и/или ангиоотеков
Приложение Г5. Ключевые вопросы для подтверждения/исключения васкулита у пациентов
|
Уртикарии существуют более 24 часов? |
|
Для высыпаний более характерны жжение и боль, чем зуд? |
|
Остаются ли на коже резидуальные геморрагии, пурпура, гиперемия? |
|
Есть ли у пациента другие симптомы заболевания, например, повышение температуры, артралгия, недомогание? |
Приложение Г6. Диагностические тесты при физической и других типах крапивницы.
|
Тип |
Подтип |
Обязательное диагностическое обследование |
Расширенное диагностическое обследование |
|
Физическая крапивница |
Холодовая контактная |
Аппликация кубика льда в область предплечья на 2-5 минут Выполнение физических упражнений в течение 5 минут на холоде (4?С) для диагностики холодовой холинергической крапивницы. Пребывание в холодной комнате без одежды в течение 5-7 минут для диагностики системной холодовой крапивницы. При сопутствующем дермографизме нужно провести модифицированный тест: погрузить предплечье в холодную воду на 2-5 минут. |
Клинический анализ крови, СРБ, криопротеины |
|
Замедленная крапивница от давления |
Тест с давлением |
Не показано |
|
|
Тепловая контактная |
Тепловой провокационный тест |
Не показано |
|
|
Солнечная крапивница |
УФ и видимый свет разный длины волны |
Исключить другие фотодерматозы, в т.ч. фотосенсибилизацию на фоне приема некоторых антибиотиков (например, ципрофлоксацина) и солнцезащитных кремов |
|
|
Дермографическая крапивница |
Вызвать дермографизм |
Клинический анализ крови, СРБ |
|
|
Другие типы |
Аквагенная крапивница |
Приложить влажную ткань, смоченную водой температуры тела, на 10-20 минут |
Не показано |
|
Холинергическая крапивница |
Физическая нагрузка и горячая ванна (40-45?С) на 10-20 минут |
Не показано |
|
|
Контактная крапивница |
Патч- или прик-тесты |
Не показано |
|
|
Анафилаксия/крапивница, провоцируемая физической нагрузкой |
Физическая нагрузка с или без пищевых продуктов в зависимости от данных анамнеза |
Не показано |
Приложение Г7. Тест с аутологичной сывороткой
У пациентов с аутореактивной (аутоиммуной) крапивницей (в случаях присутствия анти-Fc?RI или анти-IgE аутоантител) он показывает высокую чувствительность и специфичность (65 - 81% и 71 - 78%, соответственно), подтверждая ее аутоиммунный генез. Интерпретация положительного теста с аутологичной сывороткой заключается в фиксировании волдырей, образовавшихся при высвобождении медиаторов тучных клеток и/или при прямом их воздействии на сосуды кожи.
Данная проба проводится аллергологом-иммунологом, в условиях аллергологического отделения / кабинета в амбулаторно-поликлинических условиях или в стационаре.
Методика проведения внутрикожной пробы с аутосывороткой следующая. Кровь забирают в стерильных условиях из кубитальной вены в пробирку, оставляют при комнатной температуре на 30 минут, после чего центрифугируют в течение 10 минут при режиме 400 - 500 g. Приготовленная сыворотка сразу используется для постановки пробы. Тест проводится на сгибательной поверхности предплечья, исключая запястья и места, где в предыдущие 48 ч. имелись волдыри (участки кожи, рефрактерные к дальнейшей активации тучными клетками). Расстояние между каждой инъекцией – не менее 3 - 5 см. После обработки кожных покровов антисептиком, вводят 50 ?l (0,05 мл) неразведенной аутологичной сыворотки внутрикожно и аналогичные объемы стерильного физиологического раствора (отрицательный контроль) и гистамина в концентрации 10 ?g/ml (положительный контроль); расстояние между каждой инъекцией – 3-5 см. Оценку результатов проводят через 30 минут. Методика теста, кроме подкожного введения может включать прик-тестирование. Тест считается положительным, если диаметр гиперемированного волдыря равен или превышает на 1,5 мм отрицательный тест – контроль, при условии, что тест с гистамином положительный.
Регулярность теста, постановка одновременно на двух руках помогают снизить риск ошибки и повышают клиническую ценность данного диагностического инструмента.
Однако, следует учесть тот факт, что диагностические тесты (как для подтверждения индуцированной формы, так и аутоиммунной) ограничены к проведению у детей вследствие отсутствия стандартизованных подходов к оценке результатов в детской практике.
Приложение Г8. Ступени лечения крапивницы
Приложение Г7. Расшифровка примечаний
…ж – лекарственный препарат, входящий в Перечень жизненно необходимых и важнейших лекарственных препаратов для медицинского применения на 2016 год (Распоряжение Правительства РФ от 26.12.2015 N 2724-р)
…вк – лекарственный препарат, входящий в Перечень лекарственных препаратов для медицинского применения, в том числе лекарственных препаратов для медицинского применения, назначаемых по решению врачебных комиссий медицинских организаций (Распоряжение Правительства РФ от 26.12.2015 N 2724-р)
29
