О рациональном выборе фармакотерапии при заболеваниях, сопровождающихся кашлем
СтатьиОпубликовано в журнале:
consilium medicum, приложение педиатрия, № 3, 2010 И.М.Косенко
Санкт-Петербургская государственная педиатрическая медицинская академия
Болезни органов дыхания являются серьезной проблемой в связи с широкой распространенностью (особенно среди детского населения) и наносимым ими экономическим ущербом как отдельным лицам, так и обществу в целом. При этом стремительно расширяющийся набор лекарственных препаратов, используемых при данных заболеваниях, создает объективные трудности в выборе адекватной тактики терапии [1].
Слизистая оболочка дыхательных путей постоянно подвергается высушивающему действию вдыхаемого воздуха. Защиту от него осуществляет трахеобронхиальный секрет, образование которого относится к обязательным условиям нормального функционирования дыхательной системы. Он покрывает поверхность слизистой оболочки респираторного тракта, увлажняет и защищает клетки эпителия. Трахеобронхиальный секрет имеет сложный состав и представляет собой смесь секрета бокаловидных клеток, клеток Кларка и подслизистых желез, транссудата плазмы, секретируемых местно белков, продуктов метаболизма подвижных клеток и вегетирующих микроорганизмов, легочного сурфактанта и клеточных элементов - альвеолярных макрофагов и лимфоцитов. В физиологических условиях трахеобронхиальный секрет содержит иммуноглобулины и неспецифические факторы защиты (лизоцим, трансферрин, опсонины и др.) и поэтому обладает бактерицидным эффектом [2, 3].
По физико-химической структуре трахеобронхиальный секрет - многокомпонентный коллоидный раствор, который состоит из двух фаз: жидкой (золь) и гелеобразной, нерастворимой. Гель имеет фибриллярную структуру и образуется преимущественно за счет синтезированных местно макромолекулярных гликопротеиновых комплексов муцинов, сцепленных дисульфидными мостиками. Золь покрывает апикальные поверхности мукоцилиарных клеток. В жидком слое толщиной 5 мкм реснички мерцательного эпителия совершают свои постоянные колебательные движения и передают свою кинетическую энергию наружному слою геля. Благодаря ритмичному "биению" ресничек слой густой слизи как бы "скользит" в бронхах и трахее по более жидкому слою в проксимальном направлении (в сторону гортани, а в носу - по направлению к глотке). Этот процесс - мукоцилиарный транспорт (клиренс) - является важнейшим механизмом, обеспечивающим очищение респираторного тракта, что является одним из основных механизмов системы местной защиты и обеспечивает барьерную, иммунную и очистительную функции дыхательной системы [4]. Очищение дыхательных путей от чужеродных частиц и микроорганизмов происходит благодаря оседанию их на слизистых оболочках и последующему выведению вместе с трахеобронхиальным секретом. Этот механизм особенно важен при гиперпродукции слизи, наблюдаемой, например, при большинстве острых респираторных инфекций.
Скорость мукоцилиарного транспорта у здорового человека колеблется от 4 до 20 мм в 1 мин. В норме за сутки транспортируется от 10 до 100 мл трахеобронхиального секрета, который, попадая в глотку, проглатывается. Скорость выведения трахеобронхиального секрета из нижних дыхательных путей зависит не только от функциональной активности мерцательного эпителия, но и от реологических свойств самого секрета. В нормальных условиях трахеобронхиальный секрет характеризуется низкой вязкостью и хорошей текучестью. Эти параметры зависят от пропорции воды и входящих в его состав гликопротеинов, состоящих из гидрофильных кислых сиаломуцинов (55%), гидрофобных нейтральных фукомуцинов (40%) и сульфомуцинов (5%). Повышение вязкости секрета может быть обусловлено нарушениями водно-электролитного тока через слизистую оболочку (например, при дегидратации и муковисцидозе), а также воспалением, сопровождающимся гиперпродукцией бокаловидными клетками бедной сиаломуцинами густой слизи [1].
Нарушение мукоцилиарного транспорта - один из основных факторов патогенеза воспалительных респираторных заболеваний. При воспалении изменяется качественный состав секрета: увеличивается синтез нейтральных и снижается продукция кислых муцинов, уменьшается содержание воды. Секрет становится вязким, что значительно ухудшает его текучесть (чем выше вязкость слизи, тем ниже скорость ее продвижения по респираторному тракту). Этому способствует и возникновение между молекулами муцинов дисульфидных мостиков и водородных, электростатических связей. Усиливается эффект гидрофобности с увеличением адгезивности. При хронических заболеваниях происходит гиперплазия бокаловидных клеток, увеличивается не только их количество, но и площадь распространения; отмечается гиперпродукция секрета. Кроме того, в результате воспаления развиваются функциональные или структурные нарушения мерцательного эпителия. Все это обусловливает нарушение мукоцилиарной активности: перистальтические движения мелких бронхов и "мерцание" реснитчатого эпителия крупных бронхов и трахеи не в состоянии обеспечить адекватный дренаж бронхиального дерева [2-5]. Застой бронхиального содержимого приводит к нарушению функции легких. Продуцируемый при острых и хронических болезнях органов дыхания вязкий секрет может вызвать бронхиальную обструкцию вследствие скопления слизи в дыхательных путях. В тяжелых случаях вентиляционные нарушения сопровождаются развитием ателектазов. Реже, при пороках развития бронхов или легких или врожденной патологии реснитчатого эпителия, нормальная эвакуация трахеобронхиального секрета оказывается нарушенной изначально.
Увеличение вязкости трахеобронхиального секрета способствует повышенной адгезии патогенных микроорганизмов на слизистых оболочках респираторного тракта; уменьшение концентрации секреторного иммуноглобулина А, интерферона, лактоферрина, лизоцима (основных компонентов местной защиты) приводит к снижению противовирусной и противомикробной защиты, что в совокупности создает благоприятные условия для размножения инфекционных агентов, которые оказывают неблагоприятное воздействие на слизистые оболочки дыхательных путей. Следовательно, нарушение дренажной функции бронхиального дерева может привести не только к вентиляционным нарушениям, но и к снижению местной иммунологической защиты дыхательных путей с высоким риском развития затяжного течения воспалительного процесса и способствовать его хронизации [1, 2, 5-8].
Когда мукоцилиарный клиренс становится неэффективным, включаются дополнительные механизмы очищения бронхов [1].
Основная рефлекторная, защитно-приспособительная реакция организма, предназначенная для выведения из дыхательных путей инородных веществ (как инфекционного, так и неинфекционного генеза) и/или патологически измененного трахеобронхиального секрета, - это кашель. Он предназначен для восстановления проходимости дыхательных путей. При раздражении чувствительных окончаний n. vagus, расположенных в органах дыхания, происходит передача нервных импульсов в кашлевой центр продолговатого мозга. В результате его возбуждения формируется ответная реакция - глубокий вдох, а затем синхронное сокращение мышц гортани, бронхов, грудной клетки, живота и диафрагмы при закрытой голосовой щели с последующим ее открытием и коротким, форсированным толчкообразным выдохом [2, 4, 9, 10].
Защитную функцию кашель может выполнять только при определенных реологических свойствах трахеобронхиального секрета. В физиологических условиях он играет лишь вспомогательную роль в процессах очищения дыхательных путей, так как основными механизмами санации являются мукоцилиарный клиренс и перистальтика мелких бронхов. При воспалительных заболеваниях, когда перистальтические движения мелких бронхов и деятельность реснитчатого эпителия крупных бронхов и трахеи не обеспечивают необходимого дренажа, кашель становится единственным эффективным механизмом санации трахеобронхиального дерева. Появление у ребенка кашля должно рассматриваться как проявление несостоятельности физиологических механизмов санации трахеобронхиального дерева [6, 11, 12].
Самые частые причины кашля - патологические изменения в органах дыхания (воспаление, инородное тело и др.). Он является одним из первых и наиболее важных симптомов при заболеваниях дыхательной системы. Подавляющее большинство случаев острого кашля обусловлено респираторными вирусными инфекциями, причем инфекционно-воспалительный процесс может локализоваться как в верхних, так и в нижних дыхательных путях [10, 11].
Однако в ряде случаев кашель может быть связан с заболеваниями других органов и систем (центральной нервной системы - ЦНС, органов средостения и др.). Он может отмечаться при невротических реакциях, психоэмоциональном напряжении и стрессе. При заболеваниях сердца, пищевода, ЛОР-органов в результате раздражения периферических рецепторов n. vagus может возникать рефлекторный кашель [1, 6, 12].
Интенсивность и характер кашля у детей варьирует варьируют в зависимости от этиологического фактора, периода заболевания и индивидуальных особенностей организма. Детальная характеристика кашля (частота, интенсивность, тембр, периодичность, болезненность, продуктивность, характер мокроты, время появления и его продолжительность и др.) наряду с уточнением анамнеза и адекватной оценкой результатов клинического обследования позволяют позволяет установить правильный диагноз и назначить адекватную терапию [9, 11-14].
Лечение кашля у детей, безусловно, следует начинать с устранения его причины. При установлении причины возникновения кашля в первую очередь должно проводиться этиотропное или патогенетическое лечение основного заболевания. При эффективном лечении болезни, сопровождающейся кашлем, он также исчезает. Противокашлевая терапия показана лишь в тех случаях, когда кашель не выполняет свою защитную функцию, т.е. не способствует очищению дыхательных путей [4, 9-11].
Эффективность терапии прежде всего зависит от правильного и своевременно установленного диагноза заболевания. Для определения возможной причины кашля при сборе анамнеза необходимо обращать внимание на [3]:
- наследственность: наличие в семье больных аллергическими заболеваниями позволяет заподозрить возможный аллергический характер кашля;
- аллергоанамнез: причиной сохранения длительного кашля может быть наличие аллергенов в окружении ребенка;
- хронические заболевания носоглотки, бронхолегочные заболевания в семье;
- гастроэнтерологические заболевания, особенно эзофагиты, гастриты, дуодениты, гастроэзофагеальный рефлюкс;
- туберкулезный анамнез - необходимо обследовать ребенка на возможность инфицирования;
- наличие в семье других детей, посещающих детские учреждения, что приводит к более частым респираторным заболеваниям;
- курение родителей и, возможно, самого пациента нередко приводит к развитию кашля, особенно в утренние часы;
- эффект проводимой терапии: важно выяснить, какие препараты и как долго назначались для лечения кашля. Низкая эффективность лечения может быть связана с неправильным диагнозом, неправильно подобранной дозой лекарства.
Патологический секрет дыхательных путей, выделяемый при кашле или отхаркивании, называют мокротой.
Продуктивный кашель связан с образованием жидкой мокроты. Разнокалиберные влажные хрипы свидетельствуют о наличии секрета в просвете бронхов. Проводные хрипы возникают при скоплении секрета в верхних дыхательных путях и исчезают при откашливании или изменении положения тела ребенка.
Неэффективный, непродуктивный сухой кашель, когда ребенок не может полностью откашлять мокроту, может быть связан с бронхоспазмом, повышенной вязкостью мокроты или сниженной мукоцилиарной активностью ресничек бронхиального дерева, слабым кашлевым рефлексом у грудных детей, слабостью дыхательной мускулатуры.
В начале острых респираторных заболеваний кашель, как правило, сухой, непродуктивный или малопродуктивный, не приводящий к эффективному отхождению мокроты и субъективно ощущающийся как мучительный, изнуряющий, навязчивый. Его особенностью является то, что такой кашель не приводит к эвакуации скопившегося в дыхательных путях секрета и не освобождает рецепторы слизистой оболочки респираторного тракта от раздражающего воздействия. При этом не происходит полноценного очищения дыхательных путей, что значительно утяжеляет течение заболевания. Непродуктивный или малопродуктивный кашель ухудшает качество жизни ребенка, приводит к нарушению сна и тяжело переносится как самим пациентом, так и окружающими. Такая симптоматика при острой респираторной инфекции обычно имеет место в первые дни болезни, и основная задача так называемой противокашлевой терапии - перевести кашель из сухого, непродуктивного, во влажный, продуктивный. Это, в конечном счете, и приводит к восстановлению проходимости дыхательных путей, устранению раздражения слизистой оболочки, прекращению кашлевого рефлекса.
Как правило, на 3-4-й день заболевания происходит увлажнение кашля, увеличение объема бронхиального секрета, но эвакуация его в этот период уже нарушена вследствие повреждения мукоцилиарного эпителия. Следовательно, при неосложненном течении острого респираторного заболевания характер кашля меняется, что требует дифференцированного подхода к его лечению [11].
Необходимо подчеркнуть, что у детей (особенно раннего возраста) кашель чаще всего обусловлен повышенной вязкостью бронхиального секрета, нарушением "скольжения" мокроты по бронхиальному дереву, недостаточной активностью мерцательного эпителия бронхов и сокращения бронхиол. Немалую роль играет недостаточный синтез сурфактанта, особенно выраженный в первые месяцы жизни. Поэтому основной целью терапии является разжижение мокроты, снижение ее адгезивности и увеличение тем самым эффективности кашля:. То есть т.е. эффективность противокашлевой терапии заключается по сути в усилении кашля при условии перевода его из сухого непродуктивного во влажный продуктивный [4, 7, 15].
Среди препаратов, влияющих на частоту, интенсивность и характер кашля, в зависимости от фармакодинамики выделяют противокашлевые, отхаркивающие и муколитические лекарственные средства (см. таблицу). При этом рациональное их применение требует строго дифференцированного подхода к каждой клинической ситуации. Выбор конкретных лекарственных средств зависит от клинических и патогенетических особенностей заболевания, индивидуальных особенностей ребенка, а также от фармакологических характеристик самих препаратов [1,4, 7, 9, 13, 14].
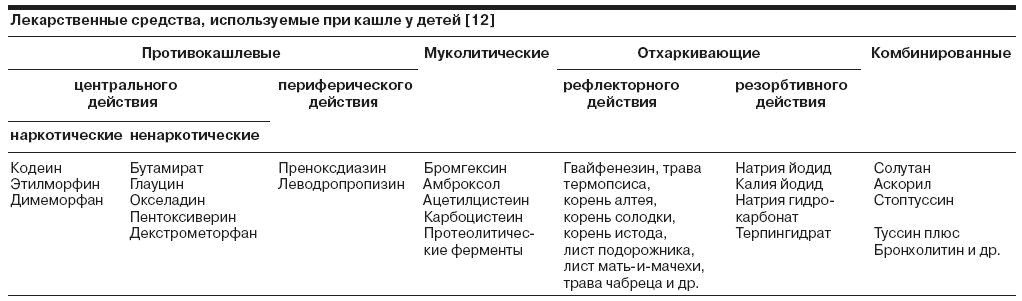
К противокашлевыми препаратам относят лекарственные средства центрального (наркотические и ненаркотические) и периферического действия. В основе механизма действия противокашлевых лекарственных средств лежит подавление кашлевого рефлекса.
При этом эффект достигается или за счет снижения чувствительности рецепторов чувствительных окончаний n. vagus, представленных в органах дыхания, или в результате угнетения кашлевого центра продолговатого мозга [16, 17]. Очевидно, что у детей необходимость в подавлении кашля с использованием истинных противокашлевых препаратов возникает крайне редко, применение их, как правило, не оправдано. Врач должен не подавлять кашель, а уметь им управлять. Недопустимо одновременное назначение противокашлевых и муколитических препаратов из-за возможного развития синдрома "заболоченных бронхов"[4, 15].
Показаниями к применению противокашлевых лекарственных средств являются те клинические состояния, при которых отмечается сухой, частый кашель, приводящий к рвоте, нарушению сна и аппетита ("мучительный", "истощающий" кашель). Поэтому при гриппе, остром ларингите, трахеите, бронхите, кашле, сухом плеврите и других заболеваниях органов дыхания, сопровождающихся "истощающим" непродуктивным кашлем, применение противокашлевых препаратов может быть целесообразным. В то же время противокашлевые препараты, независимо от их механизма действия, противопоказаны при легочных кровотечениях, бронхообструктивных состояниях и во всех случаях гиперпродукции трахеобронхиального секрета [12].
Комбинированные препараты содержат два и более компонента и более, некоторые из них включают противокашлевый препарат (Стоптуссин и др.), бронхолитик (Солутан), жаропонижающие и/или антибактериальные средства. Эти препараты надо назначать только по строгим показаниям, нередко они противопоказаны детям раннего возраста. Кроме того, в некоторых комбинированных препаратах содержатся противоположные по своему действию медикаментозные средства или субоптимальные дозы действующих веществ, что снижает их эффективность. Но, разумеется, имеются и вполне оправданные комбинации лекарственных средств.
Отхаркивающие (секретомоторные) средства длительное время были основными препаратами, применяемыми при заболеваниях, сопровождающихся кашлем. Секретомоторные препараты усиливают физиологическую активность мерцательного эпителия и перистальтические движения бронхиол, способствуя продвижению мокроты из нижних отделов дыхательных путей в верхние и ее выведению. Этот эффект обычно сочетается с усилением секреции бронхиальных желез и некоторым уменьшением вязкости мокроты. Условно препараты этой группы делят на 2 подгруппы: рефлекторного и резорбтивного действия.
Средства рефлекторного действия (препараты термопсиса, истода, алтея и других лекарственных растений, терпингидрат и др.) при приеме внутрь оказывают умеренное раздражающее действие на рецепторы слизистой оболочки желудка, что возбуждает рвотный и кашлевой центры продолговатого мозга с развитием гастро-пульмонарного рефлекса. В результате усиливается перистальтика бронхиол и активизируется продвижение мокроты из нижних отделов дыхательных путей. Действующим началом отхаркивающих средств растительного происхождения являются алкалоиды и сапонины, которые способствуют регидратации слизи за счет увеличения транссудации плазмы, усилению моторной функции бронхов и отхаркиванию за счет перистальтических сокращений бронхиальной мускулатуры, повышению активности мерцательного эпителия. Ряд препаратов обладает также резорбтивным эффектом: содержащиеся в них вещества выделяются через дыхательные пути и вызывают усиление секреции слюнных и бронхиальных желез, что увеличивает жидкий (нижний) слой секрета и, соответственно, косвенно повышает активность мерцательного эпителия. Эффект некоторых препаратов связан со стимулирующим воздействием на рвотный и дыхательный центры (термопсис). У детей раннего возраста эти препараты нужно применять с большой осторожностью, так как избыточная стимуляция рвотного и кашлевого центров может привести к аспирации, особенно если ребенок имеет поражение ЦНС. К средствам рефлекторного действия относят также препараты с преобладающей рвотной активностью (апоморфин, ликорин), оказывающие в малых дозах отхаркивающий эффект. Многие препараты этой группы входят в состав комбинированных лекарственных средств (фитосборы, микстуры и т.д.) [15].
Препараты резорбтивного действия (йодид натрия и калия, натрия гидрокарбонат и др.), всасываясь в желудочно-кишечном тракте, затем выделяются слизистой оболочкой бронхов, вызывая непосредственное разжижение (гидратацию) мокроты, увеличивая ее количество и облегчая отхаркивание. В определенной мере они также стимулируют моторную функцию мерцательного эпителия и бронхиол. Особенно активно влияют на вязкость мокроты препараты йода, которые также стимулируют расщепление белков мокроты при наличии лейкоцитарных протеаз. При применении отхаркивающих средств резорбтивного действия значительно увеличивается объем мокроты. Кроме того, они (особенно йодиды) достаточно часто вызывают аллергические реакции и, как правило, неприятны на вкус. Поэтому в последние годы препараты данной группы используются все реже.
При назначении отхаркивающих лекарственных средств необходимо выполнять следующие условия [18]:
- больной должен дополнительно к физиологической норме выпивать еще 15-20% жидкости на патологические потери;
- больному нельзя назначать препараты, обезвоживающие его организм (например, мочегонные, слабительные и т.п.);
- больному нельзя назначать препараты, тормозящие кашлевой рефлекс и накапливающие бронхиальный секрет в дыхательных путях и Н1-блокаторы I поколения, которые сгущают мокроту.
Кроме того, используя отхаркивающие средства, необходимо учитывать, что, во-первых, действие этих препаратов непродолжительно, необходимы частые приемы малых доз (каждые 2-3 ч); во-вторых, повышение разовой дозы вызывает тошноту и в ряде случаев рвоту; в-третьих, лекарственные средства этой группы могут значительно увеличить объем бронхиального секрета, который маленькие дети не в состоянии самостоятельно откашлять, что приводит к значительному нарушению дренажной функции легких и реинфицированию [4].
Так как муколитический и отхаркивающий эффекты указанных препаратов недостаточны, поиск новых эффективных средств, улучшающих отхождение мокроты, привел к созданию нового класса препаратов - муколитиков (секретолитиков). Основной терапевтический эффект муколитических лекарственных средств заключается в воздействии на гель-фазу трахеобронхиального секрета и эффективном разжижении мокроты без существенного увеличения ее количества. Поэтому показаниями для их применения являются клинические состояния, сопровождающиеся кашлем с густой, вязкой, трудно отделяемой мокротой. Муколитические препараты в подавляющем большинстве случаев являются оптимальными при лечении болезней органов дыхания у детей [2]. Муколитическая терапия является важной составной частью комплексного лечения различных бронхолегочных заболеваний, но следует учитывать, что применение муколитических средств требует достаточной гидратации больного, особенно в сочетании со щелочными ингаляциями [4,11], и должно сопровождаться использованием методов кинезитерапии (массаж, постуральный дренаж, дыхательная гимнастика).
Выбор муколитической терапии определяется характером поражения респираторного тракта. Муколитики широко используют в педиатрии при лечении заболеваний нижних дыхательных путей, как острых (трахеиты, бронхиты, пневмонии), так и хронических (хронический бронхит, бронхиальная астма, врожденные и наследственные бронхолегочные заболевания, в том числе муковисцидоз). Назначение муколитиков показано и при болезнях ЛОР-органов, сопровождающихся выделением слизистого и слизисто-гнойного секрета (риниты, синуситы) [11].
Существенное значение имеют возрастные особенности реагирования дыхательных путей на инфекционно-воспалительный или аллергический процесс. В частности, в неонатальном периоде высокая частота, затяжное и осложненное течение респираторной патологии обусловлены анатомо-физиологическими особенностями новорожденного. Одним из причинных факторов может явиться дефицит образования и выброса сурфактанта, в том числе качественный его дефицит. Кроме того, отсутствие кашлевого рефлекса у детей первых дней и недель жизни достаточно часто требует принудительного отсасывания слизи из верхних и нижних дыхательных путей, что может привести к травмированию и инфицированию слизистых оболочек. Особенностью физиологических реакций детей первых трех лет жизни является выраженная гиперпродукция и повышение вязкости слизи в сочетании с отеком слизистой оболочки бронхов, что вторично нарушает мукоцилиарный транспорт, вызывает обструкцию бронхов, способствует развитию инфекционного воспаления. Таким образом, при проведении комплексной терапии у детей с респираторной патологией необходимо учитывать возраст ребенка. У детей первых трех лет жизни муколитики, как правило, являются препаратами выбора.
Некоторые из препаратов этой группы имеют несколько лекарственных форм, обеспечивающих различные способы доставки лекарственного вещества (оральный, ингаляционный, эндобронхиальный и прдр.), что чрезвычайно важно в комплексной терапии болезней органов дыхания у детей [11].
Первыми муколитическими препаратами были протеолитические ферменты (трипсин, химотрипсин, рибонуклеаза, дезоксирибонуклеаза и др.), которые уменьшают как вязкость, так и эластичность мокроты, обладают противоотечным и противовоспалительным действием. Эти препараты практически не применяются в пульмонологии, что связано не только с высокой стоимостью, но и с опасностью развития бронхоспазма, кровохарканья, аллергических реакций, деструктивных процессов в легочной ткани. Исключением является рекомбинантная дезоксирибонуклеаза альфа (дорназа альфа), которую назначают больным с муковисцидозом.
Определенным прорывом в разработке препаратов, влияющих на вязкость мокроты и обладающих выраженным отхаркивающим действием, было создание синтетических муколитиков (ацетилцистеина, карбоцистеина, бромгексина, амброксола).
Муколитические препараты различаются по механизму действия и, соответственно, по эффективности в различных клинических ситуациях.
Ацетилцистеин - активный муколитический препарат. Высокая эффективность обусловлена уникальным тройным действием препарата: муколитическим, антиоксидантным и антитоксическим. Механизм его действия заключается в разрыве дисульфидных связей кислых мукополисахаридов мокроты, что приводит к их деполяризации и уменьшению вязкости слизи. Также препарат способствует разжижению гноя. Кроме этого, участвуя в синтезе глутатиона, ацетилцистеин повышает защиту клеток от повреждающего воздействия продуктов свободнорадикального окисления, которое свойственно интенсивной воспалительной реакции и играет ключевую роль в патогенезе многих заболеваний респираторной системы (бронхиальная астма, пневмония, бронхиты, хроническая обструктивная болезнь легких и др.) [4, 15, 19, 20].
Вместе с тем отмечено, что при длительном приеме ацетилцистеина может снижаться продукция лизоцима и секреторного IgA [9]. При одновременном назначении ацетилцистеина с тетрациклином, ампициллином и амфотерицином В возможно их взаимодействие и уменьшение терапевтической эффективности.
Препарат эффективен при приеме внутрь, при эндобронхиальном введении и при сочетанном введении. Парентерально применяют 3% раствор. Следует с осторожностью назначать препарат пациентам с бронхо-обструктивным синдромом, так как в 30% случаев отмечается усиление бронхоспазма. Показания к применению ацетилцистеина - острые, рецидивирующие и хронические заболевания респираторного тракта, сопровождающиеся образованием вязкой мокроты, в том числе при наличии гнойного воспалительного процесса - острые и хронические бронхиты, пневмония, бронхоэктатическая болезнь, муковисцидоз, другие хронические заболевания респираторного тракта. Возможно использование препарата при проведении бронхоскопии, для удаления вязкого секрета из дыхательных путей при посттравматических состояниях и послеоперационных вмешательствах. В оториноларингологии также широко используют выраженное муколитическое действие препарата при гнойных синуситах для лучшего оттока содержимого из пазух носа [4, 15, 21].
Карбоцистеин также разрушает дисульфидные связи мукополисахаридов мокроты. Кроме того, улучшение реологических параметров трахеобронхиального секрета происходит благодаря восстановлению активности секреторных клеток, что приводит к нормализации количественных соотношений кислых и нейтральных сиаломуцинов в составе секрета. Нормализуется количество бокаловидных клеток (особенно в терминальных бронхах) и, следовательно, снижается продукция бронхиальной слизи; восстанавливается структура слизистой оболочки трахеобронхиального дерева; нормализуется вязкость и эластичность секрета. Все это приводит к стимуляции моторной функции мерцательного эпителия и способствует улучшению мукоцилиарного транспорта. На фоне приема карбоцистеина восстанавливается уровень секреторного IgA и число сульфгидрильных групп слизи. Следовательно, препарат не только улучшает мукоцилиарный клиренс, но и является мукопротектором, защищает реснитчатый эпителий дыхательных путей [3]. Важно подчеркнуть, что карбоцистеин действует на все вовлеченные в патологический процесс отделы респираторного тракта как на уровне бронхов, так и на уровне носоглотки, придаточных пазух носа и среднего уха [22]. Необходимо учитывать, что карбоцистеин потенцирует эффективность теофиллина и антибактериальных препаратов (цефуроксима, джозамицина). При его применении одновременно с атропиноподобными средствами возможно ослабление терапевтического эффекта. При одновременном приеме с глюкокортикоидами наблюдается синергизм действия на дыхательные пути [3, 23]. Препарат выпускается в лекарственных формах для приема внутрь (капсулы, таблетки, сироп). Показания к применению карбоцистеина -острые и хронические бронхиты, бронхиальная астма, коклюш, бронхоэктатическая болезнь, синуситы, отиты, подготовка пациента к бронхологическому обследованию.
Бромгексин - производное алкалоида визина, обладает муколитическим и отхаркивающим действием. Муколитический эффект связан с деполимеризацией кислых полисахаридов отделяемого и стимуляцией секреторных клеток слизистой оболочки бронхов, вырабатывающих секрет, содержащий нейтральные полисахариды. В результате деполимеризации мукопротеиновых и мукополисахаридных волокон происходит уменьшение вязкости мокроты. Препарат оказывает и слабое противокашлевое действие. Практически все исследователи отмечают более слабый фармакологический эффект бромгексина по сравнению с препаратом нового поколения, являющимся активным метаболитом бромгексина, - амброксолом. Применяют бромгексин при острых и хронических бронхитах, острой пневмонии, хронических бронхообструктивных заболеваниях [15].
Амброксол является метаболитом бромгексина и обладает выраженным муколитическим и отхаркивающим эффектами. Он нормализует функции измененных серозных и мукозных желез слизистой оболочки бронхов, способствует уменьшению ее кист слизистой и активирует продукцию серозного компонента. Улучшение функции слизистых желез особенно важно у больных с хроническими заболеваниями легких, для которых характерны гипертрофия бронхиальных желез с образованием кист и уменьшением числа серозных клеток. Амброксол стимулирует выработку ферментов, расщепляющих связи между мукополисахаридами мокроты. Таким образом, препарат способствует продукции качественно измененного секрета. Амброксол также оказывает незначительное противокашлевое действие, что имеет большое значение в лечении целого ряда патологий, где нежелательно стимулировать кашлевой рефлекс.
Важной особенностью амброксола является его способность увеличивать содержание сурфактанта в легких, блокирование его распада, усиление синтеза и секреции сурфактанта в альвеолярных пневмоцитах 2-го типа. Это в свою очередь нормализует реологические показатели мокроты, уменьшая ее вязкость и адгезивные свойства, и непосредственно стимулирует движение ресничек и препятствует их слипанию, способствуя эвакуации мокроты [4, 16]. Сурфактант - важнейший фактор, поддерживающий поверхностное натяжение в альвеолах и улучшающий растяжимость легких. Он выстилает в виде тонкой пленки внутреннюю поверхность альвеол и обеспечивает стабильность альвеолярных клеток в процессе дыхания, защищает их от неблагоприятных факторов. Являясь гидрофобным пограничным слоем, сурфактант облегчает обмен неполярных газов, оказывает противоотечное действие на мембраны альвеол. Он способствует регулированию реологических свойств бронхолегочного секрета, улучшению его "скольжения" по эпителию, участвует в обеспечении транспорта чужеродных частиц из альвеол до бронхиального отдела, где начинается мукоцилиарный транспорт, способствуя, таким образом, выделению мокроты из дыхательных путей. Оказывая положительное влияние на сурфактант, амброксол опосредованно повышает мукоцилиарный транспорт и в сочетании с усилением секреции гликопротеидов (мукокинетическое действие) дает выраженный отхаркивающий эффект. Имеются указания на стимуляцию синтеза сурфактанта у плода, если амброксол принимает мать [13, 15]. Клинические исследования позволили доказать активность препарата при профилактике респираторного дистресс-синдрома и пульмонального шока.
Известно о противовоспалительном и иммуномодулирующем действии амброксола. Установлено, что препарат стимулирует местный иммунитет, способствуя увеличению активности тканевых макрофагов и повышению концентрации секреторного IgA, а также оказывая подавляющее действие на продукцию мононуклеарами медиаторов воспаления (интерлейкина-1 и фактора некроза опухоли ɑ) [5, 24], усиливает естественную защиту легких, увеличивая макрофагальную активность. Амброксол обладает также противоотечным действием, что особенно важно при лечении воспалительных заболеваний легких [14, 25].
В последние годы на основании результатов экспериментальных работ показано, что амброксол подавляет деградацию гиалуроновой кислоты под воздействием гидроксирадикалов, ингибирует перекисное окисление липидов, подавляет синтез супероксидного аниона активированными нейтрофилами и снижает секрецию эластазы и миелопероксидазы этими клетками, оказывая антиоксидантное воздействие. Амброксол может снижать протеолитическую активность оксидантов и подавлять их повреждающее действие на фагоциты. Отмечено, что амброксол значительно снижает синтез фактора некроза опухоли ɑ, интерлейкина 1-β, интерлейкина-6 альвеолярными макрофагами, стимулированными липополисахаридом. В результате снижается синтез супероксидного аниона, перекиси водорода и оксида азота. Аналогичные данные были выявлены в отношении клеток бронхоальвеолярного лаважа, полученных у больных хронической обструктивной болезнью легких (ХОБЛ). Таким образом, оправдано применение амброксола не только как муколитика, но и в качестве лекарственного средства, обладающего антиоксидантным эффектом [26-31].
Возможность использования муколитических средств, в частности амброксола, у больных ХОБЛ представляет особый интерес. В настоящее время отхаркивающие и муколитические препараты не входят в рекомендации по лечению ХОБЛ. Исключение составляет ацетилцистеин, применяемый не в качестве отхаркивающего или муколитического, а в качестве антиоксидантного средства. Тем не менее в клинической практике данные препараты широко применяют. Продолжающиеся исследования, по-видимому, внесут ясность в этот вопрос [32].
В отличие от ацетилцистеина амброксол не провоцирует бронхообструкцию, что особенно важно при использовании ингаляционных форм препарата. Более того, была показана способность амброксола подавлять высвобождение гистамина, лейкотриенов и цитокинов из лейкоцитов и тучных клеток, что способствует, по-видимому, уменьшению бронхиальной гиперреактивности [33]. Показано статистически достоверное улучшение показателей функции внешнего дыхания у больных с бронхообструкцией и уменьшение гипоксемии на фоне приема амброксола. Это, а также противовоспалительный и иммуномодули-рующий эффекты позволяют более широко применять его у пациентов с гиперреактивностью дыхательных путей, в первую очередь при бронхиальной астме [16].
Особого внимания заслуживает факт потенцирования амброксолом действия антибиотиков. Известно, что успех антибактериальной терапии зависит не только от чувствительности патогенного микроорганизма, но и от концентрации препарата в очаге инфекции. Этот фармакологический аспект особенно важен при лечении бактериальных инфекций дыхательной системы. Сочетание амброксола с антибиотиками, безусловно, имеет преимущество перед использованием одного антибиотика [4, 7, 16]. Показано, что амброксол способствует увеличению концентрации антибиотиков (амоксициллина, цефуроксима, эритромицина, доксициклина) в альвеолах, слизистой оболочке бронхов и трахеобронхиальном секрете, что улучшает течение заболевания при бактериальных инфекциях дыхательных путей.
Была также показана способность амброксола предотвращать развитие бронхолегочных заболеваний при оперативных вмешательствах на органах грудной клетки и верхних отделов желудочно-кишечного тракта.
Амброксол применяют при острых и хронических болезнях органов дыхания, включая бронхиальную астму, бронхоэктатическую болезнь, респираторный дистресс-синдром у новорожденных. Препарат можно использовать у детей любого возраста, даже у недоношенных. Возможно применение у беременных женщин во II и III триместре беременности. В педиатрической практике в последние годы при выборе муколитических препаратов амброксолу отдается предпочтение, что обусловлено его высокой терапевтической эффективностью и высокими показателями безопасности [4, 15, 23].
Итак, амброксол обладает следующими свойствами:
- разжижает застойную вязкую мокроту, уменьшает количество и вязкость секрета; ускоряет транспорт слизи благодаря увеличению частоты движений ворсинок реснитчатого эпителия;
- повышает проникновение антибиотиков в очаги инфекции в дыхательных путях;
- стимулирует образование эндогенного сурфактанта;
- предупреждает обострения хронических заболеваний легких;
- обладает профилактическим действием в отношении развития бронхолегочных заболеваний при оперативных вмешательствах на органах грудной клетки и верхних отделов желудочно-кишечного тракта.
К препаратам амброксола, наиболее часто используемым в педиатрии, относится Амбробене® (Ratiopharm, Германия). Этот препарат имеет широкий выбор лекарственных форм: сироп (не содержит сгустителей и консервантов, может применяться с рождения, прилагается мерный стаканчик), таблетки (применяются с 6 лет), капсулы ретард №10 и №20 по 75 мг (применяются с 12 лет), раствор для приема внутрь и ингаляций, а также для эндобронхиального введения (по 40 и 100 мл, может применяться с рождения), раствор для инъекций. Разнообразие форм выпуска позволяет выбрать наиболее удобную форму в зависимости от возраста и клинической ситуации. Так, у детей младшего возраста препарат можно использовать в виде сиропа и раствора, у детей с 6 лет Амбробене® может применяться в таблетках. Использование ингаляций позволяет создать высокие концентрации препарата непосредственно в очаге воспаления (при отсутствии системного действия). Применение капсул ретард особенно оправдано при хронических болезнях органов дыхания и у забывчивых подростков, так как эту лекарственную форму можно применять у детей с 12-и лет 1 раз/сутки. Отмечается хорошая переносимость препарата больными любого возраста, нежелательные лекарственные реакции отмечают редко, поэтому препарат разрешен к применению у новорожденных, с 4-го месяца беременности. Таким образом, Амбробене® - эффективный муколитический препарат с выраженным отхаркивающим действием, рекомендуемый для лечения детей и подростков с острыми и хроническими заболеваниями дыхательных путей.
Длительность курса лечения муколитиками зависит от характера и течения заболевания: при острых инфекциях дыхательных путей составляет от 3 до 14 дней, при хронических заболеваниях - от 10 дней до 2-3 нед с повторными курсами лечения несколько раз в год.
Общими противопоказаниями для назначения муколитических препаратов являются язвенная болезнь желудка и двенадцатиперстной кишки в фазе обострения, а также состояния, при которых отмечается легочное кровотечение. Как уже указывалось ранее, недопустимо одновременное использование противокашлевых и муколитических препаратов.
Суммируя представленные сведения, для практического использования можно предложить следующий алгоритм выбора препаратов, влияющих на кашель (см. рисунок) [12].
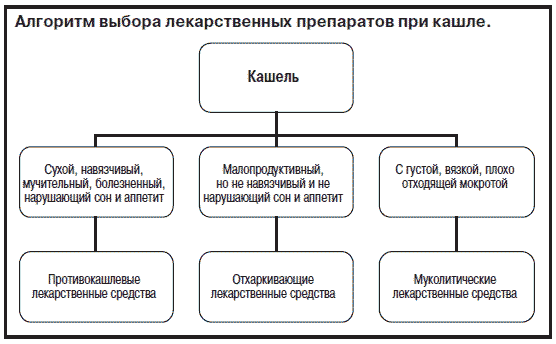
Противокашлевые лекарственные средства показаны только в тех случаях, когда заболевание сопровождается непродуктивным, частым, мучительным, болезненным кашлем, приводящим к нарушению сна и аппетита.
Отхаркивающие лекарственные средства показаны в тех случаях острых и хронических воспалительных заболеваний органов дыхания, когда кашель малопродуктивный - не сопровождается наличием густой, вязкой, трудно отделяемой мокроты.
Муколитические препараты показаны при заболеваниях органов дыхания, сопровождающихся продуктивным кашлем с густой, вязкой, трудно отделяемой мокротой. Выбор препарата зависит от конкретной клинической ситуации.
Таким образом, при выборе лекарственных препаратов для лечения заболеваний, сопровождающихся кашлем, необходимо учитывать не только этиологию и патогенез заболевания, его клинические проявления, механизмы действия используемых лекарственных средств и их возможные нежелательные эффекты, но и индивидуальные особенности пациента (возраст, преморбидный фон и др.). Такое рациональное использование современных фармакологических препаратов и способов их доставки позволяет существенно повысить эффективность проводимого лечения.
Литература
1. Острые респираторные заболевания у детей: лечение и профилактика. Научно-практическая программа. М, 2002.
2. Щеплягина ЛА Лечение кашля - аргументы и факты. Педиатрия (прил. к журналу "Consilium Medicum"). 2009; 4: 29-32.
3. Геппе НА, Снегоцкая МН Место мукорегуляторов в терапии бронхолегочных заболеваний у детей. Фарматека. 2004; 17:35-9.
4. Зайцева ОВ. Рациональный выбор муколитической терапии в лечении болезней органов дыхания у детей. Рус. мед. журн 2009; 17 (19): 1217-22.
5. Dulfano MJ, Adler KB. Phisical properties of sputum. Amer Rev Resp Dis - 1975; 112:341.
6. Физиология дыхания. Отв. ред. И.СБреслав, ГГИсаев. СПб: Наука, 1994-7. Самсыгина ГА, Зайцева ОВ, Корнюшин МА Бронхиты у детей. Отхаркивающая и муколитическая терапия. М, 1999.
8. Chalumeneau M, Salannave B, Assathiany R et al. Connaisance et application par des pediatrers de ville de la conference de consensus sur les rhinopharyngites aigues de ienfant. Arch Pediatr 2000; 7 (5): 481-8.
9. Коровина НА, Захарова ИН, Заплатников АЛ, Овсянникова ЕМ. Кашель у детей. Противокашлевые и отхаркивающие лекарственные средства в педиатрической практике (пособие для врачей). М.: Посад, 2000.
10. Овчаренко СИ. Кашель: этиология, диагностика, подходы к лечению. Пульмонология (прил. к журналу "Consilium Medicum"). 2006; 1:22-4
11. Зайцева ОВ., Локшина 33. Лечение кашля у детей с острыми респираторными заболеваниями/. Педиатрия (прил. к журналу "Consilium Medicum"). 2009; 1.
12. Захарова ИН, Коровина НА, Заплатников АЛ. Тактика выбора и особенности применения противокашлевых, отхаркивающих и муколитических лекарственных средств в педиатрической практике. Рус. мед. журн. 2003; 12 (1): 40-3.
13. Геппе Н.А., Малахов А.Б. Муколитические и противокашлевые средства в практике педиатра (лекция). Детский доктор. 1999; 4:42-5.
14. Хертл М. Кашель и чихание. В кн.: /Дифференциальная диагностика в педиатрии. В 2-х т. (пер. с нем.). Новосибирск: Академ-пресс, 1998; 2:284-6.
15. Зайцева ОВ. Лечение кашля у детей. Педиатрия (прил. к журналу "Consilium Medicum"). 2009; 3: 76-80.
16. Захарова ИН, Дмитриева ЮА Эффективность муколитических препаратов при кашле у детей. Педиатрия (прил. к журналу "Consilium Medicum"). 2009; 3: 72-7.
17. Снимщикова И.А., Медведев А.И., Красников В.В. Кашель у детей: современный взгляд на проблему. Трудный пациент. 2004; 9 (2): 42-6.
18. Михайлов И.Б. Основы фармакотерапии детей и взрослых. Руководство для врачей. М.: АСТ; СПб.: Сова, 2005; с. 455-9.
19. Волков И.К. Антиоксидантная терапия при хронических заболеваниях легких у детей. Педиатрия (прил. к журналу "Consilium Medicum"). 2007; 1:43-4
20. Симонова О.И. Муколитическая терапия в педиатрии: мифы и реальность. Педиатрич. фармакол. 2009; 6 (2): 72-5.
21. Геппе Н.А., Снегоцкая М.Н., Никитенко А.А. Ацетилцистеин в лечении кашля у детей. Педиатрия (прил. к журналу "Consilium Medicum"). 2007; 2:43-7.
22. Овчаренко СИ Муколитические (мукорегуляторные) препараты в лечении хронической обструктивной болезни легких.Рус.мед.журн.2002; 10 (4): 153-7.
23. Дронова ОИ Хроническая обструктивная болезнь легких: акцент на муколитики Рус.мед. журн. 2007; 15 (18).
24. Bianci et al. Ambroxol inhibits interleukin 1 and tumor necrosis factor production in human mononuclear cells. Agents Action 1990; 31 (3/4): 275-9.
25. Su X, Wang I, Song Y, Bai C. Ambroxol inhibited proinflammatory cytokines, reduced lung inflammation and accelerated recovery from LPS-induced ALL. Intensive Care Med 2004; 30(1): 133-40.
26. Stetinova V, Herout V, Kvetina J. In vitro and in vivo antioxidant activity of ambroxol. Clin Exp Med2004; 4 (3): 152-8. 27.Zhao SP, GuoQL, WangRK, WangE. Oxidative andanti-oxidative effects of ambroxol on acute hydrochloric acid induced lung injury in rats. ZhongNan Da Xue Bao Yi Xue Ban 2004; 29 (5):586-8.
28. Ottonello L, Arduino N, Bertolotto M et al. In vitro inhibition of human neutrophil histotoxicity by ambroxol: evidens for a multistep mechanism.Br J Pharmacol 2001; 140 (4): 736-42.
29. Cho Y, Jang YY, Han ES, Lee CS. The inhibitory effect of ambroxol on hypochlorous acid-induced tissue damage and respiratory burst of phagocytic cells. Eur J Pharmacol 1999; 383 (1): 83-91.
30. Jang YY, .Song JH, Shin YK et al. Depressant effects of ambroxol and erdosteine on cytokine synthesis, granule enzyme release, and free radical production in rat alveolar macrophages activated by lipopolysaccharide. Pharmacol Toxicol 2003; 92 (4): 173-9.
31. Teramoto S, SuzukiM, Obga E et al. Effects if ambroxol on spontaneous or stimulated generation of reactive oxygen species by bronchoalveolar lavage cells barvested from patients with or without chronic obstructive pulmonary diseases. Pharmacol 1999; 59 (3): 135-41
32. Аверьянов АВ. Муколитики при хронической обструктивной болезни легких: о чем не пишут в клинических рекомендациях. Cons. Med. (Болезни органов дыхания). 2010; 12 (3): 19-23.
33. Gibbs BF, Schmutzler W et al. Ambroxol inhibits the release of histamine, leukotrienes and cytokines from human leukocytes and mast cells. Inflamm Res 1999; 48:86-93.