Клинический случай: пациент с сахарным диабетом типа 2
СтатьиОпубликовано в журнале:
«Consilium medicum», 2013, ТОМ 15, №4, с. 34-39 Е.В.Бирюкова
ГБОУ ВПО МГМСУ им. А.И.Евдокимова Минздрава РФ
Болезнь не может приспосабливаться к знаниям врача…
Парацельс
В настоящее время трудно переоценить значимость сахарного диабета типа 2 (СД 2) – тяжелого прогрессирующего заболевания, связанного с развитием сосудистых и неврологических осложнений. Лечение СД 2 – это серьезная проблема, касающаяся многих людей, к тому же рост заболеваемости позволил говорить о глобальной эпидемии. Острота этой проблемы, помимо быстрого роста, определяется еще и тяжестью осложнений диабета, частоту которых можно существенно сократить за счет достижения гликемии, близкой к нормальному уровню. Известно, что при СД 2 риск сердечно-сосудистых заболеваний (ССЗ) и смертности в 2–5 раз превышает популяционный, и 80% смертельных исходов обусловлены заболеваниями кардиоваскулярной системы. Очевидно, что свой вклад в рост числа разных осложнений и высокую смертность вносят неудовлетворительный контроль, а также часто неадекватные и неэффективные режимы терапии заболевания. Кстати, к моменту диагностики СД 2 у 1/2 пациентов уже присутствуют осложнения.
Разбор клинического случая пациента с СД 2
На прием обратился пациент Б., 48 лет, женатый мужчина, с жалобами на общую слабость, снижение зрения, увеличение массы тела. СД 2 выявлен 3 года назад, принимает метформин в дозе 2000 г/сут. С 39 лет перестал регулярно заниматься спортом, стал вести малоподвижный образ жизни и постепенно прибавлять в массе тела. В последние годы периодически повышается артериальное давление (АД), регулярную антигипертензивную терапию не получает. Работа в строительной компании связана с частыми командировками и нерегулярным питанием.
Вредные привычки: курит (10–12 сигарет в день), алкоголь употребляет умеренно.
Семейный анамнез: отец больного скончался в возрасте 51 года от острого инфаркта миокарда (ОИМ), родной брат перенес операцию шунтирования в возрасте 60 лет, мать и сестра страдают артериальной гипертензией (АГ). Перенесенные заболевания: холецистэктомия (в 45 лет).
При физикальном осмотре: рост 176 см, вес – 96 кг, индекс массы тела – 30,6 кг/м2, окружность талии – 98 см. Гиперемия лица; кожные покровы обычной окраски и влажности; периферических отеков нет. Аускультация легких – без особенностей. Число дыханий – 18 в минуту. Тоны сердца приглушены, частота сердечных сокращений (ЧСС) 80 уд/мин. АД 160/95 мм рт. ст.
Живот при пальпации мягкий, безболезненный. Печень у края реберной дуги. Симптом «поколачивания» – отрицательный с обеих сторон. Дизурических явлений нет. Пульсация на аа. dorsalis pedis сохранена. Щитовидная железа при пальпации не увеличена, безболезненная, диффузно-однородной структуры, клинических признаков нарушения функции щитовидной железы нет.
При проведении лабораторных и инструментальных исследований получены следующие результаты:
- клинический анализ крови: в норме;
- клинический анализ мочи: без особенностей, за исключением глюкозурии 7,0 ммоль/л;
- альбуминурия: микроальбуминурия (МАУ) – 260 мг/сут;
- биохимический анализ крови: общий белок – 71 г/л, мочевина – 5,2 ммоль/л, креатинин – 99,5 мкмоль/л, мочевая кислота – 277,2 мкмоль/л, общий билирубин – 10,1 ммоль/л, аспартатаминотрасфераза – 20 е/л, аланинаминотрансфераза – 16,3 е/л, гликемия – 8,9 ммоль/л;
- липидный профиль: общий холестерин – 5.93 ммоль/л, триглицериды – 1,94 ммоль/л, холестерин липопротеидов низкой плотности (ЛПНП) – 3.93 ммоль/л, холестерин липопротеидов высокой плотности (ЛПВП) – 1,0 ммоль/л;
- скорость клубочковой фильтрации (СКФ) – 74 мл/мин на 1,73 м2;
- гликированный гемоглобин (HbA1c) – 8,8%;
- результаты самоконтроля гликемии пациентом представлены в табл.1.
- Электрокардиограмма: ритм синусовый с ЧСС 80 уд/мин. Отклонение электрической оси сердца влево. Признаки гипертрофии левого желудочка.
- По данным эхокардиограммы, имелись признаки гипертрофии левого желудочка; полости не расширены, зон гипокинеза не отмечено; фракция выброса 68%.
- Консультация окулиста, заключение: препролиферативная диабетическая ретинопатия OU. Макулопатия (OS>OD). Состояние после лазерной коагуляции сетчатки от 2010 г.
Таблица 1. Результаты самоконтроля глюкозы в крови, ммоль/л
| Завтрак | Обед | Ужин | Перед сном | ||||
| Дни недели | До | После | До | После | До | После | |
| Понедельник | 8,1 | 10,2 | 8,0 | ||||
| Четверг | 7,8 | 10,3 | 6,1 | ||||
| Воскресенье | 8,8 | 9,1 | 4,5 | 10,2 | |||
При оценке значимости гипергликемии необходимо учитывать, что она редко возникает в отсутствие других весомых метаболических нарушений, которые обладают самостоятельным значением в развитии ССЗ, но вместе с тем усиливают неблагоприятное воздействие друг друга и требуют своевременной активной коррекции. У обсуждаемого пациента среднего возраста с небольшой длительностью СД 2, курильщика, с отягощенным семейным анамнезом по ССЗ, абдоминальной формой ожирения, имеет место наличие АГ, атерогенной дислипидемии (нарушение соотношения между атерогенными и антиатерогенными липопротеидами) с существенным отличием отдельных показателей от целевых уровней (табл. 2).
Таблица 2. Показатели контроля липидного обмена (мужчины)
| Показатели, ммоль/л (мг/дл) | Целевые значения |
| Общий холестерин | <4,5 (<175) |
| Холестерин ЛПНП | <2,6 (<100)* |
| Триглицериды | <1,7 (<150) |
| Холестерин ЛПВП | >1,0 (>35) |
*для лиц с ССЗ
Иначе говоря, у пациента присутствует целый ряд факторов риска развития и прогрессирования атеросклероза. Кстати, прогноз развития и течения ССЗ значительно хуже именно при сочетании нескольких, пусть даже умеренно выраженных факторов риска по сравнению с одним высоким. Следует иметь в виду, что ССЗ по-прежнему остаются лидирующей причиной в структуре смертности больных СД 2, в развитии и прогрессировании которых существенную роль играют факторы риска (табл. 3).
Таблица 3. Факторы риска, обусловливающие 91% риска ИМ (по данным международного исследования INTERHEART)
| Факторы риска | Относительный риск | Доверительный интервал |
| Дислипидемия | 3,25 | 2,81–3,76 |
| Курение | 2,87 | 2,58–3,19 |
| Депрессия/стресс | 2,67 | 2,21–3,22 |
| СД | 2,37 | 2,07–2,71 |
| АГ | 1,91 | 1,74–2,10 |
| Абдоминальное ожирение | 1,62 | 1,45–1,80 |
| Потребление алкоголя | 0,91 | 0,82–1,02 |
| Физическая активность | 0,86 (0,76–0,97) | 0,76–0,97 |
Кроме того, у пациента выявлено нарушение почечной функции, о чем свидетельствует наличие МАУ и снижение СКФ, что, несомненно, следует учитывать при выборе необходимой терапии у пациента, имеющего высокий сердечно-сосудистый риск.
В последние годы большое внимание уделяется диагностике МАУ (табл. 4), поскольку она является не только предиктором почечной патологии, но и признаком генерализованного повреждения сосудов; иначе говоря, важным маркером развивающегося атеросклероза. По данным исследований, у 30-40% больных СД 2 МАУ выявляется уже при установлении диагноза. Доказано, что наличие МАУ даже у лиц со СКФ более 60 мл/мин на 1,73 м2 связано с более высокой сердечно-сосудистой смертностью и более быстрыми темпами падения СКФ.
Таблица 4. Диагностические показатели МАУ
| Альбуминурия в утренней порции мочи, мкг/мин | Альбуминурия за сутки, мг | Концентрация альбумина в моче, мг/л | Соотношение альбумин/креатинин мочи, мг/ммоль | |
| Нормоальбуминурия | <20 | <30 | <20 | <2,5 (мужчины), <3,5 (женщины) |
| МАУ | 20–200 | 30–300 | 20–200 | 2,5–25,0 (мужчины), 3,5–25,0 (женщины) |
| Макроальбуминурия | >200 | >300 | >200 | >25 |
Последовательно разбирая данный случай, ответим на следующие вопросы:
- Какого целевого уровня HbA1cКакие характеристики сахароснижающего препарата следует учесть при выборе терапии?
- Реально ли предупредить или замедлить развитие у пациента с СД 2 хронических осложнений заболевания?
- Как целесообразно изменить фармакотерапию пациента с позиции лучшего прогноза?
Несомненно, оптимизация метаболического контроля имеет большое значение в контексте возможности снижения частоты хронических осложнений. Гипергликемия – это не только неотъемлемый метаболический признак диабета, но и основное нарушение, против которого направлена сахароснижающая терапия. Не секрет, что на старте фармакотерапии многие препараты способны снижать НbА1с. Однако монотерапия одним из лекарственных средств дает положительные результаты непродолжительное время, и со временем получить желаемый терапевтический эффект становится труднее. Исходя из прогрессирующего характера заболевания, многие пациенты с СД 2 нуждаются в комбинированной сахароснижающей терапии после установления диагноза, через 3 года эта цифра составляет 45%, а спустя 9 лет достигает уже 75%. Увеличение сахароснижающей активности достигается через воздействие на разные патогенетические механизмы СД 2.
С учетом значимых факторов (возраст, ожидаемая продолжительность жизни, наличие осложнений, гипогликемий в анамнезе), определяющих целевой гликемический контроль у пациента, представляется целесообразным достижение уровня HbA1cСреди характеристик, которые следует учитывать при выборе сахароснижающего препарата для длительной терапии СД 2, необходимо отметить эффективность в отношении снижения уровня HbA1c, глюкозы крови натощак, постпрандиальной гликемии, способность вызывать гипогликемию, влияние на отдаленный прогноз. Клиническое значение имеют пути метаболизма и выведения, а также дополнительные метаболические эффекты лекарственного средства. Принято считать, что в целом механизм действия ПСМ одинаков. В то же время по своей химической структуре этот класс является неоднородным, что и определяет индивидуальные терапевтические свойства отдельных представителей. Особенности фармакокинетики, разное сродство, селективность и обратимость связывания с рецепторами b-клеток обусловливают значимые отличия в клинических свойствах разных ПСМ и, что представляется особенно важным, в профиле безопасности. Применение современных ПСМ позволяет избегать побочных эффектов, традиционно свойственных этому классу сахароснижающих средств (гипогликемии, прибавка массы тела). В ряду ПСМ гликлазид (Диабетон МВ) наделен всеми необходимыми клинически значимыми свойствами.
Принимая во внимание высокий сердечно-сосудистый риск у пациента, уместно остановиться на данных датского регистра, включившего 107 806 больных СД 2 (у 9 607 пациентов с ОИМ в анамнезе). Так, при анализе результатов 9-летнего наблюдения показано достоверное снижение риска общей, сердечно-сосудистой смертности, инфаркта, инсульта у пациентов как с перенесенным ОИМ, так и без него, получавших гликлазид, в отличие от тех, кто принимал другие ПСМ (рис.1). Такие результаты можно считать важным источником определения эффективной стратегии применения сахароснижающей терапии в отношении улучшения отдаленного прогноза СД 2.
Рис.1. Отдаленный прогноз жизни у пациентов с СД 2 (данные датского регистра).
|
Достоверное снижение риска общей, сердечно-сосудистой смертности, инфаркта, инсульта у пациентов как с перенесенным ОИМ, так и без него, в отличие от других ПСМ Общая смертность, сердечно-сосудистая смертность, инфаркт, инсульт
|
Что касается микрососудистых осложнений, в нашем случае у пациента диагностирована МАУ. Диабетон МВ безопасен у больных СД 2 с нарушением функции почек. Более того, интенсивный контроль гликемии при СД 2, согласно результатам исследования ADVANCE, обеспечивает явный ренопротективный эффект (рис. 2). В группе интенсивного контроля гликемии, основанного на применении Диабетона МВ, регрессия нефропатии как минимум на одну стадию (т.е. от макро- к микро- или нормоальбуминурии, либо от микро- к нормоальбуминурии) отмечалась у 62% пациентов. Важно отметить, что ренопротекция была доказана только для пациентов с уровнем HbA1cРис. 2. Режим интенсивного контроля гликемии, основанного на Диабетоне МВ, возвращает почечную функцию к норме (данные исследования ADVANCE).
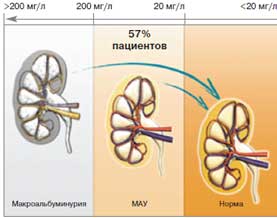
57% пациентов достигли нормального уровня альбуминурии
В целом с учетом обсуждаемых данных становится понятно, что применение Диабетона МВ соответствует решению еще одной цели лечения пациента с СД 2 – улучшению отдаленных исходов заболевания, касающихся не только ССЗ, но и прогрессирования диабетической нефропатии – одного из наиболее серьезных и инвалидизирующих последствий заболевания, от которых погибает каждый 5-й пациент.
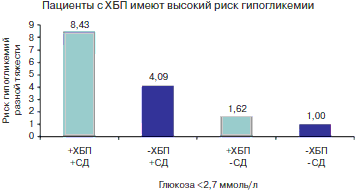
Принято считать, что выбор наиболее безопасных режимов терапии с меньшим риском гипогликемий имеет определяющее значение в первую очередь для предупреждения сердечно-сосудистых рисков при СД 2. Ведь наиболее тяжелые последствия гипогликемий напрямую связаны с ССЗ и смертностью. Кроме того, у пациентов с СД 2 часто наблюдается хроническая болезнь почек (ХБП), которая вносит дополнительный вклад в повышение риска гипогликемий (рис. 3), и, соответственно, требует от сахароснижающей терапии минимизации таких рисков.
Рис.3. Риск гипогликемий у пациентов с СД 2 и ХБП (цит. по Moen MF et al. J Amer Soc Nephrol 2009).
Применяющиеся в клинической практике сахароснижающие препараты являются эффективными в отношении снижения уровня гликемии, однако в вопросах безопасности они существенно отличаются друг от друга. К примеру, глибенкламид – весьма эффективный препарат в плане снижения глюкозы в крови, что обусловлено его низкой обратимостью связи с рецептором СМ и как результат – пролонгированной секретогенной активностью. Это, естественно, может сопровождаться чрезмерной гиперинсулинемией, чреватой высоким риском развития гипогликемий, более того, в прогностическом плане – быстрым истощением функциональной активности b-клеток.
Важная информация была получена в исследовании The Middle East Ramadan study, в котором изучали частоту симптоматической гипогликемии у постящихся мусульман с СД 2, получающих лечение ситаглиптином или ПСМ во время рамадана. Показательно, что частота возникновения гипогликемических эпизодов была меньше для гликлазида, чем для других ПСМ, и такой же, как для ингибитора дипептидилпептидазы (ДПП)-4– ситаглиптина (рис. 4). Таким образом, выбор ПСМ может повлиять на риск развития гипогликемии в условиях измененного режима питания (например, нерегулярного приема пищи).
Рис.4. Профиль безопасности разных ПСМ по сравнению с ситаглиптином.

Blackwell Publishing Ltd Int, J Clin Pract, November 2011, 65, 11, 1132–1140 «The incidence of hypoglycaemia in Muslim patients with type 2 diabetes treated with sitagliptin or a sulphonylurea during Ramadan: a randomised trial» S.Al Sifri, A.Basiounny, A.Echtay, M.Al Omari, I. Harman-Boehm, G.Kaddaha, K.Al Tayeb, A.S.Mahfouz, A.Al Elq, for the 2010 Ramadan Study Group*
О низком риске гипогликемий на фоне применения гликлазида, сопоставимом с ситаглиптином, свидетельствуют и результаты исследования S.Aravind и соавт. (2012 г.).
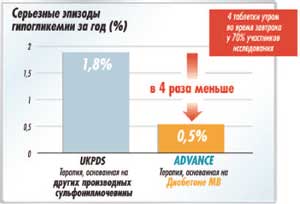
Нельзя не вспомнить, что стратегия достижения гликемического контроля, в исследовании ADVANCE основанная на Диабетоне МВ, ассоциировалась с очень низким риском эпизодов гипогликемий при одновременном обеспечении эффективного контроля гликемии у пациентов c СД 2, несмотря на то, что 70% пациентов получали препарат в дозе 120 мг/сут. Причем число гипогликемий было в 4 раза меньше, чем в исследовании UKPDS, несмотря на более низкий уровень HbA1c, достигнутый у пациентов в ходе исследования ADVANCE (рис. 5).
Рис. 5. Частота эпизодов серьезных гипогликемий в исследованиях ADVANCE и UKPDS.
Высокая эффективность и безопасность Диабетона МВ доказана во многих клинических исследованиях. Однако всегда интересны и показательны те результаты, которые получены в условиях реальной клинической практики, а не в жестких рамках рандомизированного исследования. В этом плане показательны новые результаты применения Диабетона МВ, которые были представлены в исследовании DIAMOND (DIAMicrON MR in Daily practice) – наблюдательной программе по оценке эффективности и безопасности терапии Диабетоном МВ в повседневной практике. Основной целью программы DIAMOND было изучить эффективность терапии Диабетоном МВ в монотерапии и/или комбинации у пациентов с ранее неудовлетворительным контролем диабета, а также безопасность стратегии увеличения дозы препарата до максимальной (120 мг/сут).
В этом исследовании приняли участие 394 пациента с неудовлетворительным контролем СД 2 на терапии диетой или одним пероральным сахароснижающим препаратом – ПСП (метформином, глитазоном, ингибитором ДПП-4, акарбозой, глинидом или ПСМ (кроме Диабетона МВ)), которые переводились на Диабетон МВ с продолжением или отменой предшествующей терапии (если ранее пациент принимал препарат из группы секретагогов). При последнем варианте терапии Диабетон МВ назначался в эквивалентной ранее принимаемому препарату дозе (например, 2 таблетки манинила 3,5 мг = 2 таблетки Диабетона МВ, амарил 1 мг = 30 мг, 2 мг = 60 мг Диабетона МВ соответственно и т.д.). Средний возраст пациентов при включении составил 59,0±9,2 лет, средний уровень HbA1c – 8,4±0,9%, гликемия натощак – 9,0±1,9 ммоль/л.
Через 6 мес лечения Диабетоном МВ (в монотерапии у 30% и в комбинации у 70% пациентов) целевой уровень HbA1cИтак, в обсуждаемом случае наиболее целесообразным представляется применение Диабетона МВ 60 мг во время завтрака дополнительно к метформину в прежней дозе.
К фармакологическим средствам, обеспечивающим предупреждение осложнений и улучшение прогноза у пациентов с СД 2 и ССЗ, относятся и антигипертензивные препараты. АГ развивается примерно у 80% больных СД 2, и как показывает практический опыт, в большинстве случаев для достижения целевых показателей АД требуется назначение нескольких препаратов. В настоящее время существует хорошая доказательная база по лечению АГ у больных СД 2, а препаратами 1-й линии являются ингибиторы ангиотензинпревращающего фермента, так как они предотвращают прогрессирование диабетической нефропатии на всех стадиях поражения у этой категории больных. Однако для достижения целевого уровня АД пациентам с показателями более 150/90 мм рт. ст. при наличии СД и диабетической нефропатии следует сразу назначать комбинированную терапию. Применение фиксированных рациональных комбинаций антигипертензивных препаратов, несомненно, повышает приверженность больных к терапии.
Антигипертензивная терапия пациента была модифицирована с назначением периндоприла–индапамида 5,0/1,25 мг. Гиполипидемическую терапию у пациентов с СД 2 следует начинать независимо от достижения компенсации углеводного обмена. В обсуждаемом случае более целесообразным представляется применение статинов.
Таким образом, наряду с продолжением немедикаментозной терапии было назначено следующее лечение: Диабетон МВ 60 мг/сут, метформин 2000 мг/сут, периндоприл–индапамид 1 табл., аторвастатин 10 мг/сут. Пациент был повторно обследован через 3 мес: на фоне назначенной терапии удалось добиться целевого снижения уровня HbA1c (6,9%), контроля АД (С течением времени может измениться потребность в сахароснижающей терапии.
В отношении длительного удержания контроля гликемии следует вновь обратиться к результатам ADVANCE. Значения HbA1c, которые были достигнуты к концу 1-го года наблюдения в группе интенсивной терапии (6,5%), удерживались на протяжении всего исследования – в течение 5 лет. Для достижения целевого уровня HbA1c у 70% пациентов суточная доза Диабетона МВ была постепенно увеличена до 4 таблеток. Эти данные демонстрируют принципиальную важность увеличения дозы Диабетона МВ с целью проявления всего спектра эффективности препарата.
Еще один принципиальный момент для повседневной практики – несоблюдение врачебных рекомендаций представляет собой одну из сложных проблем при сахароснижающей терапии. Кстати, пациентом с ожидаемой низкой приверженностью может быть не только пожилой больной с когнитивными нарушениями, но и молодой пациент с активным образом жизни. Диабетон МВ назначается 1 раз в сутки, в удобное для всех время – утром, во время завтрака, что, несомненно, является фактором, улучшающим и приверженность пациента к длительному лечению, и его эффективность. Последовательной титрацией под контролем гликемии устанавливается оптимальная доза Диабетона МВ, и если она максимальная – 120 мг, то все равно принимается пациентов полностью утром.
Подводя итог, следует отметить, что СД 2 представляет серьезную проблему для здоровья населения. Данный клинический пример наглядно демонстрирует возможность эффективного контроля гликемии, АД даже у такой тяжелой, трудной для ведения категории пациентов, какими являются пациенты с СД 2 и ССЗ. При этом можно добиться как непосредственного клинического результата, так и достоверного улучшения прогноза пациентов – снижения частоты тяжелых осложнений диабета, в частности, нефропатии. Однако следует признать, что для профилактики сердечно-сосудистых осложнений у пациентов с СД 2 требуется длительное лечение с достижением и поддержанием целевых показателей гликемии, липидного профиля крови, АД. Достижение целевого гликемического контроля у многих пациентов с СД 2 остается и сегодня нелегкой задачей, однако применение современного сахароснижающего препарата – Диабетона МВ, положительные эффекты которого и безопасность применения подтверждены на основе большой доказательной базы данных, значительно повышает возможности лечения заболевания.
Список использованной литературы
1. Шестакова М.В., Викулова О.К. Результаты открытой наблюдательной программы DIAMOND. Сахарный диабет 2011; 3: 90–6.
2. The ADVANCE Collaborative Group. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med 2008; 358: 2560–72.
3. Aravind SR, Ismail SB, Balamurugan R. Hypoglycemia in patients with type 2 diabetes from India and Malaysia treated with sitagliptin or a sulfonylurea during Ramadan: a randomized, pragmatic study. Curr Med Res Opin 2012; 28 (8): 1–8.
4. Bloomgarden ZT. Cardiovascular disease in diabetes. Diabetes Care 2008; 31 (6): 1260–6.
5. Gribble FM, Reimann F. Differential selectivity of insulin secre-tagogues: mechanisms, clinical implications, and drug interactions. J Diabetes Complications 2003; 17: 11–5.
6. Goede P, Lund-Andersen H, Parving HH et al. Effect of multi-factorial intervention on mortality in type 2 diabetes. N Engl J Med 2008; 358: 580–9.
7. Holman RR, Paul SJ, Bethel MA et al. Ten-year follow-up after tight control of blood pressure in type 2 diabetes. N Engl J Med 2008; 359 (15); 1577–89.
8. Malesker MA. Optimizing antidiabetic treatment options for patients with type 2 diabetes mellitus and cardiovascular co-morbidities. Pharmacotherapy 2008; 28 (2): 193–206.
9. Ruigomez A, Rodrigues LA. Presence of diabetes related complication at the time of NIDDM diagnosis: an important prognostic factor. Eur J Epidemiol 1998; 14 (15): 439–45.
10. Schmitz O, Lund S, Andersen PH et al. Optimizing insulin se-cretogogue therapy in patients with type 2 diabetes. Diabetes Care 2002; 25: 342–6.
11. Sifri S A, Basiounny A, Echtay A et al. Int J Clin Pract 2011; 65 (11): 1132–40.
12. Turner RC et al. Glycemic control with diet, sulfonylurea, met-formin, or insulin in patients with type 2 diabetes mellitus: Progressive requirement for multiple therapies (UKPDS 49). JAMA 1999; 281 (21): 2005–12.
Индекс лекарственных препаратов:
Гликлазид МВ: ДИАБЕТОН МВ (Лаборатории Сервье)

