Наружная терапия микробной экземы дифлукортолона валератом
СтатьиОпубликовано в журнале:
«Клиническая дерматология и венерология», 2010, №6, с. 66-68
И.Г. ДИКОВИЦКАЯ1, И.М. КОРСУНСКАЯ2, З.А. НЕВОЗИНСКАЯ3, С.Д. ГУСЕВА3
1Поликлиника МИД РФ; 2ЦТП ФХФ РАН; 3Кожно-венерологический диспансер №16, Москва
External therapy of microbial eczema using diflucortolone valerate
I.G. DIKOVITSKAYA, I.M. KORSUNSKAYA, Z.А. NEVOZINSKAYA, S.D. GUSEVA
Polyclinic of the Russian Foreign Ministry; Centre of Theoretical Problems of Physico-Chemical Pharmacology, Russian Academy of Sciences; Dermatovenerological Dispensary №16, Moscow
Ключевые слова: микробная экзема, соматическая отягощенность, терапия, дифлукортолона валерат (травокорт). Key words: microbial eczema, somatically aggravated background, therapy, diflucortolone valerate (travocort).
Многие патологические процессы, происходящие в организме, могут отображаться на коже. Кожные покровы выполняют несколько важных функций: кожа отвечает за терморегуляцию, обменные процессы, обладает рецепторной, экскреторной, секреторной и дыхательной функцией и, что самое главное, ― барьерной функцией. Она является границей, отделяющей наш хрупкий организм от агрессивной окружающей среды. Целостность и эластичность кожных покровов предохраняет кожу от разрывов, ушибов и растяжений. Водно-липидная мантия, а также кислая реакция рН пота и кожного сала создают неблагоприятную среду для патогенных бактерий и грибов. Отшелушивание ороговевших чешуек позволяет механически удалять с кожи микрофлору. Подсчитано, что на 1 см2 кожи здорового человека находится от 115 тыс. до 32 млн. микроорганизмов. Большинство из них являются условно-патогенной флорой и играют важную роль в защите кожных покровов от патогенных микробов. Однако вследствие различных факторов (переутомление, обострение хронических заболеваний и т.д.) кожа может утрачивать свою барьерную функцию, что приводит к развитию некоторых заболеваний.
Одним из таких заболеваний является микробная экзема. В основе патогенеза экземы лежит аллергическая реакция и нарушения иммунного статуса Мужчины болеют несколько чаще, чем женщины. Больных беспокоит зуд. Доказано, что изменения касаются как клеточного, так и гуморального звеньев иммунитета. У больных, страдающих экземой, отмечается уменьшение количества активных Т-лимфоцитов, нарушение в соотношении Т-хелперов и Т-супрессоров, а также рост количества В-лимфоцитов. Если учесть, что при микробной экземе у пациентов снижен иммунитет, то становится понятным, что проникновение патогенных микро организмов в кожу облегчается. Большинство специалистов склоняются к тому, что аллергенами в случае микробной экземы могут служить антигены микроорганизмов условно-патогенной микрофлоры, существующей на коже, или антигены микроорганизмов в очагах хронической инфекции (синуситы, тонзиллиты, гаймориты и т.д.). При этом аллергенами могут служить антигены не только бактерий (стафилококков, стрептококков и т.д.), но и грибов, в изобилии существующих на коже и ногтевых пластинах, особенно у пожилых людей. Таким образом, патогенез микробной экземы может выглядеть следующим образом. Антигены, попадая в организм, соединяются с клетками Лангерганса — клетками, представляющими антиген. В таком виде они распознаются Т-лимфоцитами. В ответ на проникновение антигенов организм реагирует выработкой специфических Т-лимфоцитов, взаимодействующих с определенными аллергенами и разрушающими их.
Клиническая картина микробной экземы характерна: на коже — чаще всего нижних конечностей развиваются очаги ярко-красного цвета, четко отграниченные от окружающей ткани. Они обычно располагаются асимметрично, по периферии очагов имеется воротничок отслоившегося эпидермиса. В центральной части очага есть наслоение из серозно-гнойных корочек, под которыми обнаруживается мокнущая поверхность. На этой поверхности рас полагается большое количество точечных эрозий, из которых выделяются капельки экссудата. Вокруг основного очага имеются микровезикулы, пустулы, серопапулы.
Микробная экзема наиболее часто встречается на фоне соматической отягощенности, в частности, при эндокринопатиях. Ее формами являются паратравматическая и варикозная экземы, локализующиеся вокруг трофических язв или места травмы. Эти проявления часто затрудняют лечение основного процесса [1, 3]. Поэтому необходимо очень быстро добиться разрешения экзематозного процесса [2―4].
Другой разновидностью микробной экземы является микотическая экзема. Микоз ― широко распространенное заболевание, поражающее кожные покровы и придатки кожи (ногти, волосы), и вызываемое патогенными грибами. Микотическая экзема развивается на фоне грибкового поражения кожи нижних, реже верхних конечностей. Встречается у пациентов старшего возраста, у которых имеется грибковое поражение кожных покровов и/или ногтевых пластин.
В патогенезе микотической экземы важное значение имеют нарушение кровообращения и грибковая инфекция: чаще всего это дерматофиты и кандидозная инфекция. Нарушение кровообращения приводит к застойным явлениям: затрудняется от ток крови и приток крови к конечностям, скапливаются продукты метаболизма. Развитию микозов способствуют также возрастные изменения кислотно-щелочного баланса кожного покрова, снижение сопротивляемости организма, недостаток витаминов, хронические заболевания, обменные нарушения, гормональный дисбаланс. Играют свою роль в возникновении микозов и нарушения целостности кожных покровов (микротрещины), и факторы, усиливающие влажность кожи (обувь и носки из синтетических тканей). Нарушение кровообращения, наличие эндогенных и экзогенных факторов, а также длительное присутствие микотической инфекции на коже приводит к специфической сенсибилизации кожи.
Клиническая картина микотической экземы на коже нижних конечностей представлена асимметричными очагами гиперемии, инфильтрации, сгруппированными серопапулами и микровезикулами, очагами мокнутия и корочками. Очаги, вызывающие зуд, имеют четкую границу. При хронизации процесса гиперемия и отечность уменьшаются, количество везикул сокращается, эрозии подсыхают, на поверхности очагов появляется шелушение, сухость кожи и трещинки. Гиперемия приобретает застойный характер.
Для лечения всех форм микробной экземы используются антигистаминные и десенсибилизирующие препараты, а также местная терапия. Антигистаминные препараты — группа препаратов, подавляющих действие гистамина. Считается также, что антигистаминные препараты усиливают активность фермента гистаминазы, тем самым способствуя его распаду. Из десенсибилизирующих препаратов в дермато логии чаще всего используется глюконат кальция. Препарат оказывает уплотняющее действие на стенки сосудов, противоаллергический и легкий седативный эффект. Кроме того, он предотвращает развитие воспалительных процессов, увеличивает фагоцитоз, повышает сопротивление тканей инфекции. Препарат используется в виде внутримышечных инъекций 10% раствора, на курс — 10 инъекций.
Комбинированные топические кортикостероиды являются основными препаратами местной терапии микробной экземы, а также микоза, осложненного экзематизацией. Топические стероиды, входящие в данную группу препаратов, обладают выраженным противовоспалительным, десенсибилизирующим и иммунным действиями. Они ингибируют миграцию лимфоцитов в зону воспаления, а также уменьшают синтез и высвобождение противовоспалительных цитокинов.
Из антимикотиков в основном используются азолы. В этой группе особого внимания заслуживает изоконазол, обладающий не только антимикотическим действием, но и выраженным антибактериальным эффектом.
Под нашим наблюдением находились 19 пациентов с микробной экземой и 14 с микозом, осложненным экзематизацией, в возрасте от 13 до 67 лет. У 6 пациентов очаги микробной экземы располагались на нижних конечностях вокруг трофических язв на фоне нарушения венозного кровообращения; у 8 очаги имели округлые очертания, четкие границы и находились на верхних и нижних конечностях. Все пациенты были в возрасте от 13 до 18 лет. В анамнезе у них отмечался хронический тонзиллит и хронический гайморит с частыми обострениями. Остальные пациенты страдали микотической экземой на фоне онихомикоза. У 5 больных имелись измененные ногтевые пластинки. При микроскопическом исследовании выявлены также споры и нити мицелия грибов. У 14 пациентов очаги микоза локализовались на нижних конечностях, в основном в межпальцевых промежутках или на подошвенной поверхности стоп. При микроскопическом исследовании в очагах поражения выявлены нити мицелия и споры грибов. В топической терапии пациентов с микозом, осложненным экзематизацией, применялся крем травокорт 2 раза в день.
Травокорт комбинированный препарат, оказывающий противогрибковое, антибактериальное и противовоспалительное действие. Дифлукортолона валерат – ГКС для наружного применения. Оказывает противовоспалительное, антиэкссудативное, противоаллергическое и противозудное действие. Изоконазол обладает противомикробным эффектом в отношении дерматофитов, дрожжеподобных и плесневых грибов, грамположительных бактерий (стрепто- и стафилококков).
Системно назначались антигистаминные препараты 1 раз в сутки в течение 14―20 дней. 5 пациентов с онихомикозом получали системные антимикотики. На 7-й день от начала терапии островоспалительные явления стихли, исчезло мокнутие, спал отек. На 14-й день у 9 пациентов процесс полностью разрешился. У остальных пациентов процесс разрешился к 20-му дню. При микробной экземе в качестве системной терапии назначались антигистаминные препараты в течение 20 дней, и системные антимикотики дополнительно больным с онихомикозом.
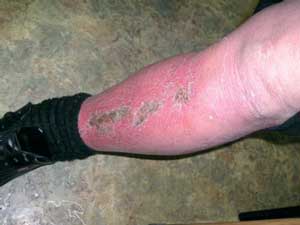
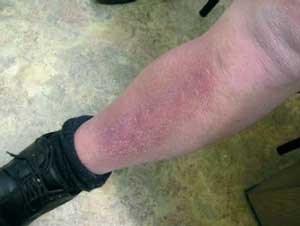
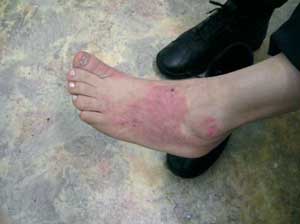
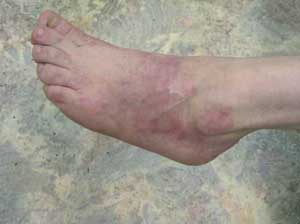
На очаги экземы назначался травокорт 2 раза в день в течение 14―28 дней. У 12 пациентов к 7―10-му дню мокнутие и отек уменьшились, эрозии эпителизировались к 14-му дню, и процесс разрешился полностью к 18-му дню (см. рисунок). У 7 пациентов с сопутствующим диабетом 2-го типа разрешение экзематозного процесса шло медленней, и очаги полностью разрешились только к 26-му дню.
Регресс высыпаний на 14—18-й день лечения травокортом (а—г).
 |
 |
| а | б |
 |
 |
| в | г |
Таким образом, травокорт показал высокую эффективность в терапии микробной экземы.
ЛИТЕРАТУРА
1. Яблоков Е.Г., Кириенко А.И., Богачев В.Ю. Хроническая венозная недостаточность. М: Медицина 1999.
2. Иванов О.Л., Заборова В.А. Современные методы лечения язвенных форм дерматозов. Рос журн кожн вен бол 2005;2:7—13.
3. Данилова А.А. Экзема. Консилиум медикум 1999;4:165—168.
4. Чистяков И.А. Экзема. Трудный пациент 2003;1:26—30.
