Сахарный диабет типа 2: возможность профилактики микрососудистых осложнений
Статьи Опубликовано в журнале:
«CONSILIUM MEDICUM» №12, 2012г.
О.М.Смирнова
ФГБУ Эндокринологический научный центр Минздрава РФ, Москва
Профилактика (от греч. prophylaktikos – предохранительный) – комплекс разного рода мероприятий, направленных на предупреждение какого-либо явления и/или устранение факторов риска.
Народонаселение планеты превысило в 2011 г. 7 млрд человек. По данным Международной диабетической федерации (IDF), число больных сахарным диабетом (СД) в 2011 г. составило 366 200 000 человек [1]. По прогнозу Всемирной организации здравоохранения, к 2030 г. их количество превысит 552 млн человек, то есть один из десяти взрослых будет болеть СД.
Являясь одной из самых драматичных страниц современной медицины, СД характеризуется исключительно ранней инвалидизацией и высокой летальностью прежде всего из-за сердечнососудистых осложнений [2]. Данные статистики показывают, что каждые 7 с в мире умирает один больной СД и вновь заболевают 2 человека. Помимо этого ежегодно умирают около 4 600 000 больных, производится более 1 млн ампутаций нижних конечностей, более 600 тыс. больных полностью теряют зрение, около 500 тыс. пациентов начинают получать заместительную почечную терапию.
По классификации Всемирной организации здравоохранения (1999 г.), «Сахарный диабет – это группа метаболических (обменных) заболеваний, характеризующихся гипергликемией, которая является результатом дефектов секреции инсулина, действия инсулина или обоих этих факторов.
Хроническая гипергликемия при диабете сочетается с повреждением, дисфункцией и развитием недостаточности различных органов, особенно глаз, почек, нервов, сердца и кровеносных сосудов».
Хронические сосудистые осложнения СД разделяют на микрососудистые (диабетическая нейропатия, диабетическая ретинопатия и диабетическая нефропатия) и макрососудистые осложнения.
Факторами, влияющими на развитие микроангиопатий, являются:
- продолжительность СД;
- возраст;
- генетическая предрасположенность;
- степень компенсации углеводного обмена;
- гипертония;
- курение;
- заболевание почек;
- беременность.
Зачем необходимо добиваться компенсации показателей углеводного обмена? Установлено, что гипергликемия приводит:
- к повышению неферментативного гликирования белков;
- повышению активности протеинкиназы С, отвечающей за проницаемость капилляров;
- повышению активности альдозредуктазы;
- выделению вазоактивных субстанций (эндотелин, простаноиды, гистамин, оксид азота);
- разрушению тканей свободными радикалами и выделению разных ростовых факторов.
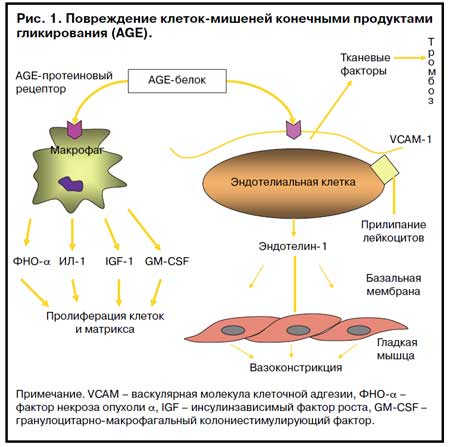
Таким образом, хроническая гипергликемия является пусковым механизмом целого каскада последующих патологических реакций. В связи с этим в клинике первостепенное значение имеет достижение удовлетворительных показателей компенсации углеводного обмена всеми доступными способами.
Установлена взаимосвязь уровня гликогемоглобина HbA1c и предполагаемой продолжительности жизни больных СД (рис. 2).
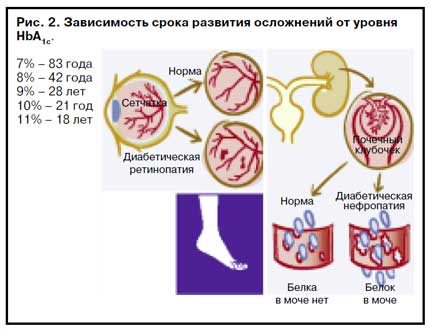
Главные международные многоцентровые исследования, изучавшие влияние гликемического контроля на прогрессирование микрососудистых осложнений, следующие:
- DCCT – Diabetes Control and Complication Trail (1993 г.);
- UKPDS – UK Prospective Diabetes Study (1998 г.);
- Kumamoto Study (2000 г.);
- FIELD – Fenofibrate Intervention and Event Lovering in Diabetes (2007 г.);
- DIRECT – The Diabetes Retinopathy Candesartan Trail (2008 г.);
- ADVANCE (AdRem) –AD Retinal Measurements study (2009).
Двадцатилетнее исследование UKPDS, завершенное в 1997 г., также доказало, что у больных с впервые выявленным СД типа 2 возможно значительное снижение риска развития микро- и макрососудистых осложнений. Главные выводы исследования: развитие хронических осложнений СД можно предупредить интенсивным контролем уровня гликемии и артериального давления. Интенсивный контроль уровня гликемии позволяет снизить:
- диабетические микроангиопатии на 25%;
- риск инфаркта миокарда – 16%;
- смертность, связанную с диабетом, – 32%;
- диабетическую ретинопатию (через 12 лет) – 21%;
- альбуминурию (через 12 лет) – 33%.
Следующим важным многолетним международным исследованием при СД типа 2 было исследование ADVANCE (Action in Diabetes and Vascular Disease Preterax And DiamicriN MR Controlled Evaluation), в котором принимали участие 215 клинических центров из 20 стран мира [5].
Исследовали риски возникновения и прогрессирова-ния макро- и микроангиопатии (диабетической ретинопатии и нефропатии). Учитывали следующие события.
Новая или прогрессирующая нефропатия:
- Развитие макроальбуминурии – соотношение альбумин/креатинин >300 мкг/мг (33,9 мг/ммоль), удвоение креатинина плазмы выше 200 мкмоль/л (2,3 мг/%), необходимость почечно-заместительной терапии или смерть по причине патологии почек.
Новая или прогрессирующая ретинопатия:
- Развитие пролиферативной ретинопатии, макулярного отека, слепоты по причине диабета или проведение ретинальной фотокоагуляции.
В основу интенсифицированной терапии в данном исследовании было положено назначение Диабетона МВ в группе больных интенсивного контроля в сравнении со стандартным лечением гипергликемии обычными пероральными сахароснижающими препаратами, в том числе и с помощью комбинированной терапии. В группе интенсивного контроля из производных сульфонилмочевины использовали только Диабетон МВ с соответствующей титрацией дозы, а в группе стандартного лечения следовали национальным рекомендациям, принятым в стране, т.е. можно было использовать любые препараты.
После анализа полученных результатов было отмечено, что снижение уровня HbA1c на 1% приводило к снижению частоты микрососудистых осложнений на 26% [5].
Наибольший интерес в исследовании ADVANCE (сахароснижающая ветвь) представляют данные о возможности снижения рисков, относящихся к диабетической нефропатии (рис. 3).
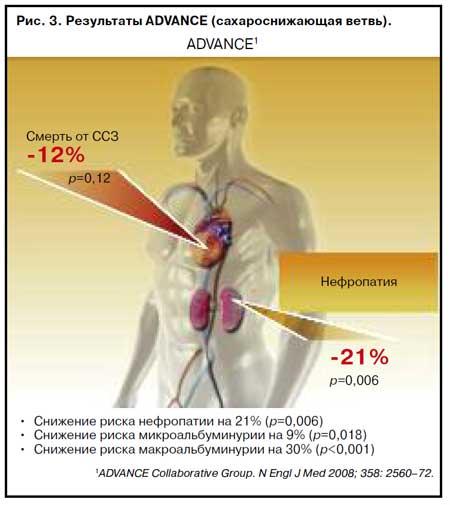
На основании прямого сравнения через 6 лет наблюдения в исследовании UKPDS все еще не было статистически значимых различий по риску развития как микро-, так и макроальбуминурии, в то время как исследование ADVANCE к этому времени уже подтвердило статистически значимое снижение риска и микро-, и макроальбуминурии (табл. 1).
Таблица 1.
Сравнение результатов UKPDS (6 лет) и ADVANCE (5 лет) [6]
| UKPDS, ОР (p) | ADVANCE, ОР (p) | |
|---|---|---|
| Новые случаи микроальбуминурии | 0,88 (0,13) | 0,91 (0,018) |
| Макроальбуминурия | 0,9 (0,61) | 0,70 (0,001) |
Примечание. ОР – относительный риск.
Таким образом, на основании полученных данных был сделан важный вывод, что интерес может был перемещен в сторону возможностей снизить риск развития и прогрессирования диабетической нефропатии.
Установлено, что:
- Альбуминурия является сильным предиктором смерти от любой причины, особенно сердечно-сосудистого заболевания (ССЗ).
- Заболеваемость хронической почечной недостаточностью (ХПН) составляет 6 на 1 тыс. человек в год, из них:
- 2/3 нуждаются в диализе – 50% умирают в течение 3 лет;
- 20% пациентов с диабетом умирают от ХПН.
- СД является ведущей причиной терминальной стадии ХПН:
- 50% пациентов находятся на заместительной почечной терапии (диализ и др.) [6].
«Ренопротекция доказана только для пациентов с уровнем HbA1cОбобщения всех имеющихся данных, в том числе и блестящие доказательства исследования ADVANCE, позволили пересмотреть и дополнить показания к назначению препарата Диабетон МВ, которые были официально включены в рекомендации по применению препарата: «Профилактика осложнений СД: снижение риска микрососудистых (нефропатия, ретинопатия) и макрососудистых (инфаркт миокарда, инсульт) осложнений у пациентов СД типа 2 путем интенсивного контроля гликемии».
В заключение необходимо обсудить результаты отечественного наблюдательного многоцентрового исследования DIAMOND – программы наблюдения эффективности и безопасности Диабетона МВ в ежедневной клинической практике, координатором которой являлся академик РАН и РАМН И.И.Дедов [7]. В исследовании принимали участие эндокринологические центры Москвы, Московской области, Санкт-Петербурга, Архангельска, Казани, Ростова-на-Дону, Екатеринбурга, Твери, Белгорода, Волгограда, Красноярска, Новосибирска.
Целью клинической программы DIAMOND, созданной на основе идеи ADVANCE, стала оценка эффективности и безопасности стратегии увеличения дозировки Диабетона МВ до 120 мг/сут в виде монотерапии или в комбинации с другими препаратами и изучение влияния интенсивной терапии на развитие микрососудистых осложнений.
Всего в исследование было включено 390 пациентов с СД типа 2 по следующим критериям:
- мужчины и женщины с СД типа 2 старше 35 лет;
- неудовлетворительный контроль гликемии (HbA1c>7,0% и неэффективность диетотерапии;
- неэффективность или непереносимость монотерапии каким-либо пероральным сахароснижающим препаратом: метформином, глитазоном, глинидом, ингибитором дипептидилпептидазы-4 или сульфо-нилмочевиной (кроме Диабетона МВ).
- группа А – пациент не получал ранее пероральных сахароснижающих препаратов, ему сразу назначали Диабетон МВ, доза титровалась при необходимости за 1,5–2 мес в зависимости от гликемии до 4 таблеток (120 мг);
- группа Б – пациент получал секретагог (глинид или производное сульфомочевины, но не Диабетон МВ). Перевод осуществляли с учетом эквивалентности дозировок (2 таблетки манинила 3,5 мг – на 2 таблетки Диабетона МВ 60 мг, амарил – 1 мг=30 мг, 2 мг=60 мг и т.д.);
- группа В – пациент уже получал монотерапию, но не секретагогом.
В результате 6-месячного наблюдения были получены следующие результаты (табл. 2).
Таблица 2. DIAMOND. Результаты [7]
| Результаты исследования по разным критериям эффективности | ||||
|---|---|---|---|---|
| Параметры | При включении | Через 6 мес терапии | Изменения за время терапии | p |
| HbA1c, % | 8,4±0,9 | 6,7±0,7 | 1,6±0,9 | |
| Гликемия натощак, ммоль/л | 9,1±1,8 | 6,0±0,7 | 3,0±1,8 | |
| Уровень альбуминурии, мг/сут | 59±115 | 43±92 | 16,6±49,1 | |
| САД, мм рт. ст. | 142,6±17,4 | 131,6±10,9 | 10,9±15,3 | |
| ДАД, мм рт. ст. | 86,1±9,8 | 81,2±6,7 | 4,9±9,9 | |
| ЧСС, уд/мин | 76,9±8,7 | 74,5±6,5 | 2,4±7,9 | |
| Масса тела, кг | 85,4±14,5 | 83,5±13,5 | 1,9±4,0 | |
Примечание. САД – систолическое артериальное давление, ДАД – диастолическое артериальное давление, ЧСС – частота сердечных сокращений; *p – различия между уровнем при включении и через 6 мес терапии.
Для достижения компенсации углеводного обмена до целевых значений потребовалось увеличение дозы Диабетона МВ до 90–120 мг у большинства пациентов группы интенсивного контроля (в среднем доза была увеличена на 75%). Очень важно полученное снижение числа больных с протеинурией и микроальбуминурией (рис. 4).
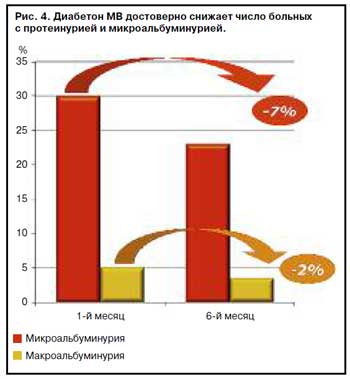
Кроме этого, в исследовании подтверждена безопасность Диабетона МВ с точки зрения частоты развития гипогликемических состояний и прибавки массы тела (рис. 5).
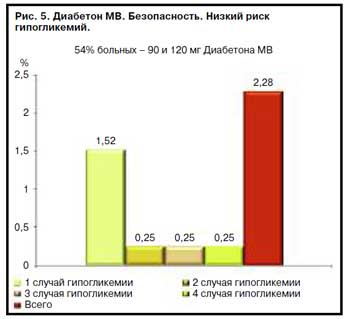
Таким образом, данное исследование подтвердило благоприятный клинический эффект применения Диабетона МВ как с точки зрения поддержания стабильной компенсации углеводного обмена, так и предупреждения прогрессирования нефропатии при минимальном риске развития гипогликемий и прибавки массы тела. В результате было сделано следующее заключение:
- программа DIAMOND показала, что терапия Диабетоном МВ позволяет эффективно достигать целевых параметров контроля СД без увеличения риска гипогликемий и повышения массы тела на фоне улучшения контроля гликемии;
- несмотря на непродолжительный период наблюдения, отмечались нефропротективные эффекты (снижение уровня альбуминурии и регресс микроальбуминурии до нормоальбуминурии у 7% пациентов).
«В новом тысячелетии хотелось бы видеть диабет без осложнений, а может быть, и мир без диабета» (H.Keen, 2004). Литература
1. Athlas IDF 5-th ed. 2011.
2. Липатов Д.В., Кузьмин А.Г., Толкачева А.А., Чистяков Т.А. Особенности пролиферативного процесса у пациентов с диабетической ретинопатией. Сахарный диабет. 2012; 2: 15–20.
3. The Diabetes Control and Complications Trial Research Group. N Engl J Med 1993; 329: 977–86.
4. Stratton IM, Kohner EM, Aldington SJ et al. UKPDS 50: Risk factors for incidence and progression of retinopathy in Tуpe II diabetes over 6 years frim diagnosis. Diabetiligia 2001; 44: 156–63.
5. ADVANCE Collaborative Group, Patel A, Mac Mahon S, Chalmers J et al. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med 2008; 358: 2560–72.
6. ADVANCE Collaborative Group. EASD Congress 2011. Lisbon, Portugal. Abstract.
7. Шестакова М.В., Викулова О.К. Результаты открытой наблюдательной программы DIAMOND. Сахарный диабет. 2011; 3: 74–80.
