Тактика лечения тяжелой степени деформирующего артроза первого плюснефалангового сустава стопы
СтатьиОпубликовано в журнале:
«Поликлиника». Спецвыпуск №6, 2019
А.М. Привалов, руководитель Международного Центра хирургии стопы, к.м.н., травматолог-ортопед, президент Русского общества хирургии, ортопедии и эстетики стопы, член Европейского общества хирургии стопы, Международная Клиника «MEDСИ-Санкт-Петербург»
Изучен опыт лечения деформирующего артроза I плюснефалангового сустава стопы с формированием ригидного первого пальца. На ранних стадиях применялось консервативное лечение с применением имплантатов синовиальной жидкости. В тяжелых случаях выполнялось артродезирование I плюснефалангового сустава. Ранняя диагностика, этапное лечение и активная реабилитация улучшают результаты лечения.
Ключевые слова: ригидный первый палец, имплантаты синовиальной жидкости, артродез
The 1-st MTP joint severity deformity treatment
A.M. Privalov, MD, PhD, orthopedist, Head of the Internationa! Foot & Ankle center ROEFAS President, EFAS member International «MEDCИ-Saint Petersburg» clinic & hospital, SPb
The results of the 1-st MTP joint with Hallux rigidus were studied/ Conservative treatment was conducted in early stages (synovia! liquid implants were used). In severity deformity cases – arthrodesis of the 1-st MTP joint were made. Sharp early diagnosis, especial treatment and rehabilitation conducted to good results.
Key words: Hallux rigidus, synovial liquid implants, arthrodesis
Динамично развивающимся направлением современной ортопедии в нашей стране и в мире является хирургия стопы. Новые хирургические методики позволяют буквально за сутки исправить любую деформацию ног [1].
Распространенной ортопедической деформацией стопы является деформирующий артроз I плюснефалангового сустава, приводящий на поздних стадиях к возникновению так называемого ригидного первого пальца стопы (Hallux rigidus). Заболевание характеризуется дегенеративным повреждением и разрушением суставных поверхностей первого плюснефалангового сустава, которое приводит к нарастающей тугоподвижности (ригидности) и постоянным болям: вначале при ходьбе, затем и в покое. Снижается опорность конечностей, возникают трудности с выбором и ношением обуви. Основными причинами возникновения ригидного первого пальца считаются: плоскостопие, травмы области сустава, интенсивные физические нагрузки, анатомические особенности первой плюсневой кости [2, 3]. Разработаны различные консервативные и оперативные методы лечения этой патологии [3, 4, 5]. Несмотря на это, ригидный первый палец является малоизвестной патологией для многих врачей.
Одной из особенностей заболевания является возникновение значительных повреждений в суставе без видимых внешних деформаций, изменения положения первой плюсневой кости и основной фаланги первого пальца (у пациента с выраженной ригидной деформацией, может быть не больше первой степени поперечного плоскостопия и отсутствовать вальгусная деформация пальца). Все это значительно затрудняет диагностику. Точно выявить заболевание на всех стадиях позволяет только рентгенография стопы в стандартных проекциях (рис. 1). С целью оптимизации диагностики и результатов лечения мы считаем целесообразным поделиться нашим опытом.
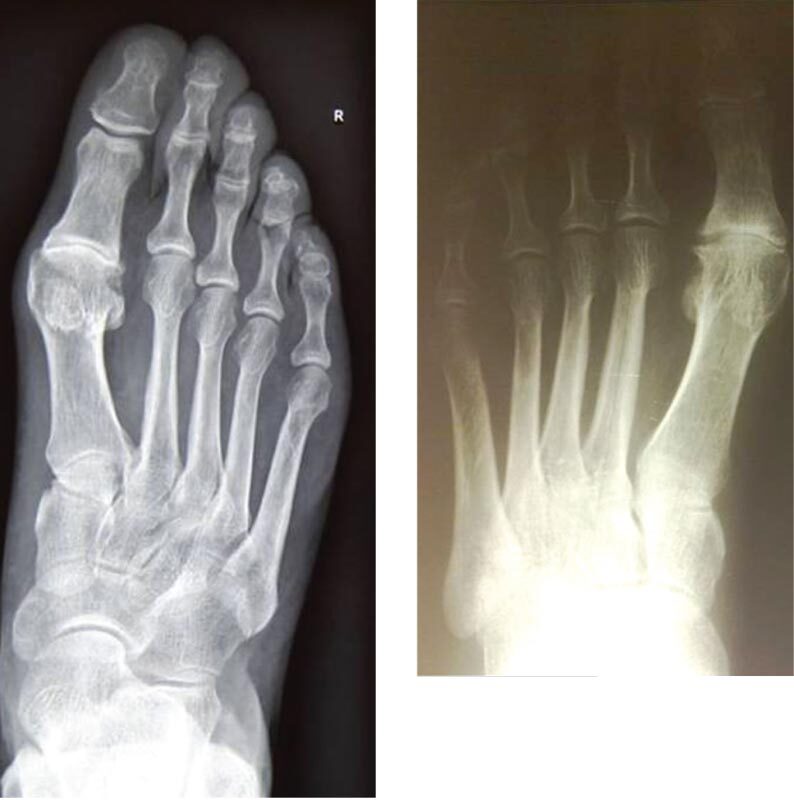 Рис. 1. Рентгенограммы различных вариантов ригидной деформации I пальца
Рис. 1. Рентгенограммы различных вариантов ригидной деформации I пальца
Среди пациентов Международного Центра Хирургии стопы, обратившихся за консультативной помощью с патологией переднего отдела стопы в период с марта 2012 по март 2017 гг., в 7,4% случаев диагностирован деформирующий артроз I плюснефалангового сустава III стади с формированием ригидного первого пальца стопы. Лечение таких больных имело свои особенности. При отказе пациента или невозможности выполнения оперативного лечения, а также в тех случаях, когда болевой синдром неинтенсивный и еще сохраняется небольшая амплитуда движений в первом плюснефаланговом суставе, мы считаем целесообразным применение консервативных методов лечения. Предписываются рациональные физические нагрузки и обувь, индивидуальные стельки (изготовленные с учетом характера заболевания) и специализированная лечебная физкультура. Регулярно проводятся курсы лечения имплантатами синовиальной жидкости. Препаратом выбора является «Ферматрон», созданный на основе гиалуроната натрия. Для консервативного лечения используется 1% раствор, выпускающийся в шприцах, содержащих 2 мл лекарственного вещества. Ферматрон вводят непосредственно в полость первого плюснефалангового сустава. После обработки антисептиками по внутренней поверхности первого пальца стопы пунктируют сустав, иглу вводят перпендикулярно поверхности. Ориентирами служат характерная кожная складка на уровне суставной щели и сухожилие разгибателя первого пальца, отступив книзу от которого, осуществляется доступ в полость сустава. Ферматрон восстанавливает вязко-эластичные и защитные свойства суставной жидкости, снижает воспалительные реакции, стимулирует синтез собственной гиалуроновой кислоты. В результате устраняется болевой синдром и увеличивается амплитуда движений в суставе. Ферматрон вводят 1 раз в неделю, курс лечения состоит из 4 инъекций и проводится 1 раз в год. В связи с небольшим объемом полости сустава, целесообразно вводить не более 1 мл препарата, при отсутствии опыта рекомендуется выполнять инъекции под контролем УЗИ. По нашим наблюдениям, данные курсы лечения позволяют отсрочить оперативное лечение сустава до 5 лет. Обязательны ежегодные осмотры пациента с выполнением рентгенографии стопы для своевременного выявления возможного прогрессирования заболевания.
В тяжелых случаях III стадии деформирующего артроза с ригидной деформацией, сопровождающейся выраженным болевым синдромом и отсутствием движений в суставе, проводится оперативное лечение. В связи с быстрым рецидивом деформации мы считаем нецелесообразным выполнение моделирующей резекции головки первой плюсневой кости с удалением остеофитов (хейлэктомия) или различных корригирующих остеотомий. При III стадии заболевания выполняется артродезирование (замыкание) I плюснефалангового сустава стопы.
В современных условиях операция выполняется из небольшого разреза по тыльно-медиальной поверхности I плюснефалангового сустава. Удалялись остеофиты и измененные мягкие ткани. Затем суставные поверхности обрабатывались специальными фрезами для лучшей адаптации, и после выполнялась фиксация в функционально-выгодном положении металлоконструкциями. Во всех случаях применяются пластины, как наиболее надежные для фиксации. У пожилых пациентов с выраженным остеопорозом целесообразно применение пластин с блокированием винтов (рис. 2).
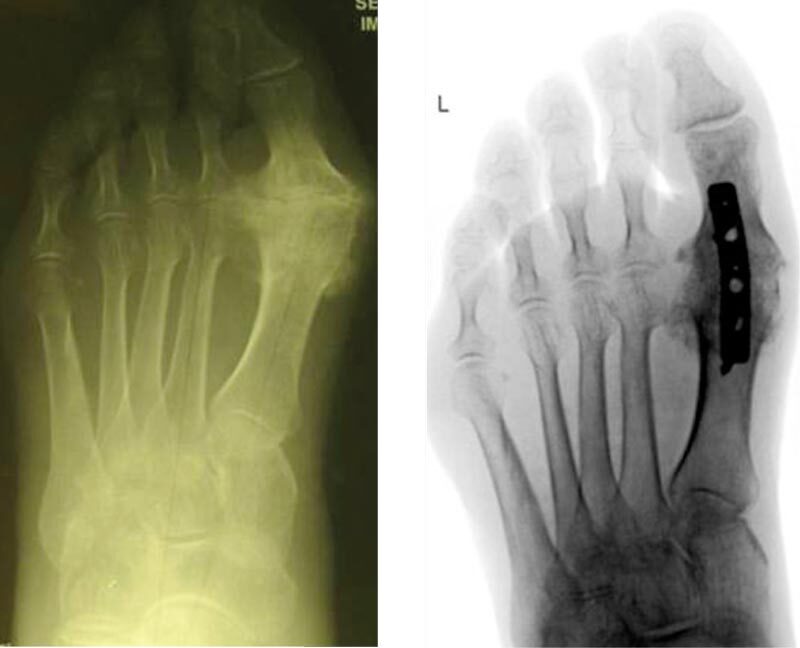 Рис. 2. Рентгенограммы до и после артродеза пластиной, при ригидном первом пальце III степени
Рис. 2. Рентгенограммы до и после артродеза пластиной, при ригидном первом пальце III степени
Вмешательства непродолжительны по времени, отсутствует кровопотеря, болевой синдром не выражен и купируется ко вторым суткам послеоперационного периода. Нет необходимости находиться в стационаре больше 1 суток.
За наблюдаемый период прооперировано 26 стоп у 16 пациентов, в одном случае выполнен артродез обоих суставов одновременно. Возраст от 46 до 78 лет. Женщин – 81%.
После артродеза мы рекомендуем 2 недели полного отсутствия нагрузки на оперированную конечность, затем ходьба в специальной разгрузочной обуви от 4 до 5 недель, с последующим переходом на обычную обувь с индивидуальными стельками. Разработка движений в межфаланговых суставах первого пальца разрешается не раньше 4 недели после операции. Металлоконструкции (пластины и винты) в обязательном порядке удаляются через 10-12 месяцев после операции у всех пациентов (рис. 3).
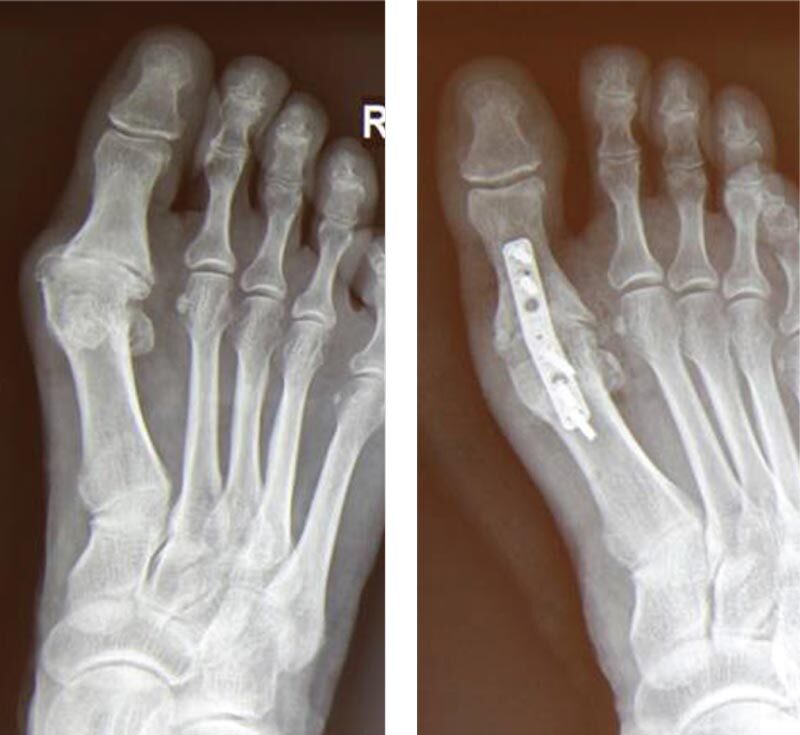 Рис. 3. Рентгенограмма правой стопы до и после удаления пластины (10 месяц с момента операции), артродез состоялся
Рис. 3. Рентгенограмма правой стопы до и после удаления пластины (10 месяц с момента операции), артродез состоялся
Регулярные осмотры ортопеда проводились через 1, 3, 6 и 12 месяцев после хирургического лечения. На всех этапах лечения и наблюдения осложнений не выявлено. Отдаленные результаты (больше 12 месяцев) прослежены у 77% пациентов (рис. 4). Для оценки результатов лечения использовались: визуальная аналоговая шкала боли (ВАШ): средний результат 8 баллов (73 до лечения) и шкала Американского общества хирургов стопы и голеностопного сустава (AOFAS): средний балл – достиг 74 (23 до оперативного лечения). В 85% случаев полученные результаты оценены как хорошие, в 15% как удовлетворительные.
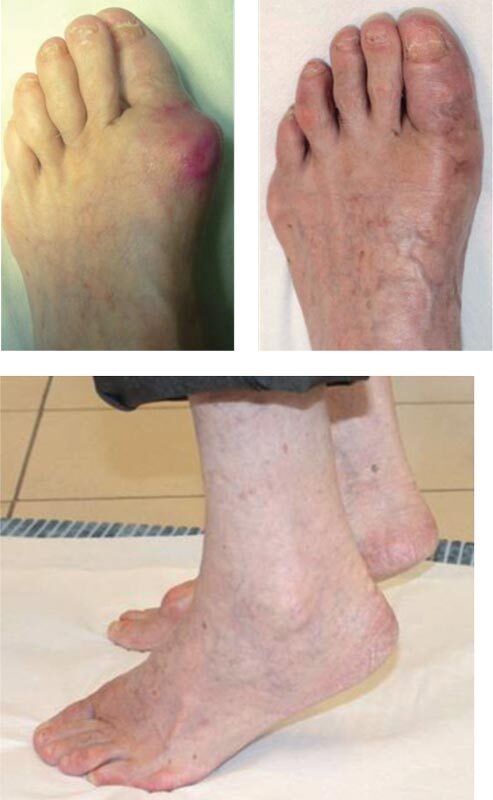 Рис. 4. Внешний вид стопы и функция до и через 4 месяца после операции (восстановлена форма, у пациентки впервые за 15 лет появилась возможность вставать на носки и носить обувь на каблуке)
Рис. 4. Внешний вид стопы и функция до и через 4 месяца после операции (восстановлена форма, у пациентки впервые за 15 лет появилась возможность вставать на носки и носить обувь на каблуке)
При выявлении ригидной деформации первого пальца на начальных стадиях лечение следует начинать с консервативных методов, в том числе применяя имплантаты синовиальной жидкости для внутрисуставного введения, в частности Ферматрон. Артродезирование I плюснефалангового сустава, при условии соблюдения правильной хирургической техники, позволяет эффективно лечить III стадию заболевания. Ранняя активизация, специализированная лечебная физкультура способствуют быстрой реабилитации пациентов после артродеза.
Литература
- Корж Н.А. Тактика лечения пациентов в послеоперационном периоде после ортопедических оперативных вмешательств на переднем отделе стоп. / Н.А. Корж // Травматология, ортопедия и протезирование – Донецк. – 2011. – № 1. – С. 39-42.
- Мовшович, И.А. Оперативная ортопедия / И.А. Мовшович. – М.: Медицина, 1994. – 446 с.
- Травматология и ортопедия : многотомное руководство для врачей / под ред. Н.В. Корнилова. – СПб. : Гиппократ, 2006. – Т. III. – 1054 с.
- Goldbloom D., Makwana N. et al. A new «tension side» locking plate for Hallux Valgus: A prospective multicenter case series. . J/ Foot and Ankle Surg. 2016; 22:103-108.
- Guelfi M., Pantalone A. et al. Long-term beneficial effects of platelet-rich plasma for non-insertional Achilles tendinopathy. J/ Foot and Ankle Surg. 2015; 21:178-181.
