Кашель. Эффективно и современно: новое решение старой проблемы
СтатьиОпубликовано в журнале:
Эффективная фармакотерапия. Пульмонология и оториноларингология. - 2010. - № 2. - с. 74-78.
д.м.н., проф. А.Ю. Овчинников, Я.В. Деточка
Первый МГМУ им И.М.Сеченова, кафедра болезней уха, носа и горла, Москва
Актуальность
Кашель - пятая по частоте причина, заставляющая амбулаторных больных обращаться к врачу. Среди симптомов, обусловленных патологией респираторной системы, он занимает первое место. Кашель - это защитно-приспособительная реакция, обеспечивающая удаление из дыхательных путей раздражающих агентов эндогенного (слизь, мокрота, гной) или экзогенного (инородные тела, частицы пыли и др.) происхождения.
Физиология кашля
Рецепторы кашлевого рефлекса относятся к окончаниям разветвления языкоглоточного, блуждающего и тройничного нервов. Наиболее чувствительные зоны, раздражение которых вызывает кашель, - это гортань, бифуркация трахеи и места отхождения долевых бронхов. По мере уменьшения диаметра бронхов плотность кашлевых рецепторов уменьшается. В легочной ткани кашлевых рецепторов нет. Этим объясняется отсутствие кашля в определенные периоды течения некоторых разновидностей пневмонии при отсутствии вовлечения плевры или бронхов в воспалительный процесс. Внешние и внутренние факторы (колебания температуры и влажности воздуха, табачный дым, назальная слизь, мокрота, воспаление слизистой дыхательных путей и т.д.) возбуждают кашлевые рецепторы, подразделяющиеся на ирритантные, быстро реагирующие на механические, термические, химические раздражители, и С-рецепторы, преимущественно стимулирующиеся медиаторами воспаления: простагландинами, брадикининами, субстацией Р и др. Рефлекторная дуга кашля состоит из афферентного, центрального и эфферентного звеньев. По афферентным нервным волокнам импульсы с рецепторов поступают в кашлевой центр продолговатого мозга, на который помимо импульсов с периферии воздействуют регулирующие импульсы, исходящие из высших центров коры головного мозга. Кашлевой центр в продолговатом мозге организует координированное сокращение мышц диафрагмы, грудной клетки, живота, гортани и бронхов. Таким образом, под эфферентным звеном понимают двигательные волокна, идущие к указанным мышцам, и сами мышцы. Кашлевой акт начинается с глубокого вдоха, продолжительностью около 2 секунд, после чего происходит рефлекторное сокращение мышц гортани и смыкание голосовых складок. Одновременно повышается тонус бронхиальной мускулатуры. Затем возникает внезапное сильное сокращение экспираторных мышц (главным образом мышц брюшного пресса), направленное на преодоление сопротивления временно закрытой голосовой щели. В этот период внутригрудное давление резко возрастает (до 100 мм рт. ст. и более), что вызывает сужение трахеи за счет прогибания внутрь ее наиболее податливой части - задней мембраны. Вслед за этим голосовая щель мгновенно раскрывается и происходит форсированный выдох. Значительная разность между давлением в дыхательных путях и атмосферным давлением в сочетании с сужением трахеи приводит к созданию потока воздуха, скорость которого в дыхательных путях в 20-30 раз превышает таковую при обычном дыхании. Для постановки правильного диагноза и подбора адекватной терапии необходимо определить причину возникновения кашля. Для этого нужно оценивать все характеристики кашля. Каждая из них имеет определенное диагностическое значение. Однако ответ на традиционный первый вопрос, который врач задает пациенту: «Как давно появился кашель?» -позволяет предположить причину его возникновения. Острый кашель. Наиболее частыми причинами острого кашля являются такие инфекции верхних дыхательных путей, как ОРВИ, острый бактериальный синусит, коклюш, обострение хронических обструктивных заболеваний легких, аллергический ринит. Вирусные инфекции верхних дыхательных путей - самая частая причина острого кашля. У больных с ОРВИ при отсутствии лечения частота этого симптома в первые 48 часов заболевания достигает 83%, а к 14 дню снижается до 26%. Кашель при ОРВИ стимулируется стеканием отделяемого содержимого из носоглотки и раздражением слизистой оболочки гортани. При адекватной терапии ОРВИ кашель бесследно проходит. Однако возникают ситуации, когда кашель приобретает затяжное течение. Затяжной кашель. Обычно начинается с инфекции верхних дыхательных путей, продолжается от 3 до 8 недель и чаще всего является так называемым «постинфекционным», либо служит проявлением бактериального синусита или астмы.
Хронический кашель. Основной причиной хронического кашля является курение, которое оказывает прямое раздражающее воздействие на кашлевые рецепторы дыхательных путей, а также вызывает раздражение и воспалительную реакцию в слизистой оболочке трахеобронхиального дерева.
К другим причинами, наиболее часто вызывающим хронический кашель, относят следующие:
- Синдром постназального затекания слизи в глотку вследствие ринита или синусита. Термином «синдром постназального затекания» (postnasal drip syndrom) обозначаются клинические ситуации, характеризующиеся воспалительным процессом верхних дыхательных путей (носоглотка, нос, околоносовые пазухи), при которых отделяемое из носа стекает по задней стенке глотки в трахеобронхиальное дерево. Важна осведомленность врачей о данном синдроме, поскольку кашель при этом состоянии трактуется не всегда правильно и ошибочно приписывается хроническому бронхиту. Этот синдром встречается у 20-34% больных с хроническим кашлем.
- Особый вариант бронхиальной астмы, который проявляется кашлем без удушья, чаще в ночное время. Так называемая кашлевая бронхиальная астма составляет 20-28% всех случаев хронического кашля. Для таких пациентов характерны: а) отсутствие анамнестических указаний на периодически появляющееся свистящее дыхание, а также спирометрических признаков экспираторной обструкции, затрудненного выдоха; б) наличие типичных для бронхиальной астмы признаков повышения реактивности дыхательных путей при проведении пробы с ацетилхолином. Причиной возникновения кашля в данной ситуации считается именно повышение реактивности воздухоносных путей, т.е. бронхоспазм.
- Гастроэзофагеальный рефлюкс (гастроэзофагеальная рефлюксная болезнь). Считается, что более чем у 20% больных с хроническим кашлем его причиной является гастроэзофагеальный рефлюкс.
- Кашель нередко становится побочным эффектом при приеме ингибиторов ангиотензинпревращающих ферментов (АПФ) при лечении больных с артериальной гипертонией и недостаточностью кровообращения. Это связано с накоплением брадикинина, неблагоприятно влияющего на бронхи. Отмечено, что не все ингибиторы АПФ в равной степени обладают этим побочным действием. Значительно реже кашель возникает при применении периндоприла (престариума) и моноприла.
По продолжительности различают постоянный кашель, который наблюдается при хронических заболеваниях глотки, гортани, трахеи, бронхов, при венозном застое в малом круге кровообращения, и приступообразный кашель, который отмечается у больных хроническим бронхитом, бронхиальной астмой, хроническим обструктивным заболеванием легких, туберкулезом и раком легких. По характеру кашель подразделяют на сухой - при экспираторном стенозе трахеи, поражениях плевры, средостения, при патологических процессах в перибронхиальных областях (компрессия опухолью, лимфатическими узлами, аневризмой аорты) и с мокротой - при поражении бронхиального дерева, сопровождающемся гиперсекрецией бронхиальной слизи и развитием воспаления, а также при попадании в бронхи продуктов воспаления или некроза (прорыв абсцесса, туберкулез, рак легкого).
В большинстве случаев возникновение кашля связано с патологией дыхательной системы. Однако существуют такие его виды, при которых патология в дыхательных путях отсутствует. Это рефлекторный и нейрогенный кашель. Рефлекторный кашель - это невротическое состояние, проявляющееся приступообразным сухим кашлем, не связанным с патологией бронхолегочной системы. Наиболее частой причиной развития рефлекторного кашля становится гипервентиляционный синдром, при котором отмечается увеличение легочной вентиляции неадекватно уровню газообмена в организме. Гипервентиляционный синдром, как правило, имеет психогенную природу. На фоне стрессовых ситуаций, при разговоре, выполнении физических нагрузок у таких больных появляется ощущение нехватки воздуха, в результате чего они начинают учащенно и углубленно дышать, а это, в свою очередь, провоцирует приступ кашля. Кроме того, причиной рефлекторного кашля могут послужить гипертрофия нёбных миндалин, увеличение маленького язычка и язычной миндалины, гастроэзофагеальный рефлюкс. У больных рефлекторным кашлем при непрямой ларингоскопии выявляется ряд характерных признаков: 1) резко выраженный глоточный рефлекс, 2) спазмирование голосовых складок на вдохе, 3) отечность краев голосовых складок.
Нейрогенный кашель. Как уже указывалось выше, в формировании кашлевого рефлекса участвует кора головного мозга. Вследствие этого кашель может быть вызван или подавлен произвольно. Соответственно этому выделяют кашель центрального происхождения, так называемый нейрогенный (невротический) кашель. Хорошо известен заразительный кашель по типу индукции у части лиц, находящихся в зрительном зале или аудитории. Замечено, что индуктивный кашель чаще возникает при снижении эмоционального воздействия от происходящего на сцене или во время скучной, монотонно читаемой лекции. Описан кашель, возникающий у пациентов, страдающих неврозом, во время тревожного ожидания, из-за опасения куда-либо опоздать или перед ответственным публичным выступлением. Кашель часто возникает у лиц, неспособных достаточно полно выражать свои мысли и эмоции словами (алекситимические пациенты - от греческого выражения «нет слов для чувств»). Реже встречается громкий демонстративный кашель с нарочитым выделением мокроты как эквивалент истерической реакции. Эпизодический нетяжелый кашель может не сказываться на общем состоянии больного. Однако мучительный приступообразный или постоянный кашель ухудшает качество жизни пациента, нарушает его сон, снижает физическую и интеллектуальную активность и может явиться причиной осложнений, среди которых выделяют спонтанный пневмоторакс, кровохарканье, миалгии в области грудной клетки и брюшного пресса, перелом ребер, рвоту, недержание мочи. Хронический кашель повышает внутригрудное давление, способствует формированию диафрагмальной и увеличению паховых грыж. Подъем внутригрудного давления приводит к затруднению притока крови к сердцу, снижению артериального и повышению венозного давления. Возможны нарушения ритма сердца. Ухудшение гемодинамики вследствие кашля может быть причиной головной боли. Как редкие осложнения описываются кровоизлияния в головной мозг и сетчатку глаза у пациентов, страдающих сосудистыми заболеваниями. У ряда пациентов приступ кашля приводит к кратковременной потере сознания, судорогам. Такое состояние называют беттолепсией. Считается, что беттолепсия возникает в результате повышения внутригрудного давления при кашле, гипервентиляции и последующего нарушения кровоснабжения мозга.
Терапия кашля
При лечении кашля необходимо учитывать его этиологию, течение и характер. Наиболее эффективной оказывается этиотропная терапия, которая предполагает либо устранение причины кашля (отмена вызывающих кашель лекарств, отказ от курения, удаление серной пробки из наружного слухового прохода, устранение контакта с аллергеном и др.), либо ликвидацию патологического процесса, приведшего к кашлю (антибактериальная терапия пневмонии и других респираторных инфекций, лечение гастроэзофагеального рефлюкса и др.). В тех случаях, когда этиологическая и патогенетическая терапия по тем или иным причинам невозможна или недостаточно эффективна, проводят симптоматическую терапию кашля. Выбор лекарственных препаратов при этом зависит, прежде всего, от характера кашля, его интенсивности и других особенностей.
Противокашлевые средства по механизму действия подразделяются на препараты центрального наркотического и ненаркотического действия, вызывающие торможение кашлевого центра, и периферического действия, снижающие чувствительность кашлевых рецепторов (местные анестетики, препараты комбинированного действия и лекарственные средства, подавляющие высвобождение нейролептиков). Важным патогенетическим механизмом нарушения бронхиальной проходимости является образование вязкой трудноотделяемой мокроты. Разжижение и удаление этого секрета занимает существенное место в лечении кашля. Препараты, влияющие на образование мокроты, можно разделить на четыре группы:
- препараты рефлекторного действия, реализующие свой эффект со слизистой оболочки желудка и через хеморецепторную триггерную зону. Они раздражают афферентные волокна парасимпатического нерва и слизистой оболочки желудка, что рефлекторно возбуждает дыхательный центр. В результате происходит стимуляция бронхиальных желез, что, в свою очередь, способствует эвакуации мокроты;
- лекарственные средства с прямым действием на слизистую оболочку дыхательных путей (солевые, щелочи, эфирные масла). Среди них наибольшее распространение получили йодиды. Выделяясь из крови, соли йода вызывают гиперемию слизистой бронхов, стимулируют бронхиальные железы, в связи с чем золь-слой становится более жидким;
- протеолитические ферменты;
- стимуляторы продуктов сурфактанта.
В случае несостоятельного кашля у ослабленных больных применяют средства, усиливающие кашель и выведение мокроты. Несмотря на многообразие противокашлевых средств, поиск новых, эффективных и безопасных препаратов остается весьма актуальным.
Материалы и метод
Задачей исследования было определение эффективности и безопасности использования противовоспалительного препарата фенспирида гидрохлорид (Эреспал) у больных ОРВИ. Эреспал - высокоэффективное средство, обеспечивающее патогенетическое воздействие на ключевые звенья воспалительного процесса в области верхних дыхательных путей. Основным фармакологическим эффектом фенспирида является противовоспалительный, гипосенсибилизирующий и спазмолитическии, связанный с его способностью ингибировать влияние гистамина, уменьшать лейкоцитарную инфильтрацию, а также экссудацию, синтез простаглан-динов, тромбоксанов и лейкотриенов, проницаемость сосудов и ингибировать продукцию медиаторов воспаления. Наряду с выраженным противовоспалительным и гипосенсибилизирующим действием Эреспал обладает стимулирующим воздействием на мукоцилиарный транспорт. Уникальность этого препарата заключается в том, что он не относится к известным группам нестероидных и стероидных препаратов. При этом фенспирид оказывает сходное со стероидами действие, ингибируя активность фосфолипазы А2. Однако он действует на активность фосфолипазы А2 не усилением синтеза белка-ингибитора фермента фосфолипазы А2. Он тормозит ее активность посредством блокады транспорта ионов Са++ в клетку. Недостаток ионов кальция снижает активность фосфолипазы А2, вызывая замедление каскада трансформации арахидоновой кислоты, что приводит к снижению образования простагландинов, лейкотриенов и тромбоксанов. Помимо этого, фенспирид снижает синтез гистамина и уровень экспрессии b1-адренорецепторов. Противовоспалительная и спазмолитическая активность фенспирида обусловлена его способностью ингибировать действие гистамина, уменьшать лейкоцитарную инфильтрацию, проницаемость сосудов и экссудацию. При этом наивысшая фармакологическая эффективность препарата проявляется на уровне верхних и нижних дыхательных путей.
Для решения поставленной задачи под наблюдением находилась группа из 30 больных в возрасте от 18 до 60 лет с выраженным кашлевым синдромом, возникшим на фоне ОРВИ и в ранний период после хирургических вмешательств в ротоглотке. Им применяли монотерапию фенспиридом в дозе 80 мг (1 таблетка) 3 раза в день в течение 10 дней.
В этой группе помимо фенспирида допускался прием парацетамола. Под наблюдением также находилась аналогичная по качественному и количественному составу контрольная группа больных, получавших традиционное лечение, включающее препарат термопсис и парацетамол в таблетированной форме в течение 10 дней.
Отбор пациентов проводился согласно разработанным критериям включения и исключения. Учитывался возраст пациентов, сроки и анамнез заболевания, объективные клинические и субъективные признаки. Оценку динамики состояния больного регистрировали по десятибальной системе. Пациенты были проинструктированы в отношении правил приема препарата.
Средний возраст больных (13 мужчин и 17 женщин) составил 30 лет. ОРВИ с выраженным кашлевым симптомом страдали 16 человек. 14 больных получали препарат в ранний период после хирургических вмешательств в ротоглотке (тонзиллэктомия, лазерные операции). Каждый день проводилась регистрация динамики объективной и субъективной симптоматики по десятибальной системе.
Результаты исследования
Полученные нами данные (табл. 1 и 2 и рис. 1 и 2) красноречиво свидетельствуют о высокой лечебной активности препарата «Эреспал» в отношении кашля, возникшего на фоне воспалительных процессов верхних дыхательных путей. Начиная со 2-3 дня, большинство больных отмечало уменьшение числа жалоб на боль в горле и других проявлений, характерных для острого фаринголарингита. К концу курса лечения происходила почти полная нормализация внешнего вида слизистой оболочки ротоглотки.
Таблица 1. Уменьшение кашля у больных под воздействием препарата «Эреспал» и в контрольной группе*
| 1-й день | 2-й день | 3-й день | 4-й день | 5-й день | 6-й день | |||||||
| И | К | И | К | И | К | И | К | И | К | И | К | |
| Сумма в баллах | 206 | 221 | 152 | 200 | 87 | 143 | 52 | 96 | 34 | 88 | 16 | 64 |
| Средний арифметический балл | 10,3 | 11 | 7,6 | 10 | 4,35 | 7,5 | 2,6 | 4,8 | 1,7 | 4,4 | 0,8 | 3,2 |
* оценка по суммарному числу баллов.
Примечания: И — исследуемая или основная группа пациентов, получавших препарат «Эреспал», К — контрольная группа.
Таблица 2. Уменьшение числа жалоб на боль в горле у больных под влиянием препарата «Эреспал»
| Группы | 1-й день | 2-й день | 3-й день | 4-й день | 5-й день | 6-й день |
| Исследуемая | 80 | 72 | 54 | 33 | 18 | 6 |
| Контрольная | 84 | 81 | 67 | 50 | 30 | 14 |
Рис. 1. Уменьшение кашляу больных под воздействием препарата «Эреспал» и в контрольной группе
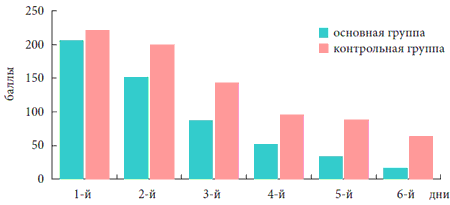
Рис. 2. Уменьшение числа жалоб на боль в горле у больных под влиянием препарата «Эреспал»
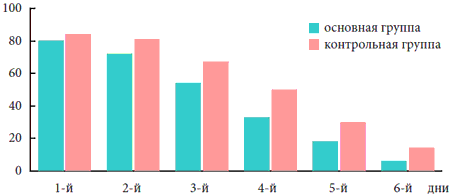
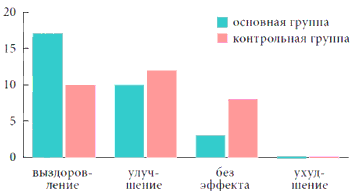
Анализируя полученные результаты применения препарата «Эреспал» в послеоперационном периоде, выявили полное исчезновение жалоб на кашель у 12 больных. Отрицательного результата не было зарегистрировано ни в одном случае (табл. 3, рис. 3). Таким образом, проведенные исследования подтвердили высокую эффективность и безопасность применения препарата фенспирида гидрохлорид (Эреспал) для лечения кашля у больных с острыми воспалительными заболеваниями верхних дыхательных путей.
Таблица 3. Обобщенные результаты лечения кашлевого симптома препаратом «Эреспал» в сравнении с контрольной группой больных
| Группы | Выздоровление | Улучшение | Без эффекта | Ухудшение |
| Основная, чел | 17 | 10 | 3 | 0 |
| Контрольная, чел. | 10 | 12 | 8 | 0 |
Рис. 3. Обобщенные результаты лечения кашлевого симптома препаратом «Эреспал» в сравнении с контрольной группой больных