Патология желудочно-кишечного тракта при сахарном диабете
СтатьиОпубликовано в журнале:
«Эффективная фармакотерапия. Гастроэнтерология», 2011, № 5, с. 12-18
Д.м.н., проф. Т.Е. Полунина
ГОУ ВПО «Московский государственный медико-стоматологический университет» Минздравсоцразвития России
В настоящее время особое внимание клиницистов привлечено к проблеме патологии желудочно-кишечного тракта (ЖКТ) при сахарном диабете (СД). Это связано с тем, что благодаря более глубокому изучению патофизиологии и классификации симптомов СД была определена патогенетическая связь этого заболевания с желудочно-кишечной симптоматикой. Проявление симптомов меняется в широких пределах и затрагивает весь ЖКТ.
Большинство исследователей чаще всего связывают желудочно-кишечную симптоматику СД с диабетической автономной нейропатией (ДАН) [3]. Наиболее частыми проявлениями гастроэнтерологической формы ДАН являются заболевания пищевода, желудка, тонкой и толстой кишки [3, 20]. В последнее время к гастроэнтерологическим осложнениям СД стали относить и изменение липидного обмена, которое приводит к возникновению таких заболеваний, как неалкогольная жировая болезнь печени (НАЖБП), цирроз, гепатоцеллюлярная карцинома, острая печеночная недостаточность (ОПН) [4,20].
Заболевания пищевода
Проявляются в виде моторной дисфункции пищевода, гастроэзофагеального рефлюкса, изжоги. У больных СД заболевания пищевода встречаются чаще по сравнению с контрольными группами. Это обусловлено ДАН, которая приводит к следующим нарушениям:
- снижению давления желудочного сфинктера (гипергликемия увеличивает время «переходных расслаблений» сфинктера пищевода);
- уменьшению амплитуды и частоты перистальтических волн и возрастанию асинхронных и неэффективных волн пищеводных сокращений;
- запаздыванию желудочной секреции.
Признаки и симптомы:
- изжога - ощущение жжения в загрудинной области, чаще всего возникающее после приема пищи;
- регургитация - появление желудочного содержимого во рту или носоглотке, также возникающее после приема пищи;
- другие симптомы - боль за грудиной, дисфагия, тошнота, хронический кашель.
Проводимые исследования:
- эзофагогастродуоденоскопия с биопсией, если симптомы являются тяжелыми или постоянными, даже при проведении терапии;
- анализ биопсийного материала для исключения метаплазии (дисплазии) при пищеводе Барретта;
- 24-часовая рН-метрия для подтверждения диагноза у больных с симптомами пищеводных нарушений;
- измерение времени поддержания рН на уровне манометрия пищевода для исследования нарушения подвижности и исключения склеродермии или ахалазии до проведения хирургического вмешательства;
- двойное рентгеноконтрастное исследование с использованием бария для определения язв или эрозий в пищеводе.
Лечение
Изменение образа жизни:
- сон в положении с приподнятой верхней частью тела;
- принятие вертикального положения после приема пищи;
- исключение из рациона питания жирных продуктов, шоколада, чрезмерного потребления алкоголя, кислых напитков;
- исключение тесной одежды и тугого затягивания ремня на талии;
- снижение массы тела для грузных или страдающих ожирением пациентов;
- прекращение курения.
Медикаментозная терапия - ингибиторы протонной помпы (пантопразол, эзомепразол и др.); блокаторы Н2-рецепторов гистамина (фамотидин).
Хирургический метод лечения -фундопластика: часть желудка фиксируется вокруг нижней части пищевода для дополнительной поддержки нижнего сфинктера пищевода.
Заболевания желудка
Диабетический гастропарез - состояние, при котором секреция желудка при приеме пищи осуществляется с задержкой, что приводит к застою пищи в желудке. Возникает из-за сниженной иннервации желудочной функции при наличии гипергликемии. Гипергликемия приводит к расслаблению мышечных тканей желудка, уменьшению частоты, распространения и амплитуды сокращения антральных волн, возникающих после приема пищи, и стимулирует фазу пилорических волн. Все это замедляет желудочную секрецию и двигательную функцию желудка. Признаки и симптомы:
- изжога или рефлюкс;
- тошнота и рвота непереваренной пищей;
- неконтролируемый уровень сахара в крови;
- раннее насыщение;
- вздутие живота;
- плохой аппетит и потеря массы тела.
Диагноз диабетического гастропареза основывается на следующих критериях:
- клинические проявления (раннее насыщение, тошнота, рвота, вздутие живота);
- отсутствие коррекции гликемического профиля, несмотря на проводимую терапию;
- снижение секреторной функции желудка;
- отсутствие обструкции в желудке или тонкой кишке, подтвержденной эндоскопией или радиографией с использованием бария.
Лечение
Терапия направлена на устранение симптомов и включает:
- диетическое питание - обезжиренная пища, частые дробные приемы пищи, гомогенизированная жидкая пища, насыщенная витаминами, энтеральное питание, парентеральное питание при нарушении моторики;
- контроль гликемического профиля;
- медикаментозную терапию - стимуляторы моторно-эвакуаторной функции верхних отделов желудочно-кишечного тракта (прокинетики): итоприд, домперидон и метоклопрамид;
- хирургические методы - желудочная электростимуляция; имплантируемое устройство для желудочной стимуляции (выбор для пациентов с тяжелым гастропарезом, не поддающимся лечению другими методами).
Заболевания тонкой кишки
Могут быть обнаружены более чем у 80% пациентов с длительным анамнезом СД. Наиболее частым (23% пациентов в большинстве исследований) и общим нарушением является замедление кишечного транзита.
Длительная гипергликемия тонкой кишки при автономной невропатии (вагусной и симпатической) приводит к нарушению подвижности тонкой кишки, снижению секреции или уменьшению всасывания. Нарушенная подвижность тонкого кишечника ведет к слабому перемещению пищи, вызывает усиленное размножение бактерий, полную мальабсорбцию, способствует слабому ионному обмену, что заканчивается увеличением внутриполостной осмолярности, пассивным передвижением жидкости в полости кишечника и поносом.
Симптомы:
- водянистый, безболезненный ночной понос;
- боль в животе;
- нейропатия тонкой кишки;
- вздутие живота.
Лабораторные и инструментальные исследования - копрология, анализ кала на дисбактериоз, колоноскопия, гастроинтестинальная эндоскопия с биопсией (гистология и бактериология).
Диагноз обычно основывается на исключении других причин диареи, таких как лекарственные (метформин, антибиотики широкого спектра действия) или глютеновая болезнь.
Лечение
Неотложная помощь - повторная гидратация и коррекция электролитных нарушений, кишечные антисептики, антидиарейные средства (Лоперамид, Смекта). Длительное лечение: постоянный контроль за гликемическим профилем и диабетической энцефалопатией.
Заболевания толстой кишки
Связаны с:
- наличием ДАН;
- снижением желудочно-ободочного рефлекса;
- уменьшением основного давления внутреннего анального сфинктера (автономная иннервация);
- дисфункцией внешнего анального сфинктера и лонно-ректальных мышц, приводящей к снижению расслабляющей способности;
- нарушением гликемического профиля;
- уровнем субстанции Р, которая стимулирует панкреатическую секрецию, секрецию электролита и кишечную подвижность.
Клинические проявления:
- запоры;
- усиление потребности в слабительных средствах; недержание кала.
Лабораторные и инструментальные исследования:
- копрология;
- ректороманоскопия;
- исключение других причин запора (например, гипотиреоидной или лекарственной этиологии);
- аноректальная манометрия.
Лечение
Терапия запора включает в себя:
- гидратацию;
- регулярную физическую активность;
- увеличение количества пищи с содержанием грубой клетчатки;
- прием лактулозы;
- применение осмотических слабительных средств в более тяжелых случаях.
Неалкогольная жировая болезнь печени
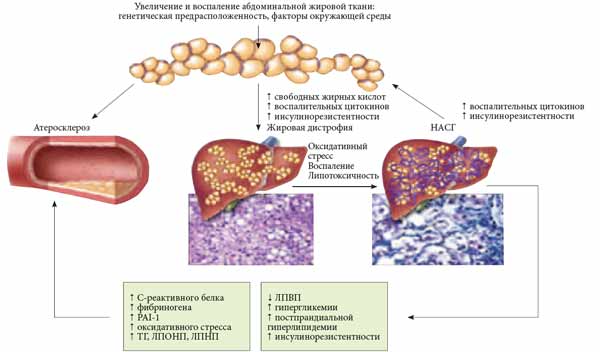
Термин «неалкогольная жировая болезнь печени» (НАЖБП) используется для описания состояния печени у пациентов с патологией, характерной для алкогольного поражения печени, но не имеющих в анамнезе значительного употребления алкоголя. Этиология неизвестна, но заболевание часто связывают с СД 2 типа и ожирением. В некоторых случаях НАЖБП проявляется в виде неалкогольного стеатогепатита (НАСГ) с различной степенью воспаления. В очень редких случаях это может привести к циррозу печени. Данные о распространенности НАЖБП у пациентов с СД противоречивы и имеют существенный диапазон колебаний - от 34 до 78%, а при сочетании с ожирением - до 100%. При этом морфологически стеатогепатиты составляют 50%, а циррозы - 19% [6]. Поскольку НАЖБП часто сочетается с нарушениями углеводного и липидного обмена, ее все чаще стали считать компонентом метаболического синдрома (МС). Распространенность МС у больных НАЖБП составляет более 40%. МС является предиктором НАЖБП. В последние годы к проблеме МС привлечено особое внимание клиницистов. МС представляет собой комплекс многих взаимосвязанных между собой нарушений (инсулинорезистентность (ИР) с относительной гиперинсулинемией, нарушение углеводного обмена, абдоминальное висцеральное ожирение, артериальная гипертензия, атерогенная дислипидемия, микро-протеинурия, гиперкоагуляция, гиперурикемия или подагра, НАЖБП) (рис. 1).
Рис. 1. Основные составляющие метаболического синдрома
| Метаболический синдром | ||
| ↓ | ↔ | ↓ |
| Факторы риска | Основные симптомы | |
| ↓ | ↓ | |
Окружность талии:
Липопротеиды высокой плотности:
Глюкоза: > 5,5 ммоль/л |
Нарушение толерантности к глюкозе Дислипидемия Абдоминально-висцеральное ожирение Инсулинорезистентность и гиперинсулинемия Артериальная гипертония Ранний атеросклероз Нарушения гемостаза Гиперурикемия Микроальбуминурия Гиперандрогения |
|
| ↓ | ↓ | |
| Заболевания, ассоциированные с нарушением липидного обмена | ||
| ↓ | ||
| НАЖБП СД 2 типа ИБС Подагра Гипертоническая болезнь |
||
Современное понятие НАЖБП охватывает широкий спектр поражений печени и включает две ее основные формы: жировую дистрофию печени и НАСГ. Взаимосвязь патогенеза НЖБП с ИР позволяет считать это заболевание одним из независимых компонентов МС, клиническая значимость которого заключается в значительном прогрессировании атеросклеротического поражения сосудов (рис. 2). В некоторых случаях возможна трансформация НАСГ в цирроз, что требует проведения трансплантации печени. Жировая инфильтрация печеночных клеток лежит в основе жировой дистрофии печени. Морфологическим критерием жировой дистрофии является содержание триглицеридов в печени более 5-10%. При прогрессировании НАСГ в печени выявляются воспалительно-некротические изменения, которые больше напоминают гепатит, вследствие чего при обнаружении подобного поражения печени устанавливается диагноз «НАСГ». В связи с этим большинство исследователей сходятся во мнении, что НАЖБП является печеночной составляющей МС. Снижение чувствительности к инсулину проявляется в жировой, печеночной, мышечной тканях, в надпочечниках. В жировой ткани ИР характеризуется нарушением чувствительности клеток к антилиполитическому действию инсулина, что приводит к накоплению свободных жирных кислот и глицерина, которые выделяются в портальный кровоток, поступают в печень и становятся источником формирования атерогенных ЛПНП. Кроме этого, ИР гепатоцитов снижает синтез гликогена и активирует гликогенолиз и глюконеогенез.
Рис. 2. Основные формы НАЖБП. Адаптировано по [21]
На рисунке 3 представлена схема «двойного удара» в развитии жировой болезни печени. На ранних стадиях повреждения печени усиливается воздействие TNF-a на гепатоциты, одновременно он инициирует различные клеточные сигналы, повышающие проницаемость митохондриальной мембраны, что приводит к высвобождению реактивных форм кислорода и способствует апоптозу гепатоцитов - «первый удар». Однако большинство здоровых гепатоцитов использует потенциально «летальные» сигналы для активации множественных адаптивных разнонаправленных ответов, что позволяет клеткам выжить. «Второй удар» подавляет эту адаптационную способность и также приводит к апоптозу. Даже в том случае, когда адаптация к «первому удару» успешна и гепатоцитам удается выжить, они становятся очень уязвимыми к отрицательным воздействиям. Это приводит к частичной деполяризации внутренней митохондриальной мембраны, и в случае нарушения трансмембранных ионных градиентов происходит некроз клетки.
Рис. 3. Схема «двойного удара» в развитии жировой болезни печени. Адаптировано по [21]
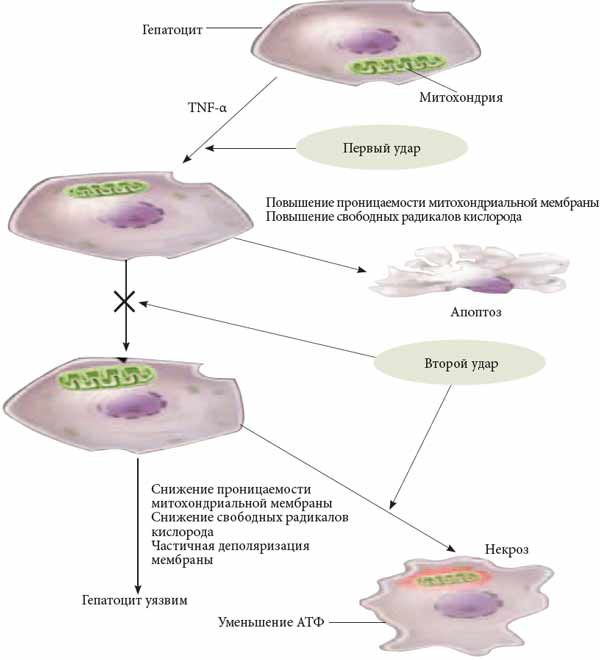
Примечание: TNF-a - фактор некроза опухоли а.
Лечение
У большинства пациентов НАЖБП характеризуется длительным, стабильным бессимптомным течением. Поэтому, по современным представлениям, специальная фармакотерапия показана только больным с прогрессирующим течением этого заболевания или высоким риском его прогрессии. Ожирение, СД 2 типа, гиперлипидемия - основные состояния, ассоциируемые с развитием НАЖБП.
Фармакотерапия НАЖБП представлена в таблице 1. Необходимыми условиями для устранения ИР - главного патогенетического фактора НАЖБП - также являются мероприятия, направленные на снижение массы тела: изменение образа жизни, уменьшение калорийности питания, увеличение двигательной активности. Для лиц с избыточной массой тела и ожирением реально достижимая цель - ее снижение примерно на 7-10% за 6-12 месяцев. Снижение массы тела должно сочетаться с физической активностью умеренной интенсивности (минимум 30 минут в день). Регулярная мышечная активность приводит к метаболическим изменениям, снижающим ИР. Многочисленные данные о влиянии снижения массы тела на состояние печени весьма противоречивы. Показано, что быстрая потеря массы тела закономерно приводит к нарастанию активности воспаления и прогрессии фиброза. В то же время ее снижение на 11-20 кг/год положительно влияет на выраженность стеатоза и воспаления, степень фиброза печени. Безопасной считается потеря массы до 1600 г в неделю для взрослых и до 500 г - для детей. Это достигается при суточном калораже пищи 25 ккал/кг и активных физических упражнениях или применении ингибитора кишечной липазы орлистата. На фоне нормализации биохимических показателей печени отмечается достоверное уменьшение стеатоза, воспаления, повреждения и фиброза печени. Ранняя диагностика НАЖБП и определение факторов риска неблагоприятного течения заболевания являются важными в выборе адекватного метода лечения, способного предотвратить дальнейшее прогрессирование НАЖБП. В связи с этим все пациенты с МС и высокой вероятностью НАЖБП, и особенно НАСГ, должны быть обследованы с целью оценки состояния печени. Наиболее информативным методом оценки состояния печени является биопсия.
Таблица 1. Фармакотерапия НАЖБП
| Класс лекарственных средств | Препараты |
| Пероральные сахароснижающие средства | Бигуаниды - метформин (Метфогамма) |
| Антиоксиданты | а-токоферол (витамин Е), а-липоевая (тиоктовая) кислота (Тиогамма), b-каротин, бетаин, лецитин, N-ацетилцистеин, селен |
| Гиполипидемические препараты | Аторвастатин, орлистат |
| Желчегонные средства | Силибинин, силимарин, Хофитол |
| Гепатопротекторы | Урсодезоксихолевая кислота, S-адеметионин |
| Антимикробные препараты | Метронидазол, нифуроксазид, рифаксимин, полимиксин В |
| Пребиотики, пробиотики, эубиотики | Лактулоза (Дюфалак), Эубикор |
Основным в лечении НАЖБП является снижение массы тела за счет изменения образа жизни, а также лечение ИР и других компонентов МС. Предложенные фармакологические препараты для лечения НАЖБП могут быть использованы врачами в своей практике.
Цирроз печени
Цирроз - это конечная стадия хронических заболеваний печени различной этиологии, его главные отличительные черты - узловая перестройка паренхимы и распространенный фиброз. Различают две формы цирроза печени:
- макроузловой - большинство узелков больше 3 мм в диаметре;
- микроузловой - большинство узелков меньше 3 мм в диаметре.
На ранней стадии цирроз проявляется потерей аппетита, тошнотой, снижением массы тела, усталостью, слабостью, истощением; на стадии декомпенсации - отеком ног и асцитом, гематомами, кожным зудом, желтухой, печеночной энцефалопатией.
Лабораторные и инструментальные исследования - компьютерная томография (КТ), ультразвуковое исследование (УЗИ), биопсия печени («золотой стандарт»).
Лечение
Терапия цирроза печени основывается на приеме гепатопротекторов, легких слабительных средств, бета-адреноблокаторов (для коррекции портальной артериальной гипертензии), мочегонных средств, уменьшении содержания белка в пище.
Гепатоцеллюлярная карцинома
Является наиболее частой первичной опухолью печени. Ее распространенность в западных странах составляет 4 случая на 100 000 населения. Большинство больных этим заболеванием умирают в течение 1 года после установления диагноза. Частота встречаемости гепатоцеллюлярной карциномы у пациентов с СД в 4 раза превышает частоту в общей популяции. Вероятная последовательность событий, приводящих к возникновению гепатоцеллюлярной карциномы у пациентов с СД, включает гиперинсулинемию, ускоренный липолиз, аккумуляцию липидов в гепатоцитах, оксидативный стресс с формированием избытка свободных радикалов. Результатом оксидативного стресса является повреждение ДНК и некроз гепатоцитов. Восстановление структуры ткани происходит с пролиферацией клеток и фиброзом. Однако в ходе этого процесса велика вероятность возникновения хромосомной нестабильности и появления генетических дефектов, что и предрасполагает к злокачественной трансформации. Важным фактором, участвующим в канцерогенезе, является инсулиноподобный фактор роста 1, который способствует пролиферации клеток, активируя субстрат 1 инсулинового рецептора. В свою очередь высокая концентрация субстрата 1 инсулинового рецептора оказывает туморости-мулирующий эффект за счет усиления пролиферации клеток, в ходе которой происходит потеря части информации ДНК, включая гены, подавляющие опухолевый рост. Больным с высоким риском развития рака печени целесообразно проведение скрининговых исследований и определение маркера опухоли - альфа-фетопротеина (АФП). Цель подобного наблюдения - выявление карциномы на стадии, когда она может быть удалена. Частота проведения исследований должна определяться гистологическим типом опухоли. Скрининговые исследования АФП и УЗИ печени через каждые 6 месяцев необходимо начинать в возрасте 35 лет.
Острая печеночная недостаточность
Острая печеночная недостаточность (ОПН) - это развитие печеночно-клеточной недостаточности с энцефалопатией в течение 8 недель после появления первых признаков при отсутствии поражений печени в анамнезе. ОПН возникает при резком нарушении функции печени, вызванном поражением ткани органа вследствие разнообразных причин. ОПН характеризуется высокой смертностью, обусловленной в основном отеком мозга и инфекционными осложнениями. Частота развития ОПН у пациентов с СД почти в два раза выше, чем в контрольной группе (2,31 против 1,44 на 10 000 человек в год соответственно). При этом риск ОПН остается значительным даже после исключения из анализируемой группы пациентов с заболеваниями печени и подвергавшихся лечению троглитазоном (пероральным гипогликемическим препаратом с доказанной гепатотоксичностью). В то время как механизмы взаимосвязи СД и ОПН остаются неясными, гепатотоксический эффект пероральных сахароснижающих препаратов не вызывает сомнении. При анализе медицинской документации 171 264 пациентов с СД удалось установить, что в 35 случаях (1 на 10 000 человек в год) ОПН не имела других причин, кроме применения инсулина, производных сульфонилмочевины, метформина и троглитазона.
Вторичная гипогликемия, возникающая из-за снижения глюконеогенеза вследствие дефицита гликогена и увеличения циркулирующего уровня инсулина, - характерное для ОПН состояние, требующее интенсивного лечения. Исследование глюкозы крови должно проводиться достаточно часто (например, каждые 4 часа), возникшая гипогликемия эффективно купируется 10% или большей концентрации раствором декстрозы.
Наиболее частыми нарушениями электролитного баланса являются гипомагнезиемия и гипофосфатемия. ОПН - это катаболическое состояние, в связи с чем необходимо проводить зондовое питание для предотвращения истощения. Пациентам с быстротекущей ОПН требуется назначение коллоидов и вазопрессоров (например, норэпинефрина). Невосприимчивая к терапии гипотензия обычно вызвана претерминальной печеночной недостаточностью, сепсисом или панкреатитом, который может осложнить течение ОПН, особенно при передозировке ацетаминофена. Схемы ведения пациентов с ОПН в зависимости от осложнений представлены в таблице 2. Коррекция гастроэнтерологических осложнений при СД включает использование препаратов из группы антиоксидантов, к которым относится альфа-липоевая (тиоктовая) кислота (Тиогамма). Тиоктовая (альфа-липоевая) кислота, открытая и изученная в 1948-1952 гг., является неотъемлемой частью клеток организма, высвобождающих энергию аэробным путем. Физиологическое действие альфа-липоевой кислоты многообразно, что в первую очередь связано с ее центральной ролью в дегидрогеназных комплексах, прямо или косвенно влияющих на многие стороны обмена веществ [1]. Препарат Тиогамма:
- обладает гепатопротективным эффектом, который заключается в стимулировании глюконеогенеза в печени;
- препятствует процессу накопления липидов в печени;
- оптимизирует белковый и углеводный обмен;
- участвует в окислении жирных кислот и ацетата, предупреждает развитие жирового стеатоза печени;
- подавляет синтез оксида азота гепатоцитами (профилактика и купирование реологических расстройств и сосудистых нарушений).
Таблица 2. Схемы ведения пациентов с ОПН в зависимости от осложнений
| Осложнения | Диагностика | Лечение | Комментарий |
| Энцефалопатия | Оценка клинических признаков | L-орнитин-аспартат, лактулоза | Увеличивается эффективность лечения ОПН |
| Отек мозга | Оценка клинических признаков. КТ. Контроль ВЧД | Интубация. Увеличение подъема подголовника кровати на 20-30°. Гипервентиляция. Мониторинг внутричерепного давления. Маннитол. Барбитураты. Гипотермия | Перед интубацией необходим лидокаин. При использовании мониторинга внутричерепного давления риск кровотечений составляет около 5% |
| Инфекция | Наличие лихорадки, лейкоцитоз. Выделение культуры микроорганизмов | Антибиотики. Противогрибковые препараты | Наиболее часто определяются стафилококки и грамотрицательные микроорганизмы |
| Кровотечение | Клинический анализ крови: определение гематокрита | Свежезамороженная плазма. Тромбоциты. Криопреципитат | Протромбиновое время - важный прогностический маркер |
| Метаболические нарушения: (гипогликемия, электролиты) | Лабораторные исследования | Поддерживающая терапия | Гипокалиемия и гипофосфатемия встречаются чаще других |
| Гипотензия | Оценка показателей жизненно важных функций | Вазопрессоры | Норэпинефрин |
Тиогамма - лекарственный препарат меглюминовой соли тиоктовой кислоты - выпускается немецкой фармацевтической компанией «Вёрваг Фарма». Тиогамма - единственное лекарственное средство, которое выпускается в форме готового раствора для инфузий. Флакон препарата содержит 600 мг меглюминовой соли тиоктовой кислоты.
Проведение инфузий непосредственно из флакона более удобно и безопасно, что также сокращает время введения, так как не требует предварительного разведения. К каждому флакону прилагается светонепроницаемый пластиковый пакет, который надежно защищает препарат от воздействия солнечного света во время процедуры инфузий. Следует отметить, что только Тиогамма производится в данной форме. При лечении НАЖБП (стеатоз печени) препарат Тиогамма назначают внутривенно в дозе 600 мг (1 флакон Тиогаммы в сутки) в течение 2-3 недель. При выраженных клинико-лабораторных проявлениях НАЖБП (стеатогепатит и цирроз) внутривенные инфузий проводят до 3-4 недель. После окончания инъекционного курса рекомендован прием таблетированной формы препарата Тиогамма по 1 таблетке в день (600 мг) в течение 2-3 месяцев. Тиогамма играет важную роль в утилизации углеводов, белков, липидов, окислении жирных кислот, влияет на основной обмен и потребление кислорода клетками головного мозга, снижает уровень глюкозы и содержание холестерина в крови. Имеются данные о ее способности повышать секреторные возможности (3-клеток поджелудочной железы. Кроме того, Тиогамма играет роль антиоксиданта, что очень важно для клинической практики [2].
Основные механизмы действия Тиогаммы
1. Влияние на энергетический метаболизм, обмен глюкозы и липидов:
- участие в окислительном декарбоксилировании а-кетокислот с активацией цикла Кребса;
- усиление захвата и утилизации глюкозы клеткой, потребления кислорода;
- повышение основного обмена;
- нормализация глюконеогенеза и кетогенеза;
- торможение образования холестерина.
2. Цитопротективное действие:
- повышение антиоксидантной активности (прямое и опосредованное через системы
- витаминов С/Е, цистин/цистеин и глютатионовую систему); стабилизация митохондриальных мембран.
3. Влияние на реактивность организма:
- стимуляция ретикуло-эндотелиальной системы;
- иммунотропное действие (снижение уровня интерлейкина-1 и TNF-a);
- противовоспалительная и обезболивающая активность, связанная с антиоксидантным действием.
4. Нейротропные эффекты:
- стимуляция роста аксонов;
- положительное влияние на аксональный транспорт;
- уменьшение вредного влияния свободных радикалов на нервные клетки;
- нормализация аномального поступления глюкозы к нерву;
- предупреждение и уменьшение повреждения нервов при экспериментальном диабете.
5. Дезинтоксикационное действие (при отравлении фосфорорганическими соединениями, свинцом, мышьяком, ртутью, сулемой, цианидами, фенотиазидами и др.).
| NB Тиоктовая (альфа-липоевая) кислота - эндогенный антиоксидант (связывает свободные радикалы), в организме образуется при окислительном декарбоксилировании альфа-кетокислот. В качестве коэнзима митохондриальных мультиферментных комплексов участвует в окислительном декарбоксилировании пировиноградной кислоты и альфа-кетокислот. Способствует снижению концентрации глюкозы в крови и увеличению гликогена в печени, а также преодолению инсулинорезистентности. По характеру биохимического действия близка к витаминам группы В. Участвует в регулировании липидного и углеводного обмена, стимулирует обмен холестерина, улучшает функцию печени. Оказывает гепатопротекторное, гиполипидемическое, гипохолестеринемическое, гипогликемическое действие. Улучшает трофику нейронов. Использование меглуминовой соли тиоктовой кислоты в растворах для внутривенного введения (имеющей нейтральную реакцию) позволяет уменьшить выраженность побочных реакций. |
