Трихомонадный вульвовагинит : клиника, диагностика и лечение
СтатьиМосква, Научный центр акушерства, гинекологии и перинатологии РАМН, директор - академик РАМН, проф. Кулаков В.И.
Межевитинова ЕА.
Трихомониаз является одним из наиболее распространенных заболеваний мочеполового тракта и занимает первое место среди заболеваний, передающихся половым путем. В мире трихомониазом ежегодно заболевают 170 млн. человек.
Это заболевание одинаково часто поражает как женщин, так и мужчин. У девочек трихомонадная инвазия встречается крайне редко.
Возбудителем мочеполового трихомониаза является влагалищная трихомонада, она относится к простейшим, классу жгутиковых, роду трихомонад и представляет собой подвижный одноклеточный организм, приспособившийся в процессе эволюции к жизни в органах мочеполовой системы человека. Благодаря движениям жгутиков и колебанию ундулирующей мембраны, трихомонада совершает толчкообразные, вращательные и слабопоступательные движения. Размножение ее происходит путем простого поперечного деления; оптимальными условиями развития трихомонады является рН среды 5,5—6,5. Поэтому трихомонады интенсивно размножаются во время и после менструации, что связано с изменением кислотности содержимого влагалища в этот период.
В настоящее время известно более 50 разновидностей трихомонад, различаемых по величине, форме клетки, числу жгутиков и т.д.
У человека паразитируют только 3 вида трихомонад: урогенитальные, ротовые и кишечные.
Урогенитальные трихомонады являются самостоятельным видом, морфологически и культурально отличающимся от ротовых и кишечных трихомонад. В естественных условиях они обитают только в мочеполовых органах человека и не поражают животных.
У женщин местом обитания трихомонад является влагалище, у мужчин — предстательная железа и семенные пузырьки. Мочеиспускательный канал может поражаться как у мужчин, так и у женщин.
Мочеполовая трихомонада передается при половом контакте.
Без лечения эти простейшие не покидают организм хозяина и способны вызвать всевозможные осложнения.
Клиника
Трихомониаз — это многоочаговое заболевание.
Местом внедрения трихомонад у женщин является слизистая влагалища. На слизистые оболочки мочеполового тракта простейшие попадают при контакте с больным трихомониазом человеком или носителем трихомонад. Трихомонады фиксируются на клетках плоского эпителия слизистой оболочки, проникают в железы и лакуны. Затем постепенно патологический материал попадает в уретру и цервикальный канал, распространяется по поверхности слизистых оболочек. Вульвиты, вестибулиты, бартолиниты, цервициты редко бывают первичными, они возникают вторично и сочетаются с кольпитами. Встречается и восходящая инфекция мочеполовых органов. Внутренний зев шейки матки является своего рода границей распространения урогенитальных трихомонад вверх благодаря циркулярному сжатию мускулатуры шейки матки и резко щелочной реакции секрета эндометрия. Эти защитные барьеры теряют свою силу во время менструаций, абортов и родов. Кроме того, ритмические движения матки во время полового акта являются предрасполагающими факторами для всасывания урогенитальных трихомонад, находящихся в шейке матки, в ее полость. При проникновении трихомонад в трубы возникает трихомонадный сальпингит. Изолированного воспаления яичников, как правило, не бывает, обычно это поражение наблюдается совместно с поражением маточных труб. Урогенитальные Трихомонады проникают внутрь яичника через раневую поверхность лопнувшего граафова пузырька. Могут возникать тубоовариальные образования. Уретрит может быть как первичным, так и вторичным. Чаще всего поражается передняя часть уретры, однако, иногда инфекция распространяется в заднюю часть уретры и возникает тотальный уретрит, при длительном течении которого возможно образование множественных стриктур. Могут присоединиться парауретрит, цистит и даже пиелит.
В зависимости от длительности заболевания и интенсивности реакции организма на внедрение возбудителя различают следующие формы трихомониаза:
1. Свежий: острый, подострый и торпидный (малосимптомный).
2. Хронический (торпидное течение и давность заболевания свыше 2 месяцев или не установленная длительность заболевания): трихомонадоносительство (при наличие трихомонад в отделяемом из влагалища отсутствуют объективные и субъективные симптомы заболевания).
Ни один из клинических признаков трихомонадной инфекции не является строго специфичным.
При остром трихомониазе воспалительный процесс протекает бурно с обильными раздражающими кожу выделениями и сильным зудом наружных половых органов. Беспокоят жжение и болезненность при мочеиспускании.
Жалобы появляются вскоре после начала половой жизни или случайной половой связи. Инкубационный период при трихомониазе равен в среднем 5—15 дням. Клинические проявления воспалительного процесса усиливаются после менструации.
При осмотре выявляют воспалительные изменения от умеренной гиперемии свода влагалища и шейки матки до обширных эрозий, петехиальных геморрагий и опрелости в области промежности. Весьма характерным, но не постоянным симптомом является наличие гранулематозных, рыхлых поражений слизистой оболочки шейки матки красного цвета (малиновая шейка матки). В области заднего свода отмечается скопление жидких серовато-желтых, пенистых выделений, которые свободно вытекают из влагалища, раздражая кожу. В области преддверия влагалища могут образовываться остроконечные кондиломы. При вовлечении в воспалительный процесс уретры ее губки нередко отечны и гиперемированы, можно выдавить небольшое количество гнойных выделений при массаже. При пальпации уретры отмечаются ее болезненность и пастозность. Может иметь место гиперемия устьев протока большой вестибулярной железы.
При кольпоскопии на слизистой оболочке влагалища и влагалищной части шейки матки обнаруживают точечные кровоизлияния (симптом клубничной шейки). Очаги воспаления при окраске раствором Люголя йоднегативны.
При подостром процессе симптомы незначительны, выделения необильны.
Для торпидной формы трихомониаза характерно незначительное число объективных и субъективных симптомов или их полное отсутствие. У женщин слизистые оболочки влагалища и наружных половых органов имеют нормальную окраску или слегка гиперемированы, выделения из влагалища молочного цвета, их количество незначительно. Стертые признаки воспалительного процесса (нерезко выраженная очаговая или диффузная гиперемия, петехии) выявляются лишь при кольпоскопии.
Переход инфекции в хроническую стадию происходит путем постепенного стихания острых и подострых явлений. Однако могут возникать периодические обострения, которые чаще всего обусловлены половыми сношениями, употреблением алкоголя, снижением сопротивляемости организма, нарушением функции яичников и изменениями рН содержимого влагалища.
Хронический мочеполовой трихомониаз, как правило, представляет собой смешанный протозойно-бактериальный процесс, поскольку трихомонада является резервуаром для хламидий, уреаплазм, гонококков, стафилококков и другой флоры. Только у 10,5% больных трихомониаз протекает как моноинфекция, в 89,5% случаев выявляют смешанные трихомонадные инфекции в различных комбинациях. По нашим данным, наиболее часто влагалищная трихомонада встречается в ассоциации с микоплазмами (47,3%), гонококками (29,1%), гарднереллами (31,4%), уреаплазмами (20,9%), хламидиями (18,2%), грибами (15,7%).
Способность урогенитальных трихомонад к фагоцитозу гонококков, хламидий, микоплазм, грибов и вирусов способствует количественному уменьшению последних, что может привести к снижению антигенного и токсикогенного воздействия на организм женщины, а это приводит к уменьшению фагоцитарной реакции и снижению иммунного ответа организма на инфекционный фактор. В связи с этим часто наблюдается малосимптомное, вялое течение воспалительного процесса. Под влиянием протистоцидной терапии урогенитальные трихомонады, как правило, исчезают. Однако клиническое выздоровление наступает не всегда — остаются посттрихомонадные воспалительные процессы. Формированию их способствует то обстоятельство, что с гибелью урогенитальных трихомонад воспаление поддерживает обильная микрофлора, которая сопровождает трихомониаз. Посттрихомонадный воспалительный процесс после лечения диагностируется у 14,6—48,2% женщин.
Кроме того, лечение трихомониаза протистоцидными препаратами ведет к освобождению флоры, находящейся внутри трихомонады, и поддержанию процесса воспаления. При смешанных процессах осложнения у больных наблюдаются в 2 раза чаще и носят более глубокий характер. Значительные нарушения, развивающиеся в организме больных смешанными урогенитальными инфекциями, с трудом поддаются коррекции терапевтическими средствами, что обусловливает крайне упорное течение процесса, несмотря на применение этиотропной терапии и способствует появлению рецидивов. Рецидивы возникают в 20% случаев.
Под трихомонадоносительством следует понимать наличие трихомонад в организме человека при отсутствии клинических признаков заболевания. Частота трихомонадоносительства, по данным разных авторов, составляет от 2 до 41%. Истинное число трихомонадоносителей неизвестно. Трихомонадоносительство зависит как от штамма трихомонад, так и от особенностей организма хозяина. Сложное антигенное строение наружной поверхности урогенитальных трихомонад (как и разнообразие мозаики эритроцитов) способствует образованию антитрихомонадных антител (AT), выявляемых серологическими реакциями. Не исключено, что по антигенной детерминанте различные серологические штаммы урогенитальных трихомонад могут быть похожими на антигены эритроцитов, которые ответственны за выработку нормальных AT, постоянно циркулирующих в сыворотке крови с момента рождения индивида. У трихомонадоносителя естественный иммунный ответ на внедрение трихомонадных антигенов, родственных антигенам собственных эритроцитов, развивается в недостаточной степени. Играет свою роль и местный клеточный иммунитет. Трихомонадоносители, как и больные с вялотекущим воспалительным процессом, представляют серьезную опасность в эпидемиологическом отношении, являясь источником распространения трихомониаза.
Лечение
Лечение мочеполового трихомониаза является одной из актуальных и серьезных задач, стоящих перед врачами всех стран мира, что обусловлено высоким уровнем заболеваемости этой инфекцией, отсутствием гарантированного этиологического излечения трихомониаза и значительным удельным весом посттрихомонадных осложнений.
Для лечения трихомониаза используется множество протистоцидных средств, таких как Метронидазол, Трихопол, Тинидазол, Тиберал, Наксоджин и т.д. Местное лечение трихомониаза назначают при наличии противопоказаний к применению Метронидазола, а также больным с торпидным рецидивирующим течением заболевания. Для местного лечения при кольпитах применяют Клион-Д, Тержинан, Макмирор и т.д.
В научно-поликлиническом отделении Научного центра акушерства, гинекологии и перинатологии РАМН (директор — Кулаков В.И.) под наблюдением находилось 77 женщин, страдающих сахарным диабетом 1-го типа, у которых был диагностирован трихомонадный вульвовагинит.
Все женщины были разделены на 3 группы. В 1-ю группу вошло 25 пациенток, которым было назначено лечение Метронидазолом по 1 таблетке (0,5 мг) 3 раза в день на протяжении 10 дней. Из них 11 пациенткам был поставлен диагноз острой трихомонадной инфекции, 9 — обострение хронической и 5 — трихомонадоносительство.
Группы пациенток с трихомонадным вулъвовагинитом
|
Группы пациенток |
||
|
I |
II |
III |
|
25 женщин с трихомонадным |
25 женщин с трихомонадным |
25 женщин с трихомонадным |
|
Подгруппы |
Подгруппы |
Подгруппы |
|
а) Острый трихомониаз (11) |
а) Острый трихомониаз (12) |
а) Острый трихомониаз (12) |
Во 2-ю группу вошли 28 пациенток, которым был назначено сочетанное лечение: Метронидазол по 1 таблетке 3 раза в день и Тержинан — по 1 свече на ночь. Курс лечения составил 10 дней.
У 12 пациенток была диагностирована острая трихомонадная инфекция, у 10 — хроническая и у 6 — трихомонадоносительство.
В 3-ю группу вошли 24 пациентки, которые в качестве лечения использовали только местную терапию Тержинаном. У 12 из них была диагностирована острая трихомонадная инфекция, у 5 — хроническая и 6 — трихомонадоностительство (см. табл.).
Метронидазол — это производное нитроимидазола.
Несмотря на огромное количество и широкое распространение нитроимидазольных препаратов, Метронидазол является одним из наиболее эффективных препаратов общего действия и фактически является основным при лечении трихомонадной инфекции. Метронидазол действует не только на простейших, но и на анаэробную флору. Кроме того, Метронидазол может индуцировать выработку интерферона.
Тержинан — это препарат для местного лечения. Он содержит тернидазол (200 мг), неомицина сульфат (100 мг), нистатин (100 000 ЕД), преднизолон (3 мг), масла гвоздики и герани в составе эксципиента. Тернидазол эффективен при трихомонадной и аэробной инфекции. Нистатин оказывает противогрибковое действие, неомицина сульфат — антибактериальное действие на грамположительные и грамотрицательные бактерии, преднизолон — противовоспалительное действие. Поэтому данный препарат может быть полезен при лечении смешанных инфекций.
При оценке эффективности лечения трихомонадной инфекции у всех женщин выявлено следующее:
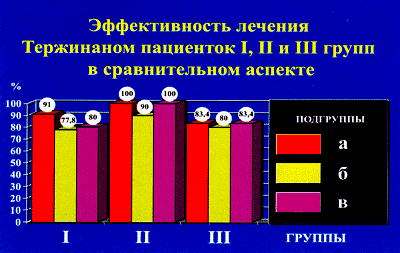
Эффективность лечения у женщин, которые принимали только Метронидазол, составила 91% при острой трихомонадной инфекции, 77,8% при обострении хронической и 80% при трихомонадоносительстве.
Эффективность лечения у женщин, которым было назначено сочетанное лечение метронидазолом и тержинаном составила 1 00% при остром процессе, 90% — при хроническом , 100% — при трихомонадоносительстве.
Эффективность лечения трихомониаза в группе женщин, использующих только тержинан составила 83,4%— при остром трихомониазе, 80% — при хроническом и 83,4% — при трихомонадоносительстве.
Побочных реакций при использовании Тержинана не отмечалось.
Таким образом, Тержинан является эффективным средством для лечения трихомониаза. Сочетанное лечение с применением препаратов общего и местного действия эффективнее лечения монопрепаратами при любых формах трихомониаза.
Главным принципом лечения мочеполового трихомониаза является индивидуальный подход к больному, основанный на тщательном анализе анамнеза и всестороннем клиническом и лабораторном обследовании.
При лечении трихомониаза необходимо соблюдать следующие принципы:
— лечение проводят одновременно обоим половым партнерам;
— на фоне лечения половая жизнь и принятие алкоголя не рекомендуются;
— устраняются факторы, снижающие сопротивляемость организма (сопутствующие заболевания, гиповитаминоз);
— лечению подлежат больные при всех формах заболевания (включая и трихомонадоносителей, и больных с воспалительными процессами, у которых трихомонады не обнаружены, но эти возбудители выявлены у полового партнера);
— местное лечение назначается одновременно с препаратами системного действия;
— контроль излечиваемости проводят через одну неделю после окончания лечения, затем после следующей менструации.
Литература
1. Клименко В.Н. Трихомониаз. — 1990.
2. Анчупане И.С. Урогенитальный трихомониаз и смешанные трихомонадно-гонококковые инфекции: Автореф. дис. ... канд. мед. наук. — М., 1 992.
3. Яцуха М.В. Некоторые аспекты эпидемиологии трихомониаза: Вестн. дерматол. и венерол. — 1989. — № 1. — С. 36-39.
4. Земцов М.А. Современные методы лечения мочеполового трихомониаза и трихомонадно-хламидийной инфекции у женщин: Автореф. дис. ... канд. мед. наук. — М., 1995.
5. Курашвили Н.В. Изучение некоторых биологических свойств трихомонады и иммунологических сдвигов у больных с трихомониазом свойств: Автореф. дис. ... канд. биол. наук. — Тбилиси, 1989.
6. Вахнина Т.Е. Совершенствование лабораторной диагностики мочеполового трихомониаза: Автореф. дис. ... канд. биол. наук. — М., 1990.
7. Беднова В.Н., Васильев Н.М. Применение протеолитических ферментов для лечения трихомониаза // Вестн. дерматол. и венерол. — 1992. — №3. — С. 1 6-20.
8. Абдумаликов Р.А. Комплексный способ терапии больных мочеполовым трихомониазом: Дис. ... канд. мед. наук. — М., 1995.
9. Делекторский В.В., Хабаров В.А., Скуратович А.А. и др. // 5-й Всероссийский съезд дерматологов: Тезисы докладов. — Владимир, 1983.—С.83-84.
10. Badnoiu A., Toma D., To Iea L. et al. // Derm.-Venerol. (Buc,). - 1982, - Vol. 27 - №1. - P. 29-32.
11. Osoba А.О.//Hautarzt. — 1981. — Bd. 32. — №5. — S. 228-232.
