Тиамфеникола глицинат ацетилцистеинат (Флуимуцил®-антибиотик ИТ) и его место в лечении заболеваний органов дыхания в детском возрасте
СтатьиОпубликовано в журнале:
«ПРАКТИКА ПЕДИАТРА»; июнь; 2017; стр. 42-47.
Н. Д. Сорока1,2, Н. Н. Смирнова1, О. В. Михайлова1, А. З. Печиборщ1
2 Санкт-Петербургский Северо-Западный государственный медицинский университет им. И. И. Мечникова
Ключевые слова: болезни органов дыхания, дети, мукостаз, комплексная терапия, Тиамфеникол глицинат-ацетицистеинат (Флуимуцил®-антибиотик ИТ)
Keywords: diseases of the respiratory organs, children, mucostasis, complex therapy, Thiamphenicol glycinate-acetylcysteine (Fluimucil antibiotic)
Болезни органов дыхания являются самой распространенной группой заболеваний детского возраста и не имеют тенденции к снижению [1, 5]. Данные медицинской статистики Санкт-Петербурга за длительный период наблюдения свидетельствуют о неуклонно лидирующем положении болезней органов дыхания в структуре общей заболеваемости, составляющих ежегодно около половины всех болезней, свойственных детскому организму.
Естественно, под влиянием улучшения диагностики, благодаря внедрению современных лекарственных препаратов и методов лечения, течение большинства болезней органов дыхания изменилось. Так, редки случаи катастрофического течения, заболевания стали более управляемыми, снизилось число осложнений, существенно уменьшились инвалидность и смертность [1, 6]. Однако анализ современного течения болезней органов дыхания свидетельствует об увеличении числа пациентов с затяжными и рецидивирующими формами заболеваний, для которых характерно длительное клинико-рентгенологическое завершение воспалительного процесса, сопровождающееся малоэффективным кашлем, требующим долечивания [6].
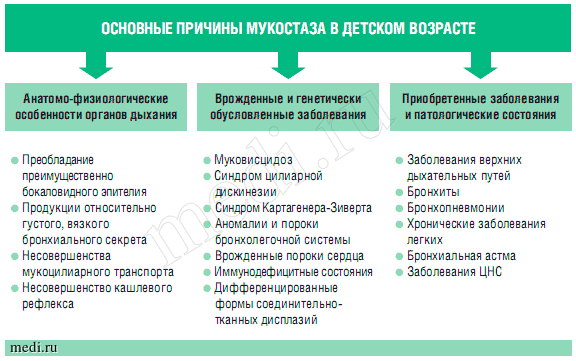
Одной из основных причин торпидного течения болезней органов дыхания является нарушение бронхиальной проходимости, вызванное мукостазом - патологическим состоянием, связанным с избыточным скоплением секрета в дыхательных путях, эвакуация которого нарушена вследствие угнетения цилиарной активности эпителия и/или неблагоприятных свойств самого бронхиального секрета (увеличением его объема и/или изменениями реологических параметров. См. схему «Основные причины мукостаза в детском возрасте»). Накопление бронхиального секрета в дыхательных путях во многом зависит именно от нарушения адекватной его эвакуации, связанной с повреждением патологическим процессом мукоцилиарного клиренса и транспорта [13].
В детском возрасте мукостаз характерен для большинства болезней органов дыхания, как острых (острые респираторные заболевания, бронхиты, пневмонии), так и хронических (хронический бронхит, бронхоэктатическая болезнь, бронхиальная астма и пр.), и может иметь решающее значение в формировании бронхообструктивного синдрома. Причем наиболее выраженную и длительную терапию мукостаза необходимо проводить при генетически обусловленных болезнях органов дыхания, аномалиях и пороках развития бронхолегочной системы. Для формирования мукостаза имеет значение и возрастной аспект. Несмотря на то, что мукостаз может осложнять течение болезней органов дыхания детей любого возраста, он наиболее характерен для детей первых лет жизни в силу анатомо-физиологических особенностей бронхиальной секреции. Доказано, что в младенческом возрасте имеются морфологические особенности строения эпителия бронхов, предрасполагающие к мукостазу, а именно: гиперплазия железистой ткани с преобладанием преимущественно бокаловидного эпителия, продуцирующего относительно более вязкий густой секрет; низкая цилиарность клеток мерцательного эпителия, обуславливающая низкую эффективность мукоцилиарного транспорта; несовершенство кашлевого рефлекса в силу меньшего объема гладкой мускулатуры и пр. Влияние мукостаза на течение любого бронхолегочного заболевания велико, поскольку он не только увеличивает сроки разрешения болезней органов дыхания, но и может быть ведущей причиной возникновения осложнений и неблагоприятного исхода заболевания [2, 6, 10].
Таким образом, застой патологического секрета в дыхательных путях создает благоприятные условия для накопления патогенной микрофлоры, активизации и поддержания и/или прогрессирования воспалительного процесса, способствует формированию резистентных штаммов микроорганизмов и снижает эффективность антибактериальной терапии. Влияние мукостаза на течение и исход болезней органов дыхания требует своевременной диагностики этого патологического состояния и направленной терапии.
Диагностика мукостаза прежде всего строится на выявлении его клинических симптомов. К основным клиническим проявлениям мукостаза при бронхолегочных заболеваниях у детей можно отнести: продолжительный малопродуктивный неэффективный кашель, наличие густой, трудно отделяемой мокроты, стойкие аускультативные изменения в виде: неравномерного проведения дыхания в различные отделы легких, наличия длительных, различной степени звучности средних влажных и/или сухих хрипов. Обычно болезни органов дыхания, сопровождающиеся мукостазом, имеют затяжной характер течения, при которых нередко проводится рентгенологическое исследование грудной клетки с целью уточнения диагноза. Рентгенологическими признаками скопления секрета в дыхательных путях могут служить: изменение характера легочного фона в виде неравномерной вентиляции легких, наличия участков гиповентиляции, ателектазов [6, 5].
Как правило, в комплексном лечении болезней органов дыхания у детей широко используется мукоактивная терапия, которая в настоящее время носит персонализированный характер и зависит от вида заболевания, степени выраженности мукостаза, характера секрета. Однако безусловный приоритет имеют муколитики прямого действия, непосредственно влияющие на белковый субстрат секрета и превращающие густую, вязкую слизь в низкомолекулярное соединение, легко удалимое из дыхательных путей. Безусловным лидером в терапии болезней органов дыхания, сопровождающихся мукостазом, является N-ацетилцистеин (Флуимуцил) - оригинальный препарат направленного действия, химической основой которого является тиоловое соединение, непосредственно разрушающее полимеры слизи. С современных позиций Флуимуцил рассматривается как лекарственное средство, обладающее муколитическим, антиоксидантным и противовоспалительным свойствами. Препарат известен с 60-х годов, обладает быстрым и выраженным муколитическим эффектом, имеет различные способы доставки в организм ребенка (как системный, так и ингаляционный), более 40 лет с успехом применяется в педиатрической практике и доказал свою высокую эффективность в лечении заболеваний, сопровождающихся мукостазом [9].
В последние годы для лечения бактериальных инфекционных заболеваний дыхательных путей у детей все шире используется комбинированный препарат Флуимуцил®-антибиотик ИТ, в котором N-ацетилцистеин находится в химическом соединении с антибиотиком широкого спектра действия тиамфениколом (тиамфеникол глицинат-ацетицистеинат). Препарат является оригинальным. Наличие в комбинации наряду с муколитиком антибиотика позволяет за счет спарринг-эффекта существенно расширить лечебные возможности лекарства и дает дополнительную возможность влияния на причинно значимый возбудитель.
Флуимуцил®-антибиотик ИТ после всасывания в желудочно-кишечном тракте расщепляется на два самостоятельных активных соединения - ацетилцистеин и тиамфеникол.
N-ацетилцистеин, наряду с мукоактивным эффектом, угнетает способность патогенных микроорганизмов к адгезии и колонизации на слизистых оболочках верхних и нижних дыхательных путей и облегчает доступ антибиотика к слизистой. Муколитические свойства NAC облегчают проникновение TAF как в нижние дыхательные пути, так и во внутрипросветные пулы слизи, где возбудители респираторных заболеваний (недоступные для антибиотиков, введенных другим путем) оказываются как бы в ловушке.
Другими словами, NAC служит средством доставки, чтобы переносить антибиотик туда, где он является наиболее полезным при бронхиальной инфекции.
Флуимуцил®-антибиотик ИТ содержит антибиотик тиамфеникол.
TAF подавляет большинство возбудителей респираторных инфекций, в то время как некоторые их штаммы становятся более устойчивыми к пенициллину и/или эритромицину.
Cуществующая антибиотикорезистентность микроорганизмов, основных возбудителей респираторных инфекций, открывает новые возможности для применения TAF (Флуимуцил®-антибиотик ИТ), особенно при использовании в ингаляционной терапии.
Тиамфеникол является производным хлорамфеникола и относится к синтетическим антибиотикам группы амфениколов. Механизм его действия связан с бактериостатическим эффектом, т. е. с нарушением синтеза белка в клетках патогенных бактерий. Доказано его влияние на наиболее частые возбудители инфекций дыхательных путей, как на грамположительные бактерии (Streptococcus pneumoniae, Corynebacterium diphtheriae, Staphylococcus spp., Streptococcus pyogenes, Listeria spp., Clostridium spp.), так и на грамотрицательные (Haemophilus influenzae, Neisseria spp., Salmonella spp., Escherichia coli, Shigella spp., Bordetella pertussis, Yersinia pestis, Brucella spp., Bacteroides spp.), а также на некоторые анаэробные бактерии человека, и на возбудителей бруцеллеза, чумы. Тиамфеникол находится в организме в не конъюгированной форме (не взаимодействует с другими клетками организма). После применения он быстро достигает необходимой терапевтической концентрации в слизистой оболочке. В последующем небольшая его часть связывается с белками крови, проходит процесс трансформации в печени, после которой он теряет свою активность и выводится из организма почками, с желчью и фекалиями. Сочетание в одном препарате двух активных компонентов повышает устойчивость антибиотика и делает возможным одновременно вводить Флуимуцил®-антибиотик ИТ внутримышечно и использовать в форме аэрозоля [1, 5].
Флуимуцил®-антибиотик ИТ с учетом фармакологических возможностей препарата может иметь широкие показания к применению в педиатрии, как для лечения, так и для профилактики болезней органов дыхания. Его использование целесообразно при следующих заболеваниях и патологических состояниях:
Побочные эффекты, связанные с применением Флуимуцил®-антибиотика ИТ, наблюдаются редко и при ингаляционном способе доставки препарата характеризуются возникновением раздражения слизистых верхних дыхательных путей (полости рта, глотки, носа) [9, 12].
Способ применения и дозы.
Флуимуцил®-антибиотик ИТ выпускается в виде лиофилизата (порошка) для приготовления раствора для инъекций и/или ингаляций. В упаковке препарата к ампуле сухого порошка прилагаются ампулы с растворителем - водой для инъекций.
Флуимуцил®-антибиотик ИТ может иметь разные формы доставки в организм: его применяют для ингаляций, вводят внутримышечно, внутривенно, используют для аппликаций, промывания полостей.
Ингаляционные растворы Флуимуцил®-антибиотика ИТ начинают работать существенно быстрее, чем при системном применении и биодоступность препарата при этой форме доставки выше. Это может иметь важное значение в ситуациях, требующих немедленного лечения (например, острый респираторный дистресс-синдром, вызванный вирусом гриппа А/H1N1). Ингаляционно Флуимуцил®-антибиотик ИТ хорошо концентрируется в слизистой дыхательных путей, очищает дыхательные пути, подавляет местный воспалительный процесс.
Флуимуцил®-антибиотик ИТ для ингаляций используют следующим образом: во флакон с лиофилизатом вводят 4 мл раствора для инъекций. Детям вне зависимости от возраста необходимо 125 мг (1 мл) препарата 1-2 раза в сутки. Взрослым - 250 мг (2 мл) препарата 1-2 раза в сутки. Остаток во флаконе можно оставить для следующего применения. Хранить готовый раствор для ингаляций нужно в холодильнике не более 24 часов. Оптимальный курс лечения Флуимуцил®-антибиотиком ИТ составляет 7-10 дней.
Доза для парентерального (внутримышечного) введения индивидуальна, рассчитывается исходя из возраста больного. Курс лечения - составляет не более 10 дней.
Эндотрахеально: инстилляции проводят в ходе санационных бронхоскопий, через интубационную трубку, в трахеостому. Применяют по 1-2 мл раствора (для детей - 250 мг, для взрослых 500 мг сухого вещества, растворенного в 4 мл воды для инъекций).
Местно Флуимуцил®-антибиотик ИТ используют для лечения ЛОР органов. Для введения в околоносовые пазухи, а также для промывания полостей после хирургических вмешательств в области носа и сосцевидного отростка, обычно используют по 1-2 мл раствора (для взрослых растворяют в 4 мл воды для инъекций - 500 мг сухого вещества, для детей - 250 мг).
При заболеваниях носоглотки и уха можно закапывать препарат по 2-4 капли в каждый носовой ход или наружный слуховой проход.
Однако, применяя любой способ доставки Флуимуцил®-антибиотика ИТ, следует помнить о недопустимости его сочетания с препаратами, подавляющими кашлевой рефлекс (противокашлевыми средствами периферического и особенно центрального действия), что связано с возможностью развития воспалительных заболеваний дыхательных путей [7, 13].
Опыт применения Флуимуцил®-антибиотика ИТ в условиях детского городского пульмонологического центра Санкт-Петербурга показал, что препарат имеет хороший профиль безопасности, не токсичен, мало аллергичен, хорошо переносится пациентами. При ингаляционной форме доставки действует быстро, является альтернативой системной антибактериальной терапии, не вызывает побочных эффектов, связанных с приемом антибиотиков, эффективно восстанавливает бронхиальную проходимость, вызванную мукостазом.
По нашим наблюдениям, включение Флуимуцил®-антибиотика ИТ в комплексную терапию инфекционных болезней органов дыхания позволяло сократить сроки лечения, продолжительность госпитализации.
1. Научно-практическая программа Союза педиатров России.
2. Зайцева О.В. Часто болеющие дети: некоторые аспекты профилактики и лечения. Педиатрия. Приложение к журналу CONSILIUM MEDICUM. 2004. Т.3 С. 216.
3. Авдеев С. Н., Карчевская Н. А., Баймаканова Г. Е., Черняк А. В. Годичное наблюдение за больными, перенесшими острое повреждение легких / острый респираторный дистресс-синдром, вызванный вирусом гриппа А / H1N1. // Пульмонология. 2011. №4. С. 58-66.
4. Чикина С. Ю. Флуимуцил и современная клиническая практика // Пульмонология. 2005. №4. С. 97-111.
5. Белоусов Ю. Б., Омельяновский В. В. Клиническая фармакология болезней органов дыхания у детей. Руководство для врачей. М., 1996.
6. Коршунова Е. В., Сорока Н. Д. Особенности мукоактивной терапии острых респираторных инфекций у детей, протекающих с бронхообструктивным синдромом//Теrrа Medica. 2009. № 4-5. С.17-19
7. Dispinigaitis P. V., Colice G. L., Goolsby M. J. et al. Acute cough: a diagnostic and therapeutic challenge. // Cough. 2009. V. 5. P. 11-18.
8. Rahman, I., MacNee, W. Oxidative stress and regulation of glutathione in lung inflammation, Eur.Respir.J. 2000; 16: 534-554.
9. Ziment I. Acetylcysteine: a drug that is mach more than a mucokinetic. Biomed Pharmacother. 1988; 42:513-520.
10. Lemy-Debois N., Frigerio G., Lualdi P. Oral acetylcysteine in bronchopulmonary disease. Comparative clinical trial with bromhexine. Acta Ther. 1978; 3:125-132.
11. Smith S.M., Schroeder K., Fahey T. Over-the-counter (OTC) medications for acute cough in children and adults in community settings. // Cochrane Database Syst Rev. 2014. V. 11. CD001831
12. Verstraeten J. M. Mucolytic treatment in chronic obstructive pulmonary disease: double blind comparative clinical trial with N-acetylcysteine, bromhexine and placebo. // Acta. Tuberc. Pneumol. Belg. 1979. V. 70. P. 71-80.
13. Balsamo R., Lanata L., Egan C.G. Mucoactive drugs. // Eur. Respir. Rev. 2010. V 19. N. 116. P. 127-133.

