Патология носоглотки и среднего уха у недоношенных детей различного гестационного возраста в первый год жизни
СтатьиОпубликовано в журнале:
«ПРАКТИКА ПЕДИАТРА»; март; 2016; стр. А.Г. Матроскин, к. м. н., ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздрава России, г. Москва
Ключевые слова: недоношенный ребенок, экссудативный средний отит, тимпанометрия, гипертрофия аденоидов
Key words: premature, otitis media with effusion, tympanometry, adenoid hypertrophy
Недоношенные дети на момент рождения находятся в тяжелом соматическом состоянии, в связи с чем им требуется проведение реанимационных мероприятий с длительным использованием ИВЛ и СРАР-терапии, а также вспомогательного кормления через назогастральный зонд. По данным мировой литературы [1, 2], применение СРАР в 30-35% случаев приводит к травматическим изменениям наружного носа, а по данным Rush V.V. [3], данные ятрогенные изменения возникают уже на 3-и сутки.
Длительное компрессионное воздействие биназальной канюли на кожно-перепончатый отдел перегородки носа приводит к ишемии тканей и в дальнейшем вызывает их деструктивные изменения (язва и некроз кожно-перепончатого отдела перегородки носа), такие же нарушения возникают в носоглотке при интубации через полость носа или при длительном стоянии назогастрального зонда.
Травматические изменения в полости носа, а также длительное горизонтальное положение ребенка приводят к затянувшимся ринитам, что в свою очередь может вызвать воспаление слуховой трубы и среднего уха.
Работ по изучению характера и закономерности течения патологических изменений в полости носа, носоглотки и среднего уха недостаточно [5, 6].
Учитывая вышеперечисленные факты, целью данной работы явилось определение особенностей течения и характера патологических изменений в полости носа, носоглотки и среднем ухе у недоношенных детей различного гестационного возраста в первый год жизни.
Материалы и методы
Для выявления распространенности патологии среднего уха у недоношенных детей в различные сроки гестации нами было обследовано 128 недоношенных и 49 доношенных детей, причем одни и те же дети обследовались лонгитюдно: первично (в предполагаемый срок родов), а также в 3 месяца, 6 месяцев и 1 год жизни.
Всем детям проводили оториноларингологический осмотр, включающий отоскопию, риноскопию и фарингоскопию, а также исследование состояния среднего уха методом высокочастотной тимпанометрии на частоте зондирующего тона 1 кГц.
При выявлении патологии со стороны среднего уха недоношенным детям проводилось эндоскопическое исследование полости носа и носоглотки аппаратом фиброэндоскоп Karl Storz диаметром 2,2-2,4 мм.
В работу были включены: недоношенные дети различного гестационного возраста; дети, прошедшие динамическое клинико-диагностическое обследование в течение первого года жизни включительно.
Критериями исключения были дети с врожденными аномалиями развития наружного слухового прохода, врожденными аномалиями среднего уха, родовой травмой головы (перелом костей черепа), наличием расщелины твердого и мягкого неба, а также дети, не прошедшие в полном объеме клинико-диагностические обследования (первично, в 3 месяца, 6 месяцев и 1 год).
Обследуемые дети были распределены по подгруппам в зависимости от гестационного возраста: I подгруппа - дети, рожденные в срок до 28 недель гестации; II подгруппа -дети, рожденные в срок от 29 до 32 недель гестации; III подгруппа - дети, рожденные в срок от 33 до 37 недель гестации.
Полученные данные подвергались статистической обработке при помощи программ Microsoft Exel 2010 и SPSS (IBM, США).
Результаты
Проведенная работа показала высокий процент патологических изменений в среднем ухе, связанных с воспалительными изменениями как в барабанной полости, так и слуховой трубе (рис. 1).
Рис. 1. Динамика распространенности патологии среднего уха у недоношенных детей, рожденных в различные сроки гестации, при лонгитюдном обследовании в течение 1-го года жизни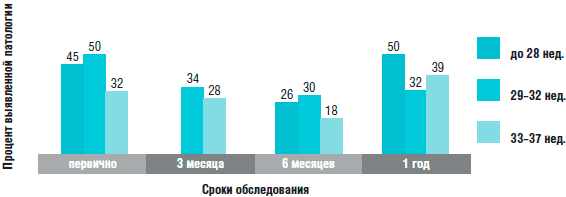
Из диаграммы, изображенной на рис. 1, видно, что максимальное число патологических изменений у недоношенных детей выявляется при первичном исследовании и в 1 год жизни, а у детей, рожденных доношенными, - в 1 год жизни.
Определение характера изменений среднего уха выявило преобладание экссудативного процесса до 6 месяцев жизни над воспалительным, а в 1 год - наоборот (рис. 2).
Рис. 2. Динамика выявленной патологии среднего уха у недоношенных детей, рожденных в различные сроки гестационного возраста, и доношенных детей в течение 1-го года жизни (ЭСО - экссудативный средний отит, ТО - тубоотит, ОКСО - острый катаральный средний отит, ОГСО - острый гнойный средний отит)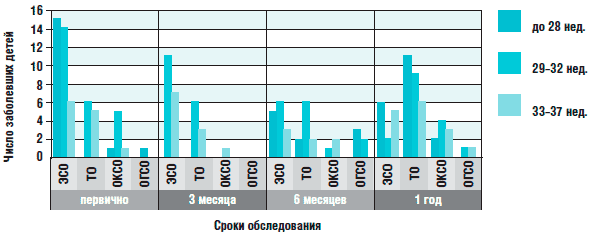
При выявлении патологических процессов в среднем ухе, учитывая длительность и степень внешнего воздействия на слизистую полости носа и носоглотки у детей, находящихся в реанимационном отделении, лечение назначалось отсроченно, через 2-3 недели после выписки ребенка со второго этапа выхаживания.
В схему проводимого лечения были включены деконгестанты на основе фенилэфрина, а также назальные антисептики или антибиотики (1%-й протаргол, фрамицитин) в соответствующей дозировке.
Наличие острого среднего отита у детей обусловливало назначение антибактериальной терапии с использованием антибиотиков пенициллинового или цефалоспоринового ряда в дозировке, соответствующей возрасту и массе тела ребенка.
При выявлении экссудата за барабанными перепонками детям назначалась муколитическая терапия, включающая Амброксол, и в более старшем возрасте (после 6 месяцев) добавлялось соответствующее физиотерапевтическое лечение - электрофорез или магнит.
Консервативная терапия проводилась курсом не менее 7 и не более 14 дней.
Критериями положительного эффекта от лечения считались отсутствие отека слизистой полости носа, отделяемого в общем носовом ходе - при риноскопии, а также отсутствие патологических изменений среднего уха - при отоскопии и высокочастотной тимпанометрии.
Выявленные заболевания среднего уха у недоношенных детей достаточно хорошо поддавались назначенному консервативному лечению, хотя в некоторых случаях заболевание переходило в хроническую форму.
Так, к 1-му году жизни в подгруппе недоношенных детей, рожденных в срок до 28 недель гестации, хронический экссудативный средний отит (ХЭСО) был выявлен у 4 детей, а в 29-32 недели - у 3 детей. В подгруппе детей, рожденных в 33-37 недель, хроническое течение патологии в 1 год жизни выявлено у 2 детей.
В связи с негативным влиянием длительно находящегося в барабанной полости экссудата на слуховую функцию недоношенные дети с ХСЭО направлялись на госпитализацию с целью оперативных вмешательств направленных на эвакуацию жидкости (тимпанопункцию или шунтирование барабанной полости), и в настоящий момент они находятся под наблюдением.
Учитывая выявленные патологические изменения в среднем ухе, а также длительное применение ИВЛ, СРАР-терапии и зондового питания, недоношенным детям с патологией проводили эндоскопическое обследование полости носа и носоглотки, выявившее ряд изменений.
Так, в подгруппе с гестационным возрастом до 28 недель у 17 недоношенных детей при обследовании были выявлены такие изменения полости носа и носоглотки, как тубарный рефлюкс слизи (7 детей), искривление перегородки носа (10 детей). У этих же детей определялась гипертрофия носоглоточной миндалины (аденоидные вегетации) I-II степени у 4 детей, а микроаспирация пищи в область гортани, говорящая о наличии гастроэзофагеальной рефлюксной болезни ГЭРБ, выявлена у 2 детей.
В подгруппе недоношенных, рожденных в срок 29-32 недели, при исследовании искривление перегородки носа выявлено у 10, а синехии слизистой полости носа - у 2 детей. У 7 детей при эндоскопии визуализировался тубарный рефлюкс слизи (рис. 3А), признаки ГЭРБ (у 4 детей) и гипертрофия аденоидных вегетаций I-II степени - у 1 ребенка.
Рис. 3. Эндоскопическая картина носоглотки недоношенного, рожденного в срок 29 недель (А) и 33 недели (Б) с тубарным рефлюксом (указано стрелкой)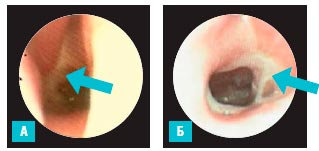
В подгруппе недоношенных детей, рожденных в 33-37 недель гестации, патологические изменения полости носа и носоглотки выявлены у 12 детей (искривление перегородки носа - у 10 детей, а тубарный рефлюкс слизи - у 2 пациентов (рис. 3Б.)).
В более старшем возрасте (начиная с возраста 6 месяцев 1 дня и вплоть до 1 года включительно) патологических изменений было выявлено меньше.
В подгруппе недоношенных детей, рожденных в срок до 28 недель, у10 детей было выявлено искривление перегородки носа и у этих же детей выявлена гипертрофия аденоидных вегетаций II степени (3 ребенка), III степени (2 ребенка), причем без блока глоточных устьев слуховых труб, и тубарный рефлюкс слизи (5 детей) (рис. 3).
В подгруппе недоношенных 29-32 недель за этот же период у 10 детей выявлено: искривление перегородки носа у 4 и рефлюкс слизи - у 6 детей. У этих же детей помимо вышеперечисленной патологии выявлены также гипертрофия аденоидных вегетаций II степени без блока глоточных устьев слуховых труб (4 ребенка) и гипертрофия лимфоидной ткани III степени (2 ребенка).
В подгруппе 33-37 нед из 15 человек (39%) патология среднего уха вновь выявлена у13 детей. При этом проведенное эндоскопическое обследование их полости носа и носоглотки патологии не выявило.
Резюме
Распространенность и характер заболеваний полости носа, носоглотки и среднего уха у недоношенных детей зависят от срока гестации ребенка и его периода жизни. В связи с чем детям, рожденным раньше срока физиологических родов, длительно получавшим респираторную поддержку и находящимся на зондовом кормлении, необходимо наблюдение врача-оториноларинголога, а также проведение высокочастотной тимпанометрии и эндоскопии полости носа и носоглотки.
СПИСОК ЛИТЕРАТУРЫ:
1. Рахманова И.В., Котов В.Р., Раш В.В., Милева О.И. Комплексная профилактика посттравматических изменений носа у новорожденных детей, находящихся в отделениях реанимации и интенсивной терапии (медицинская технология). М.: ГБОУ ВПО РНИМУ им. Н.И. Пирогова, 2012; 5.
2. Yong S.C., Chen S.J., Boo N.Y. Incidence of nasal trauma associated with nasal prong versus nasal mask during continuous positive airway pressure treatment in very low birthweight infants: a randomized control study // Arch Dis Child Fetal Neоnatal ED, 2005; 90: 480–483.
3. Rush V.V., Rakhmanova I.V., Bogomilsky M.R., Volodin N.N. Posttraumatic damages of nasal soft tisses under CPAP and methods of their prevention // The Journal of Maternal – Fetal and Neonatal Medicine, 2010; 23 (1): 607.
4. Бобошко М.Э., Савенко И. Экссудативный средний отит у недоношенных детей первых 3 лет жизни // Врач, 2014; 2: 56–59.
5. Nozza R.J., Bluestone C.D., Kardatzke D., Bachman R. Identification of middle ear effusion by acoustic admittance and otoscopy // Ear Hear, 1994; 15: 310–323.
6. Priyanka S., Javan J., Josef Cortez et al. Incidence of otitis media in preterm infants otolaryngology // Head and Neck Surgery, 2013 September; 149: 117–118.

