Возможности стресс-эхокардиографии в диагностике дилатации аорты у детей и подростков с двустворчатым аортальным клапаном
СтатьиА.С. Шарыкин1, 2, д-р мед. наук, профессор, А.Н. Гришкин1, Д.В. Замараева2, канд. мед. наук, Е.В. Карелина1, А.А. Мальканова3
1 - ГБУЗ «Детская городская клиническая больница им. З.А. Башляевой Департамента здравоохранения г. Москвы»
2 - ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, г. Москва 3ФГАОУ ВО «Рязанский государственный медицинский университет им. академика И.П. Павлова» Минздрава России, г. Москва
Ключевые слова: двустворчатый аортальный клапан, стресс-эхокардиография, дилатация аорты, аневризма аорты, дети
Keywords: bicuspid aortic valve, stress echocardiography, aortic dilation, aortic aneurysm, children
Резюме. Пациенты с двустворчатым аортальным клапаном (ДАК) входят в группу риска по развитию аневризмы аорты и связанных с ней осложнений. Первые признаки расширения аорты при ДАК могут регистрироваться уже в периоде детства и прогрессировать с различной скоростью, в основе которой лежат как генетические, так и гемодинамические факторы. Высокая физическая активность детей способна внести вклад в развитие данного заболевания, однако эти последствия изучены недостаточно. Цель исследования: выявление факторов, влияющих на дилатацию аорты, возникающую при физической нагрузке у детей с ДАК. Материалы и методы. Обследовано 94 ребенка с медианой возраста 14,3 (12,6; 16,4) года, имеющие ДАК без иной сопутствующей кардиальной патологии. Стресс-ЭхоКГ выполняли на велоэргометре в положении лежа. У каждого пациента измеряли аорту в области синусов Вальсальвы (94 измерения) и в области восходящего сегмента (94 измерения) с оценкой по z-score до и на высоте нагрузки. Результаты. Исходное расширение аорты у детей с ДАК выявлено в 77 (41%) случаях: в 23 из 94 (24,5%) на уровне синусов Вальсальвы (СВ), в 54 из 94 - на уровне восходящего отдела аорты (ВАо) (57,4%, р < 0,001). На фоне нагрузки расширение аорты зафиксировано в 100 (53,1%) наблюдениях, также с преобладанием на уровне ВАо (67 (35,6%) vs. 35 (18,6%) случаев для СВ, р < 0,001). При этом доля пациентов с z-score >3 возросла с 7,4% до 18,1% (р = 0,002), а z-score >4 - с 4,3% до 7,4% (р = 0,187)). В 26 (13,8%) случаях выявлены новые дилатации аорты. Размеры аорты были статистически значимо выше у пациентов 12-18 лет, лиц с изначально большим размером аорты (по z-score), аортальной регургитацией 2-3 ст., более высоким ударным индексом (УИ). При УИ, превышающем 42,3 мл/м2, частота дилатации ВАо возрастала в 2,5 раза (95% ДИ: 1,023-6,277, p = 0,042). Заключение. Стресс-ЭхоКГ у детей с ДАК позволяет выявлять пациентов с дилатацией аорты, в развитии которой важную роль играют физические нагрузки, а также приближение аорты к опасным размерам, сопровождающимся осложнениями. Оценка полученных данных может использоваться в выборе соответствующего режима физической активности детей.
Summary. Patients with bicuspid aortic valve (BAV) are at risk for developing aortic aneurysm and related complications. The first signs of aortic dilation in this case can be registered already in childhood, and progress at different rates, based on both genetic and hemodynamic factors. High physical activity in children can contribute to the development of this disease, but these consequences have not been sufficiently studied. Objective - to identify factors affecting aortic dilation that occurs during physical activity in children with BAV. Materials and methods. 94 children with a median age of 14.3 (12.6; 16.4) years with BAV without other concomitant cardiac pathology were examined. Stress echocardiography was performed on a bicycle ergometer in a prone position. In each patient, the aorta was measured in the area of the sinuses of Valsalva (94 measurements) and in the area of the ascending segment (94 measurements) with a z-score assessment before and after exercise. Results: Initial aortic dilation in children with BAV was detected in 77 (41%) cases: in 23 out of 94 (24.5%) at the level of the sinuses of the Valsalva (SV), in 54 out of 94 - at the ascending aorta (AAo) level (57.4%, p < 0.001). During exercise, aortic dilation was detected in 100 (53,1%) cases, also with a predominance at the AAo level (67 (35.6%) vs. 35 (18.6%) cases for SV, p < 0.001). At the same time, the proportion of patients with z-score >3 increased from 7.4% to 18.1% (p = 0.002), and z-score >4 - from 4.3% to 7.4% (p = 0.187). In 26 (13.8%) cases, new aortic dilatations were detected. The size of the aorta was statistically significantly higher in patients aged 12-18 years, persons with an initially large aortic size (according to the z-score), aortic regurgitation of 2-3 grade, and a higher stroke index (SI). With SI exceeding 42.3 ml/m2, the frequency of AAo dilation increased 2.5 times (95% CI:1,023-6.277, p = 0.042). Conclusion: Stress echocardiography in children with BAV makes it possible to identify patients with aortic dilation. Physical exertion plays an important role in the development of dilation, as well as the approach of the aorta to dangerous dimensions with complications. The evaluation of the data obtained can be used in choosing the appropriate physical activity regime for children.
Для цитирования: Возможности стресс-эхокардиографии в диагностике дилатации аорты у детей и подростков с двустворчатым аортальным клапаном / А.С. Шарыкин [и др.] // Практика педиатра. 2025. № 1. С. 52-64.
For citation: Possibilities of stress echocardiography in the diagnosis of aortic dilation in children and adolescents with bicuspid aortic valve / A.S. Sharykin [et al.] // Pediatrician's Practice. 2025;(1): 52-64. (In Russ.)
Введение
Патология аорты у детей раннего возраста привлекает внимание в основном при недоразвитии каких-либо структур (коарктация аорты, стеноз клапана, гипоплазия дуги аорты), требующих хирургической коррекции [1, 2]. Что касается патологического расширения аорты, его диагностируют, как правило, в более позднем возрасте и оно связано либо с врожденными синдромами (Marfan, Loeys-Dietz, Vascular Ehlers-Danlos Turner и др.), двустворчатым аортальным клапаном (ДАК), либо с дегенеративными и воспалительными процессами в стенке аорты [3, 4]. Эти случаи опасны развитием деформации и дилатации аорты, а также возможным расслоением стенки, образованием интрамуральной гематомы или разрывом аорты [4, 5]. Определение пороговых диаметров, при которых проксимальная часть аорты может быть признана патологически измененной, основывается на наблюдениях за ее ростом и связью с возникновением перечисленных осложнений. Учитывая, что заболевание долгое время может протекать в субклинической форме, понятие аневризмы аорты менялось на протяжении ряда лет. В 1990-е гг. расширенной считали аорту, диаметр которой превышал «норму» в 1,5 раза [6]. Однако это оказалось справедливо только для нисходящей и брюшной аорты. Восходящая часть у взрослого мужчины по этим меркам оказалась бы равна не менее 5,25 см, однако профилактические оперативные вмешательства большинством хирургов рекомендуются уже при 5,0 см, которые тем не менее считаются аневризмой [5]. В 2015 г. V. Paruchuri и соавт. [7] на основании мультицентровых исследований 3573 пациентов (в т. ч. с участием России) показали, что при диаметре 4,0-4,4 см риск расслоения грудной аорты возрастает в 89 раз по сравнению с контрольными <3,4 см, а при достижении размера >4,5 см - в 6000 раз. Исходя из этого, первый диапазон было предложено считать дилатацией, а второй - аневризмой. Данная концепция вошла в рекомендации Европейской кардиологической ассоциации [5], и на ней основаны показания у взрослых лиц к оперативному лечению аневризм, угрожающих диссекцией. Прогрессирующая дилатация аорты также увеличивает проблемы: при исходных диаметрах аорты 45, 50 и 55 мм вероятность диссекции или элективного хирургического вмешательства в течение 5 лет составляет 6,4%, 21,2%, и 51,4% соответственно [8].
У детей такие диаметры аорты, как у взрослых, не встречаются, а четкие рекомендации отсутствуют. Тем не менее эпизоды диссекции также описываются [3, 9], а оперативные вмешательства предпринимаются [10]. Таким образом, необходим иной подход к оценке состояния аорты, учитывающий нормативы, свойственные именно педиатрическому периоду и отражающий нелинейную связь роста аорты и самого ребенка. В связи с этим большинство исследователей используют такой показатель, как z-score (z-фактор). При измерениях в данных единицах считают, что величина более 2 z-score отражает небольшое расширение аорты, >3 z-score - умеренное, а >4 z-score - резкое (фактически аневризму аорты) [11].
Клиническая картина заболевания, как правило, долгое время отсутствует и развивается только при формировании большой аневризмы, сдавливающей прилегающие структуры или при развитии диссекции аорты [5, 12]. При этом могут возникать кашель, затруднения дыхания, трудности или болезненность при глотании, охриплость голоса вследствие паралича левого возвратного нерва. Разрыв аорты (или диссекция) проявляется острой болью или пульсацией в груди, распространяющимися в спину, резкими изменениями артериального давления [5]. Количество лиц моложе 40 лет с такими осложнениями невелико: только около 7% всех больных [13]. У большинства людей, в т. ч. детей, дилатацию аорты выявляют случайно при плановом обследовании, и это требует последующих наблюдений за прогрессированием заболевания и приближением к жизнеопасному расширению аорты, когда ставится вопрос о терапевтическом или хирургическом лечении. К характерным факторам риска относят наличие синдрома Марфана, ДАК и значительной исходной дилатации аорты [13, 14].
При выявлении измененной аорты всегда возникает вопрос об ограничении физической активности пациентов, в т. ч. подъема тяжестей или занятий спортом, которые считаются некоторыми исследователями факторами, способствующими дальнейшему растяжению аорты из-за частого повышения артериального давления и/или увеличенного выброса крови в аорту [13, 15]. Однако другие авторы отрицают такие влияния [8]. Что касается детского возраста, подобные работы практически отсутствуют и молодые люди лишь иногда включаются в состав более обширных исследований [15, 16]. Пациенты с двустворчатым аортальным клапаном являются одной из наиболее многочисленных групп риска. Среди них за 25-летний срок наблюдения частота развития аневризм в 86,2 раз (95% CI, 65,1-114; р < 0,001) выше, чем в общей популяции, а количество операций на аорте достигает 25% [14]. Так как ДАК является врожденным пороком сердца, проблемы с аортой могут начинаться уже с раннего возраста. В связи с этим нами предпринят анализ эхокардиографических показателей у детей с данным диагнозом и дополнительное стресс-эхокардиографическое тестирование для оценки изменений проксимальной грудной аорты в ответ на физическую нагрузку.
Цель исследования - выявление факторов, влияющих на дилатацию аорты, возникающую при физической нагрузке у детей с двустворчатым аортальным клапаном.
Материалы и методы
Исследование проведено на базе кардиологического отделения ГБУЗ «ДГКБ им. З.А. Башляевой ДЗМ».
Дизайн исследования - когортное исследование.
Обследовались дети, которые были направлены для квалифицированной оценки состояния сердца в детское кардиологическое отделение из поликлиник или спортивных диспансеров, а также находящиеся на госпитализации в отделении на первичном обследовании. Пациенты из других учреждений были направлены на тестирование по трем основным причинам: 1) наличие измененного аортального клапана, 2) наличие расширенной аорты при ЭхоКГ-исследовании , 3) наличие других незначительных аномалий сердца: открытого овального окна (менее 4 мм), небольшого мышечного ДМЖП, дополнительных хорд левого желудочка, пристворочной регургитации на клапанах. В данное исследование были отобраны дети, имеющие двустворчатый аортальный клапан.
Критерии включения: лица старше 7 лет, занимающиеся спортом или желающие расширить свою физическую активность и имеющие двустворчатый аортальный клапан - изолированный или сочетающийся с дилатацией аорты по крайней мере в одном сегменте от аортального клапана до восходящей аорты включительно (синусы Вальсальвы - СВ, синотубулярное соединение - СТС, восходящая аорта - ВоАо).
Критерии невключения: дети, имеющие другую патологию сердца (врожденный порок сердца, кардиомиопатия, желудочковая экстрасистолия более 500 за 24 часа, эпизоды пароксизмальной тахикардии, а также гипоплазия дуги аорты) или перенесшие ранее оперативную коррекцию врожденного порока сердца.
Этическую экспертизу протокола исследования не проводили. При поступлении в стационар родитель или ребенок (старше 15 лет) подписывали информированное добровольное согласие на проведение обследования, лечения и использование результатов в научных целях.
Эхокардиографическое исследование выполняли в соответствии с рекомендуемыми способами оценки размеров полостей сердца и сосудов, клапанов сердца, толщины миокарда левого желудочка, его массы и функции [17]. Гемодинамически значимой считали регургитацию на аортальном клапане >2 ст. [18]. Аортальным стенозом считали наличие ГСД >16 мм рт. ст. при нормальном трансаортальном потоке крови. Данный показатель получали как усредненный из трех сердечных циклов [19]. Степень отклонения структур сердца от популяционных норм анализировали с помощью z-score, рассчитанных в соответствии с литературными рекомендациями для педиатрических пациентов [20, 21] и обработанных в полуавтоматическом режиме с помощью компьютерной программы Z-score Calculator [22].
Аорту измеряли по ее внутреннему диаметру на трех основных уровнях (СВ, СТС и ВАо) в систолу в парастернальной позиции по длинной оси левого желудочка (рис. 1).
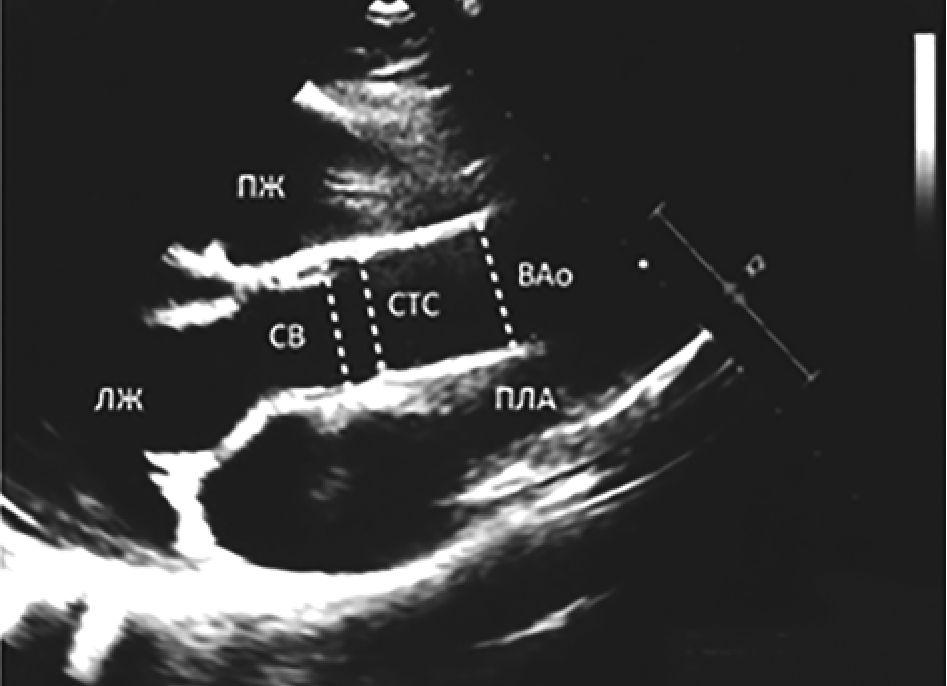
Рис. 1. Места измерения диаметров аорты в парастернальной позиции по длинной оси левого желудочка (пунктирные линии). СВ - синусы Вальсальвы, СТС - синотубулярное соединение, ВАо - восходящая аорта, ПЖ - правый желудочек, ЛЖ - левый желудочек, ПЛА - правая легочная артерия
Измерения проводили перпендикулярно продольной оси аорты. Размер, превышавший 2 z-score на любом уровне, считали умеренной дилатацией аорты (ДАо), превышение 3 z-score - значительным расширением, а >4 z-score - аневризматической дилатацией.
Стресс-эхокардиографию выполняли на велоэргометре в положении лежа с непрерывной дозированной физической нагрузкой в двухступенчатой модификации (1,5 и 2 Вт/кг по 3 мин на каждой ступени); количество оборотов 60 ± 5 в мин. Первая ступень предназначена для врабатывания в нагрузку, вторая - непосредственно диагностическая. Расчетная стоимость конечной нагрузки составляла 6,9 MET. Мониторировалось клиническое состояние пациентов, ЭКГ, ЧСС, АД, SO2. Запись ЭХОКГ производили непосредственно перед нагрузкой и на высоте последней нагрузки. Вычисляли процент ЧСС от максимальной расчетной величины, принятой для активных детей и подростков (197 уд/мин) [23]. Артериальное давление (АД) сопоставляли с должным 50-м центилем для данного возраста и вычисляли индекс систолического АД (Индекс САД): АДфактич/АДдолжное. При его величине <1 констатировали нормальный уровень АД. Дополнительно вычисляли индекс комбинированной нагрузки (ИКН) на стенку аорты по формуле: ИКН = (САД*УИ)/100.
Состояние аорты после нагрузки оценивали по четырехступенчатой шкале:
1. Отсутствие достоверного расширения аорты (z-score ≤2).
2. Умеренная дилатация аорты (z-score >2, но ≤3). 3. Значительная дилатация аорты (z-score >3, но <4). 4. Аневризматическая дилатация аорты (z-score >4).
На данное тестирование получали письменное информированное согласие родителей детей.
Статистическую обработку полученных данных проводили с помощью программы STATISTICA 10.0 (StatSoft Inc., США) с применением непараметрических методов. Количественные показатели, распределение которых отличалось от нормального, представляли в виде медианы, первого и третьего квартилей (Ме [Q1; Q3]). Для сравнения количественных показателей двух выборок использовали U-критерий Манна - Уитни, для сравнения трех и более групп -критерий Краскела - Уоллиса. Номинальные данные описывали с указанием абсолютных значений и процентных долей. Сравнение номинальных данных проводили с помощью критерия х2 Пирсона и точного критерия Фишера. Для сравнения групп по частоте бинарного признака вычисляли отношение шансов (ОШ) с указанием 95% доверительного интервала (95% ДИ) [24]. Разницу между показателями считали статистически значимой при р < 0,05. Для оценки связи между группами рассчитывали коэффициент корреляции (r) Спирмена. Для построения прогностических моделей применялся ROC-анализ.
Результаты
Исходные характеристики обследованного контингента
Обследовано 86 мальчиков и 8 девочек с медианой возраста 14,3 [12,6; 16,4] года и ППТ 1,65 [1,48; 1,80] м2.
Ни у кого из пациентов не было жалоб на сердцебиение, боли в области сердца, одышку при физической нагрузке, снижение толерантности к физическим нагрузкам, эпизодов синкопе. Все пациенты занимались физкультурой в объеме школьной программы, 64 (68%) успешно занимались профессиональным спортом не менее, чем 2,5 года, а 30 чел. (32%) предполагали расширить свою физическую активность.
Исходная регургитация на аортальном клапане >2 ст. выявлена у 22 чел. (23,4%, 95% ДИ 15,7-33,1). Аортальный стеноз с небольшим градиентом систолического давления (Ме 26,5 [19,0; 31,2] мм рт. ст.) зафиксирован у 12 чел. (12,8%, 95% ДИ 6,0-19,5). В пяти наблюдениях (2,9%, 95% ДИ 0,8-9,8) стеноз сопровождался регургитацией.
Предварительный анализ показал, что в нашем исследовании изолированное увеличение синотубулярного соединения до верхней границы нормы было только в одном случае, а все случаи дилатации сочеталась с дилатацией СВ или ВАо. В связи с этим дальнейший анализ проводился только для двух последних сегментов.
У каждого пациента выполняли измерение аорты в области синусов Вальсальвы (94 измерения) и в области восходящей части (94 измерения). Среди этих 188 сегментов расширение аорты выявлено в 77 (41%) случаях: в 23 из 94 (24,5%) на уровне СВ, в 54 из 94 -на уровне ВАо (57,4%, р < 0,001). Сочетанная дилатация СВ и ВАо встретилась у 18 (19,1%) из 94 детей. В 111 сегментах из 188 (59%) достоверное расширение аорты отсутствовало (z-score <2). Умеренная дилатация аорты (z-score >2, но <3) выявлена в 55 (29,3%) сегментах. Значительная дилатация аорты (z-score >3, но <4) - в 14 (7,4%) сегментах. Аневризматическая дилатация аорты (z-score >4) в 8 (4,3%) сегментах.
Дилатация восходящей части аорты не только встречалась чаще по сравнению с дилатацией в области СВ, но и отличалась большим z-score (Ме 2,8 [2,3; 3,4] vs. 2,3 [2,2; 2,7], р = 0,001); дилатация более 3 z-score наблюдалась только у одного пациента в области СВ и у 22 - в области ВАо (р < 0,001).
Все испытуемые выполнили нагрузку в предложенном объеме без появления каких-либо клинических симптомов. Ни в одном случае тестирование не было прекращено преждевременно из-за отказа пациента, изменений на ЭКГ или неадекватной реакции АД. Медиана величины ЧСС на пике нагрузки составляла 147 [135; 160] уд/мин, что статистически достоверно превышало ЧСС покоя (71 [64; 78] уд/ мин, p < 0,001) и соответствовала 74,6% [68,5; 81,2] от максимальной расчетной ЧСС.
В разных отделах аорты наблюдалась различная частота и степень реакции на нагрузку.
1. В 86 сегментах из 188 (45,7%) расширение аорты отсутствовало (z-score ≤2).
2. Умеренная дилатация аорты (z-score >2, но ≤≤3) выявлена в 54 (28,7%) сегментах.
3. аорты (z-score >3,но ≤4) -в 34 (18,1%) сегментах.
4. Аневризматическая дилатация аорты (z-score ≥4) в 14 (7,4%) сегментах.
На фоне нагрузки из измеренных 188 сегментов расширение аорты зафиксировано в 100 (53,1%) наблюдениях. В сегментах ВАо по сравнению с сегментами СВ сохранялось преобладание как частоты дилатации (67 (35,6%) vs. 35 (18,6%) случаев, р < 0,001), так и ее размеров (Ме 3,4 [2,7; 3,8] vs. Ме 2,5 [2,2; 2,7], p < 0,001).
Особый интерес представляли случаи, при которых дилатация отсутствовала в покое, но возникала при выполнении предложенной умеренной физической нагрузки (скрытая готовность к дилатации). Доля таких сегментов составила 26 из 188 (13,8%, 95% ДХ - 18,6%) и была примерно равной среди СВ - 12 из 94 (12,7%) и ВАо - 14 из 94 (14,9%), р = 0,5035 (рис. 2).
Факторы, способные влиять на реакцию аорты при нагрузке:
1. Возраст пациентов
Исходно у детей 12-18 лет ВАо и СВ были дилатированы статистически достоверно больше (р = 0,029 и р = 0,033 соответственно), чем у детей младшего

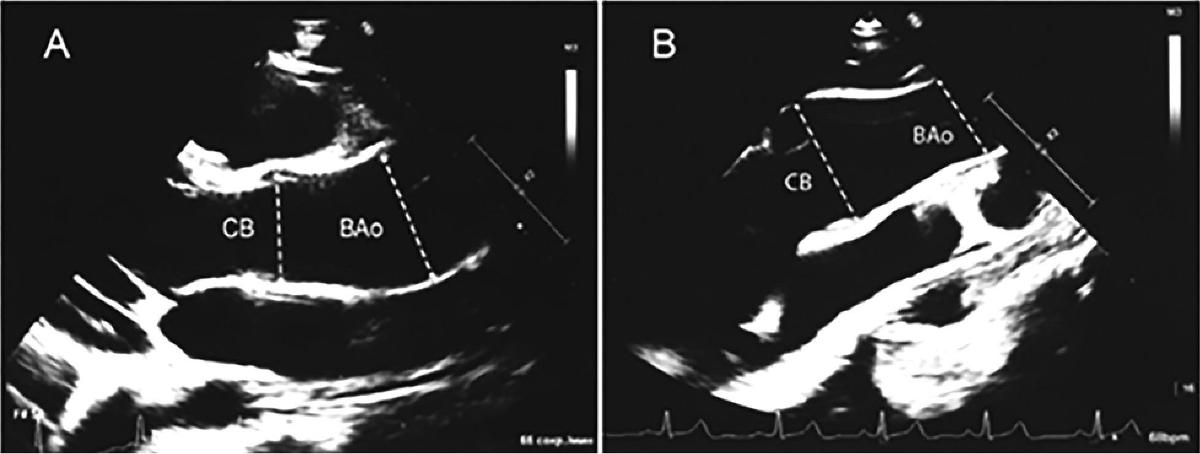
Рис. 2. ЭХОКГ двух пациентов 14 лет в парастернальной позиции по длинной оси левого желудочка после нагрузки.
A. Комбинированная дилатация аорты после нагрузки: новая для СВ (z-score 2,84, исходно 1,92) и усиление дилатации для ВАо (z-score 6,6, исходно 5,8). Дилатация СВ сочетается с дилатацией ВАо. B. Увеличение дилатации СВ (z-score 3,3, исходно 2,6) при нормальном диаметре ВАо (z-score = 1,2) возраста (7-11 лет), что может отражать прогрессирующее расширение аорты со временем (табл. 1). Однако прирост z-score для ВАо в ответ на нагрузку у них был в два раза меньше, чем у детей 7-11 лет (табл. 1), а величина прироста z-score для СВ была вообще одинаковой (табл. 1). Возможным объяснением может быть возросшая с возрастом ригидность аортальной стенки.
Таблица 1. Возрастное распределение исходных размеров аорты (z-score) на различных уровнях (n = 94)

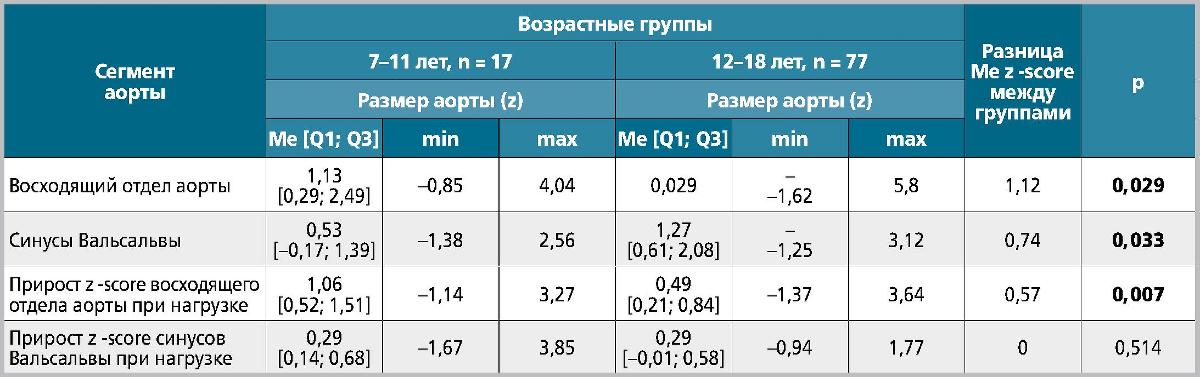
Примечание: Полужирным шрифтом выделены статистически значимые различия между группами.
2. Степень исходной дилатации аорты
На фоне нагрузки общее количество расширенных сегментов из 188 составило 100 (53,1%). При отсутствии исходной дилатации (111 сегментов) увеличение диаметра аорты на нагрузку выявлено только в 26 (23,4%) случаях. При наличии предшествующей дилатации (77 сегментов) дополнительное расширение аорты регистрировали статистически достоверно чаще - 63 (81,8%, р < 0,001) случая. Данная закономерность отмечена как для СВ (16 случаев, 69,5% vs. 13 случаев, 18,3%, p < 0,001), так и для ВАо (47 случаев, 87,0% vs. 13 случаев, 32,5%, р < 0,001).
Для более точной стратификации рисков проведен дополнительный анализ только для восходящей аорты (рис. 3). Выявлено, что группы с различной степенью реакции на нагрузку имели статистически достоверную разницу в исходных размерах аорты. Данный факт может отражать закон Юнга - Лапласа о том, что чем больше диаметр сосуда, тем больший радиальный стресс он испытывает при нагрузке [8] и это реализуется в большей степени его дилатации.
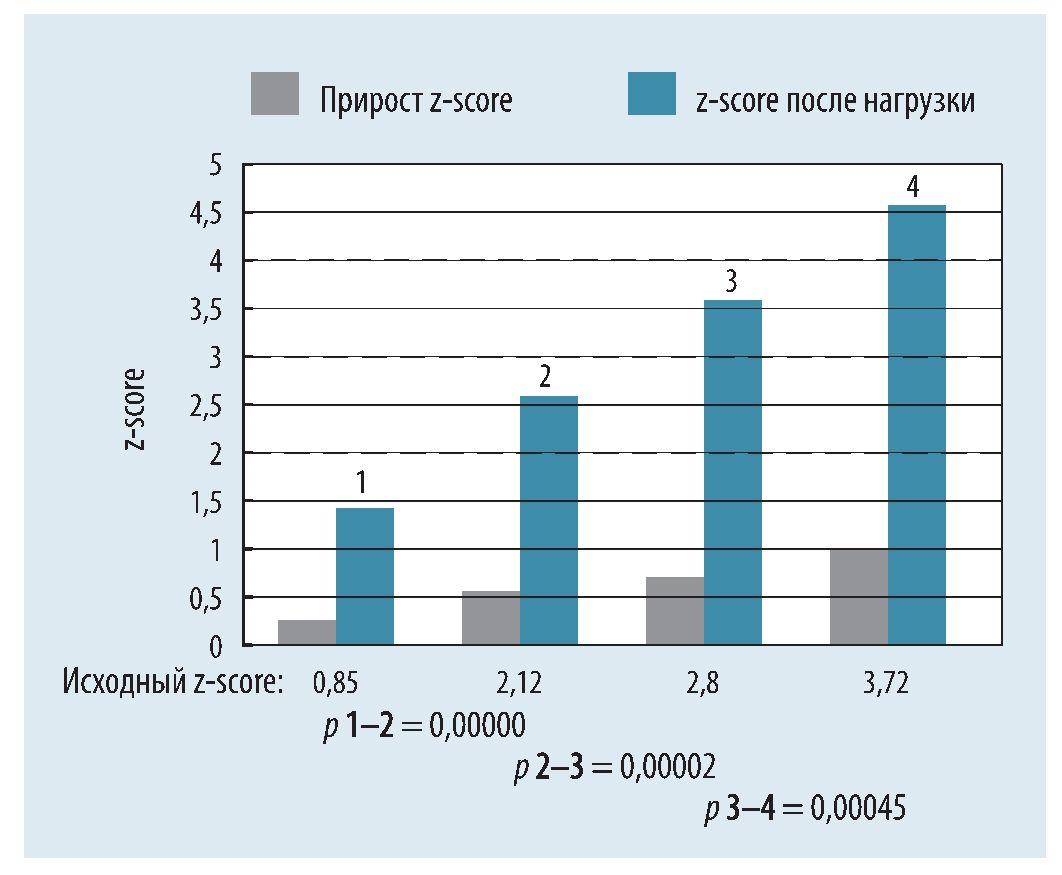
Рис. 3. Характеристики восходящей аорты по итогам нагрузки
1 - группа без расширения аорты, 2 - группа с умеренным расширением, 3 - группа со значительным расширением, 4 - группа с аневризматическим расширением аорты. Имеются статистически значимые различия по величине исходного z-score между группами. Степень расширения аорты при нагрузке сопряжена с величиной исходной дилатации аорты (r = 0,858; p < 0,001)
Дети, занимающиеся и не занимающиеся спортом, не различались по возрасту, ППТ или индексу массы тела. При этом нами не выявлено статистически значимых отличий между ними по средней частоте или степени дилатации ни для синусов Вальсальвы, ни для восходящей аорты (табл. 2). Количество новых дилатаций также статистически значимо не различалось (табл. 2).
Однако в обеих группах имелись лица, у которых была дилатация аорты, в т. ч. возрастающая при нагрузках, и характерные особенности гемодинамики, этому способствующие (см. ниже).
Таблица 2. Сравнительные характеристики детей, занимающихся и не занимающихся спортом (n = 94)
Показатели | Без спорта | Спортсмены | pX2 |
Возраст, Ме [Q1; Q3], лет | 14,6 [12,7; 16,5] | 14,2 [12,6; 15,9] | 0,749 |
ППТ, Ме [Q1; Q3], м2 | 1,64 [1,42; 1,76] | 1,66 [1,50; 1,82] | 0,669 |
Индекс Кетле, Ме [Q1; Q3], кг/рост2 | 19,4 [18,5; 24,1] | 20,4 [18,3; 22,2] | 0,562 |
Есть дилатация СВ (n, %); | 6 (20,0%) | 17 (26,6%) | 0,286 |
в т. ч. аневризматическая дилатация | 1 (3,3%) | 0 (0,0%) | — |
z-score СВ пн, Ме [Q1; Q3] | 1,5 [0,99; 2,2] | 1,5 [0,6; 2,2] | 0,551 |
Есть дилатация ВАо (n, %); | 19 (63,3%) | 35 (54,7%) | 0,432 |
в т. ч. аневризматическая дилатация (z-score >4) | 7 (23,3%) | 8 (12,5%) | 0,181 |
z-score ВАо пн, Ме [Q1; Q3] | 2,8 [2,4; 3,8] | 2,7 [1,7; 2,6] | 0,124 |
Количество новых дилатаций при нагрузке, (n, %) | 10 (33,3%) | 16 (25%) | 0,272 |
Примечания: ППТ - площадь поверхности тела; СВ - синусы Вальсальвы, ВАо - восходящая аорта.
4. Наличие дисфункции аортального клапана
Умеренный аортальный стеноз исходно диагностирован у 12 человек, после нагрузки - у 33. Поскольку стеноз был небольшим (Ме 26,5 [19,0; 31,2] мм рт. ст.), его наличие не приводило к повышенной частоте расширения аорты (в т. ч. к постстено-тическому расширению) по сравнению с остальными детьми (p = 0,608). Количество новых дилатаций после нагрузки в группах без стеноза (17 чел., 27,8%) и со стенозом (5 чел., 15,1%) также достоверно не различалось (р = 0,164).
Регургитация ≥2 ст. исходно зарегистрирована у 22 (23,4%) человек, после нагрузки - у 24 (25,5%). У пациентов с аортальной регургитацией наблюдалась статистически значимо более выраженная дилатация восходящей аорты на фоне нагрузки, по сравнению с пациентами без регургитации (z-score 3,7 [2,1; 4,3] vs. z-score 2,7 [1,7; 3,5], р = 0,013); у 15 (62,5%) из них размер ВАо превышал 3 z-score. Кроме этого, выявлена умеренная корреляция между диаметром (z-score) восходящей аорты на фоне нагрузки с исходным УИ (r = 0,433; p < 0,05) и постнагрузочным УИ (r = 0,387; p < 0,05). Полученные данные указывают на роль преимущественно объемной нагрузки на стенку аорты в процессе ее расширения.
5. Гемодинамические изменения при выполнении стресс-ЭХОКГ
В подгруппах с различными исходными диаметрами аорты мощность выполненной нагрузки и достигнутый уровень ЧСС по отношению к максимальной расчетной величине были равными (табл. 3). Отсутствовали также различия по САД и его ожидаемой возрастной величине (индекс САД).
Основным фактором, оказывающим существенное влияние на состояние аорты, являлся объемный компонент (УИ), который был статистически достоверно выше как исходно (р = 0,010), так и после нагрузки (р = 0,001) среди детей, имевших дилатацию аорты. Колебания данного показателя не выходили за рамки нормального выброса в здоровой детской популяции [25], однако имели значение в пределах проводимого исследования. В группе с исходной дилатацией аорты статистически достоверно оказался повышен и ИКНпн (р < 0,001). Это позволяет предположить, что подобные реакции на нагрузки в повседневной жизни детей (комбинированное повышение АД и сердечного выброса) могут быть теми причинами, которые способствуют дилатации аорты.
Таблица 3. Факторы, способные оказывать влияние на исходную дилатацию восходящей аорты (Ме, [Q1; Q3] (n = 94)
Параметры | При исходном z-score ≤2 | При исходном z-score >2 | р |
% ЧССпн от ЧССмакс | 76,1 [68,2; 83,3] | 73,8 [68,5; 79,1] | =0,506 |
САДисх., мм рт. ст. | 110 [105; 120] | 115 [100; 120] | =0,504 |
Индекс САД | 0,93 [0,88; 1,0] | 0,93 [0,85; 1,0] | — |
САДпн, мм рт. ст. | 150 [140; 161] | 155 [140; 160] | =0,110 |
УИисх., мл/м2 | 44,2 [39,2; 49,4] | 48,0 [45,0; 51,2] | =0,010 |
УИпн, мл/м2 | 40,1 [34,9; 46,4] | 45,3 [42,5; 50,8] | =0,001 |
| ИКНисх | 50,5 [43,3; 54,8] | 53,3 [46,4; 59,5] | 0,123 |
ИКНпн | 59,6 [50,8; 67,4] | 70,0 [63,7; 76,8] | <0,001 |
Примечания: САД - систолическое артериальное давление; АР - аортальная регургитация; УИ - ударный индекс; Индекс САД - САДфактич./САДдолжное; ИКН - индекс комбинированной нагрузки (САД*УИ/100); исх - исходно, пн - после нагрузки. Полужирным шрифтом выделены статистически значимые различия между группами.
Степень дилатации аорты во время нагрузки была связана с указанными гемодинамическими факторами аналогичным образом (табл. 4). В случаях небольшого расширения аорты эти показатели статистически достоверно не различались (сравн. групп № 0 и № 1, табл. 4). Однако развитие значительной дилатации аорты (более 3 z-score) характеризовалось статистически достоверно возросшим показателем УИ (сравн. групп № 0 и № 2, табл. 4).
Таблица 4. Факторы, способные оказывать влияние на дилатацию восходящей аорты при нагрузке (Ме, [Q1; Q3] (n = 94)
Показатели | Состояние ВАо после нагрузки | Р | ||
0. Без расширения (z-score ≤2) | 1. Умеренное расширение (z-score >2 до 3) | 2. Значительное расширение (z-score >3) | ||
n (%) | 27 (28,7) | 25 (26,6) | 42 (44,7) | - |
Возраст, г. | 14,4 [11,9; 15,3] | 15,3 [13,6; 16,6] | 14,1 [12,7; 16,2] | =0,500 |
Z-score после нагрузки | 1,43 [0,14; 1,7] | 2,59 [2,43; 2,74] | 3,78 [3,48; 4,3] | p 0-1 <0,002 |
САД исх | 110 [110; 120] | 115 [100; 120] | 112 [100; 120] | 0,937 |
САД пн | 152 [142; 155] | 150 [140; 160] | 155 [138; 160] | 0,897 |
УИ исх | 43,9 [39,1; 47,2] | 44,6 [40,9; 49,5] | 49,7 [47,5; 53,9] | р 0-1 =1,000 р 0-2 =0,045 p 1-2 =0,185 |
УИ пн | 38,9 [33,1; 45,3] | 43,8 [36,3; 50,9] | 45,9 [42,7; 50,5] | 0,103 |
ИКН исх | 50,0 [43,6; 53,1] | 49,1 [44,6; 59,5] | 55,1 [46,3; 59,4] | 0,201 |
ИКН пн | 61,7 [50,1; 67,8] | 66,7 [55,0; 76,9] | 68,3 [62,4; 76,5] | 0,271 |
Примечания: ВАо - восходящая аорта; САД - систолическое артериальное давление, мм рт. ст.; УИ - ударный индекс, мл/м2; ИКН - индекс комбинированной нагрузки (САД*УИ/100); исх - исходно, пн - после нагрузки.
Полужирным шрифтом выделены статистически значимые различия между группами.
С учетом выявленной взаимосвязи между УИ и размером ВАо после нагрузки было решено изучить прогностическую роль УИ у детей при дилатации ВАо. На основании ROC-анализа была получена статистически значимая модель (p = 0,033), описывающая вероятность дилатации ВАо в зависимости от значения УИ. Площадь (AUC) под ROC-кривой составила 0,640 ± 0,064 (95% ДИ: 0,515-0,764). Чувствительность и специфичность описанной модели равнялись 62,1% и 60,7% соответственно. Пороговое значение для УИ составило 42,3 мл/м2. При превышении данной величины у детей с ДАК прогнозировался высокий риск дилатации ВАо; ее частота возрастала в 2,5 раза по сравнению с детьми, у которых УИ был ниже указанного значения (ОШ 2,53 [95% ДИ:1,023-6,277], p = 0,042). Таким образом, персистирование относительно высокого УИ можно рассматривать как один из факторов риска дилатации аорты.
Обсуждение
Корень аорты - это сложное и динамичное образование, размер которого изменяется пропорционально росту, весу, возрасту, физической активности пациента [26]. Точная оценка диаметра корня аорты зависит от множества факторов, в первую очередь -от возможностей метода визуализации и квалификации врачебного персонала. Наши данные показывают, что клинические проявления порока и жалобы редко являются причиной обращения к врачу. Шумовая картина может присутствовать только при стенозированном или недостаточном аортальном клапане. В нашей когорте детей показаниями для направления на квалифицированное обследование, кроме наличия измененного аортального клапана, являлись незначительные аномалии сердца: открытое овальное окно или небольшой ДМЖП, дополнительные хорды левого желудочка, пролапс митрального клапана и т. п., и редко - изменения аорты, выявленные при ультразвуковой диагностике. Таким образом, скрининговое исследование аорты остается основной проблемой ЭХОКГ в амбулаторной практике и требует обязательной верификации диагноза в квалифицированном учреждении [27].

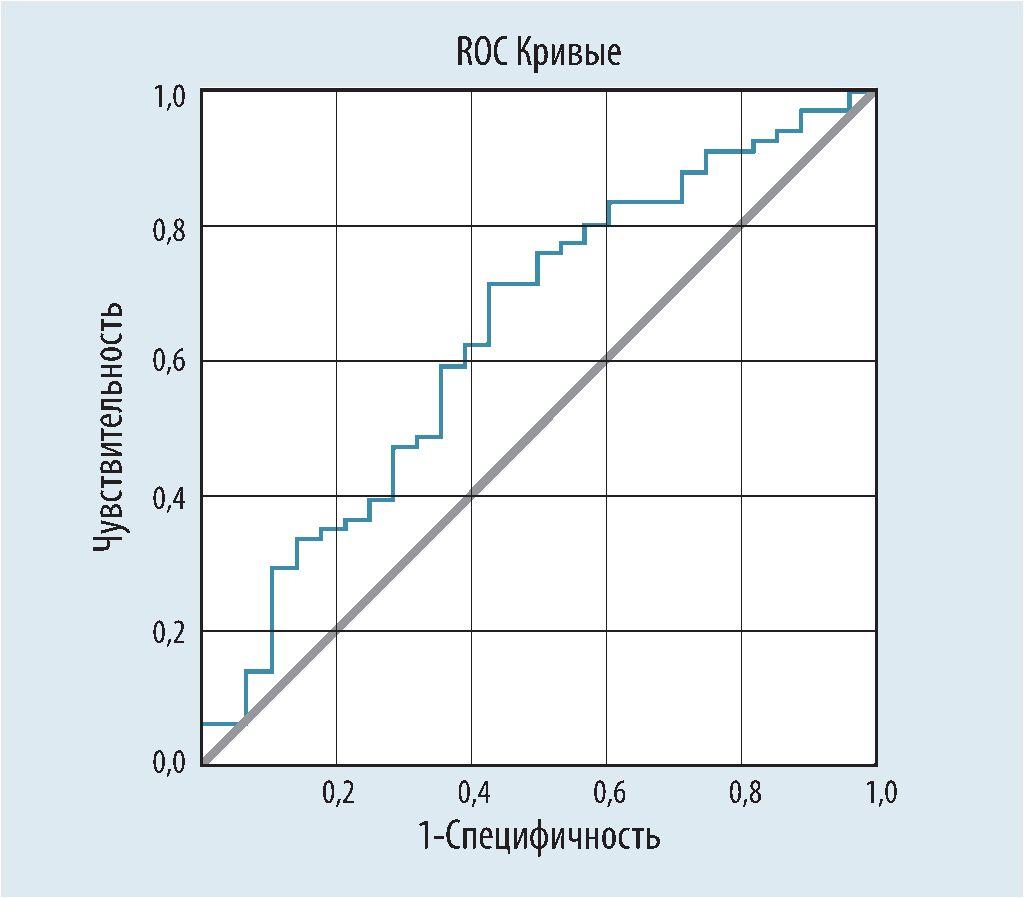
Рис. 4. ROC-кривая, описывающая зависимость размера восходящей аорты от ударного индекса
Определенные проблемы связаны и с тем, что в стандартных условиях ЭХОКГ выполняют в состоянии покоя в положении лежа. Полученные данные отражают состояние аорты, достигнутое к данному времени в результате определенного образа жизни пациента. Однако нагрузка на стенку аорты, измеренная в таких условиях, не соответствует нагрузкам, возникающим при физической активности, как повседневной, так и спортивной. В то же время известно, к примеру, что повышения артериального давления или сердечного выброса способны стимулировать дилатацию аорты при ее генетически детерминированных изменениях (в частности, при ДАК) [11]. Как показано нами, доказательства риска подобных факторов удается обнаружить во время нагрузочного тестирования.
Выбор методики нагрузочного тестирования
Так как задачей исследования является не выяснение функциональных возможностей пациента, а конкретные реакции клапана и аорты на нагрузку, возможно выполнение не максимальной переносимой нагрузки, а только такой, которая сопровождается статистически значимым повышением АД и сердечного выброса. Наши исследования показали, что этим требованиям отвечает величина в 2 Вт/кг и ухудшение функции клапана или дилатация аорты при ее выполнении должны рассматриваться как основания для ограничений и более интенсивных физических нагрузок. Как продемонстрировано нами, данный тест не вызывает затруднений у практически здоровых детей в возрасте от 7 до 18 лет, независимо от их спортивной подготовленности. Расчетная стоимость конечной нагрузки (6,9 MET) соответствует затратам энергии при быстрой ходьбе по лестнице, играх в классики или со скакалкой, быстрой прогулке на велосипеде, баскетбольных, футбольных или теннисных тренировках, уборке помещения [28, 29]. Таким образом, стресс-ЭхоКГ по нашей методике проводится с умеренной нагрузкой, соответствующей часто встречающейся в повседневной жизни.
Исследования с нагрузками целесообразно проводить в возрасте старше 7 лет, что обусловливается двумя обстоятельствами: 1) к началу школьного периода гемодинамически значимые ВПС у детей уже, как правило, корригированы; 2) с этого периода значительно учащаются и возрастают физические нагрузки, как профессионально-спортивные, так и за счет занятий физкультурой в школе, что может способствовать более быстрому развитию патологии аорты.
Возраст пациентов. Как показали наблюдения, к среднему возрасту наших пациентов в 14,4 [12,6; 16,2] лет количество дилатаций проксимальных сегментов аорты составляло 77 (41%) из 188 измеренных. При этом имелась четкая тенденция к их более значительному расширению в возрасте 12-18 лет по сравнению с 8-11 годами как в области СВ (р = 0,033), так и ВАо (р = 0,029). Мы полагаем, что данный факт отражает прогрессирующий рост измененной аорты в данном временном интервале. Считается, что в дилатации аорты участвуют мутации генов не менее трех групп, ответственных за формирование экстрацеллюлярного матрикса, гладкомышечные клетки и трансформирующий фактор роста в [30]. Вероятно, комбинации некоторых из них сопровождаются такими серьезными структурными поражениями стенки аорты, которые раньше проявляются, легче поддаются воздействию нагрузочных факторов и реализуются в виде относительно большей дилатации у некоторых детей с ДАК [31, 32]. В наших исследованиях это выявлено при сопоставлении исходных диаметров аорты и достигнутых во время нагрузки (рис. 3). Существование разных генотипических вариантов косвенно подтверждается и отсутствием дилатации у других детей, также имеющих ДАК.
Поиск других факторов, стимулирующих расширение аорты, дал противоречивые результаты.
Дисфункция аортального клапана, по данным ряда авторов [26, 31], может сочетаться с более частой дилатацией аорты, однако остается неясным, что является первичным. С одной стороны, увеличенный выброс левого желудочка из-за аортальной регургитации способен стимулировать дилатацию аорты, но с другой - дилатация аорты приводит к расширению кольца клапана, обусловливая его недостаточность [33]. В то же время в классической работе R.T. Hahn и соавт. [34] было показано, что высокая частота дилатации аорты у пациентов с ДАК существует независимо от той или иной дисфункции аортального клапана.
В нашем исследовании количество детей с аортальной регургитацией было небольшим, однако среди них наблюдалась статистически значимо более выраженная дилатация восходящей аорты на фоне нагрузки, по сравнению с пациентами без регургитации (z-score 3,7 [2,1; 4,3] vs. z-score 2,7 [1,7; 3,5], р = 0,013). Так как при этом имелась корреляция между УИ и z-score восходящей аорты (r = 0,387; p < 0,05), фактор объемного воздействия на аорту является несомненным.
Влияния умеренного стеноза на состояние аорты не выявлено. Однако, учитывая небольшое количество детей с дисфункцией аортального клапана, состояние аорты в таких случаях требует дополнительного изучения.
Изменения артериального давления и ударного выброса
В научной литературе приводятся доказательства неблагоприятного действия повышенного АД. К примеру, A. Della Corte и соавт. [35] обнаружили, что при артериальной гипертензии шансы развития аневризмы аорты возрастают в 4,3 [95% ДИ: 1,6-11,4]. Однако у детей при отсутствии дисфункции аортального клапана это наблюдается редко. Так, M. Gupta-Malhotra и соавт. приводят только 2,8% дилатаций среди детей-гипертоников [33]. Тем не менее ими отмечено, что при медикаментозном контроле кровяного давления через год наблюдалось уменьшение диаметра аорты.
В наших наблюдениях не было пациентов, страдающих хронической артериальной гипертензией, в связи с чем оценить ее роль не представлялось возможным. Что касается повышения АД при нагрузке, то в группах с различным уровнем дилатации аорты оно было примерно равным. Тем не менее вклад АД в комбинированную нагрузку на стенку аорты присутствует: среди пациентов с исходной дилатацией аорты отмечалось статистически значимое повышение ИКН (p < 0,001, табл. 3).
Что касается объемной нагрузки, то получены четкие указания на ее роль в дилатации аорты: УИ среди этих пациентов был статистически достоверно выше, чем среди остальных лиц (p < 0,05, табл. 3, 4).
Одной из целей итогового заключения по нагрузочному тесту является формирование рекомендаций по допуску к занятиям спортом. В то же время влияние последнего на состояние аорты, по данным литературы, противоречивы. L. Chevalier и соавт. [36] обнаружили расширение синусов Вальсальвы у 4,2% регбистов, особенно у выполняющих значительные изометрические тренировки с отягощениями. Связь силовой подготовки с диаметром корня аорты отмечали и другие авторы, обращая внимание на возникающие повторные нагрузки высоким АД [37, 38]. В отличие от этого, A. Pelliccia и соавт. выявили, что диаметр аорты был больше у спортсменов, тренирующих выносливость, чем у спортсменов, подвергающихся силовым тренировкам [39]. В наибольшей степени аорта изменялась у велосипедистов, пловцов, баскетболистов и игроков в водное поло. Авторы высказали предположение, что такое физиологическое ремоделирование аорты является следствием длительной комбинированной перегрузки объемом и давлением, а не только периодической перегрузки давлением. В целом у внешне здоровых спортсменов-мужчин увеличение аорты превышало верхние пределы при отсутствии системных заболеваний только в 1,3% случаев [39].
Другие авторы, изучив интенсивность нагрузок на протяжении жизни (с 12 до 42 ± 17 лет) у 407 пациентов с ДАК, пришли к выводу, что она, как и виды спорта, не влияет на степень дилатации аорты [40]. Сходные результаты получены E. Monda и соавт. [41] для детей с ДАК. Авторы пришли к выводу, что регулярная физическая активность у них в течение двух лет с возраста 11,5 ± 3,5 лет не стимулировала дилатацию аорты. Наше исследование показало аналогичную картину an mass. Однако при стратификации тех же лиц по АД и УИ выявлена разница между детьми, у которых возможна дилатация при нагрузках и у которых она не развивается. Это проявляется в статистически значимо большей величине УИ (р = 0,030) или ИКН (р = 0,006) во время упражнений в первой группе. Считается, что способность усиливать выброс - это хорошее качество для спортсменов, однако в случаях с генетически измененной аортой она превращается в фактор риска, приводящий к постепенной дилатации восходящего сегмента аорты, который должен учитываться при обосновании противопоказаний к занятиям спортом. В наших наблюдениях сохранение УИ при нагрузке выше 42,3 мл/м2 увеличивало вероятность развития дилатации аорты более чем в 2,5 раза (ОШ 2,53 [95% ДИ:1,023-6,277], p = 0,042).
Поскольку при наличии генетически детерминированных изменений аорты комбинированные перегрузки ее стенки давлением, сердечным выбросом и стрессовой нагрузкой все же повышают риск аортальной катастрофы из-за ускоренного формирования аневризмы аорты, ее диссекции или разрыва [11], American Heart Association и American College of Cardiology в 2015 г. опубликовали соответствующее заявление. В нем указывается, что лица с небольшой дилатацией аорты неясной этиологии, семейной формой или в сочетании с ДАК могут быть допущены к спортивным занятиям с умеренно статичными и низкодинамичными компонентами, однако должны проходить ЭХОКГ каждые 6-12 мес [11]. При дилатации же аорты >4 z-score или синдромальных аневризмах аорты соревновательный спорт полностью исключается. Однако показатели покоя могут быть недостаточно валидны. Как указали J.W. Weinsaft и соавт. [42], среди пациентов с ДАК и диссекцией аорты, прослеженных в течение 3,6 ± 2,0 лет, только у 13% лиц имелось изображение аорты, соответствующее всем критериям для хирургического вмешательства с целью профилактики ее диссекции, т. е. опора на диаметр сосуда в покое была расценена авторами как недостаточно полноценная. Наши исследования позволяют расширить представления о состоянии аорты, получая ее визуализацию в условиях нагрузки. Во время стресс-ЭХОКГ общее количество зарегистрированных дилатаций увеличилось на 26 (13,8%, 95% ДИ 8,9% - 18,6%) новых сегментов (p = 0,009). Данный вариант отражал наличие детей, внимание к которым не было бы привлечено при исследованиях, проведенных только в покое. Среди остальных можно было наблюдать усугубление существующей дилатации, особенно восходящей части аорты, с переходом из умеренной в значительную. При этом нами выявлены 14 (7,4%) случаев аневризматической дилатации (z-score >4) восходящей аорты, что требует значительных ограничений физической активности уже в детском возрасте. Следует заметить, что диагностика данной патологии с опорой на общее состояние пациентов была невозможна, т. к. даже такая большая дилатация не сопровождалась ухудшением внутрисердечной гемодинамики или клиническими симптомами.
В то же время по результатам стресс-ЭхоКГ в 86 сегментах из 188 (45,7%) расширение аорты отсутствовало (z-score ≤2), а в 54 сегментах (28,7%) было незначительным (z-score >2, но ≤3). Данные результаты в соответствии с существующими рекомендациями [11] можно рассматривать как не являющиеся препятствиями к занятиям легкими видами спорта. Однако необходимы обязательные повторные исследования аорты в пределах 6-8 мес и их сопоставление с интенсивностью физической активности детей. При обнаружении прогрессирующих изменений аорты придется корригировать нагрузки. В любом случае следует проводить разъяснительную работу среди детей об опасности интенсивных изометрических или взрывных нагрузок, а также спортивных столкновений [4].
Суммируя вышеизложенное, нами были определены следующие факторы, способные оказывать значимое влияние на прогрессирование дилатации аорты у детей:
1. Наличие ДАК и рост диаметра аорты при стресс-ЭХОКГ, в т. ч. исходно нормального.
2. Наличие УИ выше 42,3 мл/м2 при выполнении физической нагрузки.
3. Наличие регургитации на аортальном клапане более 2 ст., сохраняющейся или увеличивающейся во время нагрузки.
4. Расширение аорты более 3 z-score в возрасте старше 12 лет.
Руководствуясь приведенной схемой в практической деятельности, можно будет своевременно организовывать диспансерное наблюдение за пациентами из группы риска и осуществлять контроль за уровнем их физической активности.
Заключение
Использование стресс-ЭхоКГ вскрывает гемодинамические механизмы воздействия на стенку аорты, которые присутствуют у ряда пациентов в течение их повседневной жизни или занятий спортом, но не видны при традиционной эхокардиографии. Это является важной профилактикой внезапных катастроф при выполнении значительных физических нагрузок. В научной литературе случаи диссекции аорты описаны у формально здоровых, тренированных людей (тяжелоатлетов, бодибилдеров, глубоководных ныряльщиков, игроков в гольф, пловцов, велосипедистов, гребцов) именно во время физического напряжения [43-46]. Очевидно, что при выявлении заболеваний, для которых известна высокая вероятность дилатации аорты или при подозрении на неуточненное поражение соединительной ткани важно, чтобы пациент избегал любой деятельности, которая может вызвать скачки артериального давления или создать дополнительную нагрузку на стенки аорты повышенным объемом крови. В то же время умеренные физические нагрузки у детей важны для поддержания хорошего здоровья, снижения риска развития сердечно-сосудистых заболеваний и нарушений обмена веществ [47]. Поэтому врачи должны искать соответствующий баланс при предоставлении рекомендаций по допуску к физкультуре и спорту таким детям. Значительным подспорьем в решении этих вопросов может быть стресс-ЭхоКГ, позволяющая уточнить степень приближения аорты к опасным размерам и выбрать соответствующий режим физической активности.
Литература
1. Результаты хирургического лечения коарктации аорты у грудных детей с резким снижением насосной функции левого желудочка / А.С. Шарыкин, В.Н. Ильин, Т.В. Рогова, О.Н. Ильина // Грудная и сердечно-сосудистая хирургия. 1992. № 9-10. С. 9-11.
2. Результаты хирургической коррекции коарктации аорты в сочетании с гипоплазией дуги аорты доступом из левосторонней торакотомии / А.В. Бедин [и др.] // Детские болезни сердца и сосудов. 2023. Т. 20 (1). С. 5-16. DOI: 10.24022/1810-0686-2023-201-5-16.
3. Fikar C.R., Koch S. Etiologic factors of acute aortic dissection in children and young adults // Clinical Pediatrics. 2000. Vol. 39, No. 2. P. 71-80. DOI: 10.1177/000992280003900201.
4. ACC/AHA Guideline for the Diagnosis and Management of Aortic Disease: A Report of the American Heart Association / E.M. Isselbacher [et al.] // American College of Cardiology Joint Committee on Clinical Practice Guidelines. Circulation. 2022. Dec. 13. Vol. 146, No. 24. P. e334-e482. DOI: 10.1161/ CIR.0000000000001106.
5. Guidelines on the diagnosis and treatment of aortic diseases: Document covering acute and chronic aortic diseases of the thoracic and abdominal aorta of the adult. The Task Force for the Diagnosis and Treatment of Aortic Diseases of the European Society of Cardiology (ESC) / R. Erbel [et al.] // European Heart Journal. 2014. Nov. 1. Vol. 35, No. 41. P. 2873-2926. DOI: 10.1093/eurheartj/ehu281. Erratum in: Eur Heart J. 2015 Nov 1;36(41):2779.
6. Suggested standards for reporting on arterial aneurysms. Subcommittee on Reporting Standards for Arterial Aneurysms, Ad Hoc Committee on Reporting Standards, Society for Vascular Surgery and North American Chapter, International Society for Cardiovascular Surgery / K.W. Johnston [et al.] // European Journal of Vascular and Endovascular Surgery. 1991. No. 13. P. 452-458.
7. Aortic Size Distribution in the General Population: Explaining the Size Paradox in Aortic Dissection / V. Paruchuri [et al.] // Cardiology. 2015. Vol. 131, No. 4. P. 265-272. DOI: 10.1159/000381281. Erratum in: Cardiology. 2015;132(1):44. Salhab, Kahled F [corrected to Salhab, Khaled F]. PMID: 25997607.
8. Risk of Aortic Dissection in the Moderately Dilated Ascending Aorta / J.B. Kim [et al.] // Journal of the American College of Cardiology. 2016. Sep. 13. Vol. 68, No. 11. P. 1209-1219. DOI: 10.1016/j.jacc.2016.06.025. PMID: 27609684.
9. Aortic aneurysm in childhood: report of six instances / S. Chen [et al.] // Journal of Pediatrics. 1976. Vol. 89, No. 2. P. 231-234. DOI: 10.1016/s0022-3476(76)80454-4.
10. Surgery for aortic root aneurysm in children: a 21-year experience in 50 patients / S.M. Cattaneo [et al.] // Annals of Thoracic Surgery. 2004. Vol. 77, No. 1. P. 168-176. DOI: 10.1016/ s0003-4975(03)01332-8. PMID:
11. Eligibility and Disqualification Recommendations for Competitive Athletes With Cardiovascular Abnormalities: Task Force 7: Aortic Diseases, Including Marfan Syndrome: A Scientific Statement From the American Heart Association and American College of Cardiology / A.C. Braverman, K.M. Harris, R.J. Kovacs, B.J. Maron // Journal of the American College of Cardiology. 2015 Dec. 1. Vol. 66, No. 21. P. 2398-2405. DOI: 10.1016/j.jacc.2015.09.039.
12. Dissecting aortic aneurysm in childhood and adolescence. Case report and literature review / C.R. Fikar, J.A. Amrhein, J.P. Harris, E.R. Lewis // Clinical Pediatrics (Philadelphia). 1981. Vol. 20, No. 9. P. 578-583. DOI: 10.1177/000992288102000904.
13. Characterizing the young patient with aortic dissection: results from the International Registry of Aortic Dissection (IRAD) / J.L Januzzi [et al.] // Journal of the American College of Cardiology. 2004. Feb. 18. Vol. 43, No. 4. P. 665-659. DOI: 10.1016/j. jacc.2003.08.054.
14. Incidence of aortic complications in patients with bicuspid aortic valves / H.I. Michelena [et al.] // Journal of the American Medical Association. 2011. Sep. 14. Vol. 306, No. 10. P. 11041112. DOI: 10.1001/jama.2011.1286. PMID: 21917581.
15. Weight lifting and aortic dissection: more evidence for a connection / I. Hatzaras [et al.] // Cardiology. 2007. Vol. 107, No. 2. P. 103-106. DOI: 10.1159/000094530.
16. Collegiate Wrestler With a Bicuspid Aortic Valve and Aortic Dilation / R. Chhana [et al.] // JACC Case Reporst. 2022. Nov. 16. Vol. 4, No. 22. P. 1548-1552. DOI: 10.1016/j.jac-cas.2022.09.010.
17. Recommendations for Chamber Quantification: A Report from the American Society of Echocardiography’s Guidelines and Standards Committee and the Chamber Quantification Writing Group, Developed in Conjunction with the European Association of Echocardiography, a Branch of the European Society of Cardiology // Journal of the American Society of Echocardiography. 2005. Vol. 18. P. 1440-1463.
18. Guidelines American Society of Echocardiography: Recommendations for Evaluation of the Severity of Native Valvular Regurgitation with Two-dimensional and Doppler Echocardiography / W.A. Zoghbi [et al.] // European Journal of Echocardiography. 2003. Vol. 4. P. 237-261.
19. Echocardiographic assessment of valve stenosis: EAE/ASE recommendations for clinical practice / H. Baumgartner [et al.] // European Journal of Echocardiography. 2009. Vol. 10. P. 1-25.
20. Regression equations for calculation of z scores of cardiac structures in a large cohort of healthy infants, children, and adolescents: an echocardiographic study / M.D. Pettersen, W. Du, M.E. Skeens, R.A. Humes // Journal of the American Society of Echocardiography. 2008. Vol. 2. P. 922-934.
21. Dilatation of the ascending aorta in paediatric patients with bicuspid aortic valve: frequency, rate of progression and risk factors / A.E. Warren, M.L. Boyd, C. O’Connell, L. Dodds // Heart. 2006. Vol. 92. P. 1496-1500.
22. Шарыкин А.С., Рушайло-Арно А.А., Субботин П.А. Свидетельство о государственной регистрации программы для ЭВМ № 2016610878 ZscoreCalculator V.12. Дата регистрации в Реестре программ для ЭВМ 21.01.2016.
23. Prediction of Maximal Heart Rate in Children and Adolescents / M. Gelbart [et al.] // Clinical Journal of Sport Medicine. 2017. Vol. 27, No. 2. P. 139-144. DOI: 10.1097/JSM.0000000000000315.
24. Реброва О.Ю. Статистический анализ медицинских данных. Применение пакета прикладных программ STATISTICA. М. : МедиаСфера, 2003. 312 с.
25. Изменение систолической функции левого желудочка у детей-спортсменов в ответ на физическую нагрузку / А.С. Шарыкин [и др.] // Российский вестник перинатологии и педиатрии. 2010. № 5. С. 83-89.
26. Aortic root dimensions as a correlate for aortic regurgitation's severity / J.P. Wenzel [et al.] // International Journal of Cardiovascular Imaging. 2021. Vol. 37, No. 12. P. 3439-3449. DOI: 10.1007/s10554-021-02337-6.
27. Алгоритмы диагностики дилатации проксимальной грудной аорты в педиатрической практике / А.С. Шарыкин [и др.] // Педиатрия им. Г.Н. Сперанского. 2024. Т. 103, № 5. С. 71-81.
28. Compendium of Physical Activities: a second update of codes and MET values / B.E. Ainsworth [et al.] // Medicine & Science in Sports & Exercise. 2011. Vol. 43, No. 8. P. 1575-1581. DOI: 10.1249/MSS.0b013e31821ece12.
29. A Youth Compendium of Physical Activities: Activity Codes and Metabolic Intensities / N.F. Butte [et al.] // Medicine & Science in Sports & Exercise. 2018. Vol. 50, No. 2. P. 246-256. DOI: 10.1249/MSS.0000000000001430.
30. Genetic Basis, New Diagnostic Approaches, and Updated Therapeutic Strategies of the Syndromic Aortic Diseases: Marfan, Loeys-Dietz, and Vascular Ehlers-Danlos Syndrome / L. Asta, G.A. D'Angelo, D. Marinelli, U. Benedetto // International Journal of Environmental Research and Public Health. 2023. Aug. 20. Vol. 20, No. 16. P. 6615. DOI: 10.3390/ijerph20166615.
31. Bicuspid Aortic Valve Consortium - BAVCON. Aortopathy and regurgitation in bicuspid valve patients increase the risk of aor-topathy in relatives / V. Dayan [et al.] // International Journal of Cardiology. 2019. Jul. 1. Vol. 286. P. 117-120. DOI: 10.1016/j.ij-card.2019.03.031.
32. Association Between Genetic Diagnosis and Clinical Outcomes in Patients with Heritable Thoracic Aortic Disease / T. Yagyu [et al.] // Journal of the American Heart Association. 2023. Apr. 18. Vol. 12, No. 8. P. e028625. DOI: 10.1161/JAHA.122.028625.
33. Aortic dilatation in children with systemic hypertension / M. Gupta-Malhotra [et al.] // Journal of the American Society of Hypertension. 2014. Vol. 8, No. 4. P. 239-245. DOI: 10.1016/j. jash.2014.01.002.
34. Association of aortic dilation with regurgitant, stenotic and functionally normal bicuspid aortic valves / R.T. Hahn, M.J. Roman, A.H. Mogtader, R.B. Devereux // Journal of the American College of Cardiology. 1992. Vol. 19, No. 2. P. 283-288. DOI: 10.1016/0735-1097(92)90479-7.
35. Predictors of ascending aortic dilatation with bicuspid aortic valve: a wide spectrum of disease expression / A. Della Corte [et al.] // European Journal of Cardio-Thoracic Surgery. 2007. Vol. 31, No. 3. P. 397-404; discussion 404-405. DOI: 10.1016/j.ejcts.2006.12.006.
36. Aortic dilatation: Value of echocardiography in the systematic assessment of elite rugby players in the French National Rugby League (LNR) / L. Chevalier [et al.] // Scandinavian Journal of Medicine & Science in Sports. 2021. Vol. 31, No. 5. P. 1078-1085. DOI: 10.1111/sms.13919.
37. Babaee Bigi M.A., Aslani A. Aortic root size and prevalence of aortic regurgitation in elite strength trained athletes // American Journal of Cardiology. 2007. Vol. 100. P. 528-530.
38. Aortic root dimensions in elite athletes / A. D'Andrea [et al.] // American Journal of Cardiology. 2010. Vol. 105. P. 1629-1634.
39. Pelliccia A., Di Paolo F.M., Quattrini F.M. Aortic root dilatation in athletic population / Progress in Cardiovascular Diseases. 2012. Vol. 54, No. 5. P. 432-437. DOI: 10.1016/j.pcad.2012.01.004.
40. Associations of Lifelong Exercise Characteristics with Valvular Function and Aortic Diameters in Patients With a Bicuspid Aortic Valve / B.A. Schreurs [et al.] // Journal of the American Heart Association. 2024. Feb. 6. Vol. 13, No. 3. P. e031850. DOI: 10.1161/JAHA.123.031850.
41. Impact of Regular Physical Activity on Aortic Diameter Progression in Paediatric Patients with Bicuspid Aortic Valve / E. Monda [et al.] // Pediatric Cardiology. 2021. Vol. 42, No. 5. P. 1133-1140. DOI: 10.1007/s00246-021-02591-4.
42. Aortic Dissection in Patients With Genetically Mediated Aneurysms: Incidence and Predictors in the GenTAC Registry / J.W. Weinsaft [et al.] // Journal of the American College of Cardiology. 2016. Jun. 14. Vol. 67, No. 23. P. 2744-2754. DOI: 10.1016/j. jacc.2016.03.570.
43. Acute type А aortic dissection associated with a sporting activity / R. Itagaki [et al.] // Surgery Today. 2017. Vol. 47, No. 9. P. 11631171. DOI: 10.1007/s00595-017-1492-z.
44. Pak S.C., Asuka E. Acute Type A. Aortic Dissection in a Young Weightlifter: A Case Study with an In-Depth Literature Review // Southwest Journal of Pulmonary and Critical Care. 2020. Vol. 21. P. 9-53.
45. Acute aortic dissection during scuba diving / Y. Yanagawa, H. Ohsaka, S. Yatsu, S. Suwa // Undersea and Hyperbaric Medical Society. 2024. Second Quarter. Vol. 51, No. 2. P. 185-187.
46. Saunders T., Suzuki T. Atypical presentation of acute aortic dissection in a young competitive rower // BMJ Case Reports. 2018. Sep. 4. bcr2018225712. DOI: 10.1136/bcr-2018-225712.
47. Global recommendations on physical activity for health. WHO Library Cataloguing-in-Publication Data. 8-21.

