Возможности ультразвуковой диагностики патологии легких у детей. Cлучаи из практики
СтатьиМ.И. Пыков1, д-р мед. наук, профессор, Н.Г. Матвеева2, Н.А. Шолохова1, 3, д-р мед. наук, профессор, Т.Р. Лаврова2, канд. мед. наук, Д.А. Игнатова
1 - ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России, г. Москва
2 - ГБУЗ «Детская городская клиническая больница им. З.А. Башляевой Департамента здравоохранения города Москвы»
3 - ГБУЗ «Детская городская клиническая больница святого Владимира Департамента здравоохранения города Москвы»
Ключевые слова: болезни органов дыхания, пневмония, лучевая диагностика, А-линии, В-линии, консолидация, дети
Keywords: respiratory diseases, pneumonia, radiation diagnosis, A-lines, B-lines, consolidation, children
Резюме. Болезни органов дыхания у детей возникают чаще и протекают более тяжело, чем у взрослых, с более быстрым развитием дыхательной недостаточности, что связано как с анатомо-физиологическими особенностями органов дыхания, так и с особенностями реактивности детского организма (в первую очередь иммунитета). Пневмония всегда находится в центре внимания педиатров прежде всего из-за высокой заболеваемости. Считают, что примерно у 1% заболевших ОРВИ в процессе болезни развивается пневмония. Цель публикации - ознакомить с возможностями ультразвукового метода диагностики поражений легких у детей.
Summary. In children, respiratory diseases occur more often and proceed more severely than in adults, with a more rapid development of respiratory failure, which is associated with both anatomo-physiologic features of the respiratory organs and the peculiarities of reactivity of the pediatric organism (primarily immunity). Pneumonia is always in the focus of attention of pediatricians, primarily because of the high incidence of morbidity. It is believed that about 1% of those who fall ill with acute respiratory viral infections develop pneumonia in the course of the disease. The aim of the publication is to familiarize with ultrasound methods of diagnostics of lung lesions in children.
Для цитирования: Возможности ультразвуковой диагностики патологии легких у детей. Случаи из практики / М.И. Пыков [и др.] // Практика педиатра. 2025. № 1. С. 12-17.
For citation: Possibilities of ultrasound diagnosis of lung pathology in children. Cases from practice/ M.I. Pykov [et al.] // Pediatrician's Practice. 2025;(1): 12-17. (In Russ.)
Основным методом лучевой диагностики заболеваний бронхолегочной системы является рентгенография органов грудной клетки и компьютерная томография (КТ). КТ обладает уникальными возможностями в оценке легочной ткани, бронхиального дерева, плевральной полости. Однако при этом существует немаловажный фактор более высокой степени облучения пациента. Чем дольше и тяжелее протекает заболевание, тем чаще используются методы рентгенологической диагностики, что повышает величину поглощенной дозы.
С появлением ультразвукового метода появилось желание его использовать при исследовании пульмонологических больных. Вся ультразвуковая симптоматика в оценке бронхолегочной системы условно разделяется на две большие группы.
В первую группу входят симптомы необычных артефактов отражения и поглощения ультразвуковых волн от газосодержащей паренхимы легких. При ультразвуковом исследовании легких единственной структурой, отображающейся на экране, является плевра, которая видна как тонкая ровная гиперэхогенная линия. Линия плевры движется синхронно с актом дыхания, и это динамическое горизонтальное движение называется скольжением легкого. Имеются также горизонтальные гиперэхогенные линии, определяющиеся через равное расстояние от линии плевры - А-линии. В совокупности со скольжением легкого эти артефакты реверберации представляют собой признак нормального или чрезмерного содержания воздуха в альвеолярных пространствах. Когда содержание воздуха в альвеолах уменьшается и плотность легких увеличивается из-за наличия в них патологического содержимого (экссудата, транссудата и т. д.), акустическое сопротивление между легкими и окружающими тканями уменьшается и ультразвуковой луч может неоднократно и частично отражаться от более глубоких зон. В результате мы наблюдаем гиперэхогенные артефакты вертикальной реверберации, известные как В-линии.
Вторая группа симптомов характеризует состояние легочной ткани, плевральной полости при отсутствии воздуха - основного мешающего компонента. Когда воздушность легких снижается, акустическое окно становится полностью открытым, что дает возможность увидеть пораженный участок легкого как плотную паренхиматозную ткань, подобно ультразвуковому изображению печени. Тогда появляется возможность в описании деструкции легкого, абсцедирования, ателектаза, состоянии кровотока, а также в оценке характера плеврального выпота.
Случай № 1. Мальчик Б., 5 лет, впервые начал жаловаться на периодические боли в области пупка, которые сопровождались повышением температуры до 38°, полужидким стулом. При первичном осмотре изменений со стороны органов дыхания и живота выявлено не было. В анализе крови - умеренный лейкоцитоз, СОЭ - 3 мм/ч. В посеве на возбудителей кишечной инфекции патологии не выявлено.
В день госпитализации в отделение кишечной инфекции при УЗ-исследовании выявлены незначительное увеличение печени и селезенки, усиление сосудистого рисунка печени.
На третий день болезни при рентгенографии органов грудной клетки выявлено снижение прозрачности левого легочного поля в базальном отделе (инфильтративные изменения), а также небольшое количество выпота в левой плевральной полости с затенением реберно-диафрагмального синуса (рис. 1).

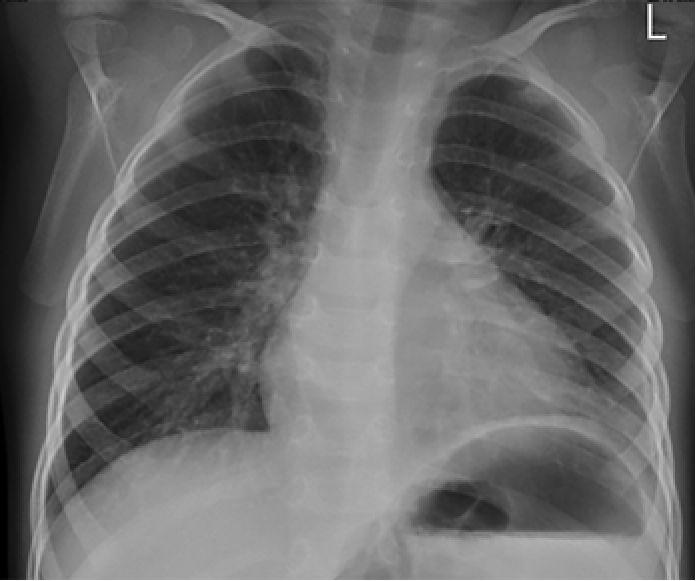
Рис. 1. Рентгенограмма органов грудной клетки в прямой проекции мальчика Б. на третий день болезни. Левосторонняя нижнедолевая пневмония, левосторонний гидроторакс минимального объема
На четвертый день госпитализации было проведено полипозиционное УЗ-исследование органов грудной клетки:
Протокол
Сканирование из эпигастрального, парастернальных, паравертебральных, транс- и межреберных доступов. Исследование проведено на аппарате Siemens Acuson NX3 Elite, использовались датчики - конвексный 3-8 МГц, высокоразрешающий линейный датчик 8-14 МГц.
- В нижнебоковых отделах легкого определяются множественные широкие и сливные В-линии, консолидация толщиной до 16 мм, с обедненной воздушной бронхограммой и кровотоком при ЦДК (рис. 2 а).
- Структура консолидации неоднородная.
- В составе определяется отграниченная полость диаметром до 10 мм с утолщенными до 1,2 мм стенками, с неоднородным жидкостным содержимым за счет гиперэхогенных линейных включений (рис. 2 б, в).
- При цветовом доплеровском картировании (ЦДК) сосудистый рисунок в компримированной части легочной ткани сохранен, в зоне «белого легкого» не прослеживается.
- В остальных участках с обеих сторон поверхностные отделы легких воздушны, достоверная эхографическая оценка глубже расположенных участков легочной ткани невозможна.
- От поверхности легких распространяется типичный реверберационный артефакт в виде А-ли-ний и единичные тонкие В-линии в количестве не более двух в срезе (за исключением базальных отделов, где линии наблюдаются в количестве до четырех в срезе).
- Регистрируется свободная жидкость в левой плевральной полости, выраженные интерстициальные изменения в базальных отделах левого легкого (рис. 2 г).

Заключение: эхо-признаки консолидации, абсцесса нижней доли левого легкого. Свободная жидкость в левой плевральной полости (рис. 2).
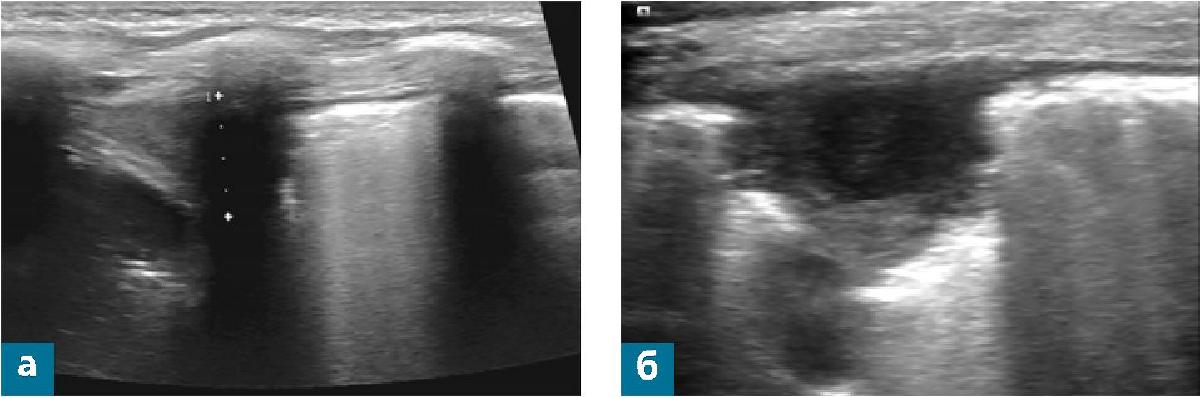
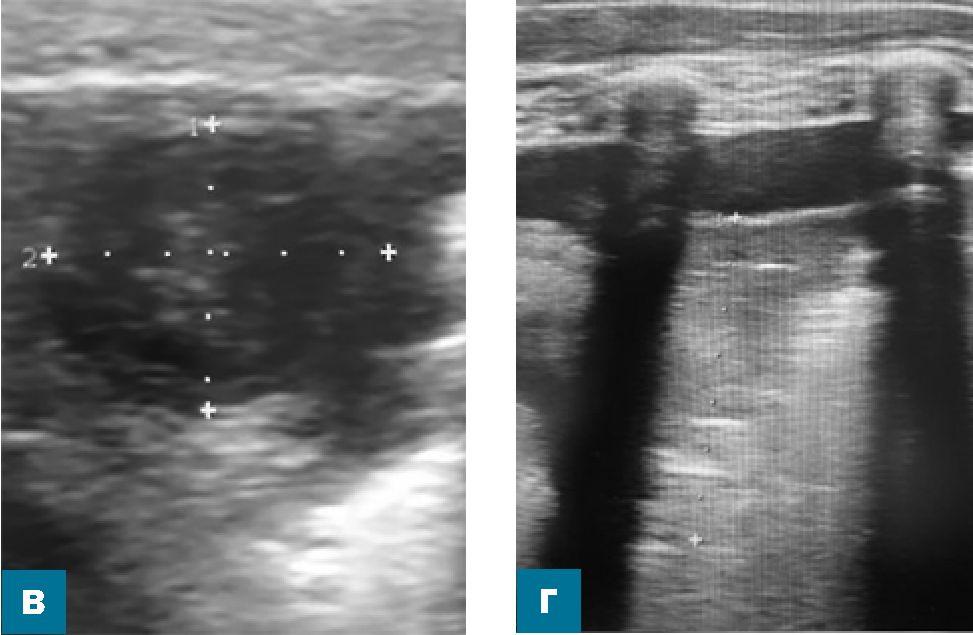
Рис. 2 (а - г). Полипозиционное УЗ-исследование органов грудной клетки мальчика Б. на четвертый день болезни.
Результаты ультразвукового исследования по существу подтвердились после получения данных компьютерной томографии органов грудной клетки с контрастным усилением, проведенной на следующий день (рис. 3).
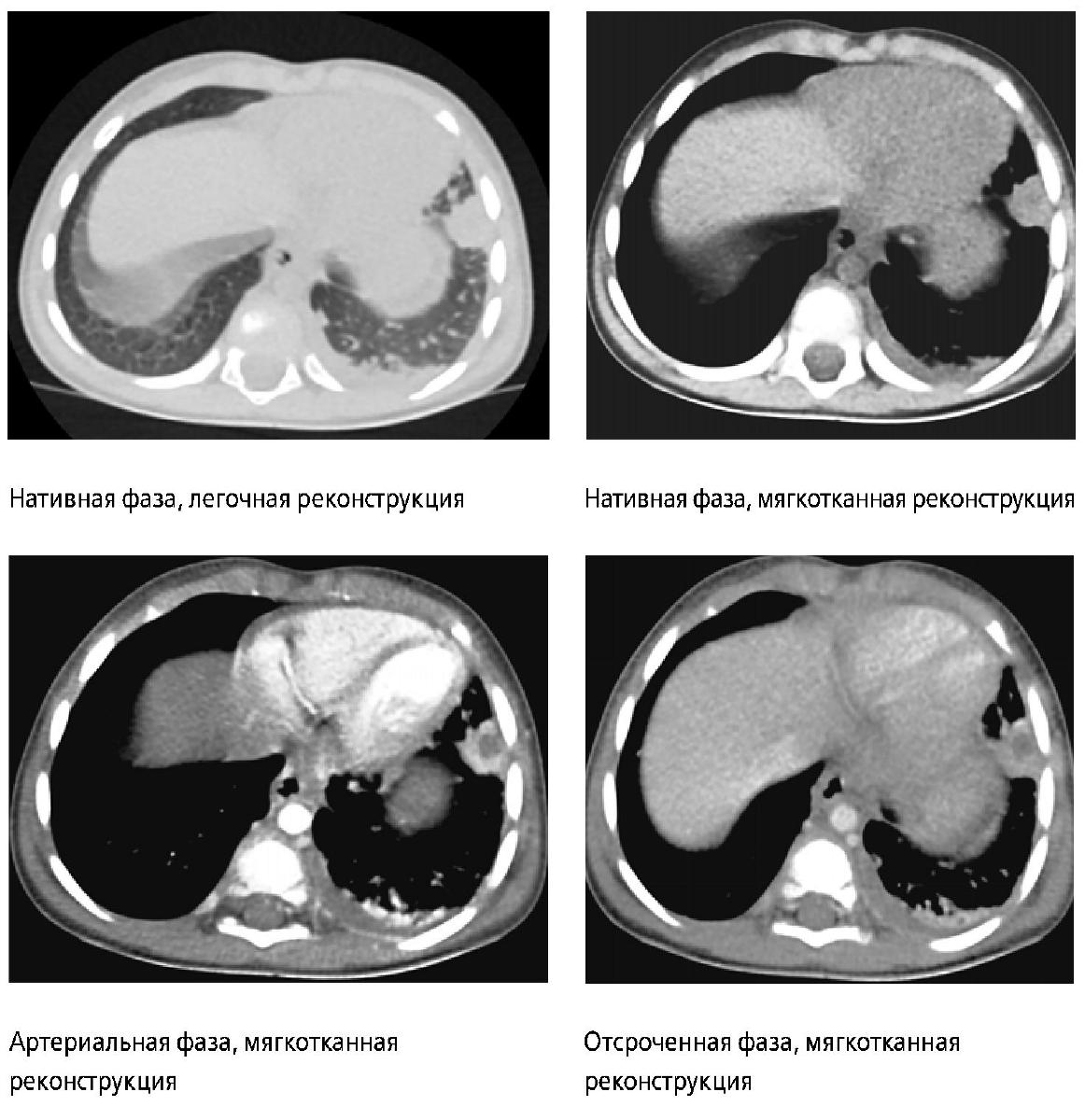
Рис. 3. Компьютерные томограммы органов грудной клетки мальчика Б. на пятый день болезни (нативное исследование и с контрастным усилением) в аксиальных плоскостях
Протокол
На полученных томограммах толщиной среза 1 мм и мультипланарных реконструкциях до и после контрастирования «Омнипак 300»:
- Слева: на уровне нижних отделов косой щели (на границе 5 и 8 сегментов, прилегая к диафрагме) определяется округлой формы образование, диаметром 15 мм в аксиальной плоскости, с четким неровным контуром, КТ-плотностью +54 HU, в центре участок гиподенсивной плотности, +19 HU, размером до 7 х 7 мм. Определяется утолщение междолькового интерстиция в 5 сегменте и нижней доле легкого, субплевральное неравномерное уплотнение легочной ткани в 9 и 10 сегментах.
Жидкость в левой плевральной полости по задней поверхности нижней доли до 7 мм.
- После контрастирования определяется накопление контрастного вещества в капсуле образования до +110 HU, в центральных отделах контраст не накапливается.
Заключение: КТ-картина может соответствовать абсцессу левого легкого, перисциссуриту слева. По-лисегментарная пневмония слева, жидкость в левой плевральной полости.
Случай № 2. Мальчик М., 2 года. Госпитализирован на восьмые сутки заболевания с диагнозом «коронавирусная инфекция, правосторонняя плевропневмония». При поступлении состояние средней тяжести, в клиническом анализе крови выраженные воспалительные изменения. Коронавирус подтвердился. На второй день пребывания в стационаре состояние ребенка ухудшилось, по поводу чего ему было проведено УЗИ органов грудной клетки.
Протокол
Аппарат Siemens Acuson NX3 Elite. Датчики: CH5-2, VF12-4.
Дыхание - самостоятельное. Положение пациента - лежа.
Правое легкое
Передняя поверхность:
- верхний отдел - умеренные интерстициальные изменения; по среднеключичной линии определяется осумкованная анэхогенная жидкостная полость размером 74 х 27 х 60 мм;
- в средней доле в проекции 5 сегмента - консолидация толщиной 42 мм, там же осумкованное жидкостное скопление толщиной 52 мм, состоящее из множественных разнокалиберных жидкостных полостей, разделенных эхогенными перегородками (рис. 4 а);
- нижний отдел - умеренные интерстициальные изменения.
Боковая поверхность:
- верхний отдел - множественные узкие В-линии;
- нижний отдел - консолидация толщиной 54 мм, паренхима легкого компримирована, повышенной эхогенности, с отсутствием воздушных бронхиол, нечетко определяются гипоэхогенные участки неправильной формы размером 16 х 8 мм (рис. 4 б, д);
 Рис. 4 (а - е). Полипозиционное УЗ-исследование органов грудной клетки мальчика М. на девятый день болезни
Рис. 4 (а - е). Полипозиционное УЗ-исследование органов грудной клетки мальчика М. на девятый день болезни - по средней подмышечной линии определяется осумкованное жидкостное скопление толщиной 79 мм, состоящее из множественных разнокалиберных жидкостных полостей, разделенных эхогенными перегородками, (рис. 4 е).
Задняя поверхность:
- верхний отдел - во 2 сегменте консолидация толщиной 33 мм с умеренно выраженными воздушными бронхиолами;
- нижний отдел - в 6 сегменте консолидация толщиной 33 мм, паренхима повышенной эхогенности, без воздушных бронхиол, структура неоднородная за счет отграниченных жидкостных полостей с четким контуром, неправильной формы, размером 19 х 16 мм и 29 х 19 мм; в 9 и 10 сегментах консолидация толщиной до 35 мм, паренхима компримирована, повышенной эхогенности, с единичными воздушными бронхиолами (рис. 4 в);
- по задней поверхности определяется массированное жидкостное осумкование толщиной 94 мм, состоящее из множественных разнокалиберных жидкостных полостей, разделенных эхогенными перегородками.
Левое легкое - патологии не выявлено.
Заключение: Эхографические признаки массивной правосторонней полисегментарной консолидации легкого, ишемических изменений паренхимы легкого, вследствие компрессии и обструкции бронхов, деструктивных изменений нижней доли. Массивное осумкованное жидкостное скопление в правой плевральной полости.
На основании результатов УЗИ были проведены компьютерная томография и рентгенография органов грудной клетки, бронхоскопия.
R-грамма выполнена в стандартной укладке.
Мягкие ткани и костные структуры без видимой патологии.
- Справа определяется затенение легочного поля за счет инфильтрации, с наличием овальных просветлений в латеральных отделах, с достаточно четкими контурами, толстой стенкой (воздушные полостные образования - полости деструкции).
- Легочный рисунок обогащен за счет сосудистого компонента, сгущен (больше справа). Корень правого легкого малоструктурный, корень правого легкого проекционно перекрыт тенью средостения. Уплотнена, утолщена паракостальная плевра справа, с затенением реберно-диафрагмального синуса (наличие жидкости в плевральной полости справа).
- Тень средостения с четким, ровным контуром.
- Купол диафрагмы слева имеет четкие контуры, расположен на обычном месте, справа купол диафрагмы не дифференцируется в латеральных отделах.
- В подключичной области справа определяется тень центрального венозного катетера, дистальный конец которого - на уровне верхнего края тела позвонка Th6.

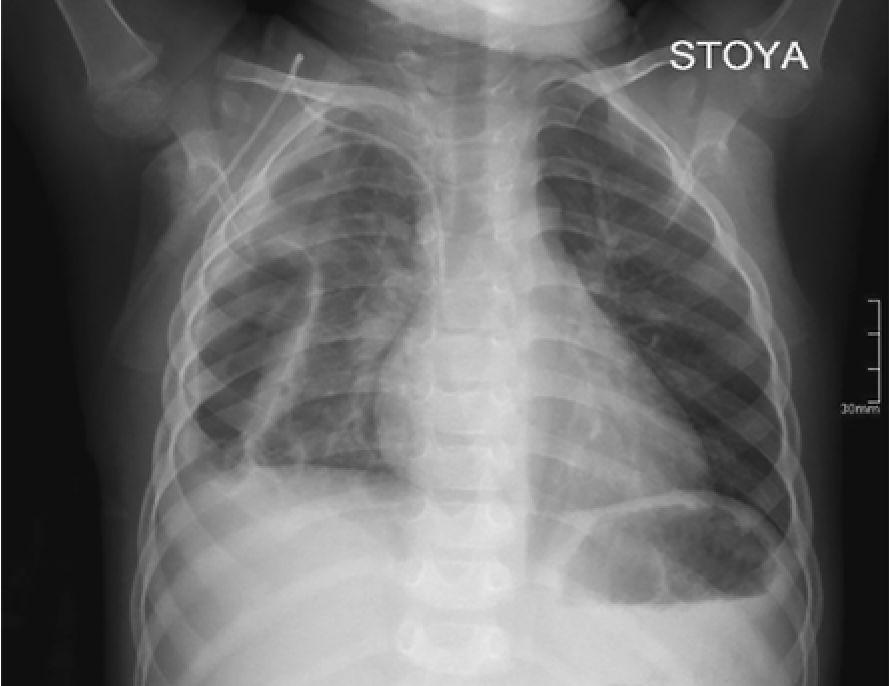
 Рис. 5. Рентгенограмма грудной клетки в прямой проекции
Рис. 5. Рентгенограмма грудной клетки в прямой проекции 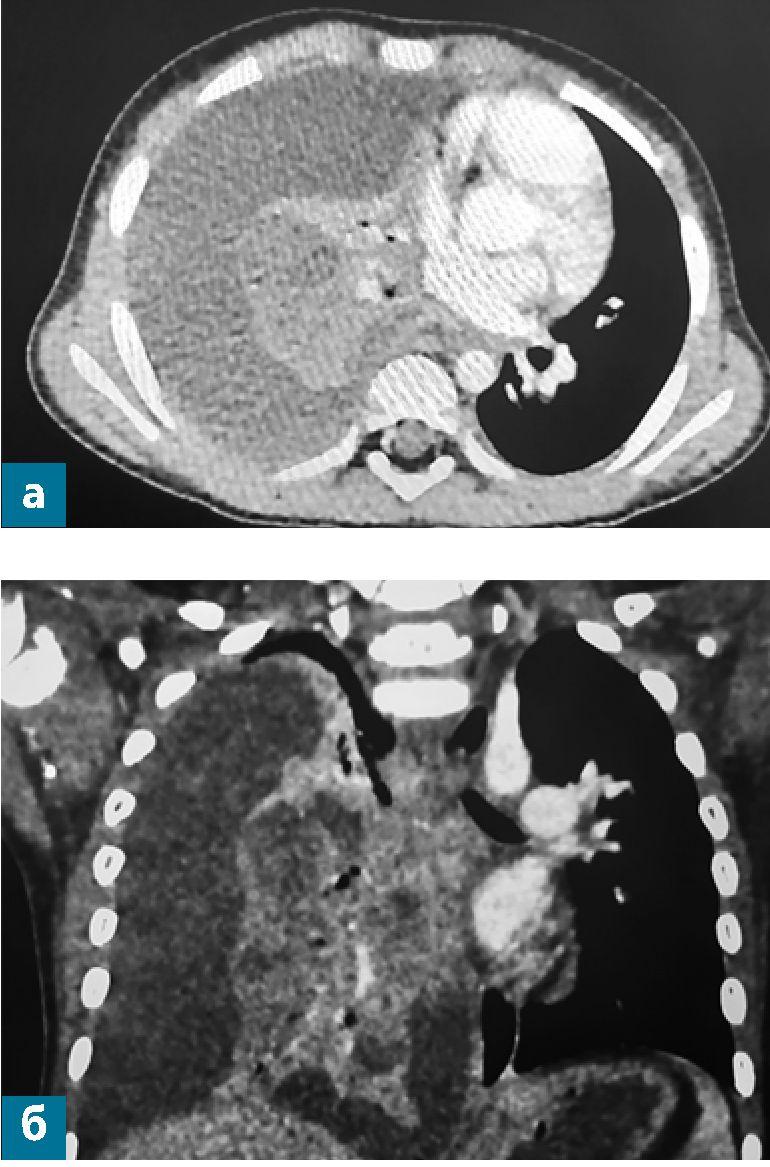
Рис. 5 (а, б).Компьютерные томограммы органов грудной клетки мальчика М. на десятый день болезни в аксиальной и фронтальной плоскостях с контрастным усилением.
Заключение: Рентгенологическая картина правосторонней полисегментарной деструктивной пневмонии. Рентгенологические признаки жидкости в правой плевральной полости.
КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ
На полученных томограммах толщиной среза 1 мм и мультипланарных реконструкциях, до и после введения контраста «Омнипак 350».
- Легкие: правое легкое субтотально коллабировано (за исключением части верхней доли), смещено медиально вниз. Левое легкое воздушное, несколько уменьшено в размерах, смещено лате-рально, без массивных зон инфильтрации.
- Сохранен просвет правого главного, правых долевых бронхов. Сегментарные бронхи прослеживаются фрагментарно в средней и нижней долях, в верхней видны.
- Слева просветы бронхов прослеживаются до сегментарных.
- Угол бифуркации трахеи меньше 90 градусов.
- Жидкость в плевральных полостях справа во всех отделах, по всем поверхностям до 34 мм, слева не определяется. Контуры диафрагмы четкие.
- После контрастного усиления определяется снижение накопления контрастного вещества средней и нижней долями правого легкого. В верхней и средней долях вероятно наличие сообщающихся полостей неправильной формы, размерами до 15 х 11 мм, некоторые из которых сообщаются с бронхами.
Заключение: КТ-картина правосторонней деструктивной пневмонии, с массивными зонами ишемии, множественными полостями и коллаби-рования легкого, вызванного массивным плевральным выпотом справа (рис. 5).
ЭНДОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ
Эндоскоп: № 04 Видеобронхоскоп Fujifilm EB-530P;
Описание
Эндоскоп проведен через интубационную трубку 5,0. В просвете трубки чисто. Карина острая, локально гиперемирована.
- Правый главный бронх: устье овальной формы, в просвете умеренное количество слизистого секрета. В просвете верхнедолевого, среднедолевого, нижнедолевого и дистальных бронхов умеренное количество слизистого секрета, устья их овальные и щелевидные (сдавление из вне), слизистая бронхов очагово гиперемирована, контактная. Санация Sol. Natrii-chloridi 0,9% - 5 мл, просвет бронхов восстановлен.
- Левый главный бронх: округлой формы, проходим. В просвете верхнедолевого, нижнедолевого и дистальных бронхов скудно слизистое содержимое, слизистая очагово гиперемирована. Санация.
Заключение: Двусторонний очаговый эндобронхит 1-й степени. Санация. Деформация устьев бронхов справа в виде овальной и щелевидной формы (вероятнее всего, за счет коллабирования легкого и плеврального выпота справа, по данным КТ органов грудной клетки).
Из полученной мокроты был взят посев на микрофлору и выявлены следующие микроорганизмы: ДНК Epstein - Barr virus, Streptococcus viridans group106.
С момента поступления состояние ребенка оценивалось как тяжелое за счет течения гнойно-деструктивной пневмонии. На второй день госпитализации ребенок был переведен в реанимационное отделение, переведен на ИВЛ. В стабильном состоянии для дальнейшего лечения переведен в торакальное отделение Морозовской больницы, где проведена операция.
ПРОТОКОЛ ОПЕРАЦИИ
Название операции: видеоторакоскопическая декортикация легкого.
Диагноз до операции: правосторонняя полисегментарная деструктивная пневмония.
- Описание операции: при ревизии плевральной полости заднелатеральная поверхность нижней доли правого легкого фиксирована плотными фибринозными спайками. При разделении вскрылась полость с фибрином и гноем объемом около 30 мл, санировано. Щипцами удалены наложения фибрина, выполнена декортикация легкого, нижняя доля освобождена от спаек. Плевральная полость дренирована.
Подводя итоги, можно сделать заключение, что при грамотном использовании метода ультразвуковой диагностики, объективно оценивая преимущества и недостатки метода, можно адекватно определять поражение легких при поступлении ребенка в стационар, во время лечения существенно помочь врачам-клиницистам и ребенку вовремя увидеть и предупредить осложнения, которые возникают при течении острой пневмонии.
К преимуществам ультразвукового метода исследования перед рентгенологическим методом можно отнести следующее:
1. Проведение диагностики непосредственно у постели больного. В ряде случаев выполнение КТ проблематично, особенно у пациентов, находящихся в палате интенсивной терапии. Кроме того, ввиду высокой лучевой нагрузки встает вопрос об ограничении использования данного метода в рамках проведения частых контрольных исследований.
2. Отсутствие патологического излучения на организм ребенка.
3. Выявление начальных патологических изменений в легких и в плевральных полостях в ранние сроки заболевания.
4. Возможен частый динамический контроль эффективности проводимой терапии.
5. Исследование легких и плевральных полостей при полипозиционном сканировании в горизонтальном и вертикальном положении, во время вдоха и выдоха, если позволяет состояние ребенка и возраст.
6. Возможность оценки структуры патологически измененного легкого, эхогенности паренхимы, кровотока, хода кровеносных сосудов.
7. Оценка бронхиол: множественные бронхиолы с воздухом, единичные бронхиолы, спавшиеся бронхиолы, патологическое содержимое, большое количество воздуха в бронхиолах.
8. Возможность более детального изучения деструктивных изменений в паренхиме легкого, их количество, содержимое полости, толщину стенки, кровоток.
9. Определение начальных признаков осложнений при воспалении легких: свободной жидкости в полости перикарда, небольшого количества свободной жидкости и воздуха в плевральных полостях, воздуха в средостении и в подкожной клетчатке.
10. Оценка плевральных полостей: количество свободной жидкости, характер жидкости, наличие фибрина и спаек.
Ультразвуковой метод диагностики имеет и слабые стороны. К ним относятся:
1. Показатели чувствительности значительно снижаются при локализации воспалительного процесса в труднодоступных для ультразвуковой волны зонах (подлопаточной и ретрокардиальной).
2. Сложности визуализации легочной ткани у пациентов с ожирением, при пневмотораксе, при вынужденном положении в палате интенсивной терапии.
3. Невозможность оценить ворота легких и крупные бронхи, где может находиться воспалительный процесс, опухоль или инородное тело.
4. Оценка лимфатических узлов в воротах легких.
Литература
1. Васильев А.Ю., Ольхова Е.Б. Ультразвуковая диагностика в неотложной детской практике : руководство для врачей. М. : ГЭОТАР-Медиа, 2010. 832 с.
2. Шахов Б.Е., Сафонов Д.В. Диагностические возможности трансторакального ультразвукового исследования легких // Международный журнал экспериментального образования. 2008. С. 3-8.
3. Ольхова Е.Б., Хаспеков Д.В., Буваева Г.С. Диагностическая ценность ультразвукового исследования легких и плевральных полостей при неотложных состояниях у детей // Медицинская визуализация. 2004. № 4. С. 95-101.
4. Алехин М.Н. Ультразвуковое исследование легких для диагностики внесосудистой жидкости // Креативная кардиология. 2015 № 1. С. 27-37.
5. Сафонов Д.В., Шахов Б.Е. Ультразвуковая диагностика воспалительных заболеваний легких. М. : Видар-М, 2011. 120 с.
6. Сафонов Д.В., Дианова Т.И., Родионов В.А., Герасимова Л.А. Рентген-ультразвуковые сопоставления и динамический эхографический контроль при пневмонии у детей // Поли-тематический сетевой электронный научный журнал Кубанского государственного аграрного университета. 2014. С. 1591-1605.
7. Сафонов Д.В. Ультразвуковая диагностика гнойнодеструктивных заболеваний легких и плевры // Ультразвуковая и функциональная диагностика. 2005. № 6. С. 80-93.
Комментарии
ПРАКТИКА ПЕДИАТРА

