Гемолитическая болезнь плода и новорожденного (ГБН). Клинические рекомендации.
Статьи
Гемолитическая болезнь плода и новорожденного (ГБН)
- Российская ассоциация специалистов перинатальной медицины
Оглавление
- Ключевые слова
- Список сокращений
- Термины и определения
- 1. Краткая информация
- 2. Диагностика
- 3. Лечение
- 4. Реабилитация
- 5. Профилактика и диспансерное наблюдение
- 6. Дополнительная информация, влияющая на течение и исход заболевания
- Критерии оценки качества медицинской помощи
- Список литературы
- Приложение А1. Состав рабочей группы
- Приложение А2. Методология разработки клинических рекомендаций
- Приложение А3. Связанные документы
- Приложение Б. Алгоритмы ведения пациента
- Приложение Г.
Ключевые слова
-
гемолитическая болезнь
-
новорожденный
-
фототерапия
-
операция заменное переливание крови
-
ядерная желтуха
-
водянка плода
-
резус – изоиммунизация плода и новорожденного
-
АВО - изоиммунизация плода и новорожденного
Список сокращений
АГ ? антиген
АД ? артериальное давление
АЛТ ? аланинаминотрансфераза
АСТ ? аспартатаминотрансфераза
АТ ? антитело
БЭ ? билирубиновая энцефалопатия
ГБН ? гемолитическая болезнь новорожденных
ГГТ ? гамма-глютамилтранспептидаза
ДВС ? диссеминированное внутрисосудистое свертывание крови
КОС ? кислотно-щелочное состояние
МКБ ? международная классификация болезней -10
ОБ ? общий билирубин
ОЗПК ? операция заменного переливания крови
ОРИТН ? отделение реанимации и интенсивной терапии новорожденных
ОЦК ? объем циркулирующей крови
ПИТН - палата реанимации и интенсивной терапии новорожденных
СЗП- свежезамороженная плазма
ФТ ? фототерапия
ЧД ? частота дыхания
ЧСС ? частота сердечных сокращений
ЩФ ? щелочная фосфатаза
Hb ? гемоглобин
IgG ? иммуноглобулин G
IgM ? иммуноглобулин M
Термины и определения
Гемолитическая болезнь плода и новорожденного (ГБН) – изоиммунная гемолитическая анемия, возникающая в случаях несовместимости крови матери и плода по эритроцитарным антигенам, при этом антигены локализуются на эритроцитах плода, а антитела к ним вырабатываются в организме матери.
1. Краткая информация
1.1 Определение
Гемолитическая болезнь плода и новорожденного (ГБН) – изоиммунная гемолитическая анемия, возникающая в случаях несовместимости крови матери и плода по эритроцитарным антигенам (АГ), при этом АГ локализуются на эритроцитах плода, а антитела (АТ) к ним вырабатываются в организме матери [1, 7, 14, 15].
1.2 Этиология и патогенез
Возникновение иммунологического конфликта возможно, если на эритроцитах плода присутствуют антигены, отсутствующие на мембранах клеток у матери. Так, иммунологической предпосылкой для развития ГБН является наличие резус-положительного плода у резус-отрицательной беременной. При иммунологическом конфликте вследствие групповой несовместимости у матери в большинстве случаев определяется O (I) группа крови, а у плода A (II) или (реже) B (III). Более редко ГБН развивается из-за несовпадения плода и беременной по другим групповым (Дафф, Келл, Кидд, Льюис, MNSs и т.д.) системам крови.
К попаданию эритроцитов плода в кровоток матери и возникновению иммунологического конфликта в случаях антигенной несовместимости по факторам крови предрасполагает предшествовавшая изосенсибилизация, вследствие абортов, выкидышей, внематочной беременности, родов, при которых иммунная система матери вырабатывает антитела к эритроцитарным антигенам. Если АТ относятся к иммуноглобулинам класса G (к подклассам IgG1, IgG3, IgG4) ? они беспрепятственно проникают через плаценту. С увеличением их концентрации в крови повышается вероятность развития гемолитической болезни плода и новорожденного. Антитела подкласса IgG2 обладают ограниченной способностью трансплацентарного транспорта, антитела класса IgM, к которым относятся в том числе ?- и ?-агглютинины, не проникают через плаценту.
Реализация ГБН по резус-фактору, как правило, происходит обычно при повторных беременностях, а развитие ГБН в результате конфликта по групповым факторам крови возможно уже при первой беременности. При наличии иммунологических предпосылок для реализации обоих вариантов ГБН чаще развивается по системе АВО. При этом возникновение гемолиза вследствие попадания в кровь ребенка II группы материнских анти-А- антител встречается чаще, чем при попадании в кровь ребенка III группы анти-В-антител. Однако в последнем случае проникновение анти-В-антител приводит к более тяжелому гемолизу, нередко требующему заменного переливания крови [17]. Тяжесть состояния ребенка и риск развития ядерной желтухи при ГБН по АВО-системе менее выражены по сравнению с ГБН по резус-фактору. Это объясняется тем, что групповые антигены А и В экспрессируются многими клетками организма, а не только эритроцитами, что приводит к связыванию значительного количества антител в некроветворных тканях и препятствует их гемолитическому воздействию [17].
1.3 Эпидемиология
ГБН в России диагностируется приблизительно у 0,6% всех новорожденных.
1.4 Коды по МКБ 10
Гемолитическая болезнь плода и новорожденного (P55):
P55.0 - Резус – изоиммунизация плода и новорожденного
P55.1 - АВО - изоиммунизация плода и новорожденного
P55.8 - Другие формы гемолитической болезни плода и новорожденного
P55.9 - Гемолитическая болезнь плода и новорожденного неуточненная
1.5 Классификация
1.5.1 По конфликту между матерью и плодом по системе АВО и другим эритроцитарным факторам крови:
- несовместимость по системе АВО;
- несовместимость эритроцитов матери и плода по резус- фактору;
- несовместимость по редким факторам крови.
1.5.2 По клиническим проявлениям выделяют формы заболевания:
отечная (гемолитическая анемия с водянкой);
желтушная (гемолитическая анемия с желтухой);
анемическая (гемолитическая анемия без желтухи и водянки).
1.5.3 По степени тяжести желтухи в желтушной форме:
легкая;
средняя тяжесть;
тяжелую степень.
1.5.4 По наличию осложнений:
билирубиновая энцефалопатия: острое поражение центральной нервной системы;
ядерная желтуха: необратимое хроническое поражение центральной нервной системы;
синдром сгущения желчи;
геморрагический синдром.
2. Диагностика
2.1 Жалобы и анамнез
- При сборе анамнеза рекомендуется обратить внимание на:
резус- принадлежность и группа крови матери;
инфекции во время беременности и родов;
наследственные заболевания (дефицит Г6ФДГ, гипотиреоз, другие редкие заболевания);
наличие желтухи у родителей;
наличие желтухи у предыдущего ребенка;
вес и гестационный возраст ребенка при рождении;
вскармливание ребенка (недостаточное вскармливание и/или рвота).
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3).
2.2 Физикальное обследование
Отечная форма ГБН
Общий отечный синдром (анасарка, асцит, гидроперикард), выраженная бледность кожи и слизистых, гепатомегалия и спленомегалия, желтуха отсутствует или слабо выражена. Возможен геморрагический синдром, развитие ДВС синдрома.
Желтушная форма ГБН
При рождении могут быть желтушно прокрашены околоплодные воды, оболочки пуповины, первородная смазка. Характерно раннее развитие желтухи, бледность кожных покровов и видимых слизистых оболочек, увеличение печени и селезенки.
Анемическая форма ГБН
На фоне бледности кожных покровов отмечают вялость, плохое сосание, тахикардию, увеличение размеров печени и селезенки, возможны приглушенность тонов сердца, систолический шум.
Осложнения ГБН
Ядерная желтуха – билирубиновая интоксикация- вялость, снижение аппетита, срыгивания, патологическое зевание, мышечная гипотония, исчезновение 2 фазы рефлекса Моро, далее возникает клиника энцефалопатии – опистотонус, «мозговой» крик, выбухание большого родничка, судороги, патологическая глазодвигательная симптоматика – симптом «заходящего солнца», нистагм. Синдром сгущения желчи – желтуха приобретает зеленоватый оттенок, печень увеличена, насыщенный цвет мочи.
2.3 Лабораторная диагностика
- Рекомендуется по Rh-фактору установление уже в первые часы жизни ребенка на основании анамнеза (прирост титра анти-D антител у Rh(–)
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1в).
-
Всем женщинам с отрицательным резус-фактором во время беременности рекомендуется определение уровня иммунных АТ в крови в динамике [11].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3).
Коментарии: ГБН по АВ0-системе, как правило, не имеет специфических признаков в первые часы после рождения.
-
Если кровь матери характеризуется отрицательным резус-фактором или принадлежностью к О (I) группе, новорожденному рекомендуется обязательно проводить исследование концентрации общего билирубина в пуповинной крови и определение группы и резус-фактора крови
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3).
-
При подозрении на ГБН рекомендуется провести следующие лабораторные тесты [1, 7, 14,15, 26]:
- Групповая и резус принадлежность крови матери и ребенка.
- Общий анализ крови.
- Биохимический анализ крови (общий билирубин и фракции, альбумин, уровень глюкозы; другие параметры (фракции билирубина, кислотно-щелочное состояние (КОС), электролиты и др.) - по показаниям);
- Серологические тесты: Реакция Кумбса.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 3 ).
Комментарии: Прямая проба Кумбса становится положительной при наличии фиксированных антител на поверхности эритроцитов, что, как правило, наблюдается при ГБН по резус-фактору. Из-за небольшого количества фиксированных на эритроцитах антител, при ГБН по АВО чаще наблюдается слабо положительная прямая проба Кумбса в первые сутки жизни, которая уже может стать негативной через 2-3 дня после рождения.
Непрямая проба Кумбса предназначена для выявления неполных антител, присутствующих в исследуемой сыворотке. Это более чувствительный тест для выявления материнских изоантител, чем прямая проба Кумбса. Непрямая проба Кумбса может применяться в индивидуальных случаях, когда причина гемолиза неясна.
Следует помнить, что выраженность реакции Кумбса не коррелирует с тяжестью желтухи! (Уровень доказательности D)
2.4 Инструментальная диагностика
- Рекомендуется провдение УЗИ брюшной полости;
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
- Рекомендуется нейросонография.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
2.5 Иная диагностика
- Рекомендуется провести лабораторное ииследование крови:
-
кровь на ИФА (на наличие инфекции);
-
кровь на ПЦР (на наличие инфекции);
-
коагулограмма;
-
бактериологическое исследование крови.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 4).2%
3. Лечение
3.1 Консервативное лечение
-
Рекомендуется фототерапия (ФТ), как наиболее эффективный метод консервативной терапии ГБН.
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1).
Комментарии: Особенности проведения ФТ при ГБН:
-
Возможно применение как стандартных ламп, так и фиброоптической и светодиодной ФТ, целесообразно комбинировать несколько методов ФТ;
-
Источник света располагается на расстоянии 50 см над ребенком. Для усиления эффекта фототерапии лампа может быть приближена на расстояние 10-20 см от ребенка при постоянном наблюдении медицинского персонала и контроле температуры тела [11];
-
Проведение фототерапии при ГБН (особенно у детей с риском ОЗПК) должно выполняться в непрерывном режиме;
-
Поверхность тела ребенка на фоне ФТ должна быть максимально открыта. Подгузник может быть оставлен на месте;
-
Глаза и половые органы должны быть защищены светонепроницаемым материалом;
-
Суточный объем жидкости, который ребенок получает энтерально или парентерально, необходимо увеличить на 10-20% по сравнению с физиологической потребностью ребенка;
-
Спустя 12 часов после окончания фототерапии необходимо выполнить контрольное исследование билирубина;
-
Фототерапия проводится до, во время (при помощи фиброоптической системы) и после операции заменного переливания крови.
-
Рекомендуется внутривенное введение иммуноглобулина человека нормального . Высокие дозы стандартных иммуноглобулинов блокируют Fc-рецепторы клеток ретикуло-эндотелиальной системы и тем самым позволяют снизить гемолиз и, следовательно, уровень билирубина, что в свою очередь уменьшает число ОЗПК [7, 19, 22].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1b.).
Комментарии: Препараты иммуноглобулина человеческого новорожденным с ГБН вводятся по следующей схеме:
-
в первые часы жизни новорожденного внутривенно медленно (по возможности, в течение 2 часов), но с обязательным соблюдением требований инструкции к лекарственному препарату;
-
доза ? 0,5-1,0 г/кг (в среднем 0,8 г/кг)*
*В случае назначения дозы иммуноглобулина, превышающей указанную в инструкции к препарату, необходимо как можно подробнее обосновать данное действие в истории болезни и оформить коллегиальное разрешение на проведение ребенку терапии «Off-label». Применение терапии «вне инструкции» («off-label») также требует обязательного оформления добровольного информированного согласия законного представителя пациента, в котором подробно разъясняются особенность применения такой терапии, возможные риски и побочные явления, а также разъясняется право отказаться от проведения терапии «off-label»;
-
повторное введение иммуноглобулина при необходимости осуществляется через 12 часов от предыдущего;
-
введение иммуноглобулина при ГБН возможно в течение первых 3 суток жизни.
-
Не рекомендуется допаивание детей на грудном вскармливании [11].
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1b).
Комментарии: Исключение составляют случаи, когда грудного молока недостаточно, чтобы увеличить суточный объем на 10-20%. Если состояние ребенка не позволяет увеличить объем жидкости энтерально, только тогда проводится инфузионная терапия.
-
Желчегонная терапия рекомендована в случае развития синдрома холестаза на фоне ГБН. Проводится только препаратом урсодезоксихолевой кислоты в виде суспензии из расчета 20-30 мг/кг/сут .
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 3).
-
Введение альбумина человека . Доказательств того, что инфузия альбумин человека увеличивает долгосрочные исходы у детей с тяжелой гипербилирубинемией нет, поэтому его рутинное применение не рекомендуется [24].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3).
-
Фенобарбитал** – эффект при ГБН не доказан, применение не допустимо [11].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 3).
-
Другие медикаментозные средства ( препараты группы гепатопротекторов ) – применение при ГБН не доказано [1] и не допустимо.
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 3).
3.2 Хирургическое лечение
-
Рекомендована операция заменного переливания крови.
Уровень убедительности рекомендаций A (уровень достоверности доказательств – 1).
Комментарии: Показания для ОЗПК:
-
в случае неэффективности фототерапии рекомендуется заменное переливание крови;
-
в случае появления клинических симптомов острой билирубиновой энцефалопатии (мышечный гипертонус, опистотонус, лихорадка, «мозговой» крик) заменое переливание крови проводится независимо от уровня билирубина;
-
при ГБН, вызванной изолированным резус-конфликтом используется Rh- отрицательная одногруппная с кровью ребенка ЭМ и СЗП по возможности АВ (IV) группы крови в соотношении ЭМ к СЗП - 2:1;
-
при ГБН, вызванной изолированным групповым конфликтом, используется ЭМ первой (I) группы, совпадающая с резус-принадлежностью эритроцитов ребенка и одногруппная или АВ (IV) группы СЗП в соотношении 2:1;
-
при несовместимости крови матери и крови ребенка по редким факторам необходимо использовать кровь от индивидуально подобранных доноров.
При ГБН используют только свежеприготовленную ЭМ (срок хранения не более 72 часов);
ОЗПК проводится в асептических условиях в отделении интенсивной терапии или операционной;
Во время операции должен быть обеспечен мониторный контроль за частотой сердцебиений, дыхания, артериальным давлением, насыщением гемоглобина кислородом, температурой тела. Перед началом операции пациенту вводится назогастральный зонд;
Переливание производят через пупочную вену с помощью поливинилового катетера (№ 6, 8, 10). Глубина введения катетера зависит от массы тела пациента (не более 7 см.).
Расчет объема для ОЗПК
V общий = m?ОЦК?2, где V- объем, m- масса тела в кг,
ОЦК – для недоношенных – 100-110 мл/кг, для доношенных – 80-90 мл/кг.
Пример: ребенок массой тела 3 кг.
-
Общий объем (V общ.) = 3?85?2 = 510 мл
-
Абсолютный объем эритроцитов (V абс.), необходимый для получения Ht 50% V общий: 2 = 510: 2 = 255 мл
-
Фактический объем ЭМ
(V эр.массы) = Vабс : 0,7 (примерный Ht эритроцитов) = 255: 0,7 = 364 мл
-
Фактический объем СЗП = V общ. - V эр. Массы = 510 – 364 = 146 мл
Вначале через катетер выпускают 10 мл крови, которую используют для определения концентрации билирубина. Затем вводят такой же объем донорской крови со скоростью 3-4 мл/мин.
Введение и выведение крови чередуются объемом 20 мл у доношенных и 10 мл у недоношенных детей.
Объем одной эксфузии-инфузии не должен превышать 5-10% ОЦК. Общая продолжительность операции составляет около 2-х часов.
После операции провести ОАМ и через два часа по окончании трансфузии рекомендуется определить концентрацию глюкозы в крови.
Об эффективности проведенной ОЗПК свидетельствует более, чем двукратное снижение концентрации билирубина в конце операции.
4. Реабилитация
неонатальный уход;
исключительно грудное вскармливание;
медицинский отвод от профилактических прививок на 1 месяц.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3).
5. Профилактика и диспансерное наблюдение
5.1 Профилактика
-
Рекомендована профилактика Rh-иммунизации после родов Rh-отрицательным родильницам, не имеющим анти-резусных антител, родивших резус-положительного ребенка. Выполняется в первые 72 часа после родов путем введения 300 мкг анти-Д(Rh)-иммуноглобулина [1, 7].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3).
- Рекомендовано:
- наблюдение врача-педиатра участкового, врача общей практики;
- каждый месяц контроль ОАК;
- в 6 месяцев детям после ОЗПК – кровь на ВИЧ;
- вопрос о профилактических прививках решают после 6 месяцев жизни.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3).
6. Дополнительная информация, влияющая на течение и исход заболевания
Дополнительные факторы, повышающие риск развития билирубиновой энцефалопатии:
- Факторы, повышающие проницаемость ГЭБ для билирубина: гиперосмолярность крови, ацидоз, кровоизлияния в мозг, нейроинфекции, артериальная гипотензия.
- Факторы, повышающие чувствительность нейронов головного мозга к токсическому действию неконъюгированного билирубина: недоношенность, тяжелая асфиксия, голодание, гипогликемия, анемия.
- Факторы, снижающие способность альбумина крови прочно связывать неконъюгированный билирубин: недоношенность, гипоальбуминемия, инфекция, ацидоз, гипоксия, повышение уровня неэстерифицированных жирных кислот в крови, использование сульфаниламидов, фуросемида, фенитоина , диазепама, индометацина, салицилатов, полусинтетических пеницилинов, цефалоспоринов.
Критерии оценки качества медицинской помощи
Список литературы
- Неонатология. Национальное руководство. Краткое издание / под ред. акад. РАМН Н.Н. Володина. ? М. : ГЭОТАР-Медиа, 2013. ? 896 с.
- Новые технологии в диагностике, лечении и профилактике гемолитической болезни плода и новорожденного, Коноплянников А.Г. Автореферат на соискание ученой степени доктора медицинских наук, Москва 2009
- Отечная форма гемолитической болезни новорожденных (диагностика, лечение, отдаленные результаты), Чистозвонова Е.А. Автореферат на соискание ученой степени кандидата медицинских наук, Москва 2004
- Приказ Минздрава России от 1 ноября 2012 г. N 572н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)».
- Приказ Минздрава России от 15 ноября 2012 года N 921н «Об утверждении Порядка оказания медицинской помощи по профилю «неонатология».
- Приказ Минздрава России от 2 апреля 2013 г. N 183н «Об утверждении правил клинического использования донорской крови и (или) ее компонентов».
- Шабалов Н.П. Неонатология / Н.П.Шабалов. ? 5-е изд., испр. и доп., в 2 томах. ? М.: МЕДпресс-информ, 2009. ? 1504 с.
- ABM Clinical protocol 22: Guidelines for management of jaundice in the breastfeeding infant equal to or greater than 35 weeks gestation // Breastfeeding medicine. ? 2010. ? Vol. 5. ? N 2. ? P. 87-93.
- Alcock G.S., Liley H. Immunoglobulin infusion for isoimmune haemolytic jaundice in neonates (Cochrane Review). In: The Cochrane Library, Issue 2, 2004. Chichester, UK: John Wiley & Sons, Ltd.
- Altunyurt S., Okyay E., Saatli B., Canbahishov T., Demir N., Ozkan H. Neonatal outcome of fetuses receiving intrauterine transfusion for severe hydrops complicated by Rhesus hemolytic disease // Int. J. Gynaecol. Obstet. ? 2012. ? Vol. 117. ? N 2. ? P. 153-156.
- Barrington K.J., Sankaran K. Canadian Paediatric Society Fetus and Newborn Committee Abridged version // Paediatr Child Health. ? 2007. ? Vol. 12. ? P. 1-12.
- Buonocore G.,Bracci R., Weindling M. Neonatology: A Practical Approach to Neonatal Management, 2012
- Christensen RD, Henry E. Hereditary spherocytosis in neonates with hyperbilirubinemia // Pediatrics. ? 2010. ? Vol. 125. ? N 1. ? P. 120-125.
- Gleason C.A., Devaskar S.U. Avery’s diseases of the newborn // 9th Ed. Elsevier Saunders. ? 2011. ? 1520 p.
- Gomella T.L. Neonatology: Management, Procedures, On-Call Problems, Diseases, and Drugs // 7th edition; Medical Publishing Division. ? 2013. ? 1113 p.
- Hudon L., Moise K.J.Jr., Hegemier S.E., et al. Long-term neurodevelopmental outcome after intrauterine transfusion for the treatment of fetal hemolytic disease // Am J Obstet Gynecol. ? 1998. ? Vol. 179. ? N 4. ? Р. 858-863.
- Kaplan M., Na"amad M., Kenan A., et al. Failure to predict hemolysis and hyperbilirubinemia by IgG subclass in blood group A or B infants born to group O mothers // Pediatrics. ? 2009. ? Vol. 123. ? N 1. ? e132-137.
- Maisels M.J.,Watchoko J.F. Neonatology: A Practical Approach to Neonatal Management/ Treatmen of Hyperbilirubinemia- 2012- P 629
- Management of Hyperbilirubinemia in the Newborn Infant 35 or More Weeks of Gestation // Pediatrics. ? 2004. ? Vol. 114. ? P. 297-316.
- Mary Beth Ross, Pedro de Alarcon. Hemoliytic Disease of Fetus and Newborn. NeoReviews Vol.14 No.2 February 2013
- Matthews D.C., Glader B. Erythrocyte disorders in infancy // In: Avery’s diseases of the newborn. Ninth edition. Elsevier-Saunders. ? 2012. ? P. 1087-1092.
- Miqdad A.M., Abdelbasit O.B., Shaheed M.M., Seidahmed M.Z., Abomelha A.M., Arcala O.P. Intravenous immunoglobulin G (IVIG) therapy for significant hyperbilirubinemia in ABO hemolytic disease of the newborn // J Matern Fetal Neonatal Med. ? 2004. ? Vol. 16. ? P. 163-166.
- Moise K.J. Jr. Management of Rhesus alloimmunization in pregnancy // Obstet Gynecol. ? 2008. ? Vol. 112. ? P. 164-176.
- Smits-Wintjens V.E.H.J., Walther F.J., Lopriore E. Rhesus haemolytic disease of the newborn: Postnatal management, associated morbidity and long-term outcome // Seminars in Fetal & Neonatal Medicine. ? 2008. ? Vol. 13. ? P. 265-271.
- Steiner L.A., Bizzarro M.J., Ehrenkranz R.A., Gallagher P.G. A decline in the frequency of neonatal exchange transfusions and its effect on exchange-related morbidity and mortality // Pediatrics. ? 2007. ? Vol. 120. ? N 1. ? Р. 27-32.
- Wagle S., Deshpande P.G., Itani O., Windle M.L., Clark D.A., Wagner C.l. Rosenkrantz T. Hemolytic Disease of Newborn. Updated: Sep 26, 2014. http://emedicine.medscape.com/article/974349
- Oxford handbook of Neonatology Ed. Fox G., Hoque N., Watts T // Oxford, New York, Oxford University Press, 2010. - 523.
Приложение А1. Состав рабочей группы
-
Антонов А.Г. ?
-
Аронскинд Е.В. ?
-
Байбарина Е.Н. ?
-
Володин Н.Н. ? д.м.н., академик РАН, Президент Российской ассоциации специалистов перинатальной медицины, ФГБУ «Федеральный научный клинический центр детской гематологии, онкологии и иммунологии имени Дмитрия Рогачева» Минздрава России.
-
Дегтярев Д.Н. ?
-
Дегтярева А.В. ?
-
Ковтун О.П. ?
-
Мухаметшин Ф.Г. ?
-
Паршикова О.В. ?
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций – специалисты, имеющие высшее медицинское образование по специальностям:
-
Врач -Неонатология;
-
Врач-Анестезиология-реаниматология;
-
Врач-Педиатрия.
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств: доказательной базой для рекомендаций являются публикации, вошедшие в Кохрановскую библиотеку, базы данных MEDLINE и EMBASE. Глубина поиска составляла 25 лет.
Методы, использованные для оценки качества и силы доказательств:
-
консенсус экспертов;
-
оценка значимости в соответствии с рейтинговой схемой для оценки степени обоснованности («силы») рекомендаций (табл. П1, П2).
Таблица П1 – Уровни достоверности доказательств в соответствии с международными критериями
|
Уровень достоверности |
Тип данных |
|
1a |
Мета-анализ рандомизированных контролируемых исследований |
|
1b |
По крайней мере, 1 рандомизированное контролируемое исследование |
|
2a |
По меньшей мере, 1 контролируемое исследование без рандомизации |
|
2b |
По крайней мере, 1 квази-экспериментальное исследование |
|
3 |
Описательные исследования, такие как сравнительные исследования, корреляционные исследования или "случай-контроль" исследования |
|
4 |
Отчет экспертного комитета или мнение и/или клинический опыт призванного авторитета |
-
Таблица П2 – Уровни убедительности рекомендаций
|
Уровень убедительности |
Основание рекомендации |
|
A |
Уровень доказательства 1 |
|
B |
Уровень доказательства 2 или экстраполированные рекомендации уровня доказательства 1 |
|
C |
Уровень доказательства 3 или экстраполированные рекомендации уровней доказательства 1 или 2 |
|
D |
Уровень доказательства 4 или экстраполированные рекомендации уровней доказательства 2 или 3 |
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Методы валидизации рекомендаций:
-
Внешняя экспертная оценка;
-
Внутренняя экспертная оценка.
Порядок обновления клинических рекомендаций – пересмотр 1 раз в 3 года.
Приложение А3. Связанные документы
-
Международная классификация болезней, травм и состояний, влияющих на здоровье, 10-го пересмотра (МКБ-10) (Всемирная организация здравоохранения) 1994.
-
Номенклатура медицинских услуг (Министерство здравоохранения и социального развития Российской Федерации) 2011.
-
Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» от 21.11.2011 № 323 Ф3.
-
Перечень жизненно необходимых и важнейших лекарственных препаратов на 2016 г. (Распоряжение Правительства РФ от 26.12.2015 № 2724-р.)
-
Порядок оказания медицинской помощи по профилю «неонатология» (Приказ Минздрава России от 15 ноября 2012 г. N 921н).
Приложение Б. Алгоритмы ведения пациента
Тактика ведения детей с ГБН в возрасте более 24 часов жизни:
зависит от абсолютных значений билирубина (табл. 1) или динамики этих показателей.
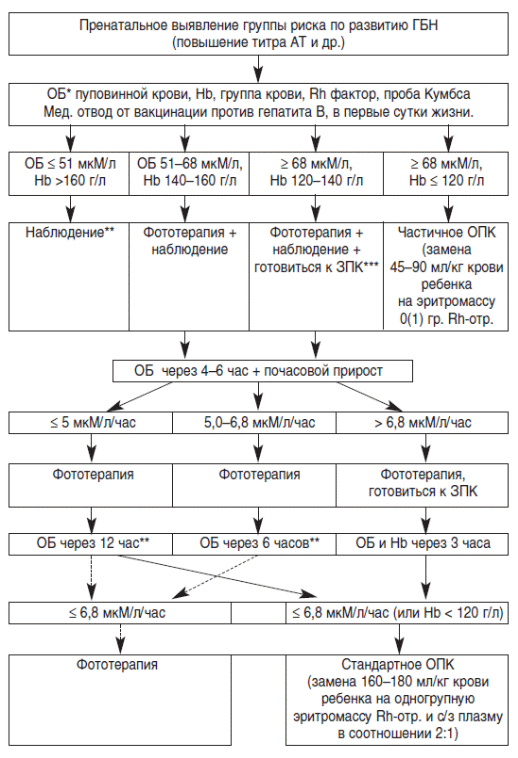
-
при появлении желтухи в течение первых 24 часов жизни – неотложное исследование ОБ, дальнейшая тактика ведения зависит от величины почасового прироста билирубина;
-
заказать необходимые препараты крови (плазма + эрмасса), стабилизировать жизненно важные функции организма.
Приложение Г.
При подозрении на ГБН в первые сутки жизни


