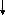Детский церебральный паралич у детей. Клинические рекомендации.
Статьи
Детский церебральный паралич у детей
- Союз педиатров России
Оглавление
- Ключевые слова
- Список сокращений
- Термины и определения
- 1. Краткая информация
- 2. Диагностика
- 3. Лечение
- 4. Реабилитация
- 5. Профилактика и диспансерное наблюдение
- 6. Дополнительная информация, влияющая на течение и исход заболевания
- Критерии оценки качества медицинской помощи
- Список литературы
- Приложение А1. Состав рабочей группы
- Приложение А2. Методология разработки клинических рекомендаций
- Приложение А3. Связанные документы
- Приложение Б. Алгоритмы ведения пациента
- Приложение В. Информация для пациентов
- Приложение Г.
Ключевые слова
Нарушение двигательного развития,
Спастичность,
Задержка психоречевого развития,
Нарушение поддержания позы,
Патологические рефлексы,
Нарушение координации,
Эпилепсия.
Список сокращений
ДЦП — детский церебральный паралич
МРТ — магнитно-резонансная томография
Термины и определения
Новые и узконаправленные профессиональные термины в настоящих клинических рекомендациях не используются.
1. Краткая информация
1.1 Определение
Детский церебральный паралич (ДЦП) - группа стабильных нарушений развития моторики и поддержания позы, ведущих к двигательным дефектам, обусловленным непрогрессирующим повреждением и/или аномалией развивающегося головного мозга у плода или новорожденного ребёнка
1.2 Этиология и патогенез
ДЦП – полиэтиологичное заболевание. Ведущей причиной развития ДЦП является повреждение или аномалии развития головного мозга плода и новорожденного. Патофизиологическая основа формирования ДЦП – поражение головного мозга в определённый период его развития с последующим формированием патологического мышечного тонуса (преимущественно спастичности) при сохранении позотонических рефлексов и сопутствующем нарушении становления цепных установочных выпрямительных рефлексов. Главное отличие ДЦП от других центральных параличей – время воздействия патологического фактора.
Соотношение пренатальных и перинатальных факторов поражения мозга при ДЦП различно. До 80% наблюдений поражений мозга, вызывающих церебральный паралич, происходит в периоде внутриутробного развития плода; в последующем внутриутробная патология часто отягощается интранатальной.
Описано более 400 биологических и средовых факторов, влияющих на ход нормального развития плода, но полностью их роль в формировании ДЦП не изучена. Часто отмечается сочетание нескольких неблагоприятных факторов как в периоде беременности, так и в родах. К внутриутробным причинам развития ДЦП, прежде всего, относят острые или хронические экстрагенитальные заболевания матери (гипертоническую болезнь, пороки сердца, анемию, ожирение, сахарный диабет и заболевания щитовидной железы и др.), приём лекарств во время беременности, профессиональные вредности, алкоголизм родителей, стрессы, психологический дискомфорт, физические травмы во время беременности. Немалая роль принадлежит влиянию на плод различных инфекционных агентов, особенно вирусного происхождения. Среди факторов риска также выделяют маточные кровотечения, аномалии плацентарного кровообращения, предлежание плаценты или её отслойка, иммунологическая несовместимость крови матери и плода (по системам АВО, резус-фактора и другим).
Большинство указанных неблагоприятных факторов пренатального периода ведет к внутриутробной гипоксии плода и нарушению маточно-плацентарного кровообращения. Кислородная недостаточность угнетает синтез нуклеиновых кислот и белков, что приводит к структурным нарушениям эмбрионального развития.
Различные осложнения в родах: слабость сократительной деятельности матки, стремительные или затяжные роды, кесарево сечение, длительный безводный период, ягодичное и тазовое предлежания плода, длительный период стояния головки в родовых путях, инструментальное родовспоможение, а также преждевременные роды и многоплодную беременность также относят к факторам высокого риска развития ДЦП.
До недавнего времени родовая асфиксия считалась ведущей причиной поражения мозга у детей. Изучение анамнеза детей, перенесших родовую асфиксию, показало, что у 75% из них был крайне неблагоприятный фон внутриутробного развития, отягощённый дополнительными факторами риска хронической гипоксии. Поэтому даже при наличии тяжёлой родовой асфиксии причинная связь с развившимся впоследствии психомоторным дефицитом не является абсолютной.
Существенное место в этиологии ДЦП занимает внутричерепная родовая травма вследствие механических воздействий на плод (сдавление мозга, размозжение и некроз мозгового вещества, разрывы тканей, кровоизлияния в оболочки и вещество мозга, нарушения динамического кровообращения мозга). Однако нельзя не учитывать, что родовая травма чаще всего происходит на фоне предшествующего дефекта развития плода, при патологических, а иногда даже при физиологических родах.
Полностью нерешённым вопросом остаётся роль наследственной предрасположенности и генетической патологии в структуре ДЦП. Нередко за диагнозом ДЦП стоят недифференцированные генетические синдромы, что особенно характерно для атаксических и дискинетических форм ДЦП. Так наличие атетоза и гиперкинезов, которые принято строго связывать с ядерной желтухой, при отсутствии достоверных анамнестических данных может иметь генетическую основу. Даже «классические» спастические формы ДЦП при отчётливом прогрессировании (и, тем более, появления новых) клинических симптомов должны настораживать врача с точки зрения возможного наличия у ребёнка спастической параплегии и других нейродегенеративных заболеваний.
1.3 Эпидемиология
Детский церебральный паралич развивается, по разным данным, в 2-3,6 случаях на 1000 живых новорожденных и является основной причиной детской неврологической инвалидности в мире. Среди недоношенных детей частота ДЦП составляет 1%. У новорожденных с массой тела менее 1500 г распространённость ДЦП увеличивается до 5-15%, а при экстремально низкой массе тела ? до 25-30%. Многоплодная беременность повышает риск развития ДЦП: частота ДЦП при одноплодной беременности составляет 0,2%, при двойне ? 1,5%, при тройне ? 8,0%, при четырёхплодной беременности ? 43%. Тем не менее, в течение последних 20 лет параллельно с ростом числа детей, родившихся от многоплодных беременностей с низкой и экстремальной низкой массой тела, наблюдается тенденция к снижению частоты развития ДЦП в данной популяции. В Российской Федерации распространённость зарегистрированных случаев ДЦП составляет 2,2-3,3 случая на 1000 новорождённых.
1.4 Кодирование по МКБ-10
G80.0 - Спастический церебральный паралич
G80.1 - Спастическая диплегия
G80.2 - Детская гемиплегия
G80.3 - Дискинетический церебральный паралич
G80.4 - Атаксический церебральный паралич
G80.8 - Другой вид детского церебрального паралича
1.5 Примеры диагнозов
-
Детский церебральный паралич: спастическая диплегия.
-
Детский церебральный паралич: спастический правосторонний гемипарез.
-
Детский церебральный паралич: дискинетическая форма, хорео-атетоз.
-
Детский церебральный паралич: атаксическая форма.
1.6 Классификация
Помимо вышеописанной международной классификации ДЦП (МКБ-10), существует большое число авторских клинических и функциональных классификаций. Наибольшее распространение в России получили классификации К.А. Семёновой (1978):
- двойная гемиплегия;
- гиперкинетическая форма;
- атонически-астатическая форма;
- гемиплегическая форма;
и Л.О. Бадаляна с соавт. (1988г.):
Таблица 1 - Классификация ДЦП
|
Ранний возраст |
Старший возраст |
|
Спастические формы: - гемиплегия - диплегия - двусторонняя гемиплегия Дистоническая форма Гипотоническая форма
|
Спастические формы: - гемиплегия - диплегия - двусторонняя гемиплегия Гиперкинетическая форма Атаксическая форма Атонически-астатическая форма Смешанные формы: - спастико-атаксическая - спастико-гиперкинетическая - атактико-гиперкинетическая |
В отечественной литературе выделяют следующие стадии развития ДЦП (К.А. Семёнова 1976):
-
ранняя: до 4-5 месяцев;
-
начальная резидуальная стадия: с 6 месяцев до 3 лет;
поздняя резидуальная: старше 3 лет.
Двусторонняя (двойная) гемиплегия в международной клинической практике также получила название квадриплегии, или тетрапареза. Учитывая сохраняющиеся разногласия в экспертных оценках с применением топографической классификаций ДЦП, межнациональные различия в классификациях, на сегодняшний день, всё большее распространение получают такие термины, как «двусторонний», «односторонний», «дистонический», «хореоатетоидный» и «атаксический» ДЦП (приложение Г2).
Большего единогласия удалось достичь с введением функциональной классификации ДЦП – GMFCS (Gross Motor Function Classification System – Система классификации больших моторных функций), предложенной R.Palisano с соавт. (1997г.). Это описательная система, учитывающая степень развития моторики и ограничения движений в повседневной жизни для 5 возрастных групп пациентов с ДЦП: до 2 лет, от 2 до 4 лет, от 4 до 6 лет, от 6 до 12 лет, от 12 до 18 лет. Согласно GMFCS, выделяют 5 уровней развития больших моторных функций:
Уровень I – ходьба без ограничений;
Уровень II – ходьба с ограничениями;
Уровень III – ходьба с использованием ручных приспособлений для передвижения;
Уровень IV – самостоятельное передвижение ограничено, могут использоваться моторизированные средства передвижения;
Уровень V – полная зависимость ребёнка от окружающих – перевозка в коляске/инвалидном кресле.
Кроме классификации общих моторных функций, у пациентов с ДЦП широкое применение находят специализированные шкалы оценки спастичности и отдельных функций и, в первую очередь, функции верхних конечностей.
1.7 Клиническая картина
Наиболее распространённый тип ДЦП (3/4 всех спастических форм), известный также под названием «болезнь Литтла». Для спастической диплегии характерно двустороннее поражение конечностей, ног в большей степени, чем рук, раннее формирование деформаций и контрактур. Распространённые сопутствующие симптомы — задержка психического и речевого развития, наличие псевдобульбарного синдрома, патологии черепных нервов, приводящей к атрофии дисков зрительных нервов, дизартрии, нарушениям слуха, а также умеренное снижение интеллекта. Прогноз двигательных возможностей менее благоприятен, чем при гемипарезе. Спастическая диплегия развивается, преимущественно, у детей, родившихся недоношенными, и сопровождается характерными изменениями при магнитно-резонансной томографии (МРТ) головного мозга.
Спастический тетрапарез (двойная гемиплегия) G80.0
Одна из самых тяжёлых форм ДЦП, являющаяся следствием аномалий развития головного мозга, внутриутробных инфекций и перинатальной гипоксии с диффузным повреждением вещества головного мозга, нередко сопровождающаяся формированием вторичной микроцефалии. Клинически проявляется двусторонней спастичностью, в равной степени выраженной в верхних и нижних конечностях, либо преобладающей в руках. При этой форме ДЦП наблюдается широкий спектр сопутствующей патологии: последствия повреждений черепных нервов (косоглазие, атрофия зрительных нервов, нарушения слуха, псевдобульбарный синдром), выраженные когнитивные и речевые дефекты, эпилепсия, раннее формирование тяжёлых вторичных ортопедических осложнений (контрактур суставов и костных деформаций). Тяжёлый двигательный дефект рук и отсутствие мотивации к лечению и обучению резко ограничивают самообслуживание и простую трудовую деятельность.
Спастический односторонний ДЦП G80.2
Характеризуется односторонним спастическим гемипарезом, у части пациентов – задержкой психического и речевого развития. Рука, как правило, страдает больше, чем нога. Реже встречается спастический монопарез. Возможны фокальные эпилептические приступы. Причиной является геморрагический инсульт (чаще односторонний), и врождённые аномалии развития мозга. Дети с гемипарезами овладевают возрастными двигательными навыками несколько позже, чем здоровые. Поэтому уровень социальной адаптации, как правило, определяется не степенью двигательного дефекта, а интеллектуальными возможностями ребёнка.
Дискинетический ДЦП G80.3
Характеризуется непроизвольными движениями, традиционно называемыми гиперкинезами (атетоз, хореоатетоз, дистония), изменениями мышечного тонуса (может отмечаться как повышение, так и понижение тонуса), речевыми нарушениями чаще в форме гиперкинетической дизартрии. Отсутствует правильная установка туловища и конечностей. У большинства детей отмечается сохранение интеллектуальных функций, что прогностически благоприятно в отношении социальной адаптации и обучения, чаще преобладают нарушения в эмоционально-волевой сфере. Одной из самых частых причин данной формы является перенесенная гемолитическая болезнь новорождённых с развитием «ядерной» желтухи, а также острая интранатальная асфиксия у доношенных детей с селективным повреждением базальных ганглиев (status marmoratus). При этом, как правило, повреждаются структуры экстрапирамидной системы и слухового анализатора. Выделяются атетоидный и дистонический варианты.
Атаксический ДЦП G80.4
Характеризуется низким тонусом мышц, атаксией и высокими сухожильными и периостальными рефлексами. Нередки речевые расстройства в форме мозжечковой или псевдобульбарной дизартрии. Нарушения координации представлены наличием интенционного тремора и дисметрией при выполнении целенаправленных движений. Наблюдается при преобладающем повреждении мозжечка, лобно-мосто-мозжечкового пути и, вероятно, лобных долей вследствие родовой травмы, гипоксически-ишемического фактора или врождённых аномалий развития. Интеллектуальный дефицит при данной форме варьирует от умеренного до глубокого. В более половине случаев требуется проведение тщательной дифференциальной диагностики с наследственными заболеваниями.
2. Диагностика
2.1 Жалобы и анамнез
При ДЦП клинические симптомы и степень функциональных нарушений значительно варьируют у разных пациентов и зависят от размера и топографии повреждений головного мозга, а также от интенсивности и длительности ранее проводимых лечебных и реабилитационных мероприятий (Приложение Г3)/
2.2 Физикальное обследование
В целом, ведущим клиническим симптомом при ДЦП является спастичность, встречающаяся более чем в 80% случаев. Спастичность представляет собой «двигательное нарушение, являющееся частью синдрома поражения верхнего мотонейрона, характеризующееся скорость-зависимым повышением мышечного тонуса и сопровождающееся повышением сухожильных рефлексов в результате гипервозбудимости рецепторов растяжения» [11]. В остальных случаях возможно как снижение мышечного тонуса и нарушение координации (атаксический ДЦП), так и непостоянный характер его изменений (дискинетический ДЦП). При всех формах ДЦП могут встречаться:
- патологические тонические рефлексы, особенно ярко проявляющиеся при перемене положения тела, особенно при вертикализации пациента;
- патологическая синкинетическая активность при совершении произвольных движений;
- нарушение координаторных взаимодействий мышц синергистов и антагонистов;
- повышение общей рефлекторной возбудимости – выраженный стартл-рефлекс.
Наличие указанных нарушений с ранних этапов развития ребёнка ведёт к формированию патологического двигательного стереотипа, а при спастических формах ДЦП – к закреплению привычных установок конечностей, развитию суставных контрактур, прогрессирующему ограничению функциональных возможностей ребёнка. Повреждения головного мозга при ДЦП также могут исходно сопровождаться когнитивными и сенсорными нарушениями, судорогами.
Осложнения формируются преимущественно в позднюю резидуальную стадию и включают, в первую очередь, ортопедическую патологию – формирование суставно-мышечных контрактур, деформаций и укорочений конечностей, подвывихов и вывихов суставов, сколиоза. В результате двигательные нарушения ведут к дополнительному ограничению возможности к самообслуживанию ребёнка, сложностям получения образования и полноценной социализации.
2.3 Инструментальная диагностика
(Сила рекомендаций – 1; достоверность доказательств – С)
-
Рекомендовано проведение магнитно-резонансной томографии (МРТ) [1,2,3,4,6].
Комментарии: магнитно-резонансная томография (МРТ) является более чувствительным методом, чем КТ головного мозга, и позволяет диагностировать поражение головного мозга на ранних стадиях, выявлять постгипоксическое повреждение головного мозга, ликвородинамические нарушения, врожденные аномалии развития головного мозга).
-
Рекомендовано проведение видео-ЭЭГ-мониторинга сна/бодрствования (ЭЭГ) [1,2,3,4,6].
Комментарии: видео-ЭЭГ-мониторинг позволяет определять функциональную активность головного мозга, метод основан на фиксации электрических импульсов, которые исходят от отдельных областей и зон мозга.
-
Рекомендовано проведение рентгенографии костей скелета [1,2, 4,9].
Комментарии: рентгенография костей скелета необходима для выявления и оценки деформаций структур костно-суставной системы, возникающих вторично при спастичности мышц.
2.4 Иная диагностика
(Сила рекомендаций – 1; достоверность доказательств – С)
-
Рекомендована консультация ортопеда [1,2, 4,9].
Комментарии: показана всем пациентам с установленным диагнозом ДЦП с периодичностью, определяемой тяжестью двигательного дефекта и скоростью прогрессирования мышечно-скелетной патологии
-
Рекомендована консультация врача-генетика [1,2,9].
Комментарии: показана при наличии стигм дисэмбриогенеза, при клинической картине «синдрома вялого ребенка».
2.5 Дифференциальная диагностика.
ДЦП является, в первую очередь, описательным термином, в связи с этим для постановки диагноза ДЦП, как правило, достаточно проявлений специфических непрогрессирующих двигательных нарушений, которые обычно становятся заметны в начальную резидуальную стадию и наличия одного или нескольких факторов риска и осложнений в перинатальном периоде. Однако большой спектр дифференциальных диагнозов ДЦП и высокий риск пропуска наследственных заболеваний (в том числе, имеющих патогенетическое лечение), особенно у детей раннего возраста, требует тщательного диагностического поиска при любых отличиях клинических симптомов и анамнеза от «классической» картины ДЦП. К «настораживающим» факторам можно отнести: отсутствие у пациента перинатальных факторов риска, прогрессирование заболевания, утрату ранее приобретенных навыков, неоднократные случаи «ДЦП» или ранние смерти детей в семье без установленной причины, множественные аномалии развития у ребёнка. В этом случае требуется обязательное нейровизуализационное обследование (МРТ головного мозга), консультация генетика с последующим проведением дополнительных лабораторных тестов. При наличии гемипареза, признаков инсульта показано исследование факторов свёртывающей системы крови, в том числе полиморфизма генов коагуляции. Все пациенты с ДЦП требуют обследования на предмет наличия нарушений зрения и слуха, задержки психического и речевого развития, оценки нутритивного статуса. Исключение наследственных метаболических заболеваний, помимо специализированных биохимических тестов, подразумевает визуализацию внутренних органов (ультразвуковое исследование, МРТ внутренних органов, по показаниям). При преобладании в клинической картине симптомокомплекса «вялого ребёнка» («распластанная» поза, снижение сопротивления в суставах при пассивных движениях, увеличение амплитуды движений в суставах, задержка моторного развития) следует проводить тщательную дифференциальную диагностику ДЦП с наследственными нервно-мышечными заболеваниями.
3. Лечение
3.1 Консервативное лечение
Согласно опубликованному в 2009 г. Европейскому консенсусу по лечению ДЦП с использованием ботулинотерапии, выделяют несколько основных групп лечебных воздействий при спастических формах ДЦП [11]. (Приложение Г1).
-
Рекомендуется назначение перорального препарата с миорелаксирующим действием: Толперизон (Н-холинолитик, миорелаксант центрального действия) (код ATX: M03BX04) таблетки по 50 и 150 мг. Назначают в дозе: от 3 до 6 лет —5 мг/кг/сут; 7–14 лет — 2–4 мг/кг/сут (в 3 приема в сутки) [4, 10].
(Сила рекомендаций – 1; достоверность доказательств – С)
-
Рекомендуется назначение перорального препарата с миорелаксирующим действием: Тизанидинж,вк (Код ATX: M03BX02) (средства, влияющие на нервно-мышечную передачу, миорелаксант центрального действия, в Российской Федерации не рекомендован к применению до 18 лет). Стимулируя пресинаптические ?2-рецепторы, подавляет высвобождение возбуждающих аминокислот, которые стимулируют NMDA-рецепторы. Подавляет полисинаптическую передачу импульса на уровне промежуточных нейронов спинного мозга). Таблетки 2 и 4 мг. Стартовая доза (<10 лет) – 1 мг 2 р/д, (>10 лет) – 2 мг 1 р/д; максимальная доза – 0,05 мг/кг/д, 2 мг 3 р/д [10].
(Сила рекомендаций – 1; достоверность доказательств – С)
-
При более выраженной спастичности рекомендуют применение препаратов баклофенаж,вк (Код ATX: M03BX01) (производное ?-аминомасляной кислоты, стимулирующее ГАМКb-рецепторы, миорелаксант центрального действия): таблетки по 10 и 25 мг [10].
(Сила рекомендаций – 1; достоверность доказательств – B)
Комментарии: Начальная доза — 5 мг (1/2 табл. по 10 мг) 3 раза в день. В случае необходимости дозу можно увеличивать каждые 3 дня. Обычно рекомендуемые дозы детям: 1–2 лет — 10–20 мг/сут; 2–6 лет — 20–30 мг/сут; 6–10 лет — 30–60 мг/сут. Детям старше 10 лет максимальная доза составляет 1,5–2 мг/кг.
-
Рекомендовано для антиспастического лечения при ДЦП использовать диазепамж (код ATX: N05BA01) (перорально в дозе 0,25 мг 2 р/д) [9,10, 11].
(Сила рекомендаций – 1; достоверность доказательств – А)
-
Для снижения локальной спастичности рекомендуется терапия препаратами ботулинического токсином типа А (БТА): Ботулинический токсин типа A-гемагглютинин комплексж,вк (код АТХ: M03AX01).
Комментарии: Внутримышечное введение БТА позволяет локально, обратимо, дозо-зависимо снизить мышечный тонус на срок до 3-6 и более месяцев. В России в стандарты лечения ДЦП ботулинотерапия введена с 2004 г., для применения у детей зарегистрированы два препарата БТА: Диспорт (Ipsen Biopharm Ltd., Великобритания) – по показанию динамическая деформация стопы, вызванная спастичностью при ДЦП, у детей старше 2 лет и Ботокс (код АТХ: M03AX01) (Allergan Pharmaceutical Ireland, Ирландия) – по показанию: фокальная спастичность, ассоциированная с динамической деформацией стопы по типу «конская стопа» вследствие спастичности у пациентов 2 лет и старше с детским церебральным параличом, находящихся на амбулаторном лечении.
Расчёт дозы БТА основан на определении 1) общей дозы на введение; 2) общей дозы в расчёте на килограмм массы тела; 3) количества единиц препарата на мышцу; 4) количества единиц препарата на точку введения; 5) количества единиц препарата на килограмм массы тела на мышцу.
Согласно российским рекомендациям, доза Ботокса составляет 4-6 Ед/кг массы тела ребёнка; общая суммарная доза препарата на одну процедуру не должна превышать 200 Ед. При использовании препарата Диспорт общее количество препарата при проведении первой инъекции не должно превышать 30 Ед/кг на массу тела ребёнка (не более 1000 Ед суммарно). Максимальная доза для крупной мышцы составляет 10-15 Ед/кг массы тела, для небольшой мышцы – 2-5 Ед/кг массы тела. Препараты БТА не эквивалентны, с точки зрения дозировок, коэффициента для прямого пересчёта различных коммерческих форм БТА не существует.
Снижение спастичности, само по себе, обладает минимальным влиянием на приобретение ребёнком с ДЦП новых функциональных возможностей, а для верхних конечностей «высокий уровень доказательности эффективности инъекций БТА выявлен только как дополнения к физической реабилитации у детей со спастическими формами ДЦП. При сравнении с плацебо или отсутствием лечения одни инъекции БТА не показали достаточной эффективности». В связи с этим обязательным элементом лечения пациентов с ДЦП является функциональная терапия.
Помимо антиспастических препаратов, сопутствующими лекарственными средствами, используемыми при ДЦП, могут быть антиэпилептические препараты, м- и н-холинолитики, дофаминомиметики, применяемые по поводу дистонии и гиперкинезов. Широкое распространение в России при лечении ДЦП находят ноотропы, ангиопротекторы и корректоры микроциркуляции, препараты с метаболическими эффектом, витамины и витаминоподобные средства. Применение этих лекарственных средств направлено на коррекцию сопутствующей патологии при ДЦП. Основной проблемой использования данных препаратов является отсутствие исследований их эффективности при ДЦП.
3.2 Хирургическое лечение
Ортопедические и нейрохирургические методы, играя ничуть не меньшую роль в восстановлении и сохранении функциональных способностей пациентов с ДЦП, требуют подробного рассмотрения в отдельных рекомендациях в силу своей специфичности и разнообразия.
-
При неэффективности пероральных антиспастических препаратов и инъекций БТА рекомендуется использование нейрохирургических методов лечения спастичности:
-
селективной дорзальной ризотомии
(Сила рекомендации - 1; достоверность доказательств - В)
-
хронической эпидуральной стимуляции спинного мозга
(Сила рекомендации - 2; достоверность доказательств - С)
- установки интратекальной баклофеновой помпы
(Сила рекомендации - 1; достоверность доказательств - B)
4. Реабилитация
Методы физической реабилитации традиционно представлены массажем, лечебной гимнастикой, аппаратной кинезиотерапией, в ряде центров – роботизированной механотерапией с использованием специализированных тренажёров, в том числе, основанных на принципе биологической обратной связи (например, Локомат - роботизированное ортопедическое устройство для восстановления навыков ходьбы, Армео - комплекс для функциональной терапии верхних конечностей и др.). Лечебная гимнастика при ДЦП, особенно для детей первых лет жизни, эффективно дополняется приёмами, основанными на торможении патологических рефлексов и активации физиологических движений (методики Войта, Бобат и др.). Отечественной разработкой, нашедшей широкое применение в комплексной реабилитации пациентов с ДЦП, является использование метода динамической проприоцептивной коррекции, осуществляемой при помощи специализированных костюмов (например, Адели, Гравистат, Атлант) – систем, состоящих из опорных эластичных регулируемых элементов, с помощью которых создаётся целенаправленная коррекция позы и дозированная нагрузка на опорно-двигательный аппарат пациентов с целью нормализации проприоцептивной афферентации.
Традиционно в России при реабилитации пациентов с ДЦП широко используются физиотерапевтические методы, в том числе основанные на природных факторах воздействия: аппликации грязей, парафина, озокерита с антиспастической целью, электрофизиологические методы – электростимуляция, электрофорез с лекарственными веществами, водные процедуры и др.
Таким образом, снижение спастичности при ДЦП является лишь первым шагом к повышению функциональной активности пациентов, требующим дальнейших целенаправленных функциональных методов реабилитации. Функциональная терапия также является приоритетным методом реабилитации для форм ДЦП, не сопровождающихся изменением мышечного тонуса по спастическому типу.
К альтернативным методам лечения и реабилитации пациентов с ДЦП относят акупунктуру и иглорефлексотерапию, мануальную терапию и остеопатию, иппотерапию и дельфинотерапию, йогу, методы китайской традиционной медицины, однако согласно критериям доказательной медицины эффективность и безопасность данных методик в настоящее время не оценивалась.
Данные клинические рекомендации представляют, в первую очередь, консервативные подходы к лечению и реабилитации ДЦП.
5. Профилактика и диспансерное наблюдение
Профилактика ДЦП включает как антенатальные, так и постнатальные мероприятия. К антенатальным относят улучшение соматического здоровья матерей, профилактику акушерско-гинекологической патологии, преждевременных родов и осложнённого течения беременности, своевременное выявление и лечение инфекционных заболеваний матери, пропаганду здорового образа жизни обоих родителей. Своевременное выявление и предотвращение осложнённого течения родов, грамотное родовспоможение способны существенно снизить риск интранатального повреждения ЦНС новорожденного. Всё большее значение в последнее время придаётся изучению роли наследственных коагулопатий в формировании очаговых повреждений головного мозга у детей с односторонними формами ДЦП и профилактике данных осложнений.
К постнатальным мероприятиям по профилактике ДЦП относят использование корпоральной контролируемой гипотермии при выхаживании недоношенных, контролируемое использование стероидов у недоношенных новорождённых (уменьшая риск развития бронхолёгочной дисплазии, кортикостероиды увеличивают риск формирования ДЦП), интенсивные мероприятия по снижению гипербилирубинемии и профилактике дискинетических форм ДЦП.
Оптимальное оказание помощи пациенту с ДЦП подразумевает мультидисциплинарный подход команды специалистов медицинского, педагогического и социального профиля, фокусирующих своё внимание на потребностях как самого пациента, так и членов его семьи, участвующих в ежедневной реабилитации и социальной адаптации ребёнка с ДЦП (16). ДЦП, будучи, в первую очередь дисфункциональным состоянием, требует непрерывной ежедневной реабилитации с первых дней жизни пациента, учитывающей следующие медицинские и социальные аспекты:
- передвижение, поддержание позы и двигательная активность ребёнка;
- коммуникация;
- сопутствующие заболевания;
- повседневная активность;
- уход за ребёнком;
- качество жизни пациента и членов семьи.
На ранней стадии развития ДЦП (до 4 месяцев, согласно классификации К.А.Семёновой) диагноз не всегда очевиден, однако наличие отягощённого перинатального анамнеза, задержка психомоторного развития ребёнка являются показаниями к целенаправленному наблюдению ребёнка педиатром и неврологом. Оказание помощи новорожденным, угрожаемым по развитию ДЦП, начинается в роддоме и продолжает на 2 этапе – в специализированных отделениях при детских больницах, и на 3 этапе – амбулаторно при детских поликлиниках под наблюдением педиатра, невролога и врачей-специалистов (ортопеда, офтальмолога и др.). Первичное обследование пациента с ДЦП (приложение Б) и дальнейшее лечение могут проводиться в условиях стационара, дневного стационара и амбулаторно в детской поликлинике, что определяется степенью тяжести общего состояния пациента. Дополнительным этапом восстановительного лечения при ДЦП является направление пациентов в учреждения санаторного профиля. Продолжительность непрерывного пребывания ребёнка с ДЦП в лечебном учреждении зависит от тяжести двигательных нарушений и сопутствующей патологии. Важным является не только проведение курсов комплексного восстановительного лечения в условиях медицинского учреждения, но и выполнение рекомендаций относительно уровня и характера физических нагрузок, использования технических средств реабилитации в домашних условиях. Ключевыми принципами оказания помощи при ДЦП является её ранее начало, непрерывность и преемственность всех этапов реабилитации, мультидисциплинарный подход. Постоянно происходит увеличение числа и совершенствование существующих традиционных и альтернативных методик лечения пациентов с ДЦП, однако принципиальная цель остаётся прежней – своевременная компенсация функциональных нарушений, развившихся в результате повреждения головного мозга ребёнка, и минимизация вторичных биомеханических деформаций и социальных последствий заболевания. При невозможности патогенетического воздействия на причину ДЦП задачей является оптимальная адаптация ребёнка к существующему дефекту, основанная на принципах пластичности нервной системы.
6. Дополнительная информация, влияющая на течение и исход заболевания
6.1 Исходы и прогноз
Прогноз возможности самостоятельного передвижения и самообслуживания у пациентов с ДЦП в значительной степени зависит от типа и объёма двигательного дефекта, уровня развития интеллекта и мотивации, качества речевой функции и функции рук. Согласно зарубежным исследованиям, взрослые пациенты с ДЦП, коэффициентом интеллекта >80, разборчивой речью и способностью к самостоятельному передвижению в 90% случаев были трудоустроены на местах, предоставляемых и лицам без ограничений в здоровье.
Уровень смертности среди пациентов с ДЦП также находится в прямой зависимости от степени двигательного дефицита и сопутствующих заболеваний. Другим предиктором преждевременного летального исхода служит снижение интеллекта и неспособность к самообслуживанию. Так было показано, что в Европейских странах пациенты с ДЦП и коэффициентом интеллекта менее 20 в половине случаев не достигали возраста 18 лет, тогда как при коэффициенте интеллекта более 35 - 92% пациентов с ДЦП жили более 20 лет.
В целом продолжительность жизни и прогноз социальной адаптации пациентов с ДЦП в значительной степени зависят от своевременного оказания медицинской, педагогической и социальной помощи ребёнку и его семье. Социальная депривация и недоступность комплексной помощи могут оказать негативное воздействие на развитие ребёнка с ДЦП, возможно, даже большее по своей значимости, чем исходное структурное повреждение головного мозга.
Критерии оценки качества медицинской помощи
Список литературы
-
Бадалян Л.О., Журба Л.Т., Тимонина О.В. Детские церебральные параличи. Киев: Здоров"я. 1988. 328 с.
-
Баранов А.А., Намазова-Баранова Л.С., Куренков А.Л., Клочкова О.А., Каримова Х.М., Мамедъяров А.М., Жердев К.В., Кузенкова Л.М., Бурсагова Б.И. Комплексная оценка двигательных функций у пациентов с детским церебральным параличом: учеб.-метод. пособие / Баранов А.А. [и др.]; Федеральное гос. бюджетное науч. учреждение Науч. центр здоровья детей. – М.: ПедиатрЪ, 2014. – 84 с.
-
Клочкова О.А., Куренков А.Л., Намазова-Баранова Л.С., Мамедъяров А.М., Жердев К.В. Общее моторное развитие и формирование функции рук у пациентов со спастическими формами детского церебрального паралича на фоне ботулинотерапии и комплексной реабилитации// Вестник РАМН. 2013. – Т. 11. – С. 38-48.
-
Куренков, А.Л., Батышева, Т.Т., Виноградов, А.В., Зюзяева, Е.К. Спастичность при детском церебральном параличе: диагностика и стратегии лечения/ А.Л. Куренков// Журнал неврологии и психиатрии. — 2012. — т. 7. — №2. — С. 24-28.
-
Клочкова О.А., Куренков А.Л., Каримова Х.М., Бурсагова Б.И., Намазова-Баранова Л.С., Мамедьяров А.М., Кузенкова Л.М., Тардова И.М., Фальковский И.В., Донцов О.Г., Рыженков М.А., Змановская В.А., Буторина М.Н., Павлова О.Л., Харламова Н.Н., Данков Д.М., Левитина Е.В., Попков Д.А., Рябых С.О., Медведева С.Н., Губина Е.Б., Владыкина Л.Н., Кенис В.М., Киселёва Т.И., Красавина Д.А., Васильева О.Н., Носко А.С., Зыков В.П., Михнович В.И., Белогорова Т.А., Рычкова Л.В. Многоуровневые инъекции ботулинического токсина типа А (Абоботулотоксина) при лечении спастических форм детского церебрального паралича: ретроспективное исследование опыта 8 российских центров. Педиатрическая фармакология. 2016;13(3): 259-269.
-
Куренков А.Л., Клочкова О.А., Змановская В.А., Фальковский И.В., Кенис В.М., Владыкина Л.Н., Красавина Д.А., Носко А.С., Рычкова Л.В., Каримова Х.М., Бурсагова Б.И., Намазова-Баранова Л.С., Мамедьяров А.М., Кузенкова Л.М., Донцов О.Г., Рыженков М.А., Буторина М.Н., Павлова О.Л., Харламова Н.Н., Данков Д.М., Левитина Е.В., Попков Д.А., Рябых С.О., Медведева С.Н., Губина Е.Б., Агранович О.В., Киселёва Т.И., Васильева О.Н., Зыков В.П., Михнович В.И., Белогорова Т.А. Первый Российский консенсус по применению многоуровневых инъекций Abobotulinumtoxin A при лечении спастических форм детского церебрального паралича. Журнал неврологии и психиатрии им. С.С.Корсакова. 2016; 11 (116): С. 98-107.
-
Семенова К.А., Мастюкова Е.М., Смуглин М.Я. Клиника и реабилитационная терапия детского церебрального паралича. М.: Медицина. 1972. 328 с.
-
Boyd R.N., Graham H.K. Objective measurement of clinical findings in the use of Botulinum toxin type A for the management of children with cerebral palsy. Eur J Neurol. 1999; 6 (Suppl. 4): 23–35.
-
Bax M., Goldstein M., Rosenbaum P., Leviton A., Paneth N., Dan B., Jacobsson B., Damiano D. Proposed definition and classification of cerebral palsy. Dev Med Child Neurol. 2005; 47 (8): 571?576.
-
Delgado M.R., Hirtz D., Aisen M., Ashwal S., Fehlings D.L., McLaughlin J., Morrison L.A., Shrader M.W., Tilton A., Vargus-Adams J. Quality Standards Subcommittee of the American Academy of Neurology and the Practice Committee of the Child Neurology Society. Practice parameter: pharmacologic treatment of spasticity in children and adolescents with cerebral palsy (an evidence-based review): report of the Quality Standards Subcommittee of the American Academy of Neurology and the Practice Committee of the Child Neurology Society// Neurology. 2010; 74(4): P. 336-43.
-
Heinen F., Desloovere K., Schroeder A.S., Berweck S., Borggraefe I., van Campenhout A., Andersen G.L., Aydin R., Becher J.G., Bernert G. et al. The updated European Consensus 2009 on the use of Botulinum toxin for children with cerebral palsy. Eur J Paediatr Neurol. 2010; 14: 45-66.
-
Koman L.A., Mooney J.F. 3rd, Smith B.P., Goodman A., Mulvaney T. Management of spasticity in cerebral palsy with botulinum-A toxin: report of a preliminary, randomized, double-blind trial. J Pediatr Orthop. 1994; 14 (3): 299-303.
-
Lance J.W. The control of muscle tone, reflexes, and movement: Robert Wartenberg Lecture. Neurology. 1980; 30 (12): 1303-13.
-
Little W.J. Course of lectures on the deformities of the human frame. Lancet. 1843; 44: 350-354.
-
Miller F. Cerebral palsy. New York: Springer Science. 2005. 1055 p.
-
Palisano R., Rosenbaum P.L., Walter S., Russell D., Wood E., Galuppi B. Development and reliability of a system to classify gross motor function in children with cerebral palsy. Dev Med Child Neurol. 1997; 39 (4): 214–223.
-
Surveillance of cerebral palsy in Europe (SCPE). Surveillance of cerebral palsy in Europe: a collaboration of cerebral palsy surveys and registers. Dev Med Child Neurol. 2000; 42: 816-824.
-
Tardieu G., Shentoub S., Delarue R. Research on a technique for measurement of spasticity. Rev Neurol (Paris). 1954; 91 (2): 143-4.
Приложение А1. Состав рабочей группы
Баранов А.А., акад. РАН, профессор, д.м.н., Председатель Исполкома Союза педиатров России.
Намазова-Баранова Л.С., чл.-корр. РАН, профессор, д.м.н., заместитель Председателя Исполкома Союза педиатров России.
Кузенкова Л.М., профессор, д.м.н., член Союза педиатров России
Куренков А.Л., профессор, д.м.н., член Союза педиатров России
Клочкова О.А., к.м.н., член Союза педиатров России
Мамедъяров А.М., к.м.н., член Союза педиатров России
Каримова Х.М., к.м.н.
Бурсагова Б.И., к.м.н.
Вишнева Е.А., к.м.н., член Союза педиатров России
Авторы подтверждают отсутствие финансовой поддержки/конфликта интересов, который необходимо обнародовать.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
-
Врачи-педиатры;
-
Врачи-неврологи;
-
Врачи общей практики (семейные врачи);
-
Врачи-реабилитологи, врачи-ЛФК, врачи-физиотерапевты;
-
Студенты медицинских ВУЗов;
-
Обучающиеся в ординатуре и интернатуре.
Методы, используемые для сбора/селекции доказательств: поиск в электронных базах данных.
Описание методов, использованных для оценки качества и силы доказательств: доказательной базой для рекомендаций являются публикации, вошедшие в Кохрейновскую библиотеку, базы данных EMBASE, MEDLINE и PubMed. Глубина поиска - 5 лет.
Методы, использованные для оценки качества и силы доказательств:
-
консенсус экспертов;
-
оценка значимости в соответствии с рейтинговой схемой.
Методы, использованные для анализа доказательств:
-
обзоры опубликованных мета-анализов;
-
систематические обзоры с таблицами доказательств.
Описание методов, использованных для анализа доказательств
При отборе публикаций, как потенциальных источников доказательств, использованная в каждом исследовании методология изучается для того, чтобы убедиться в ее валидности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что в свою очередь, влияет на силу рекомендаций.
Для минимизации потенциальных ошибок каждое исследование оценивалось независимо. Любые различия в оценках обсуждались всей группой авторов в полном составе. При невозможности достижения консенсуса привлекался независимый эксперт.
Таблицы доказательств: заполнялись авторами клинических рекомендаций.
Методы, использованные для формулирования рекомендаций: консенсус экспертов.
Экономический анализ
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидации рекомендаций
-
Внешняя экспертная оценка.
-
Внутренняя экспертная оценка.
Описание метода валидации рекомендаций
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых, прежде всего, попросили прокомментировать, насколько доступна для понимания интерпретация доказательств, лежащая в основе рекомендаций.
От врачей первичного звена получены комментарии в отношении доходчивости изложения данных рекомендаций, а также их оценка важности предлагаемых рекомендаций, как инструмента повседневной практики.
Все комментарии, полученные от экспертов, тщательно систематизировались и обсуждались членами рабочей группы (авторами рекомендаций). Каждый пункт обсуждался в отдельности.
Консультация и экспертная оценка
Проект рекомендаций был рецензирован независимыми экспертами, которых, прежде всего, попросили прокомментировать доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Рабочая группа
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
Основные рекомендации
Сила рекомендаций (1-2) на основании соответствующих уровней доказательств (А-С) приводятся при изложении текста рекомендаций.
Таблица П1 - Схема для оценки уровня рекомендаций
|
Степень достоверности рекомендаций |
Соотношение риска и преимуществ |
Методологическое качество имеющихся доказательств |
Пояснения по применению рекомендаций |
|
1А Сильная рекомендация, основанная на доказательствах высокого качества |
Польза отчетливо превалирует над рисками и затратами, либо наоборот |
Надежные непротиворечивые доказательства, основанные на хорошо выполненных РКИ или неопровержимые доказательства, представленные в какой-либо другой форме. Дальнейшие исследования вряд ли изменят нашу уверенность в оценке соотношения пользы и риска. |
Сильная рекомендация, которая может использоваться в большинстве случаев у преимущественного количества пациентов без каких-либо изменений и исключений
|
|
1В Сильная рекомендация, основанная на доказательствах умеренного качества |
Польза отчетливо превалирует над рисками и затратами, либо наоборот |
Доказательства, основанные на результатах РКИ, выполненных с некоторыми ограничениями (противоречивые результаты, методологические ошибки, косвенные или случайные и т.п.), либо других веских основаниях. Дальнейшие исследования (если они проводятся), вероятно, окажут влияние на нашу уверенность в оценке соотношения пользы и риска и могут изменить ее. |
Сильная рекомендация, применение которой возможно в большинстве случаев |
|
1С Сильная рекомендация, основанная на доказательствах низкого качества |
Польза, вероятно, будет превалировать над возможными рисками и затратами, либо наоборот |
Доказательства, основанные на обсервационных исследованиях, бессистемном клиническом опыте, результатах РКИ, выполненных с существенными недостатками. Любая оценка эффекта расценивается как неопределенная. |
Относительно сильная рекомендация, которая может быть изменена при получении доказательств более высокого качества |
|
2А Слабая рекомендация, основанная на доказательствах высокого качества |
Польза сопоставима с возможными рисками и затратами
|
Надежные доказательства, основанные на хорошо выполненных РКИ или подтвержденные другими неопровержимыми данными. Дальнейшие исследования вряд ли изменят нашу уверенность в оценке соотношения пользы и риска. |
Слабая рекомендация. Выбор наилучшей тактики будет зависеть от клинической ситуации (обстоятельств), пациента или социальных предпочтений. |
|
2В Слабая рекомендация, основанная на доказательствах умеренного качества |
Польза сопоставима с рисками и осложнениями, однако в этой оценке есть неопределенность. |
Доказательства, основанные на результатах РКИ, выполненных с существенными ограничениями (противоречивые результаты, методологические дефекты, косвенные или случайные), или сильные доказательства, представленные в какой-либо другой форме. Дальнейшие исследования (если они проводятся), скорее всего, окажут влияние на нашу уверенность в оценке соотношения пользы и риска и могут изменить ее. |
Слабая рекомендация. Альтернативная тактика в определенных ситуациях может явиться для некоторых пациентов лучшим выбором. |
|
2С Слабая рекомендация, основанная на доказательствах низкого качества |
Неоднозначность в оценке соотношения пользы, рисков и осложнений; польза может быть сопоставима с возможными рисками и осложнениями. |
Доказательства, основанные на обсервационных исследованиях, бессистемного клинического опыта или РКИ с существенными недостатками. Любая оценка эффекта расценивается как неопределенная. |
Очень слабая рекомендация; альтернативные подходы могут быть использованы в равной степени. |
*В таблице цифровое значение соответствует силе рекомендаций, буквенное - соответствует уровню доказательности
Актуализация данных клинических рекомендаций будет проводиться не реже, чем один раз в три года. Принятие решения об обновлении будет принято на основании предложений, представленных медицинскими профессиональными некоммерческими организациями с учётом результатов комплексной оценки лекарственных препаратов, медицинских изделий, а также результатов клинической апробации.
Приложение А3. Связанные документы
Порядки оказания медицинской помощи: Приказ Министерства здравоохранения и социального развития РФ от 16 апреля 2012 г. N 366н "Об утверждении Порядка оказания педиатрической помощи"
Стандарты оказания медицинской помощи: Приказ Министерства здравоохранения РФ от 16.06.2015 N 349н "Об утверждении стандарта специализированной медицинской помощи при детском церебральном параличе (фаза медицинской реабилитации)" (Зарегистрировано в Минюсте России 06.07.2015 N 37911)
Приложение Б. Алгоритмы ведения пациента
Пациент с подозрением на ДЦП
Диагностика
Консультация профильного специалиста

НЕТ
 ДА
ДА
Лечение антиспастическими препаратами



Диспансерное наблюдение и антиспастическая терапия
Приложение В. Информация для пациентов
Детский церебральный паралич (ДЦП), согласно современным представлениям, является непрогрессирующим заболеванием ЦНС, развитие которого связано с перинатальным поражением головного мозга на различных этапах развития плода и ребёнка. Основой клинической картины ДЦП являются двигательные нарушения, изменения мышечного тонуса, нарушение познавательного и речевого развития и другие проявления. Частота встречаемости ДЦП, по данным различных авторов, сохраняется на уровне 2-3,6 случаев на 1000 новорожденных, причем с применением современных технологий интенсивной терапии глубоконедоношенных детей на фоне снижения смертности растет процент детей с выходом в неврологический дефицит и ДЦП.
Прогноз ДЦП зависит от выраженности клинических проявлений.
Антиспастическая терапия, реабилитационное лечение являются наиболее эффективными методами лечения ДЦП.
Продолжительность жизни и прогноз социальной адаптации пациентов с ДЦП в значительной степени зависят от своевременного оказания медицинской, педагогической и социальной помощи ребёнку и его семье.
Приложение Г.
Приложение Г1. Основные группы лечебных воздействий при спастических формах ДЦП
|
Метод |
Принцип действия |
Цель |
Показания |
Побочные эффекты/ ограничения к применению |
|
Пероральные медикаменты |
Снижение мышечного тонуса (в меньшей степени – спастичности)/ ГАМК-эргическое действие |
Снижение мышечного тонуса, увеличение двигательной активности, уменьшение боли, облегчение ухода, профилактика ортопедических осложнений |
Используются редко, преимущественно для кратковременного устранения симптомов у пациентов с высокой степенью ограничения функциональной активности, при противопоказаниях к другим методам лечения |
Седация, отрицательное воздействие на когнитивные функции, снижение эффективности при длительном приёме |
|
Ортопедическая хирургия |
Операции на костных и мягкотканых структурах |
Устранение и профилактика деформаций, контрактур и вывихов, стабилизация позы, оптимизация двигательного стереотипа, снижение боли |
Показана при всех уровнях двигательных нарушений, чем выраженнее моторный дефицит и спастичность, тем, как правило, раньше проводится лечение |
Необратимость вмешательств, недостаток стандартизации процедур, частая необходимость в повторных вмешательствах |
|
Ботулинотерапия |
Локальное блокирования нейро-мышечной передачи, дозо-зависимое снижение мышечного тонуса и силы, продолжительность эффекта 3-6 и более месяцев. |
Снижение мышечного тонуса, коррекция динамических деформаций, оптимизация паттерна движений, уменьшение боли, облегчение занятий ЛФК, ухода и использования ортезов. |
Показана при всех уровнях двигательных нарушений. |
Эффективна только при динамических деформациях, ограничение дозы, возможные системные побочные эффекты |
|
Интратекальное введение баклофена |
Воздействие на пре- и постсинаптические GABA-B рецепторы спинного мозга при интратекальном введении посредством программируемой помпы. Возможно использование доз в 100-1000 раз меньших, чем при пероральном назначении. |
Снижение мышечного тонуса, уменьшение боли, улучшение позиционирования сидя и лёжа, облегчение ухода и использования ортезов, профилактика контрактур и вывихов, улучшение качества жизни. |
При тяжёлых двигательных нарушениях и высокой генерализованной спастичности |
Технические трудности установки и обслуживания помп, риск инфицирования, седация, возможное прогрессирование сколиоза. |
|
Ортезы, технические средства реабилитации |
Функциональное позиционирование конечностей, стабилизация и поддержка тела |
Улучшение функции, максимальное использование двигательных возможностей, облегчение передвижения, профилактика вторичных деформаций |
При всех уровнях двигательных нарушений, назначаются под контролем мультидисциплинарной команды |
Отсутствие международных стандартов, недостаточный уровень доказанной эффективности, различная приверженность пациентов к лечению |
|
Функциональная терапия |
Использование физических методов реабилитации (мануального, физиотерапевтического и др. типов воздействия), акцентированных на решение конкретной задачи |
Снижение тонуса, подавление патологических рефлексов, профилактика вторичных деформаций, улучшение функции |
Сопутствующие методы при всех уровнях двигательных нарушений |
Отсутствие международных стандартов, недостаточный уровень доказанной эффективности |
Приложение Г2. Алгоритм клинической оценки двигательных расстройств и нарушений мышечного тонуса при ДЦП
Приложение Г3. Расширенный алгоритм ведения пациента
Приложение Г3. Расшифровка примечаний.
…ж – лекарственный препарат, входящий в Перечень жизненно необходимых и важнейших лекарственных препаратов для медицинского применения на 2016 год (Распоряжение Правительства РФ от 26.12.2015 N 2724-р)
…вк – лекарственный препарат, входящий в Перечень лекарственных препаратов для медицинского применения, в том числе лекарственных препаратов для медицинского применения, назначаемых по решению врачебных комиссий медицинских организаций (Распоряжение Правительства РФ от 26.12.2015 N 2724-р)
35