Болезнь Гоше. Клинические рекомендации.
Статьи
Болезнь Гоше
- Национальное гематологическое общество
Оглавление
- Ключевые слова
- Список сокращений
- Термины и определения
- 1. Краткая информация
- 2. Диагностика
- 3. Лечение
- 4. Реабилитация
- 5. Профилактика и диспансерное наблюдение
- 6. Дополнительная информация, влияющая на течение и исход заболевания
- Критерии оценки качества медицинской помощи
- Список литературы
- Приложение А1. Состав рабочей группы
- Приложение А2. Методология разработки клинических рекомендаций
- Приложение Б. Алгоритмы ведения пациента
- Приложение В. Информация для пациентов
Ключевые слова
Болезнь Гоше
Заместительная ферментная терапия
?-глюкоцереброзидаза
Энзимодиагностика
Гепатомегалия
Спленомегалия
Цитопения
Асептический некроз
Поражение костей
Список сокращений
ЗФТ – заместительная ферментная терапия
АЧТВ – активированное частичное тромбопластиновое время
УЗИ – ультразвуковое исследование
МРТ – магнитно-резонансная томография
КТ – компьютерная томография
Термины и определения
?-глюкоцереброзидаза (?-глюкозидаза) — лизосомный фермент, участвующий в деградации продуктов клеточного метаболизма
Клетки Гоше – перегруженные липидами макрофаги, диаметр около 70-80 мкм, овальной или полигональной формы с бледной пенистой цитоплазмой.
Колбы Эрленмейера - колбообразная деформация дистальных отделов бедренных костей, выявляемая при рентгенографии
Энзимодиагностика - методы диагностики болезней, патологических состояний и процессов, основанные на определении активности энзимов (ферментов) в биологических жидкостях.
Заместительная ферментная терапия (enzyme replacement therapy) – метод лечения генетических заболеваний, являющихся результатом биохимической дисфункции вследствие снижения активности фермента.
1. Краткая информация
1.1 Определение
Болезнь Гоше – наиболее частая форма из редких наследственных ферментопатий, объединенных в группу лизосомных болезней накопления.
1.2 Этиология и патогенез
В основе заболевания лежит наследственный дефицит активности ?-глюкоцереброзидазы (?-глюкозидазы) — лизосомного фермента, участвующего в деградации продуктов клеточного метаболизма [1, 2, 3, 4, 5].
Болезнь Гоше наследуется по аутосомно-рецессивному механизму. В основе заболевания лежат мутации гена глюкоцереброзидазы, локализующегося в регионе q21 на 1-й хромосоме [3, 4]. Присутствие двух мутантных аллелей гена сопровождается снижением (<30%) каталитической активности глюкоцереброзидазы, что приводит к накоплению в лизосомах макрофагов неутилизированных липидов и образованию характерных клеток накопления (клеток Гоше) – перегруженных липидами макрофагов. Следствием данного метаболического дефекта являются:
-
Хроническая активация макрофагальной системы;
-
Аутокринная стимуляция моноцитопоэза и увеличение абсолютного количества макрофагов в местах «физиологического дома»: селезенка, печень, костный мозг, следствием чего являются спленомегалия, гепатомегалия, инфильтрация костного мозга;
-
Нарушение регуляторных функций макрофагов, что, предположительно, лежит в основе цитопенического синдрома и поражения костно-суставной системы [4, 8].
1.3 Эпидемиология
Болезнь Гоше встречается с частотой от 1:40 000 до 1:60 000 у представителей всех этнических групп; в популяции евреев-ашкенази частота заболевания достигает 1:450 [4].
1.4 Кодирование по МКБ 10
E75.2 – Другие сфинголипидозы
1.5 Классификация
В соответствии с наличием или отсутствием поражения ЦНС и его особенностями выделяют три типа болезни Гоше:
-
тип I — без неврологических проявлений, наиболее частый вариант заболевания, наблюдается у 94% пациентов с болезнью Гоше [9];
-
тип II (острый нейронопатический) — встречается у детей раннего возраста, отличается прогрессирующим течением и тяжелым поражением ЦНС, ведущим к летальному исходу (больные редко доживают до возраста 2 лет);
-
тип III (хронический нейронопатический) — объединяет более разнородную группу больных, у которых неврологические осложнения могут проявляться как в раннем, так и в подростковом возрасте.
Тип I является наиболее частым клиническим вариантом болезни Гоше и встречается как у детей, так и у взрослых. Средний возраст больных в момент манифестации заболевания составляет от 30 до 40 лет. Спектр клинических проявлений очень широкий: на одном конце — «бессимптомные» пациенты (10—25%), на другом — больные с тяжелым течением: массивной гепато- и спленомегалией, глубокой анемией и тромбоцитопенией, выраженным истощением и тяжелыми, угрожающими жизни осложнениями (геморрагии, инфаркты селезенки, деструкция костей). В промежутке между этими полярными клиническими группами находятся больные с умеренной гепатоспленомегалией и почти нормальным составом крови, с поражением костей или без него. У детей наблюдается отставание в физическом и половом развитии; характерна своеобразная гиперпигментация кожных покровов в области коленных и локтевых суставов [4].
При болезни Гоше II типа основные симптомы появляются в первые 6 месяцев жизни. На ранних стадиях заболевания отмечаются мышечная гипотония, задержка и регресс психомоторного развития. По мере прогрессирования болезни появляются спастичность с характерной ретракцией шеи и сгибанием конечностей, глазодвигательные нарушения с развитием сходящегося косоглазия, ларингоспазм и дисфагия. Характерны бульбарные нарушения с частыми аспирациями, приводящие к смерти больного от апноэ, аспирационной пневмонии или дисфункции дыхательного центра головного мозга. На поздних стадиях развиваются тонико-клонические судорожные приступы, которые обычно резистентны к противосудорожной терапии. Заболевание приводит к летальному исходу на первом-втором году жизни ребенка.
При болезни Гоше III типа неврологические симптомы возникают позднее, как правило, в возрасте 6—15 лет. Характерным симптомом служит парез мышц, иннервируемых глазодвигательным нервом. Могут наблюдаться миоклонические и генерализованные тонико-клонические судороги, появляются и прогрессируют экстрапирамидная ригидность, снижение интеллекта, тризм, лицевые гримасы, дисфагия, ларингоспазм. Степень интеллектуальных нарушений варьирует от незначительных изменений личности до тяжелой деменции. Могут наблюдаться мозжечковые нарушения, расстройства речи и письма, поведенческие изменения, эпизоды психоза. В большинстве случаев течение заболевания – медленно прогрессирующее. Летальный исход наступает вследствие тяжелого поражения легких и печени. Продолжительность жизни пациентов с болезнью Гоше III типа может достигать 12—17 лет, в единичных случаях — 30—40 лет.
1.6 Клинические признаки
Основные клинические проявления болезни Гоше включают спленомегалию, гепатомегалию, цитопению и поражение костей.
Спленомегалия — селезенка может быть увеличена в 5—80 раз по сравнению с нормой. По мере прогрессирования спленомегалии в селезенке могут развиваться инфаркты, которые, как правило, не имеют клинических проявлений [10, 11, 13].
Гепатомегалия — размеры печени обычно увеличиваются в 2—4 раза. При УЗИ могут выявляться очаговые поражения печени, которые, предположительно, являются следствием ишемии и фиброза. Функция печени, как правило, не страдает, однако у 30—50% больных отмечается небольшое повышение активности сывороточных аминотрансфераз, обычно не более чем в 2 раза, изредка — в 7—8 раз [4, 10, 11].
Цитопенический синдром - наиболее ранним и характерным проявлением служит тромбоцитопения со спонтанным геморрагическим синдромом в виде подкожных гематом, кровоточивости слизистых оболочек или длительными кровотечениями после малых оперативных вмешательств. В дальнейшем развиваются анемия и лейкопения с относительным лимфоцитозом и абсолютной нейтропенией, однако очевидного повышения частоты инфекционных заболеваний у больных не наблюдается [4, 10, 11, 14].
Поражение костей варьирует от бессимптомной остеопении и колбообразной деформации дистальных отделов бедренных костей (колбы Эрленмейера) до тяжелейшего остеопороза и ишемических (аваскулярных) некрозов с развитием вторичных остеоартрозов. Поражение костно-суставной системы может проявляться острыми или хроническими болями, патологическими переломами и развитием необратимых ортопедических дефектов, требующих оперативного лечения (эндопротезирования суставов). Для детей и молодых взрослых характерно развитие, так называемых, костных кризов — эпизодов сильнейших оссалгий, сопровождающихся лихорадкой и местными островоспалительными симптомами (отек, покраснение), симулирующими картину остеомиелита. Фактором риска развития костных кризов и тяжелого поражения костно-суставной системы является спленэктомия, предрасполагающая к развитию гиперкоагуляционного синдрома и ишемическому поражению костей (остеонекрозы), лежащему в основе костных кризов [4, 12, 15]. Поражение костно-суставной системы, как правило, является основной клинической проблемой при болезни Гоше I типа, определяет тяжесть течения заболевания и качество жизни пациентов [11, 16].
Симптомы поражения ЦНС наблюдаются только при нейронопатических типах болезни Гоше у детей (типы II и III) и могут включать глазодвигательную апраксию или сходящееся косоглазие, атаксию, нарушения чувствительности и прогрессирующую потерю интеллекта [4, 11].
Поражение легких встречается у 1—2% больных, преимущественно, у перенесших спленэктомию, и проявляется как интерстициальное поражение легких или поражение легочных сосудов с развитием симптомов легочной гипертензии [4, 11].
2. Диагностика
2.1 Жалобы и анамнез
Рекомендуется при первичном обследовании больных с подозрением на болезнь Гоше обращать внимание на наличие:
-
предшествующей спленэктомии (полной или частичной);
-
болей в костях и суставах; давность, характер и локализацию болей, наличие в прошлом переломов костей; проявлений спонтанного геморрагического синдрома или геморрагических осложнений при оперативных вмешательствах;
-
анемических жалоб, симптомов гиперметаболического состояния (субфебрилитет, потеря веса);
-
отягощенного семейного анамнеза (наличие спленэктомии или вышеперечисленных симптомов у родных братьев и сестер).
2.2 Физикальное обследование
Рекомендуется проводить осмотр, включающий измерение роста и массы тела, температуры тела; оценку состояния костно-суставной системы; выявление признаков геморрагического синдрома; наличие гепатоспленомегалии, лимфоаденопатии; наличие признаков дисфункции сердца, легких, печени, органов эндокринной системы.
2.3 Лабораторная диагностика
Рекомендуется для верификации диагноза болезни Гоше проведение следующих исследований:
-
Энзимодиагностика — определение активности кислой ?-глюкоцереброзидазы в лейкоцитах крови или в культивируемых фибробластах, полученных из биоптата кожи.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1а)
Комментарии: диагноз подтверждается при снижении активности фермента до уровня ниже 30% от нормального значения (категория А). Степень снижения активности фермента не коррелирует с тяжестью клинических проявлений и течением заболевания [4, 12].
-
Молекулярный анализ мутаций гена глюкоцереброзидазы.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1а)
Комментарии: молекулярный анализ для выявления мутаций гена глюкоцереброзидазы позволяет верифицировать диагноз болезни Гоше, однако не является обязательным методом диагностики и используется при дифференциальной диагностике в сложных клинических случаях или для научного анализа [4, 11].
-
Морфологический анализ костного мозга (стернальная пункция и/или трепанобиопсия костного мозга): у взрослых пациентов — обязателен для исключения другой причины гепатоспленомегалии, в том числе гемобластозов и неопухолевых заболеваний системы крови. У детей исследование костного мозга проводится только по специальным показаниям.
Комментарии: морфологическое исследование костного мозга позволяет выявить характерные диагностические признаки — многочисленные клетки Гоше. Изредка единичные клетки с аналогичной морфологией (псевдо-Гоше клетки) встречаются при других заболеваниях, сопровождающихся повышенной деструкцией клеток, например, при хроническом миелолейкозе и лимфопролиферативных заболеваниях и отражают перегрузку макрофагальной системы продуктами деградации клеток лейкемического клона.
Рекомендуется для определения тяжести болезни Гоше и стартовой дозы заместительной ферментной терапии (ЗФТ) проведение следующих исследований:
-
Клинический анализ крови и мочи
-
Биохимический анализ крови, включаюший:
-
рутинные показатели: билирубин общий и прямой; активность аминотрансфераз, щелочной фосфатазы, ?-глютамилтранспептидазы, лактатдегидрогеназы; мочевина, креатинин, холестерин, триглицериды, глюкоза, общий белок, альбумины, электрофорез глобулинов;
-
суррогатные маркеры активности болезни Гоше (хитотриозидаза и/или хемокин CCL-18 сыворотки);
-
сывороточные показатели метаболизма железа (железо, общая железосвязывающая способность сыворотки, ферритин, трансферрин);
-
сывороточные показатели содержания витамина В12 и фолатов (у взрослых).
-
Исследование коагулограммы (АЧТВ, протромбин, фибриноген, агрегация тромбоцитов)
-
Определение сывороточных маркеров гепатитов В и С (HBsAg и анти-HCV)
-
Иммунохимическое исследование белков сыворотки с определением иммуноглобулинов классов G, A, M, парапротеинов, криоглобулинов
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1а)
2.4 Инструментальная диагностика
Для определения тяжести болезни Гоше и возможной сопутствующей патологии рекомендуется проведение следующих исследований:
-
УЗИ органов брюшной полости и почек
-
рентгенография бедренных костей (с захватом коленных и тазобедренных суставов)
-
МРТ бедренных костей
-
МРТ или КТ печени и селезенки с определением объемов органов (см3)
-
регистрация электрокардиограммы
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2а)
Комментарии: УЗИ и КТ печени и селезенки позволяют выявить их очаговые поражения и определить исходные объемы органов, что необходимо для последующего контроля эффективности ЗФТ.
2.5 Консультации специалистов
Рекомендуются консультации специалистов:
- ортопеда;
- невролога (по показаниям)
- гинеколога (по показаниям)
- окулиста (по показаниям)
- кардиолога (по показаниям)
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
2.6 Дополнительные исследования
Рекомендуется по показаниям проведение дополнительных исследований, которые включают:
-
Допплер-эхокардиография — у больных, перенесших спленэктомию
-
Эзофагогастродуоденоскопия — при наличии диспепсии или признаков портальной гипертензии
-
Рентгенография других отделов костно-суставной системы при наличии болей или опорно-двигательных нарушений в этих отделах
-
Денситометрия костей скелета (стандарт — поясничные позвонки и шейка бедренной кости).
-
Комментарии: денситометрия костей скелета – обязательное исследование при наличии патологических переломов костей в анамнезе (стандарт — поясничный отдел позвоночника и шейка бедренной кости).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
3. Лечение
3.1 Заместительная ферментная терапия
Болезнь Гоше – первая наследственная ферментопатия, для которой была разработана высокоэффективная заместительная ферментная терапия ЗФТ [4, 17, 18]. К настоящему времени мировой опыт лечения болезни Гоше рекомбинантной глюкоцереброзидазой составляет около 20 лет и служит «золотым стандартом» лечения данного заболевания. Однако ввиду малого числа пациентов в мире эффективность ЗФТ базируется исключительно на оценке клинических наблюдений, так как специальных рандомизированных плацебо-контролируемых исследований не проводилось по этическим соображениям. Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3) [17, 19]. В Российской Федерации ЗФТ предоставляется пациентам с болезнью Гоше в рамках государственной программы «7 нозологий» с 2007 г.
Основные цели лечения пациентов с болезнью Гоше включают [5]:
-
устранение болевого синдрома, нормализация самочувствия больных
-
регресс или ослабление цитопенического синдрома
-
сокращение размеров селезенки и печени
-
предупреждение необратимого поражения костно-суставной системы и жизненно важных внутренних органов (печень, легкие, почки).
3.2 Консервативное лечение
-
Рекомендуется пожизненная заместительная ферментная терапия рекомбинантной глюкоцереброзидазой.
-
Показания к началу заместительной ферментной терапии:
-
детский возраст,
-
цитопения,
-
клинические и радиологические признаки поражения костей (за исключением легкой остеопении и колбообразной деформации дистальных отделов бедренных костей - «колбы Эрленмейера»),
-
значительная сплено- и гепатомегалия,
-
значительная гепатомегалия у спленэктомированных пациентов,
-
симптомы поражения легких и других органов.
-
-
В РФ зарегистрировано 2 лекарственных препарата рекомбинантной глюкоцереброзидазы:
- имиглюцераза, синтезируется клеточной линией, полученной из яичников китайских хомяков;
- велаглюцераза альфа – производится клеточной линией HT-1080 фибробластов человека.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: имиглюцераза и велаглюцераза вводятся внутривенно капельно 1 раз в 2 недели. Форма выпуска данных лекарственных препаратов – флаконы по 400 Ед. Содержимое каждого флакона (имиглюцераза, велаглюцераза) растворяют водой для инъекций и аккуратно перемешивают, не допуская образования пузырьков. Весь приготовленный раствор собирают в одном флаконе и разводят 0,9% раствором хлорида натрия для внутривенных инъекций до общего объема 150—200 мл. Препарат вводится внутривенно капельно в течение 1-2 часов. Не следует вводить препарат одновременно с другими лекарственными средствами. Лечение характеризуется отличной переносимостью и высокой клинической эффективностью у пациентов с болезнью Гоше 1 типа.
Стартовая доза рекомбинантной глюкоцереброзидазы является предметом дискуссии и в разных странах варьирует от 10 до 60 Ед/кг веса с частотой введения - каждые 2 недели. При определении дозы учитывают возраст пациента, характер и тяжесть клинических проявлений, прогноз течения болезни, наличие осложнений, сопутствующих заболеваний. В странах, предоставляющих ЗФТ в рамках государственной программы бесплатно, существуют экспертные советы по болезни Гоше, в функции которых входит назначение и мониторинг эффективности ЗФТ.
-
В Российской Федерации у взрослых больных с тяжелыми проявлениями болезни Гоше I типа начальная доза имиглюцеразы/велаглюцеразы составляет 30 Ед на кг веса тела, в виде внутривенной капельной инфузии 2 раза в месяц.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: В отдельных случаях (тяжелый остеопороз с повторными патологическими переломами трубчатых костей; поражение легких с развитием легочной гипертензии или гепатопульмонарного синдрома) доза рекомбинантной глюкоцереброзидазы может повышаться до 60 Ед/кг на одно введение, однако решение об этом принимает Экспертный совет, созданный 01.04.2009 при поддержке Министерства Здравоохранения Российской Федерации. После достижения целей лечения у взрослых больных доза ЗФТ постепенно снижается до поддерживающей – 7,5-15 Ед/кг 1-2 раза в месяц (пожизненно). Режим поддерживающей терапии - в стадии разработки.
-
У детей с болезнью Гоше начальная доза ЗФТ составляет [18]:
- при I и Ш типе заболевания, протекающего без поражения трубчатых костей скелета — 30 Ед/кг каждые 2 недели;
- при I и Ш типе заболевания, протекающего с поражением трубчатых костей скелета (костные кризы, патологические переломы, очаги литической деструкции, асептический некроз головок бедренных костей) — 60 ЕД/кг каждые 2 недели.
При болезни Гоше II типа ЗФТ не рекомендуется (не эффективна), поскольку рекомбинантная глюкоцереброзидаза не проникает через гематоэнцефалический барьер [17].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: для достижения максимального эффекта в отношении всех клинических проявлений заболевания необходима разработка индивидуализированного плана лечения, который базируется на экспертной оценке тяжести течения болезни Гоше и предполагает обследование больного в специализированном медицинском учреждении, располагающем специалистами разного профиля, имеющими значительный опыт диагностики и лечения данного заболевания. В РФ обследование взрослых пациентов для оценки тяжести болезни Гоше и определения стартовой дозы ЗФТ проводится в Центре Гоше на базе научно-клинического отделения орфанных заболеваний ФГБУ «Гематологический научный центр» МЗ РФ; первичное обследование детей – в ФГБУ «Научный центр здоровья детей» или ФГБУ «Федеральный научно-клинический центр детской гематологии, онкологии и иммунологии имени Дмитрия Рогачева» МЗ РФ.
3.3 Ортопедическое лечение
Показания к проведению хирургического ортопедического лечения определяются хирургами-ортопедами, имеющими опыт наблюдения и лечения пациентов с болезнью Гоше, при участии гематологов, радиологов и, при необходимости, других специалистов, участвующих в ведении данного больного. Плановые ортопедические операции целесообразно проводить в медицинских учреждениях, специализирующихся на диагностике и лечение орфанных заболеваний, располагающих опытом хирургического лечения пациентов с болезнью Гоше и возможностями заместительной терапии компонентами крови в случае развития геморрагических осложнений (для взрослых больных – отделение орфанных заболеваний ФГБУ ГНЦ МЗ РФ).
4. Реабилитация
Больным с поражением костно-суставной системы и/или после эндопротезирования суставов показана реабилитация в санаториях ортопедического профиля, ЛФК, кинезиотерапия.
5. Профилактика и диспансерное наблюдение
Профилактики болезни Гоше, как наследственного метаболического заболевания, не существует.
Рекомендуется: 1) медико-генетическое консультирование семей с детьми, страдающими болезнью Гоше, и взрослых пациентов с болезнью Гоше при планировании семьи и рождения детей;
2) пренатальная диагностика болезни Гоше 2 и 3 типов для своевременного решения вопроса о прерывании беременности у женщин, имевших ранее детей с болезнью Гоше 2-3 типов.
5.1 Мониторинг течения болезни Гоше и оценка эффективности ЗФТ
Динамическое наблюдение за пациентами с болезнью Гоше включает периодические осмотры и лабораторные исследования (общий и биохимический анализы крови), частота которых зависит от возраста пациентов, длительности и фазы ЗФТ (Табл. 3 и 4).
Для оценки эффективности лечения и коррекции дозы рекомбинантной глюкоцереброзидазы 1 раз в 1-3 года проводится контрольное обследование пациентов с оценкой результатов проведенных исследований специалистами разного профиля: терапевт-гематолог, радиолог, ортопед, невролог, кардиолог, имеющих опыт диагностики и лечения болезни Гоше. Контрольное обследование включает осмотр общетерапевтический (см. выше), лабораторные и инструментальные исследования, консультации специалистов.
Таблица 3 – Схема мониторинга взрослых пациентов с болезнью Гоше
|
|
Больные, не получающие ЗФТ |
Больные, получающие ЗФТ |
||||
|
|
|
Цели лечения не достигнуты |
Цели лечения достигнуты |
В период изменения дозы или развития клинических осложнений |
||
|
|
Каждые 12 мес. |
Каждые 12-24 мес. |
Каждые 3-6 мес. |
Каждые 12 мес. |
Каждые 12 -24 мес. |
|
|
Осмотр |
Х |
|
Х |
|
Х |
Х |
|
Анализ крови |
Х |
|
Х |
|
Х |
Х |
|
Биохимия |
Х |
|
Х |
|
Х |
Х |
|
Обмен железа + фолаты+вит.В12 |
|
|
|
Х |
|
Х |
|
Объем селезенки (МРТ или КТ) |
|
Х |
|
Х |
Х |
Х |
|
Объем печени |
|
Х |
|
Х |
Х |
Х |
|
МРТ бедренной кости |
|
Х |
|
Х |
Х |
Х |
|
Рентгенография костей |
|
|
|
|
|
Х |
5.2 Особенности мониторинга болезни Гоше у детей
Контроль течения болезни Гоше у детей осуществляется в соответствии с рекомендациями, разработанными Объединенной международной группой по изучению болезни Гоше [18]. Клинический осмотр педиатра проводится каждые 2 недели перед введением препарата. Схема мониторинга детей с болезнью Гоше на фоне ЗФТ представлена в табл. 4.
Таблица 4 – Схема мониторинга детей с болезнью Гоше
|
|
Больные, не получающие ЗФТ |
Больные, получающие ЗФТ |
||||||
|
|
|
Первый год наблюдения |
После года наблюдения |
В период изменения дозы или развития клинических осложнений |
||||
|
|
Каждые 12 мес. |
Каждый месяц |
Каждые 3-4мес |
Каждые 12 мес. |
Каждые 3-4 мес. |
Каждые 6 мес. |
Каждые 12 мес. |
|
|
Осмотр педиатра |
Х |
Х |
|
|
Х |
|
|
Х |
|
Анализ крови |
Х |
|
Х |
|
|
Х |
|
Х |
|
Биохимия |
Х |
|
Х |
|
|
Х |
|
Х |
|
Биомаркеры (хитотриозидаза) |
Х |
|
|
Х |
|
|
Х |
Х |
|
Обмен железа |
Х |
|
|
Х |
|
|
Х |
Х |
|
Объем селезенки (МРТ или КТ) |
Х |
|
|
Х |
|
|
Х |
Х |
|
Объем печени |
Х |
|
|
Х |
|
|
Х |
Х |
|
Рентгенография костей |
|
|
|
|
|
|
|
Х |
|
Денситометрия костей |
Х |
|
|
|
|
|
Х |
Х |
6. Дополнительная информация, влияющая на течение и исход заболевания
6.1 Прогноз
При болезни Гоше I типа прогноз – благоприятный в случае своевременного назначения ЗФТ. При развитии необратимых поражений костно-суставной системы показано хирургическое ортопедическое лечение для коррекции ортопедических дефектов. При поражении жизненно важных внутренних органов прогноз определяется степенью дисфункции пораженных органов и развитием осложнений (например, кровотечение из варикозно расширенных вен пищевода и желудка у больных с циррозом печени и портальной гипертензией; дыхательная недостаточность у больных с поражением легких).
6.2 Ошибки и необоснованные назначения
- Не рекомендуется проведение спленэктомии.
Комментарии: при установленном диагнозе болезни Гоше проведение спленэктомии возможно только по абсолютным показаниям (например, травматический разрыв селезенки). При необходимости проведения спленэктомии у лиц с неясной спленомегалией и цитопенией, целесообразно исключить диагноз болезни Гоше [12].
- Повторные пункции костного мозга и другие инвазивные диагностические мероприятия (биопсия печени, селезенки) при доказанном диагнозе болезни Гоше не нужны.
- оперативное лечение костных кризов, которые ошибочно рассматриваются как проявления остеомиелита
- назначение глюкокортикоидов с целью купирования цитопенического синдрома
- назначение препаратов железа нелеченым пациентам с болезнью Гоше, так как анемия в этих случаях носит характер «анемии воспаления».
6.3 Болезнь Гоше и беременность
Болезнь Гоше не является противопоказанием для наступления беременности. Планировать беременность целесообразно после достижения целей лечения болезни Гоше. Вопрос о продолжении ЗФТ во время беременности и грудного вскармливания решается в индивидуальном порядке с учетом состояния пациентки и ее приверженности к лечению. Ведение беременности проводится опытными акушерами-гинекологами совместно с гематологом. Способ родоразрешения определяется акушерскими показаниями с учетом наличия цитопении и состояния системы гемостаза.
Критерии оценки качества медицинской помощи
Список литературы
-
Руководство по гематологии // Под. ред. А.И. Воробьева. – В 3-х т. – М.: Ньюдиамед. – 2003. – Т. 2 – С. 202-205.
-
Краснопольская К.Д. Наследственные болезни обмена веществ // М.: 2005. – С. 20-22.
-
Horowitz M, Wilder S, Horowitz Z, Reiner O, Gelbart T, Beutler E. The human glucocerebrosidase gene and pseudogene: structure and evolution // Genomics 1989 Jan;4(1):87-96.
-
Gaucher Disease / Eds. A.H. Futerman and A. Zimran. – Taylor & Francis Group, LLC, 2007. – 528 p.
-
Pastores GM, Weinreb NJ, Aerts H, Andria G, Cox TM, Giralt M, Grabowski GA, Mistry PK, Tylki-Szyma?ska A. Therapeutic goals in the treatment of Gaucher disease. Semin Hematol. 2004 Oct;41(4 Suppl 5):4-14.
-
Mistry PK and Cox TM. The glucocerebrosidase locus in Gaucher"s disease: molecular analysis of a lysosomal enzyme // J Med Genet. 1993 November; 30(11): 889–894.
-
Grabowski G.A. Gaucher disease and other storage disorders // In: Hematology 2012: 54th ASH Annual Meeting and Exposition. Atlanta, Georgia, 2012; 13-18.
-
Boven LA, van Meurs M, Boot RG, et al. Gaucher cells demonstrate a distinct macrophage phenotype and resemble alternatively activated macrophages // Am J Clin Pathol. 2004;122:359-369.
-
Mikosch P. Editorial: Gaucher disease // Wien Med Wochenschr. 2010 Dec;160(23-24):593.
-
Mankin HJ, Rosenthal DI, Xavier R. Gaucher Disease. New approaches to an ancient disease // J Bone Joint Surg Am. 2001 May;83-A(5):748-62.
-
Лукина Е.А. Болезнь Гоше // М.: Литерра. – 2011. – 54 с.
-
Лукина К.А. Клинические и молекулярные факторы, ассоциированные с поражением костно-суставной системы при болезни Гоше I типа: дис. … канд. мед. наук. – Москва. – 2013. – 142 с.
-
Zimran A, Kay A, Gelbart T, Garver P, Thurston D, Saven A, Beutler E. Gaucher disease. Clinical, laboratory, radiologic, and genetic features of 53 patients. Medicine (Baltimore). 1992 Nov;71(6):337-53.
-
Stein P, Yu H, Jain D, Mistry PK. Hyperferritinemia and iron overload in type 1 Gaucher disease. Am J Hematol. 2010;85(7):472-476.
-
Wenstrup RJ, Roca-Espiau M, Weinreb NJ, et al., Skeletal aspects of Gaucher disease: a review // Br J Radiol, 2002; 75(Suppl. 1):A2–A12.
-
Cox TM, Schofield JP. Gaucher’s disease: clinical features and natural history // Baillieres Clin Haematol. 1997;10:657-89.
-
Zimran A. How I treat Gaucher disease // Blood. 2011 Aug 11;118(6):1463-71.
-
Kaplan P, Baris H, De Meirleir L, et al. Revised recommendations for the management of Gaucher disease in children // Eur J Pediatr. 2013 Apr;172(4):447-58.
-
Shemesh E, Deroma L, Bembi B, Deegan P, Hollak C, Weinreb NJ, Cox TM. Enzyme replacement and substrate reduction therapy for Gaucher disease. Cochrane Database Syst Rev. 2015 Mar 27;(3):CD010324. doi: 10.1002/14651858.CD010324.pub2.
-
Mistry P.K., Cappellini M.D., Lukina E., et al. Consensus Conference: A reappraisal of Gaucher disease - diagnosis and disease management algorithms. Am J Hematol. 2011 Jan; 86(1): 110–115
Приложение А1. Состав рабочей группы
Коллектив авторов и экспертный совет:
-
Лукина Е.А.1, д.м.н., профессор, зав. научно-клиническим отделением орфанных заболеваний
-
Сысоева Е.П.1, к.м.н., старший научный сотрудник
-
Мамонов В.Е.1, к.м.н., зав. отделением гематологической ортопедии
-
Яцык Г.А.1, к.м.н., зав. отделением МРТ и УЗИ
-
Цветаева Н.В.1, к.м.н., ведущий научный сотрудник
-
Гундобина О.С.2, к.м.н., зав. дневным стационаром
-
Савостьянов К.В. 2, к.б.н., зав. лабораторией молекулярной генетики и клеточной биологии
-
Вишнева Е.А. 2, д.м.н., зам. директора
-
Финогенова Н.А. 3, д.м.н., профессор, старший научный сотрудник
-
Сметанина Н.С. 3, д.м.н. профессор, зам. директора
-
ФГБУ Гематологический Научный Центр МЗ РФ, Москва
-
Федеральное государственное бюджетное учреждение «Научный центр здоровья детей» МЗ РФ, Москва
-
ФГБУ ФКНЦ детской гематологии, онкологии и иммунологии им. Д. Рогачева МЗ РФ, Москва
Проект клинических рекомендаций рассмотрен 29 октября 2013г. на заседании Экспертной группы по Редким заболеваниям отделения Орфанных заболеваний ФГБУ ГНЦ МЗ РФ, на заседании Профильной комиссии по специальности «Гематология» 7.02.2014 г, на Экспертном Совете по орфанным заболеваниям 24 сентября 2014г, утвержден на заседании Профильной комиссии по специальности «Гематология» 7 ноября 2014 г.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
-
Специалисты гематологи;
-
Специалисты педиатры
-
Специалисты терапевты;
-
Специалисты гастроэнтерологи/гепатологи;
-
Специалисты инфекционисты;
-
Специалисты ортопеды
-
Студенты медицинских ВУЗов
Методология сбора доказательств
Методы, использованные для сбора / селекции доказательств:
Поиск публикаций в специализированных периодических печатных изданиях с импакт-фактором > 0.3;
Поиск в электронных базах данных.
Базы данных, использованных для сбора / селекции доказательств:
Доказательной базой для рекомендаций являются публикации, вошедшие в Кохрайновскую библиотеку, базы данных PUBMED и MEDLINE. Глубина поиска составляла 30 лет.
Методы, использованные для анализа доказательств:
-
Обзоры опубликованных мета-анализов;
-
Систематические обзоры с таблицами доказательств.
Методы, использованные для качества и силы доказательств:
-
Консенсус экспертов;
-
Оценка значимости доказательств в соответствии с рейтинговой схемой доказательств (табл.П1).
Таблица П1 – Рейтинговая схема для оценки уровня достоверности доказательств
|
Уровни достоверности доказательств |
Описание |
|
1++ |
Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ), или РКИ с очень низким риском систематических ошибок |
|
1+ |
Качественно проведенные мета-анализы, систематические обзоры или РКИ |
|
1- |
Мета-анализы, систематические обзоры или РКИ с высоким риском систематических ошибок |
|
2++ |
Высококачественные систематические обзоры исследований случай-контроль или когортных исследований с отсутствием или очень низким риском эффектов смешивания или систематических ошибок и высокой вероятностью причинной взаимосвязи |
|
2+ |
Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
|
2- |
Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
|
3 |
Не аналитические исследования (описания случаев, серий случаев) |
|
4 |
Мнение экспертов |
Описание методики анализа доказательств и разработки рекомендаций
При отборе публикаций, как потенциальных источников доказательств, использованная в каждом исследовании методология изучалась для того, чтобы убедиться в ее соответствии принципам доказательной медицины. Результат изучения влиял на уровень доказательности, присваиваемый публикации, что в свою очередь влияет на силу, вытекающих из нее рекомендаций.
Методологическое изучение фокусировалось на особенностях дизайна исследования, которые оказывали существенное влияние на качество результатов и выводов.
С целью исключения влияния субъективных факторов каждое исследование оценивалось независимо, как минимум двумя независимыми членами авторского коллектива. Различия в оценке обсуждались на совещаниях рабочей группы авторского коллектива данных рекомендаций.
На основании анализа доказательств последовательно были разработаны разделы клинических рекомендаций с оценкой силы в соответствии с рейтинговой схемой рекомендаций (табл.П2).
Методы, использованные для формулирования рекомендаций:
-
Консенсус экспертов;
-
Оценка значимости рекомендаций в соответствии с рейтинговой схемой (табл. П2)
Методы валидизации рекомендаций:
? внутренняя экспертная оценка;
? внешняя экспертная оценка.
Уровни доказательств.
Уровень А. Доказательства основаны на данных многих рандомизированных клинических исследований или мета-анализов, систематических обзорах.
Уровень В. Доказательства основаны на данных одного рандомизированного клинического исследования или многих нерандомизированных исследований.
Уровень С. Согласованные мнения экспертов и (или) немногочисленные исследования, ретроспективные исследования, регистры.
Уровень D. Мнение экспертов.
Самый высокий уровень рекомендаций – А.
Таблица П2 Достоверность доказательств
|
Достоверность рекомендаций |
Уровень достоверности |
Мероприятие |
|
A |
1а |
Систематический обзор РКИ |
|
1b |
РКИ |
|
|
B |
2а |
Систематический обзор когортных исследований |
|
2b |
Когортное исследование |
|
|
За |
Систематический обзор "случай-контроль" исследований |
|
|
3b |
Исследование "случай-контроль" |
|
|
C |
4 |
Серия случаев |
|
D |
5 |
Мнение экспертов |
Индикаторы доброкачественной клинической практики (Good Practice Points – GPPs):
Доброкачественная практика рекомендаций основывается на квалификации и клиническом опыте авторского коллектива.
Методология валидизации рекомендаций
Методы валидизации рекомендаций:
-
Внешняя экспертная оценка;
-
Внутренняя экспертная оценка.
Описание методики валидизации рекомендаций:
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых попросили прокомментировать, насколько качественно интерпретированы доказательства и разработаны рекомендации. Также была проведена экспертная оценка изложения рекомендаций и их доступности для понимания.
Предварительная версия рекомендаций представлялась и обсуждалась на заседании Экспертного Совета по проблемам болезни Гоше и научных конференциях Национального гематологического общества.
Рекомендации обсуждены и одобрены ведущими специалистами профильных Федеральных центров РФ и практическими врачами.
Окончательная редакция:
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами авторского коллектива, которые пришли к заключению, что все существенные замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке сведен к минимуму.
Последние изменения и окончательная редакция данных рекомендаций были рассмотрены и утверждены 24 сентября 2014г. на заседании Мультидисциплинарного Экспертного совета по орфанным заболеваниям при Федеральных центрах МЗ РФ.
Приложение Б. Алгоритмы ведения пациента
Алгоритм диагностики болезни Гоше и ведения пациентов [20]
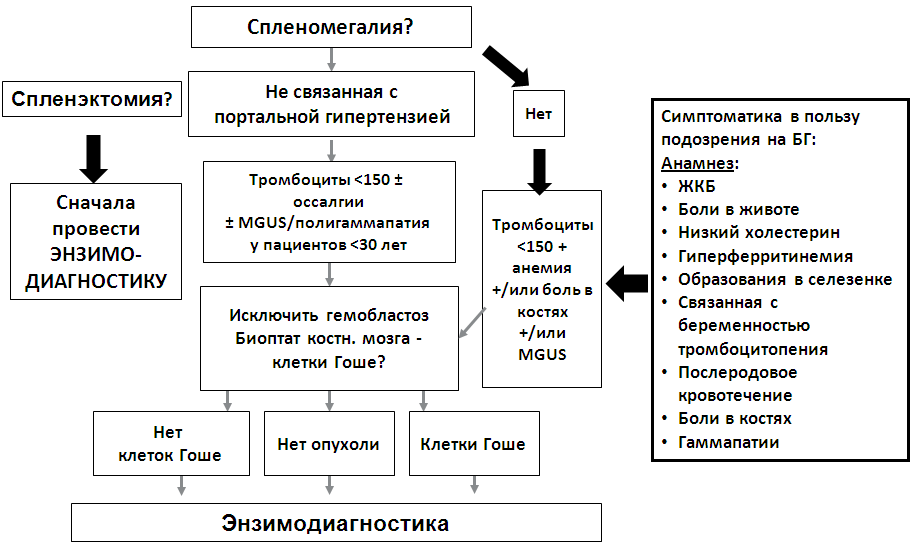
Приложение В. Информация для пациентов
В основе болезни Гоше лежит наследственный дефицит активности фермента ?-глюкоцереброзидазы, участвующего в переработке продуктов клеточного метаболизма (обмена веществ). В результате недостаточной активности этого фермента в клетках - «мусорщиках» (макрофагах) накапливаются непереработанные «отходы» метаболизма, и клетки принимают характерный вид клеток Гоше или «клеток накопления». Клетки, переполненные «отходами производства» накапливаются, как на складе, во внутренних органах, сначала в селезенке, затем в печени, костях скелета, костном мозге, легких (отсюда термин - «болезнь накопления»). Болезнь Гоше встречается с частотой от 1: 40 000 до 1: 60 000 у представителей всех этнических групп; в популяции евреев Ашкенази частота этого заболевания достигает 1 : 450.
Основные проявления болезни Гоше обусловлены накоплением клеток, перегруженных «шлаками», и нарушением функции этих клеток. Накопление клеток в различных органах приводит к увеличению их размеров (селезенка, печень) и/или нарушению структуры и функции (кости, костный мозг, легкие). Нарушение работы клеток (макрофагов), перегруженных шлаками, имеет следствием развитие малокровия, кровоточивости, истощения, хрупкости костей, болевых кризов. Это связано с тем, что круг «профессиональных обязанностей» макрофагов в организме человека очень широкий и включает регуляцию многих жизненно важных процессов: кроветворения, свертывания крови, обмена костной ткани и др. Наиболее типичными проявлениями болезни Гоше служат увеличение размеров селезенки и печени, развитие анемии, тромбоцитопении, хронические боли в костях или развитие внезапных приступов сильнейших болей в костях (костные кризы). Последние сопровождаюются лихорадкой и местными островоспалительными явлениями (отек, покраснение), напоминающими картину остеомиелита. Реже болезнь может впервые проявиться переломом кости вследствие незначительной травмы. Поражение костей зачастую представляет основную клиническую проблему и может привести к тяжелой инвалидизации (обездвиженность вследствие многочисленных патологических переломов, деформации костей и суставов, необходимость замены разрушенных тазобедренных или плечевых суставов).
Диагноз болезни Гоше устанавливается на основании биохимического анализа активности маркерного активности ?-глюкоцереброзидазы в лейкоцитах крови. Снижение фермента менее 30% от нормального уровня подтверждает диагноз.
Также диагноз болезни Гоше можно установить с помощью молекулярного анализа гена глюкоцереброзидазы.
Лечение болезни Гоше заключается в назначении заместительной ферментной терапии имиглюцеразой или велаглюцеразой – ферментами, полученными с помощью генно-инженерных технологий.
Цели лечения – предупреждение необратимого поражения костно-суставной системы и других жизненно важных органов (печень, легкие, почки); регресс или ослабление цитопенического синдрома, сокращение размеров селезенки и печени. При достижении поставленных целей назначается поддерживающее лечение в дозе 15-5 Ед/кг/инфузия (пожизненно). Заместительная ферментная терапия болезни Гоше – исключительно дорогостоящее лечение, которое во всех развитых странах мира обеспечивается специальными государственными программами. Пациенты получают лечение бесплатно. В Российской Федерации бесплатная заместительная ферментная терапия болезни Гоше стала доступной с 2007 года в рамках программы «7 нозологий».
Контакты
ФГБУ «Гематологический научный центр» МЗ РФ
Научно-клиническое отделение орфанных заболеваний
Тел: 8 (495) 612-4332
8 (495) 612 -4402
8 (903)719-9933
Email: nko-orb@mail.ru
Пациентские организации:
Межрегиональная благотворительная общественная организация инвалидов «Союз пациентов и пациентских организаций по редким заболеваниям»
Рабочая группа по болезни Гоше:
Колыханов Алексей Борисович:
Тел 8(917) 325-1777,
Email: alex_sar-silver@mail.ru
веб-сайт http://spiporz.ru/
+7 499 270-35-20
Межрегиональная общественная организация содействия инвалидам с детства, страдающим болезнью Гоше и их семьям:
Председатель: Терехова Марина Давидовна
Моб.: +7 (916) 597-73-17
Сайт: http://gaucher.ru
Е-mail: info@gaucher.ru; marina.terekhova@mail.ru
Комментарии
ПРАКТИКА ПЕДИАТРА
