Оценка эффективности и переносимости препарата Ифенек (эконазол) в наружной терапии детей и взрослых с различными грибковыми заболеваниями кожи
СтатьиН.Т. Короткий, В.Ю. Уджуху, Н.Н. Потекаев, А.А. Тихомиров, А.А. Кубылинский, Б.Н. Гамаюнов, Д.Н. Серов
Российский государственный медицинский университет, Московская медицинская академия им, И.М. Сеченова, Росздрава; Кожно-венерологический диспансер № 4 Департамента здравоохранения г. Москвы
Evaluation of effectiveness and of tolerance of preparation ifenek (econazole) in external therapy in children and in adult persons with various fungal diseases of the skin
N.G. Korotky, V.Yu. Udzhukhu, N.N. Potekaev, A.A. Tikhomirov, A.A. Kubylinsky, B.N. Gamajunov, D.N. Serov
Russia state medical university, I.M. Sechenov Moscow medical academy, Rus-HealthCare; Skin-Venereologic Dispensary № 4 of the Department of Health Care, Moscow
Дерматомикозы представлены большой группой заболеваний кожи, вызываемых патогенными грибами, и различаются они по этиологии, эпидемиологии, глубине поражения кожи и клинической картине. Возбудители заболеваний кожи - дерматофиты (или дерматомицеты) относятся к группе несовершенных грибов и состоят из септированного мицелия и спор. Элементы гриба обычно легко обнаруживаются при микроскопическом исследовании чешуек из очага поражения. Для определения вида патогенных грибов пользуются посевами на искусственные питательные среды, где грибы дают своеобразный рост, различные формы колоний, вырабатывают различные ферменты, что позволяет их дифференцировать и идентифицировать [1,2].
До настоящего времени еще не создана классификация грибковых заболеваний кожи, полностью удовлетворяющая запросы практикующего врача. В России наибольшим признанием пользуется классификация Н.Д. Шеклакова, предложенная в 1976 году, согласно которой дерматомикозы подразделяют на две большие группы: поверхностные и глубокие [1].
I. Поверхностные микозы:
• Кератомикозы:
- Разноцветный (отрубевидный) лишай. Возбудитель - Pityrosporum orbiculare (ovale)
- Узловатая трихоспория. Возбудители - Trichosporon beigelii, Trichosporon hortai Brumpt
• Микозы преимущественно волосистой части головы.
Дерматофитии:
- Поверхностная трихофития. Возбудители -Trichophyton violaceum, Trichophyton tonsurans.
- Инфильтративно-нагноительная трихофития. Возбудители — Trichophyton verrucosum, Trichoplxyton mentagrophytes var gypseum.
- Микроспория. Возбудители - Microsporum ferrugenium, Microsporum canis.
- Фавус. Возбудитель - Trichophyton schoenleinii.
• Микозы преимущественно стоп:
- Эпидермофития «паховая». Возбудитель - Epidermophyton Jloccosum.
- «Эпидермофития» стоп. Возбудитель - Trichophyton mentagrophytes var interdigitale.
- Рубромикоз. Возбудитель - Trichophyton rubrum.
• Кандидоз. Возбудители - Candida albicans, Candida tropicalis.
II. Глубокие (системные) микозы.
Таким образом, за исключением глубоких микозов, при которых происходит поражение всех слоев кожи, а также, возможно, поражение любых органов и систем, большинство грибковых заболеваний кожи относится к группе поверхностных микозов, с которыми наиболее часто приходится иметь дело практикующему врачу.
Все вышеперечисленные нозологические формы поверхностных микозов могут протекать только с ограниченным поражением гладкой кожи или начинаться с поражения гладкой кожи без вовлечения в патологический процесс ее придатков - волос и ногтей. В таких случаях лечение грибковых заболеваний кожи ограничивается назначением лишь одних наружных антимикотических лекарственных средств.
Все наружные противогрибковые препараты можно разделить па 5 групп:
- Антибиотики
- Азольные соединения
- Аллиламиновые препараты
- Морфолиновые производные
- Медикаменты без четкого отношения к какой-либо определенной группе.
Лекарственные формы антимикотических препарагов, применяемых наружно, очень разнообразны, традиционно - это пудры, аэрозоли, растворы, лосьоны, кремы, мази, пластыри, лаки и др. Такое разнообразие лекарственных форм позволяет врачу назначать противогрибковый препарат в зависимости от клинических проявлений заболевания у каждого конкретного больного, эффективно и безопасно излечивать различные клинические проявления поверхностных микозов.
На кафедре кожных и венерических болезней педиатрического факультета РГМУ и в КВД № 4 г. Москвы в качестве средства терапии грибковых поражений кожи был исследован препарат ифенек в форме крема и порошка, действующим веществом которого является эконазола нитрат (1,0 г на 100 г крема).
Эконазол - синтетическое производное имидазола II поколения, оказывает местное противогрибковое и антибактериальное действие. Препарат подавляет синтез эргостерина клеточной мембраны грибков. Активен в отношении дерматофитов рода Trichophyton, Microsporum, Epidermophyton, плесневых грибов Aspergillus ferrus, Scopulariopsis brevicaulis, дрожжеподобных грибов рода Candida, а так же Malassezia furfur (Pityrosporum orbiculare) - возбудителя отрубенидного литая и Corinebacterium minutissimum — возбудителя эритразмы, некоторых грамположитсльных бактерии (етрептококки, стафилококки). Зконазол, легко растворяясь в липидах, хорошо проникает в ткани, создает высокие и достаточно стабильные концентрации в эпидермисе и дерме, которые превосходят минимальные подавляющие концентрации для основных патогенных грибов. При нанесении экоиазола на кожу системная его абсорбция незначительна [3,4].
С целью изучения эффективности и переносимости препарата ифенек при грибковых поражениях кожи на базе КВД № 4 было проведено лечение 30 больных различными микозами, среди которых было 17 мужчин и 13 женщин в возрасте от 18 до 64 лет. Давность заболевания колебалась от 2 недель до 1 года. Отрубевидным лишаем страдало 9 больных (3 мужчин и 6 женщин), паховой эпидермофитией - 5 (3 мужчин и 2 женщины), руброфитией - 16 человек: 10 больных микозом стоп (все мужчины) и 6 (1 мужчина и 5 женщин) - с поражением гладкой кожи других локализаций.
Препарат ифенек применялся также на базе отделения дерматоаллергологии Российской детской клинической больницы Росздрава и 4-го дерматологического отделения ГКВ К» 52 г. Москвы. Для данного исследования были отобраны 30 больных - 15 взрослых пациентов в возрасте от 18 до 70 лет и 15 детей в возрасте от 3 до 16 лет с грибковыми поражениями гладкой кожи и/или слизистых оболочек различной этиологии. Из них девочек - 7, мальчиков - 8, женщин - 5, мужчин - 10. Длительность заболевания у наблюдаемых нами пациентов колебалась от 5 дней до 24 месяцев. Отрубевидный лишай был диагностирован у 10 пациентов, микроспория гладкой кожи у 6 больных, кандидоз у 3. паховая эпидермофития у 3, эпидермофития стоп у 3, рубромикоз гладкой кожи у 2 пациентов, рубромикоз стоп у 1, рубромикоз стоп и кистей у 1. Один взрослый больной страдал эритразмой.
В соответствии с критериями включения в исследование всем пациентам диагноз того или иного грибкового заболевания был поставлен клинически и подтвержден микроскопическим исследованием (обнаружение спор гриба в соскобе из очага поражения). Клиническая оценка признаков и симптомов заболевания проводилась с учетом интенсивности проявлений эритемы, мокнутия, наличия папулезных и/или пустулезных элементов, шелушения, зуда на первичном клиническом осмотре (до начала лечения), а также на контрольных осмотрах после окончания 1-й, 2-й, и 3-й недели от начала лечения. Степень выраженности каждого признака и/ иди симптома измерялась в баллах (0 баллов - признак и/или симптом отсутствует, 1 балл - слабо выражен, 2 балла - умеренно выражен, 3 балла - сильно выражен).
Во время первичного клинического осмотра всем пациентам проводилось микроскопическое исследование (соскоб из очага поражения). При положительном результате соскоба назначалась наружная терапия кремом и/или порошком ифенек. Длительность лечения составила от 1-й до 3-х недель в зависимости от динамики клинических признаков и симптомов заболевания.
Обобщая результаты первичного клинического осмотра и данные лабораторного исследования, у всех 60-ти участвующих в исследовании пациентов, были диагностированы следующие нозологические формы грибковых заболеваний: отрубевидный лишай (19). микроспория (6), кандидозное поражение гладкой кожи (3), паховая эпидермофития (8), эпидермофития стоп (3), руброфития (20), эритразма (1).
Все пациенты получали крем ифенек 2 раза в день на пораженные участки кожи в течение от 1-й до 3-х недель с контрольными осмотрами после окончания 1-й, 2-й, и 3-й недели от начала лечения. Кроме крема ифенек какие-либо местные и системные противогрибковые препараты не применялись.
После окончания терапии ифенек всем больным проводилось контрольное микроскопическое исследование (соскоб из очага поражения). Эффективность проводимой терапии оценивали по следующим параметрам:
- излечение (полный регресс патологического процесса и отсутствие спор и/или мицелия грибов при повторной микроскопической диагностике);
- значительное улучшение (регресс большей части высыпных элементов и отсутствие спор и/или мицелия грибов при повторной микроскопической диагностике);
- улучшение (уменьшение клинических проявлений микоза при отсутствии спор и/или мицелия грибов при повторной микроскопической диагностике);
- без эффекта (отсутствие положительной динамики в течении грибкового процесса на протяжении всего лечения и наличие спор и/или мицелия грибов при повторной микроскопической диагностике);
- ухудшение (наличие спор и/или мицелия грибов при повторной микроскопической диагностике и ухудшение клинической симптоматики).
В результате применения крема и порошка ифенек в наружной терапии микотического поражения гладкой кожи у пациентов разных возрастных групп, мы констатировали полное клиническое излечение у 44 пациентов из 60 (73,3%). микологическое излечение наступило у 100% больных (таблица).
Таблица. Оценка клинической эффективности проведенной терапии
| Результат лечения | Общее количество больных | |
| абс. | % | |
| Излечение | 44 | 73,3 |
| Значительное улучшение | 11 | 18,4 |
| Улучшение | 5 | 8,3 |
| Без изменений | - | - |
| Ухудшение | - | - |
| Всего больных | 60 | 100 |
Уже в первые дни наружного применения крема или порошка ифенек практически у всех пациентов вне зависимости от нозологической формы заболевания о£мсчалась положительная динамика в течении патологическою процесса. Так, у большей части больных уже на 1 педели терапии исчезли неприятные субъективные ощущения (зуд, жжение и болезненность в области очагов поражения). В эти же сроки визуально стали определяться значительное снижение остроты эритемы, уменьшение явлений инфильтрации, шелушения в области очагов поражения. Таким образом, к концу исследования у большинства пациентов под воздействием крема и/или порошка ифенек удалось добиться значительных положительных сдвигов в течении грибкового процесса (рис. 1-6).
Рис. 1. Пациент с рубромикозом стоп до лечения ифенеком.
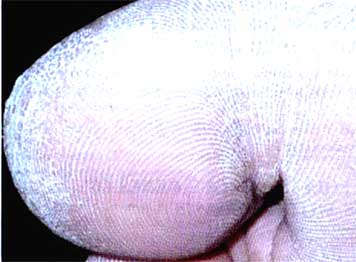
Рис. 2. Пациент с рубромикозом стоп после 3-х недель лечения ифенеком.
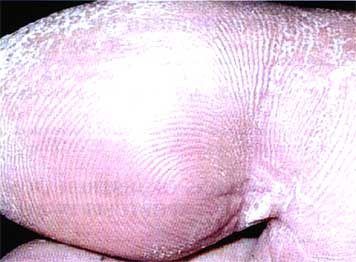
Рис. 3 (а.б). Пациентка с разноцветным лишаем (а); положительная проба Бальцера (б) до лечения ифенеком.
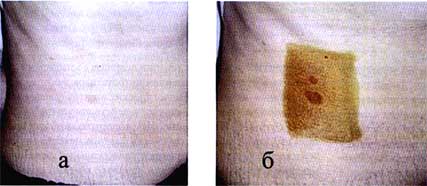
Рис. 4. Пациентка с разноцветным лишаем после 2-х недель лечения ифенеком.
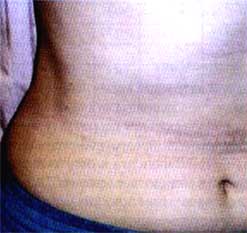
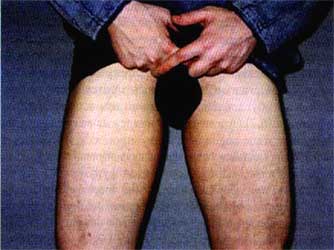
Рис. 5. Пациент с паховой эпидермофитией до лечения ифенеком.
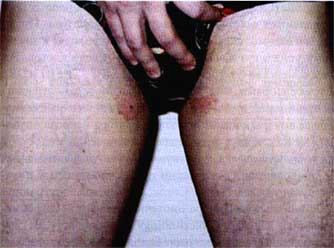
Рис. 6. Пациент с паховой эпидермофитией после 3-х недель лечения ифенеком.
Переносимость крема и порошка ифенек среди разных возрастных групп пациентов, на протяжении всего курса лечения оценена нами как очень хорошая. Нежелательных явлений на протяжении этого периода зарегистрировано не было. Подводя итоги проведенного исследования, можно говорить, что крем и порошок ифенек являются современными высокоэффективными препаратами для лечения различных грибковых заболеваний гладкой кожи. Применение крема и порошка ифенек является обоснованным не только во взрослой, но и детской дерматологической практике для лечения грибковых поражений гладкой кожи в связи с его хорошей переносимостью и высокой терапевтической эффективностью.
ЛИТЕРАТУРА
1. Новиков АИ, Логинова ЭА. Болезни кожи инфекционного и паразитарного происхождения. М.: Мед.книга. II. Новгород: Изд-во НГМА. 2001; 283
2. Seerbacher С. The change of dermatophyte spectrum in dcrmatomycoses. Mycoses. 2003; 46 (Suppl 1):42-6
3. Кубанова AA, Кисина ВИ, Блатун ЛА, Вавилов AM и др. Рациональная фармакотерапия заболеваний кожи и инфекций, передаваемых половым путем. Рук-во для практикующих врачей, (под ред. А.А. Кубановой. В.И. Кисиной). М.: Литтера. 2005; 882
4. Шеклаков НД, Рукавишникова ВМ. Имидазольные препараты в микологии. Вести дерматол. 1984; 6:51-7
