Болевой синдром в ревматологии
СтатьиОпубликовано в журнале:
«Трудный пациент» »» № 3, том 2, 2004 г.
Н.А.Шостак
Кафедра факультетской терапии им. АИ Нестерова, РГМУ Москва
Воспалительные и дегенеративные заболевания суставов и позвоночника, миозиты, бурситы, тендовагиниты и периартриты различных локализаций, которые согласно международной классификации болезней 10-го пересмотра составляют XIII класс — болезни костно-мышечной системы и соединительной ткани (БКМС), находятся на четвертом месте по распространенности после болезней кровообращения, дыхания и пищеварения. В практике терапевта больные с заболеваниями опорно-двигательного аппарата встречаются достаточно часто. По данным ВОЗ, свыше 4% населения земного шара страдают различными заболеваниями суставов и позвоночника. Более чем в 30% случаев временная нетрудоспособность и в 10% инвалидизация больных связаны с ревматическими заболеваниями. В настоящее время костно-мышечная патология стала в центре внимания всей мировой научной общественности. В России болезни опорно-двигательного аппарата являются социально отягощающим фактором, занимая второе место по дням и третье по случаям временной нетрудоспособности среди всех классов болезней (рис. 1).
С целью оказания помощи людям, страдающим заболеваниями опорно-двигательного аппарата, в 2000—2010 гг. под эгидой ООН и ВОЗ проводится Международная декада, посвященная костно-суставным нарушениям (The Bone and Joint Decade 2000-2010).
Костно-мышечная декада ВОЗ (2001-2010), Женева, 2000 г.
- Артриты
- Остеоартроз
- Боль в спине
- Остеопороз
- Тяжелые травмы конечностей
Известно, что основным признаком, объединяющим ревматические заболевания, является болевой синдром в суставах и позвоночнике различной степени выраженности.
Основные механизмы болевого синдрома и их проявления следующие:
Ноцицептивная (активация болевых рецепторов)
- Отраженные боли
- Артралгии
- Миалгии
- Миофасциальный синдром (МФС) (триггерные точки)
Невропатическая боль
- Альгонейродистрофия
- Туннельный синдром
Психогенная боль
- Несоответствие жалоб и объективных признаков боли
- Нелокализованный характер боли, ее миграция
- Неэффективность лечения
- Многочисленные "кризы"
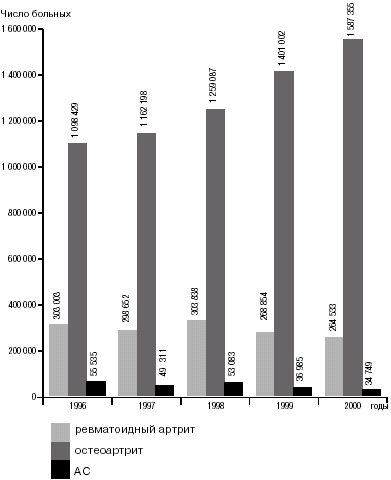
Схема.
Механизмы асептического неврогенного воспаления при спондилоартрозе (Borenstein D., 2000).
|
Схема. Поражение позвоночно-двигательного сегмента (ПДС) ↓ Раздражение ноцицепторов в сухожилиях, фасциях, мышцах, по периферии фиброзного кольца ↓ Возбуждение через синапсы в спинной мозг ↓ Синтез провоспалительных питокинов (ИЛ-1, ИЛ-6, ТНФ-?), лейкотриенов, простагландинов (пг) в синапсах ↓ Активация интактных нейронов с распространением на неноцицептивные зоны ↓ Активация нервных клеток в ядрах таламуса, коры головного мозга, синтез цитокинов лейкотриенов непосредственно в нервных окончаниях ↓ "Неврогенное асептическое воспаление" на ультраструктурном уровне с хемотактическими "приманками" для провоспалительных цитокинов ↓ Новообразование коллагена на месте пораженных воспалением аксонов ↓ ХРОНИЗАЦИЯ ВОСПАЛЕНИЯ |
Фибромиалгия (ФМ)
- Хронические болевые синдромы (сочетание ноцицептивной с психогенной)
Типичным болевым синдромом в ревматологии являются боли в спине вертеброгенного (дорсопатии) и невертеброгенного генеза.
Под термином "дорсопатия" понимают болевые синдромы в области туловища и конечностей невисцеральной этиологии и связанные с дегенеративными заболеваниями позвоночника.
Дорсопатии разделяются на три основные группы:
- Деформирующие дорсопатии
- Спондилопатии (наиболее распространенным дегенеративным изменением является спондилез, в который включены артроз и дегенерация фасеточных (дугоотростчатых) суставов — спондилоартроз.
- Дорсалгии (болевой синдром в спине, обусловленный дистрофическими и функциональными изменениями в тканях опорно-двигательного аппарата (дугоотростчатых суставах, межпозвонковых дисках (МПД), фасциях, мышцах, сухожилиях, связках) с возможным вовлечением смежных структур).
Большинство авторов придают важное значение в происхождении болей в спине артрозу дугоотросчатых суставов. Спондилоартроз — это разновидность остеоартроза с локализацией дегенеративного процесса в межпозвоночных суставах, являющихся обычными синовиальными суставами с двумя суставными поверхностями, покрытыми гиалиновым хрящом.В настоящее время доказано, что процессы дегенерации хряща при остеоартрозе и спондилоартрозе развиваются по однотипному сценарию.
Спондилоартроз — самая частая причина болей в пояснице у лиц пожилого возраста. При артрозе фасеточных суставов боль обычно двусторонняя и в отличие от дискогенной локализуется паравертебрально, а не по средней линии, усиливается при длительном стоянии и разгибании и уменьшается при ходьбе и сидении.
К рентгенологическим признакам спондилоартроза относятся:
1) субхондральный склероз суставных поверхностей;
2) сужение суставной щели вплоть до ее полного исчезновения;
3) костные разрастания в зоне суставов и деформации суставных отростков.
В зарубежных исследованиях рентгенологические параметры при спондилоартрозе часто оцениваются по классификации Kellgren, согласно которой выделяются 4 градации — от 1 (отсутствие остеофитов) до 4 (большие остеофиты, склероз замыкательных пластинок, снижение высоты МПД вплоть до его исчезновения).
Важным механизмом боли при дорсопатии является развитие неврогенного асептического воспаления в зоне раздражения позвоночно-двигательного сегмента — ПДС (см. схему).
Как видно из представленной схемы, в процессе дегенерации межпозвонкового диска и активации ноцицепторов возникают биохимические и иммунные реакции, которые завершаются формированием асептического нейрогенного воспаления в результате "цитокинового каскада" на разных уровнях.
Одним из типичных болевых синдромов в ревматологии является также подагрический артрит. Подагра является наиболее распространенным и известным заболеванием из группы микрокристаллических артритов, для которых характерны выпадение кристаллов в синовиальную жидкость, импрегнация ими суставных и околосуставных тканей, развитие синовитов.
Подагра — хроническое заболевание, связанное с нарушением обмена мочевой кислоты, клинически проявляющееся рецидивирующим артритом, образованием подагрических узлов (тофусов) и поражением внутренних органов.
В типичных случаях при подагре поражается 1 плюснефаланговый сустав с развитием острого моноартрита. Характерная локализация подагры, возможно, обусловлена тем, что именно в этих суставах раньше и чаще всего возникают дегенеративно-дистрофические изменения хряща, что предрасполагает к отложению уратов. У 15—20% подагра дебютирует с поражения других суставов ног: 2—4 плюснефаланговых, голеностопного, коленного и, как исключение, суставов рук (отсюда и название болезни, которое в переводе с греческого означает "капкан для ноги": podos — стопа, нога; argo — капкан). В 5% случаев наблюдается полиартикулярное начало заболевания.
Клиническая картина острого приступа подагры имеет следующие характерные черты:
- суставная атака может начаться внезапно, в любое время суток, но чаще ночью или рано утром (предположительно, в покое, когда уменьшаются гидратация тканей и скорость диффузии уратов из синовиальной жидкости в плазму, может происходить перенасыщение суставной жидкости мочевой кислотой);
- характерна чрезвычайно высокая интенсивность боли (в "Трактате о подагре" известный в прошлом исследователь Sydenham, сам страдавший этим заболеванием, так описывал свои ощущения во время острого приступа: "Боль как будто то скручивает, то разрывает связки, то кусает и грызет кости, как собака..."; болевой синдром настолько выражен, что невыносимо прикосновение простыни к пораженному суставу (симптом "простыни");
- быстрое нарастание местных симптомов воспаления, достигающее максимума через несколько часов; отек области сустава и гиперемия кожи над ним могут быть столь выраженными, что напоминают флегмону;
- значительное ограничение движений в пораженном суставе;
- полное спонтанное обратное развитие симптомов через 3-7-10 дней.
Существуют два классических подхода к лечению острого приступа подагры. С одной стороны, раннее назначение больших терапевтических доз нестероидных противовоспалительных препаратов (НПВП), с другой — применение колхицина. При этом следует отметить значительное число побочных эффектов при применении колхицина, что резко ограничивает частоту его назначения.
|
Механизм действия |
Препараты |
|
Селективные ЦОГ- 1 ингибиторы |
низкие дозы аспирина |
|
Неселективные ингибиторы ЦОГ- 1 и ЦОГ-2 |
диклофенак, кетопрофен, ибупрофен |
|
Селективные ингибиторы ЦОГ-2 |
целекоксиб, рофекоксиб, мелоксикам |
Важнейшее место в лечении ревматических заболеваний принадлежит НПВП.
Противовоспалительный эффект НПВП обусловлен их способностью ингибировать ЦОГ-2 — прововоспалительный изофермент. Развитие побочных реакций, присущих большинству НПВП, связано с одновременным подавлением физиологического фермента ЦОГ-1. Противовоспалительная и анальгетическая активность НПВП связана с уменьшением продукции простагландинов.
Вместе с тем накапливаются данные о том, что противовоспалительное и анальгетическое действие НПВП объясняется не только подавлением ЦОГ. Предполагают, что НПВП ингибируют активацию и хемотаксис нейтрофилов и уменьшают продукцию токсических кислородных радикалов в стимулированных нейтрофилах, тормозят активность фактора транскрипции NF-kB, ингибируя стимуляцию синтетазы оксида азота.
Показано, что НПВП обеспечивают длительную (включая ночную) аналгезию без развития зависимости, как при применении наркотических анальгетиков. Однако надо отметить, что до настоящего времени применение НПВП не решило проблему борьбы с хроническим болевым синдромом. Это связано, в частности, с тем, что необходимость использования препаратов в течение длительного времени ставит вопрос о поиске эффективного и безопасного НПВП.
Мелоксикам (Мовалис) — новый НПВП, обладающий высокой селективностью в отношении ЦОГ-2, что подтверждено с использованием различных стандартных методов in vitro in vivo и объясняет высокий профиль гастроинтестинальной безопасности. Клиническая эффективность изучена более чем в 230 клинических исследованиях, в которых принимали участие более 30000 пациентов. Международный и российский опыт изучения
Мовалиса показал его высокую эффективность при остеоартрозе, в т.ч. спондилоартрозе при низком числе побочных реакций. Селективное ингибирование ЦОГ-2 позволяет использовать препараты этой группы и при хроническом варианте течения БС.
В отечественных и зарубежных исследованиях были показаны высокая эффективность и безопасность мовалиса, применяемого в таблетках (в суточной дозе 15 мг) при лечении спондилеза (спондилоартроза) с синдромом БС. По данным Д.А. Шеметова эффективность мовалиса составила 80%, безопасность — 88%.
В настоящее время важным является появление первого ЦОГ-2 селективного ингибитора в инъекционной форме, который содержит 15 мг мелоксикама/1,5 мл раствора для глубоких инъекций.
В.В. Алексеев использовал Мовалис в инъекционной форме у 20 больных с люмбоишалгией. Мовалис вводился внутримышечно 15 мг 1 раз в день в течение 3 дней с последующим переходом на оральное применение препарата в дозе 15 мг в сутки в течение 2 недель. Автор показал высокую эффективность инъекционной формы мелоксикама, закрепляемую последующим 2-недельным применением препарата.
Сравнение внутримышечного и перорального применения мелоксикама в общей сложности у 68 здоровых добровольцев и более чем у 800 пациентов, страдающих артритом, люмбаго, показало, что при острых воспалительных ревматических заболеваниях действие мелоксикама при в/м введении начинается быстрее по сравнению с приемом внутрь.
Таким образом, мелоксикам доказал себя эффективным и хорошо переносимым препаратом как при внутримышечных инъекциях, так и при пероральном приеме. Наличие инъекционной формы Мовалиса позволяет использовать принцип ступенчатой терапии болевых синдромов при дегенеративных заболеваниях позвоночника (спондилезе, спондилоартрозе): в остром периоде показано внутримышечное введение мовалиса в суточной дозе 15 мг (в течение 3 дней) с последующим переходом на пероральную терапию Мовалисом в той же дозе в течение 2 недель.
Заключение.
Использование патогенетически обоснованной противовоспалительной терапии болевых синдромов в ревматологии позволяет решить не только проблему боли, но и предотвратить в большинстве случаев рецидив заболевания, развитие функциональных нарушений опорно-двигательного аппарата.
Комментарии
ПРАКТИКА ПЕДИАТРА
