Терапия боли. Диагностика и лечение фибромиалгии
СтатьиОпубликовано в журнале:
«Эффективная фармакотерапия. Неврология», 2010, № 5, с. 6-12
Д.м.н., профессор, А.Б. Данилов
Кафедра нервных болезней ФППО, Первый МГМУ им. И.М. Сеченова
Фибромиалгия - заболевание, которое характеризуется хроническими диффузными болями, сопровождающимися такими симптомами, как повышенная утомляемость, нарушения сна, когнитивные нарушения и приступы депрессии. Характерными для фибромиалгии являются повышенная чувствительность и болезненность в определенных точках тела. Женщины более подвержены этому заболеванию, чем мужчины. Всего около 10 лет назад научная база патогенеза фибромиалгии и других идиопатических болевых нарушений была весьма условна. Однако в течение последних лет достижения в области инструментальной диагностики и генетики привели к значительному прогрессу в понимании фибромиалгии [1].
История
Хотя термин «фибромиалгия» введен сравнительно недавно, это состояние уже давно описано в научной литературе. В 1904 году William Gowers применил термин «фиброзит». Во второй половине XX века одни врачи считали, что фиброзит является типичной причиной развития болей в мышцах, другие полагали, что фиброзит представляет собой следствие «напряжения» или «психогенного ревматизма», а сообщество ревматологов вообще не рассматривало данную патологию. Современная концепция фибромиалгии была создана Smythe и Moldofsky в середине 1970-х годов. Они ввели новый термин «фибромиалгия». Окончание -алгия говорит о том, что это состояние в большей степени обусловлено болевым синдромом, чем воспалением соединительной ткани (-итис). Авторы определили наличие локальной повышенной чувствительности - так называемые болевые точки (tender points), как характерный симптом фибромиалгии. Кроме того, они установили, что у пациентов с фибромиалгией часто наблюдаются нарушения сна.
Следующим этапом исследования заболевания стала разработка диагностических критериев фибромиалгии Американской коллегии ревматологии (АКР), которые были опубликованы в 1990 году. [3]. Согласно этой классификации у больного в анамнезе должны наблюдаться хронические диффузные боли и быть выявлено более 11 из 18 возможных болезненных точек. Существенный прогресс в изучении фибромиалгии был сделан после того, как исследователи пришли к выводу, что это состояние не обусловлено поражением или воспалением периферических тканей. Поэтому все усилия были направлены на изучение центральных механизмов патогенеза. По мнению большинства экспертов, фибромиалгия представляет собой мультисимптомное заболевание, характеризующееся центральными нарушениями восприятия боли.
Этиология
Исследователи установили, что в развитии фибромиалгии важную роль играет наследственность. У родственников первой линии больных с фибромиалгией риск развития фибромиалгии в 8 раз выше по сравнению с общей популяцией. Близнецовые исследования показали, что приблизительно половина риска развития хронической диффузной боли обусловлена генетическими факторами, а другая половина - факторами внешней среды. Как и в случае большинства болезней, имеющих генетическую основу, факторы окружающей среды играют важную роль в «запуске» фибромиалгии и сопутствующей патологии. К факторам, провоцирующим развитие фибромиалгии, относят физические травмы (особенно травмы туловища), некоторые инфекции (например, гепатит С, вирус Эпштэйна -Барр, парвовирус и клещевой боррелиоз), а также эмоциональное напряжение и др. Примечательно, что каждый из перечисленных факторов приводит к развитию хронической диффузной боли или к фибромиалгии приблизительно в 5-10% случаев.
Другими словами, эти факторы сами по себе не являются тем пусковым механизмом, который включает развитие патологии у больных на фоне инфекционного процесса или после травм.
Возможные факторы, запускающие развитие фибромиалгии и сопутствующей патологии:
- периферические болевые синдромы;
- инфекции (парвовирус, вирус Эпштэйна - Барр, клещевой боррелиоз, Q лихорадка);
- физическая травма (например, в дорожно-транспортном происшествии);
- психическое напряжение/дистресс;
- гормональные нарушения (гипотиреоз);
- медикаменты;
- вакцины.
Патогенез и патофизиология
Механизмы, отвечающие за клиническую манифестацию фибромиалгии и связанных с ней расстройств, скорее всего, являются весьма сложными и многофакторными. Существенную роль играет фактор хронического эмоционального стресса. Исследования взаимосвязи между стрессом и развитием фибромиалгии выявляют изменения в гипоталамо-гипофизарно-надпочечниковой системе и вегетативной нервной системе. Исследования фибромиалгии последних двух десятилетий позволили лучше понять патофизиологию боли и процессы восприятия - они показали, что болевой порог зависит от степени дистресса. Многие психологические факторы, такие как сверхнастороженность, мнительность, катастрофизация, внешний локус контроля боли могут играть важную роль в степени выраженности симптомов фибромиалгии. Специальные исследования показали, что у пациентов с фибромиалгией снижена серотонинергическая и норадренергическая активность. Так же было обнаружено, что у пациентов с фибромиалгией наблюдается снижение уровня сывороточного серотонина и его предшественника L-триптофана и снижение основного метаболита серотонина в ликворе (5-гидроксииндол ацетат). В подтверждение этих данных говорит тот факт, что препараты, которые повышают уровни серотонина и норадреналина (трициклические антидепрессанты, дулоксетин, милнаципрам и трамадол), одновременно обладают эффективностью в лечении фибромиалгии. Нейробиологические доказательства того, что фибромиалгия является состоянием с повышенной болевой чувствительностью и нарушениями процессов восприятия, подтверждаются результатами аппаратных методов диагностики: однофотонной эмиссионной компьютерной томографией и функциональной магнитно-резонансной томографией [1,2]. Хотя нарушения сна довольно часто встречаются у пациентов с фибромиалгией, они редко коррелируют с другими симптомами фибромиалгии. Многие клиницисты обнаружили, что выявление и лечение конкретных нарушений сна (например, обструктивное апноэ, повышение сопротивления верхних дыхательных путей или нарушения движения конечностей во время сна) не обязательно приведет к уменьшению основных симптомов фибромиалгии.
Поведенческие и психологические факторы играют определенную роль в развитии клинической картины фибромиалгии. Установлено, что распространенность психиатрических сопутствующих заболеваний у пациентов с фибромиалгией может достигать 30-60%, а частота психических расстройств еще выше. Депрессия и тревожные расстройства -это наиболее распространенные состояния.
Клиническая картина и диагностика
Некоторые врачи считают диагноз фибромиалгии весьма спорным и противоречивым. Другие не видят проблем при постановке диагноза. Разногласия при диагностике фибромиалгии возникают из-за отсутствия четко определенной патологии. Фибромиалгия классифицируется как функциональное нарушение, что подразумевает отсутствие органической патологии. Не существует специфических диагностических лабораторных анализов, рентгенологических или иных критериев данной патологии. Единственный симптом, который может обнаружить врач - повышенная чувствительность или болезненность мягких тканей при пальпации.
В 1990 году Американской коллегией ревматологии были разработаны методические рекомендации по диагностике фибромиалгии - критерии АКР (таблица 1) [3]. Хотя эти критерии не предназначены для использования в клинических условиях, а только в рамках исследований, тем не менее, они обеспечивают более чем 85%-ную точность в дифференциальной диагностике пациентов с фибромиалгией от похожих заболеваний.
Таблица 1. Диагностические критерии и клинические характеристики фибромиалгии (Американская коллегия ревматологии, 1990)
| Критерий АКР | Определение |
| Анамнез диффузной боли (более 3 месяцев) | Боль считается диффузной, если она присутствует в 4 квадрантах тела (слева и справа, выше и ниже пояса). Должна присутствовать боль в осевом скелете (шейный отдел позвоночника, или передняя часть грудной клетки, или грудной отдел позвоночника, или поясница). Боль в плечах и ягодицах рассматривается как боль для каждой пораженной стороны. Радикулит расценивается как боль в нижней части тела |
| Боль в 11 из 18 болезненных точек при пальпации | Затылок: двусторонние, в области затылочных мышц |
| Нижняя часть шеи: билатерально, спереди от С5-С7 | |
| Трапециевидные: билатерально, в средней части верхней границы | |
| Надостные: билатерально, над остью лопатки с медиального края | |
| Второе ребро: билатерально, в районе второго костно-хрящевого сустава немного латеральнее | |
| Латеральный надмыщелок: билатерально, 2 см дистальнее надмыщелков | |
| Ягодичные: билатерально, верхний наружный квадрант ягодиц | |
| Большой вертел: билатерально, кзади от вертлужного бугорка | |
| Колено: билатерально, медиальнее коленного сустава | |
| Клинические симптомы | Описание со слов пациента |
| Повышенная утомляемость | Вялость, отсутствие мотивации, трудности при движении или физической нагрузке |
| Качество жизни | Влияние на способность составлять планы, достигать целей или выполнять задания |
| Общие функции | Снижение повседневной бытовой активности |
| Болезненность | Болезненность при касании |
| Сон | Плохо засыпает, поверхностный сон, вялое пробуждение |
| Нарушение когнитивных функций | Трудности концентрации внимания, заторможенность |
| Ригидность | Скованность по утрам |
| Депрессия/тревожность | Чувство усталости, разочарования, грусть |
Основной симптом фибромиалгии - хроническая диффузная боль, не обусловленная какой-либо патологией скелетно-мышечного аппарата, которая беспокоит пациента не менее 3 месяцев. Боль носит диффузный характер, распространяется по всему телу выше и ниже талии. Обычно пациенты описывают свое состояние как «я чувствую, что у меня болит везде» или «я себя ощущаю постоянно простуженным». Пациенты обычно описывают боль, которая распространяется по всем мышцам, но иногда также отмечают боль и припухлость в суставах. Кроме того, больные часто жалуются на парестезии, онемение, покалывание, жжение, ощущение ползания мурашек по коже, особенно в области ног и рук. У пациентов с фибромиалгией при физикальном обследовании обнаруживается лишь повышенная чувствительность или болезненность в определенных точках тела. Исследование болезненных точек требует опыта. Врач должен знать, где именно пальпировать и с какой силой. Согласно критериям АКР, определено 9 пар болезненных точек (см. рисунок).
Рис. 1. Исследование болезненных точек (tender points)
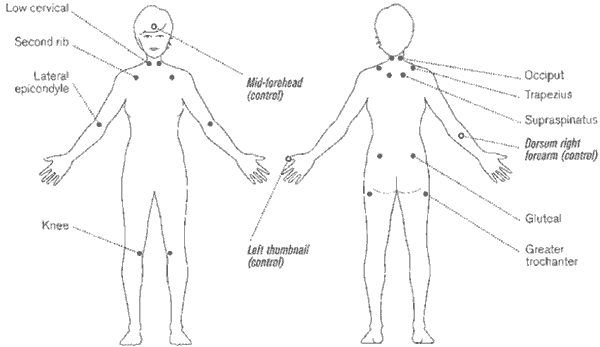
Давление, производимое в этих точках, должно составлять 4 кг/см (давление, при котором белеют ногтевые ложа исследователя). При выполнении пальпации 18 болезненных точек рекомендуется оказывать равномерное давление на парные точки и с тем же усилием пальпировать другие участки тела для сравнения чувствительности. У больных с фибромиалгией в болезненных точках наблюдается повышенная чувствительность по сравнению с другими участками тела. Кроме того, необходимо провести обследование суставов, исключить наличие синовиита и определить чувствительность надсуставных областей. Болезненные точки отражают участки повышенной чувствительности к болевым стимулам, а не являются следствием локального воспаления или поражения тканей. Наличие положительной реакции более чем в 11 из 18 болезненных точек определено диагностическим критерием на основании анализа статистических данных больших популяций больных. Однако не у всех пациентов с фибромиалгией будет отмечаться повышенная чувствительность в более чем 11 точках. Еще раз отметим, что критерии фибромиалгии АКР предназначены для исследовательских целей, а не для постановки диагнозов конкретным больным. Тем не менее обследование болезненных точек считается важной частью изучения функционирования скелетно-мышечной системы у больных с синдромом генерализованной боли. Пальпация мягких тканей и суставов позволяет выявить зоны повышенной чувствительности. Это обследование позволяет исключить синовиит или миозит и является очень важным в диагностике фибромиалгии. Как видно из критериев АКР, фибромиалгия - это не только болевой синдром. Это состояние включает в себя целый комплекс беспокоящих больного симптомов. Наряду с хронической диффузной болью другим типичным симптомом фибромиалгии является повышенная утомляемость. Этот симптом наиболее ярко проявляется при пробуждении, но встречается и во второй половине дня. Незначительная физическая нагрузка способна резко усилить боль и усталость, хотя и длительный отдых и отсутствие активности также могут обострять симптоматику. Так как диффузная боль и повышенная утомляемость могут наблюдаться на начальных этапах гриппа, простуды или при перенапряжении, следует отметить, что для диагностирования фибромиалгии продолжительность этих симптомов должна быть более 3 месяцев.
Пациенты с фибромиалгией по утрам чувствуют скованность в теле и ощущают себя невыспавшимися, даже если спали 8-10 часов. Такие больные обычно спят некрепко, часто просыпаются и трудно засыпают. Обычно больные говорят «неважно, сколько времени я спал, но у меня ощущение, будто меня переехал грузовик». Кроме того, у большинства пациентов наблюдаются когнитивные нарушения и патология настроения. Чаще всего они описывают свои проблемы с концентрацией внимания как «туман в голове». Негативно влияет на самочувствие пациента и множество других клинических симптомов: головная боль (более чем в 50% случаев), головокружение, мышечные спазмы, шум в ушах, судороги ног, синдром беспокойных ног, болезнь Рейно, боль в грудной клетке, пояснице и челюсти. В результате описанных нарушений у пациентов, как правило, снижается качество жизни.
Немедикаментозное лечение
Специально проведенный анализ различных немедикаментозных методов лечения фибромиалгии показал, что достоверной эффективностью обладают два метода - когнитивно-поведенческая терапия и физкультура (таблица 2) [4]. На фоне проведения обоих методов лечения отмечалось стойкое улучшение симптомов фибромиалгии на протяжении 1 года и более.
Таблица 2. Немедикаментозные методы лечения фибромиалгии
| Эффективность лечения | Методы лечения |
| Высокая | Когнитивная поведенческая терапия |
| Обучение пациента | |
| Многопрофильное лечение | |
| Усиление физических нагрузок | |
| Средняя | Гипнотерапия |
| Биологическая обратная связь | |
| Бальнеотерапия | |
| Иглоукалывание | |
| Слабая | Мануальная терапия и массаж |
| Электротерапия |
Медикаментозное лечение
Антидепрессанты. Среди лекарственных препаратов одними из первых для лечения болевого синдрома при фибромиалгии были использованы трициклические антидепрессанты (ТЦА). Было показано, что амитриптилин способен купировать интенсивность болей, укреплять сон и снижать утомляемость больных с фибромиалгией [5]. При этом антидепрессанты из группы селективных ингибиторов обратного захвата серотонина (СИОЗС) (флуоксетин, сертралин, циталопрам, пароксетин) показали низкую эффективность в ходе рандомизированных, плацебо-контролируемых исследований [5].
Ингибиторы обратного захвата серотонина и норадреналина (ИОЗСН) (венлафаксин, дулоксетин, милнаципран) оказались более эффективными, чем СИОЗС. Эти препараты, так же как и ТЦА, ингибируют обратный захват серотонина и норадреналина, однако в отличие от ТЦА практически не влияют на другие рецепторы. Такая избирательность приводит к снижению побочных эффектов и лучшей их переносимости. Данные по венлафаксину говорят о его успешном применении для лечения нейропатической боли и фибромиалгии [6].
В исследованиях с использованием дулоксетина отмечалось более выраженное снижение общего балла по шкале тяжести фибромиалгии (FIQ) [7] и 30%-ное снижение боли у 54% принимавших препарат по сравнению с 33% из группы плацебо [8, 9]. Наиболее частыми нежелательными явлениями были: тошнота (29,3%), головная боль (20,0%), сухость в рту (18,2%), инсомния (14,5%), повышенная утомляемость (13,5%), запор (14,5%), диарея (11,6%) и головокружение (11,0%). Дулоксетин утвержден FDA в качестве средства из группы ИОЗСН для лечения большого депрессивного расстройства, нейропатической боли при сахарном диабете и фибромиалгии.
Милнаципран, который широко используется в качестве антидепрессанта, также утвержден FDA для лечения фибромиалгии. В ходе 12-недельного рандоминизированного клинического исследования 125 пациентов с фибромиалгией получали либо милнаципран 1 или 2 раза в день (в дозах до 200 мг/ сут.), либо плацебо (10). Достичь 50%-ного снижения боли удалось у 37% пациентов с фибромиалгией на фоне двукратного приема, у 22% -на фоне однократного приема и у 14% - в группе плацебо. Статистическое преимущество перед плацебо показал только милнаципран по схеме 2 раза в день. Сообщалось лишь о незначительных побочных эффектах. В ходе 27-недельного исследования применения милнаципрана у 888 пациентов с фибромиалгией у 56% интенсивность боли уменьшилась не менее чем на 30%, тогда как в группе плацебо таких случаев было 40% [11]. Побочные эффекты обычно были легкими, чаще всего наблюдались тошнота и головная боль.
Несмотря на то что многие хронические болевые синдромы, включая фибромиалгию, сопровождаются депрессиями, некоторые исследования показали, что анальгетическая активность антидепрессантов не зависит от их влияния на эмоциональный статус больных [7-11]. Недавний мета-анализ результатов 18 РКИ подтвердил, что антидепрессанты могут снизить интенсивность боли при фибромиалгии, уменьшить депрессию, утомляемость, восстановить сон и повысить качество жизни [5]. Антиконвульсанты. Прегабалин, лиганд а2-а кальциевых каналов, утвержден для лечения нейропатической боли и был первым препаратом, утвержденным FDA для лечения фибромиалгии.
Прегабалин (Лирика) является первым и пока единственным препаратом в России, официально зарегистрированным для лечения фибромиалгии. Прегабалин связывается с α2-σ участком потенциалозависимых кальциевых каналов в ЦНС. Вследствие уменьшения притока кальция внутрь нейронов снижается высвобождение субстанции Р, глутамата и норадреналина, обеспечивая анальгезирующее и анксиолитическое (противотревожное) действие прегабалина. Активность этого препарата ограничена нейронами и не влияет на сосудистые кальциевые каналы. В ходе крупного РКИ с участием 528 пациентов с фибромиалгией Прегабалин показал значительное снижение балла боли, повышал качество сна, снижал утомляемость и улучшал общее самочувствие [12]. Участники исследования получали плацебо или одну из доз прегабалина (150, 300 или 450 мг/ сут.) в течение 8 недель. У всех пациентов, принимавших препарат, наблюдалось улучшение в течение 2 недель, которое сохранялось вплоть до окончания исследования. Лечение Прегабалином приводило к среднему, но статистически значимому снижению боли в зависимости от дозы препарата, улучшению сна и снижению утомляемости. Нежелательные явления встречались достаточно часто, но были легкими и кратковременными: головокружение (49%), сонливость (28%), сухость во рту (13%), периферические отеки (11%) и увеличение веса (7%). В последующем 6-месячном плацебо-контролируемом исследовании участвовали 566 пациентов с фибромиалгией, завершивших 6-недельное открытое исследование и ответивших на лечение (респондеры) [13]. Проводилась монотерапия Прегабалином в дозах 300, 450 или 600 мг/день (2 раза в сутки). Главная цель этого исследования заключалась в оценке продолжительности эффекта терапии Прегабалином по сравнению с плацебо при лечении болевого синдрома при фибромиалгии у пациентов, ответивших на Прегабалин. Кроме того, оценивалась эффективность Прегабалина по сравнению с плацебо по обезболивающему эффекту, общему самочувствию пациентов, лечению расстройств сна, утомляемости и безопасности. В результате показано, что ответная реакция на лечение Прегабалином является протяженной во времени. Время до снижения терапевтического ответа у лиц, получавших плацебо, было значительно короче, чем у принимавших Прегабалин. В дозах 300, 450 и 600 мг/день Прегабалин показал превосходство над плацебо по времени до утраты ответа на лечение. Прегабалин при длительной терапии приводил к более позднему ухудшению таких параметров, как нарушение сна, усталость и общее самочувствие пациента.
В двух других крупных рандомизированных клинических исследованиях, где лечение продолжалось 13-14 недель показано, что монотерапия Прегабалином была эффективна для уменьшения интенсивности боли при фибромиалгии в дозировках 300, 450 и 600 мг/день [14, 15]. Эффект наступал быстро и сохранялся при продолжении лечения. Кроме того, терапия Прегабалином приводила к значительному и стабильному улучшению показателей самооценки состояния пациента по всем дозам в обоих исследованиях, а в одном из исследований - к значительному уменьшению тяжести фибромиалгии при приеме 450 и 600 мг/день. Отмечено улучшение качественных и количественных характеристик сна. Наконец, эффективность Прегабалина в лечении фибромиалгии оценивалась в ходе мета-анализа результатов 6 РКИ, в которых приняло участие более 2000 пациентов с фибромиалгией [16,17]. Этот анализ показал, что Прегабалин вызывал снижение боли при фибромиалгии, улучшал сон и повышал качество жизни, но не влиял на тяжесть депрессивного настроения. Кроме того, у пациентов, получавших Прегабалин, отмечалось снижение утомляемости и тревожности.
Габапентин, чьи фармакологические свойства сходны с Прегабалином, применяли в ходе 12-не-дельного рандомизированного клинического исследования с участием 150 пациентов с фибромиалгией [18]. В группе Габапентина отмечалось достоверное снижение среднего балла интенсивности боли, чем в группе плацебо. Кроме того, Габапентин значительно улучшал балл по шкале тяжести фибромиалгии (FIQ), шкале самостоятельной оценки пациентом своего состояния (PGIC) и по шкале оценки качества сна. По сравнению с плацебо Габапентин приводил к значительному повышению частоты встречаемости седативного эффекта, дурноты и головокружения.
Миорелаксанты. В настоящее время врачи используют в лечении фибромиалгии миорелаксанты (циклобензаприн, тизанидин), несмотря на отсутствие результатов соответствующих клинических исследований [19, 20]. Препарат Тизанидин зарегистрирован FDA как миорелаксант для купирования спастичности при рассеянном склерозе и нарушениях мозгового кровообращения. Он относится к группе агонистов а2-адренергических рецепторов. В исследовании Тизанидина при фибромиалгии (4-24 мг/сут.) показано снижение концентрации нейроаминов и субстанции Р в цереброспинальной жидкости [20]. Трамадол - анальгетик центрального действия, который связывается с μ-опиоидными рецепторами и ингибирует обратный захват норадреналина и серотонина. Комбинация парацетамола (ацетаминофен) с трамадолом в отношении 8:1 показала синергизм обоих препаратов в условиях доклинических моделей боли. В ходе 13-недельного мультицентрового рандомизированного клинического исследования Трамадол / парацетамол в дозах 37,5 мг / 325 мг купировали боль при фибромиалгии более эффективно, чем плацебо [21]. Все нежелательные явления, зарегистрированные в ходе этого исследования (транзиторные и несерьезные нежелательные явления), представляли собой хорошо известные осложнения трамадола: головокружение/вертиго, тошнота, рвота, запор, сонливость, головная боль и слабость.
Бензодиазепины. Эффективность бензодиазепинов в лечении фибромиалгии до конца не изучена. Многие исследования дали противоречивые результаты. Например, бензодиазепины, включая алпразолам (0,5-3,0 мг перед сном), не показали преимущество перед плацебо для лечения боли при фибромиалгии, но клоназепам достаточно эффективно купировал болевой синдром височно-нижнечелюстного сустава, который часто наблюдается при фибромиалгии [22, 23]. Кроме того, этот препарат достаточно эффективно купировал синдром беспокойных ног, который является частой причиной беспокойного и прерывистого сна у пациентов с фибромиалгией.
Местные анестетики. Системное применение лидокаина применялось для лечения пациентов с фибромиалгией: однократные и курсовые инфузии лидокаина в дозах 5-7 мг/кг приводили к достаточно заметному снижению боли у пациентов с фибромиалгией [24]. В ходе недавнего рандомизированного клинического исследования с участием пациентов с фибромиалгией выполняли инъекции лидокаина 50 мг в болевую точку в области трапециевидной мышцы. В результате было замечено не только локальное снижение боли в месте инъекции, но и общий анальгезирующий эффект [25]. Это исследование показало важную роль периферических тканей в развитии гипералгезии при фибромиалгии и доказало возможность клинического применения локальных инъекций анестетиков для купирования боли при фибромиалгии.
Заключение
Таким образом, сегодня существуют четыре основных направления в лечении фибромиалгии (таблица 3):
- уменьшение периферической боли, в частности боли в мышцах;
- профилактика центральной сенситизации;
- нормализация нарушений сна;
- лечение сопутствующей патологии, в частности депрессии.
Таблица 3. Рекомендации по медикаментозному лечению синдрома фибромиалгии
| Стратегия | Лечение |
| 1. Уменьшение боли периферических тканей | Местные анестетики |
| 2. Купирование и/или профилактика развития центральной сенситизации | Антиконвульсанты |
| Антидепрессанты | |
| 3. Коррекция нарушений сна | Агонисты ГАМК |
| 4. Лечение аффективных расстройств (депрессии) | Антидепрессанты |
Первый подход в большей степени направлен на купирование острой боли при фибромиалгии и включает в себя применение физиотерапии, миорелаксантов, мышечные инъекции и анальгетики. Центральная сенситизация успешно купируется когнитивно-поведенческой терапией, коррекцией сна, антидепрессантами и антиконвульсантами. Нарушения сна корректируются снижением стрессового воздействия, аэробными физическими нагрузками и агонистами ГАМК. Медикаментозная и поведенческая терапия вторичного болевого аффекта (тревожность, депрессия, страх) являются одними из самых перспективных лечебных стратегий при фибромиалгии. Хотя любые комбинации этих подходов могут быть весьма полезными для пациентов с фибромиалгией, только сравнительные исследования могут дать достоверные данные об эффективности того или иного метода лечения.


