Длительное лечение низкими дозами макролидов при хроническом синусите: механизмы действия в ракурсе рекрутирования нейтрофилов
Статьи Опубликовано в журнале:Current Drug Targets - Inflammation & Allergy, 2002, 1, 117-126 Hideaki Suzuki Department of Otolaryngology, Sendai National Hospital, Sendai, Japan
Katsuhisa Ikeda Department of Otolaryngology, Tohoku University School of Medicine, Sendai, Japan
1. ВВЕДЕНИЕ
Хронический синусит - это воспаление слизистых оболочек параназальных синусов длительностью более 3 месяцев [1,2]. Обычные жалобы - на гнойное отделяемое из носа, заложенность, постназальный затек, гипо- и аносмию, иногда - на лицевую и головную боль. К хроническому синуситу предрасполагают аллергические и инфекционные процессы, например, предшествующее респираторное заболевание. Ремиссии в ответ на антибиотикотерапию обычно частичные и недолгие, очередные обострения склонны к более длительному и тяжелому течению.
Персистирующее гнойное отделяемое из носа и синусов со значительным содержанием нейтрофилов является основным симптомом. В данном исследовании проясняется механизм вовлечения и роль нейтрофилов в этиопатогенезе хронического синусита.
2. МЕХАНИЗМ РЕКРУТИРОВАНИЯ НЕЙТРОФИЛОВ ПРИ ХРОНИЧЕСКОМ СИНУСИТЕ
В пораженной слизистой оболочке носа и синусов, а также секрете содержится большое число воспалительных клеток, в отличие от здоровой [3-5], причем экссудат содержит преимущественно нейтрофилы [3,4,6], в то время как клетки слизистой - преимущественно моноциты и эозинофилы [3-5,7]. Следовательно, нейтрофилы мигрируют из клеток слизистой в экссудат. Миграция происходит в 4 этапа: (1) движение к эндотелию, (2) адгезия к эндотелию, (3) трансэндотелиальная миграция (4) миграция. Процесс движения нейтрофила к эндотелию регулируется E-селектином [8], а процессы адгезии и миграции - межклеточной адгезивной молекулой-1 (intercellular adhesion molecule-1 - ICAM-1) [8], кроме этого, в процессе участвуют другие факторы хемотаксиса.
Слизистая оболочка больных хроническим синуситом экспрессирует оба фактора - Е-селектин и ICAM-1 [9-11]. Известно, что такие цитокины как (IL)-1b и фактор некроза опухолей-α (ФНО-α) усиливают секрецию Е-селектина и ICAM-1 в эндотелиальных клетках, включая клетки сосудов слизистой носа [10,12-14]. Показано, что после стимуляции эндотелия слизистой супернатантом центрифугированного отделяемого из носа больных хроническим синуситом адгезия нейтрофилов к этому эндотелию резко возрастает [15], поскольку это отделяемое содержит значительные количества IL-1b, а индукция адгезии нейтрализуется после введения анти-IL-1b антител [15].
Лейкотриен IL-1 секретируют многие типы клеток [16]: моноциты, макрофаги, гладкомышечные и эндотелиальные клетки сосудов, астроциты, микро- и мароглия, кератиноциты, клетки Лангерганса, дендритные клетки, мезангиальные клетки почек, фибробласты, нейтрофилы, хондроциты, эпителий роговицы и вилочковой железы, норадренергические нейроны и пр. В синусах IL-1b экспрессируется преимущественно инфильтрированными полиморфонуклеарами и частично - мононуклеарами [10]. Вышеперечисленное позволяет предположить следующий механизм обратной связи рекрутирования нейтрофилов (Рисунок (1)): На начальной стадии заболевания IL-1b секретируется моноцитами, макрофагами и фибробластами, стимулируя экспрессию Е-селектина и ICAM-1 эндотелием сосудов слизистой. Эти индукторы адгезии стимулируют, в свою очередь, трансмиграцию нейтрофилов за пределы сосудов, нейтрофилы секретируют IL-1b, усиливающий экспрессию Е-селектина и ICAM-1, что усиливает нейтрофильную инфильтрацию. IL-1b индуцирует также экспрессию ICAM-1 фибробластами [17], что не может не способствовать хронизации воспаления [18]. Недостаток описанного механизма в том, что Е-селектину и ICAM-1 в равной мере присуща афинность к эозинофилам и лимфоцитам [19,20]. Следовательно, для объяснения феномена рекрутирования нейтрофилов требуется другой механизм.
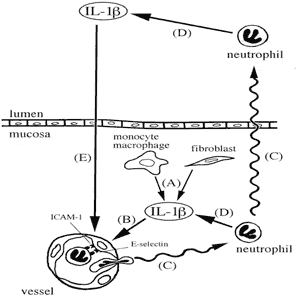
Известно, что провоспалительные клетки мигрируют по градиенту концентрации специфических хемоаттрактантов. Для нейтрофилов таковыми являются метаболиты арахидоновой кислоты, такие как лейкотриен B4 и активатор тромбоцитов, C3a и C5a фрагменты комплемента, бактериальные олигопептиды, С-Х-С хемокины и др. Индукция хемотаксиса нейтрофилов всеми перечисленными факторами верифицирована in vitro, однако не ясна до конца in vivo.
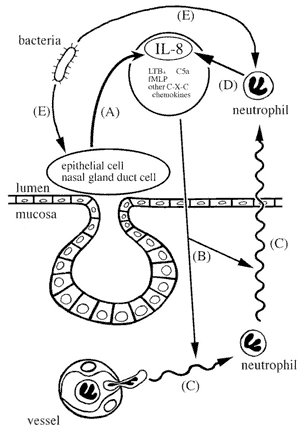
IL-8 - провоспалительный цитокин и мощный хемоаттрактант для нейтрофилов, индуцирующий их дегрануляцию, дыхательный взрыв, адгезию, изменение формы клетки, мобилизацию Ca2+и нарастание фракции CD11b/CD18 [21,22]. Этот цитокин участвует в патогенезе множества воспалительных заболеваний, протекающих с нейтрофильной инфильтрацией, таких как бронхоэктазия [23], диффузный панбронхиолит [24], кистозный фиброз [23], ревматоидный артрит [25-27], псориаз [28-31], язвенный колит [32-34] и болезнь Крона [33,34]. Значительное количество IL-8 обнаруживается и в слизистой синусов у больных хроническим синуситом [4,35], в частности, в клетках протоков желез, эпителиальных клетках и полиморфонуклеарах экссудата [4]. Кроме этого, большое количество IL-8 обнаруживается в отделяемом из носа больных хроническим синуситом [4,36], что подтверждено исследованиями in vitro [6,36-38]. Эти наблюдения позволяют предложить другой механизм рекрутирования нейтрофилов в воспалительный процесс (см. Рисунок (2)). В начальной стадии заболевания вирусная или бактериальная инфекция провоцирует секрецию IL-8 и других хемоаттрактантов нейтрофилов в синусовый экссудат. IL-8 продуцируется преимущественно эпителиальными клетками и клетками протоков желез, их апикальной частью (как в мезотелии [39]), создавая градиент хемотаксиса. Хемоаттрактанты обеспечивают выход нейтрофилов из клеток слизистой в экссудат, где нейтрофилы начинают секретировать IL-8, привлекая выход новых нейтрофилов из клеток. Бактерии и их компоненты также стимулируют выработку IL-8 нейтрофилами, эпителиальными клетками и клетками протоков носовых желез [37,38,40,41].
Нейтрофилы в составе секрета в силу механизма обратной связи высвобождают протеазы и супероксиды с повреждением эпителия и нарушением его мукоцилиарной функции [42-44], что, в свою очередь, приводит к нарушению оттока секрета из полости синусов. Воспаление затягивается и переходит в хроническое.
3. ДЛИТЕЛЬНОЕ ЛЕЧЕНИЕ НИЗКИМИ ДОЗАМИ МАКРОЛИДОВ
Макролиды используются в клинической практике с 1950- х годов, а в 80-е длительную терапию низкими дозами стали применять для лечения диффузного панбронхиолита [45,46], часто ассоциирующегося с хроническим синуситом (т.н., синобронхиальный синдром). Оба заболевания имеют сходные черты, как-то, сопровождаются утолщением слизистой [47,48] и персистирущим гнойным экссудатом с большим содержанием нейтрофилов [24,49].Кроме этого, IL-8- ассоциированный механизм рекрутирования нейтрофилов (Рис. (2)) лежит и в патогенезе диффузного панбронхиолита[41]. Эффективность лечения синобронхиального синдрома макролидами была показана еще в начале 90-х гг. [50], а чуть позже - и лечения хронического синусита [36,51-55]. Длительное лечение низкими дозами макролидов нивелирует клинические симптомы [50,51,53], улучшает дренажную функцию слизистой [50] и аэрацию синусов [54], сокращает размеры полипов [52,55], а также снижает концентрацию IL-8 [36,54,55], числа нейтрофилов [36,54] и количество секрета у больных хроническим синуситом. Больным хроническим синуситом назначают низкие суточные дозы пероральных макролидов с 14-членным лактоновым кольцом (400-600 мг эритромицина, 200-400 мг кларитромицина или 150-300 мг рокситромицина) в течение 3-6 месяцев, а больным диффузным панбронхиолитом - в течение 6 месяцев - нескольких лет.
Множество фактов из практики лечения респираторных инфекций свидетельствуют, что действие макролидов не ограничивается бактерицидным. Максимальные концентрации эритромицина в сыворотке и мокроте при лечении низкими дозами не достигали значений МПК для клинически патогенных бактерий [56]. Более того, у больных панбронхиолитом часто обнаруживают резистентные к макролидам Pseudomonas aeruginosa [49,56,57]. Неэффективность 16-членных макролидов при диффузном панбронхиолите в контраст эффективности 14-членных [58] подразумевает наличие у макролидов других, помимо антибактериального, механизмов действия. Известно, что 14- (но не 16) членные макролиды ковалентно связываются с изоферментом Р-450 цитохрома, формируя неактивный комплекс [59,60]. Предположительно, разную реактивность молекулам задает разная стереохимическая конфигурация сахаров, прикрепленных к лактоновому кольцу [59,60]. Поскольку изофермент Р-450 участвует в метаболизме глюкокортикоидов, его инактивация приводит к повышению уровня эндогенных глюкокортикоидов [61]. Подобный "стероид-спаринговый" эффект может отчасти объяснить противовоспалительное и иммуномодулирующее действие 14-членных макролидов [62].
В инвитровых исследованиях были продемонстрированы моделирующие эффекты макролидов в отношении иммунокомпетентных клеток, провоспалительных клеток и респираторного эпителия, Таблица 1, в большинстве - противовоспалительные.
Макролиды модулируют процессы пролиферации [63], дифференциации [64], фагоцитоза [65] и продукции цитокинов [66-70] в моноцитах/макрофагах, подавляют пролиферацию [71,72], продукцию цитокинов [71-73] и активацию фактора транскрипции [73] в лимфоцитах, а также влияют на подвижность [49,58,74-77], процессы фагоцитоза [65], стабильность мембран [78], продукцию цитокинов [6,79,80] и экспрессию адгезинов [80-82] в нейтрофилах. Макролиды подавляют продукцию IL-8 эозинофилами [83], а также подавляют пролиферацию [84], продукцию цитокинов [85], экспрессию адгезинов [17,85] и активацию фактора транскрипции [17] в фибробластах. Кроме этого, показаны разнообразные противовоспалительные эффекты макролидов в отношении респираторного эпителия. Макролиды улучшаю подвижность ресничек [86], подавляют секрецию ионов и слизи эпителиальными клетками [87,88], подавляют адгезию бактерий к эпителию слизистой оболочки носа [89], снижают продукцию цитокинов [17,36,38,90-94], экспрессию адгезинов [90,95] и активацию факторов транскрипции [17,93,94]. В исследованиях in vivo показано подавление процессов нейтрофильной инфильтрации в локусах воспаления в верхних и нижних дыхательных путях. Макролиды снижают количество нейтрофилов в бронхо-альвеолярном лаваже больных ДПБ [49,96] и назальном секрете больных хроническим синуситом [36,54].
Макролиды влияют на продукцию IL-1b и адгезию. Эритромицин блокирует высвобождение растворимого ICAM-1 эпителием бронхов после индукции эндотоксином Haemophilus influenzae [90]. Кларитромицин подавляет продукцию ICAM-1 и секрецию IL-1b синовиоцитами [85]. Кларитромицин и рокситромицин подавляют продукцию IL-1b периферическим мононуклеарами [69,72]. Кларитромицин также подавляет экспрессию IL-1b, mРНК и ICAM-1 эпителием и фибробластами слизистой носа [17].Длительное лечение макролидами снижает содержание IL-1b в бронхоальвеолярном лаваже больных ДПБ [97].
Наиболее полная информация накоплена о влиянии макролидов у больных хроническим синуситом на систему IL-8. Макролиды подавляют экспрессию mРНК IL-8 в клетках респираторного эпителия [91,93,94], подавляют продукцию IL-8 моноцитами/макрофагами [68], лимфоцитами [73], нейтрофилами [6,79,80], эозинофилами [83], фибробластами [85] и клетками эпителия дыхательных путей [36,38,90-94]. Показано, что макролиды подавляют секрецию IL-8 в эпителии слизистой носа [36,38] и в экссудативных клетках отделяемого из носа [6,36,54,55]. Т.о., макролиды блокируют механизм положительной обратной связи между IL-8 и рекрутированием нейтрофилов. Значительно меньше изысканий подтверждают блокирование макролидами системы IL-1b, также причастной к рекрутированию нейтрофилов. Имеются сведения о прямом влиянии макролидов на подвижность нейтрофилов [49,58,74-76], однако по-прежнему неясно стимулирование это или подавление [77].
4. МАКРОЛИДЫ: ОГРАНИЧЕНИЯ И ПЕРСПЕКТИВЫ ПРИМЕНЕНИЯ
Хотя клиническая эффективность макролидов при хроническом синусите показана во множестве исследований [36,50-55], ни одно из них не было плацебо-контролированным [98]. Поэтому необходимость в рандомизированном двойном слепом плацебо-контролированном исследовании очевидна.
Показана вариабельность эффективности макролидов, в частности, их низкая эффективность у больных аллергическим риносинуситом, т.е. в условиях повышенного содержания IgE и эозинофилов в периферической крови, слизистой носа и назальном секрете [99]. Таким пациентам требуется дополнительное лечение антигистаминными препаратами, местными и системными кортикостероидами. Макролиды малоэффективны при значительной обструкции (отеке слизистой) сино-назального соустья с нарушением дренажа, обычно корригируемого хирургическим путем. Кроме этого, отдаленные исходы длительной терапии макролидами изучены мало.
Макролиды рекомендуются для стандартной терапии неаллергического хронического синусита у детей и взрослых, диффузного панбронхиолита ввиду клинической эффективности, простоты применения и хороших показателей комплайнса, а также минимальных побочных эффектов. При длительном лечении рекомендуется мониторинг микрофлоры для своевременного выявления резистентных штаммов.
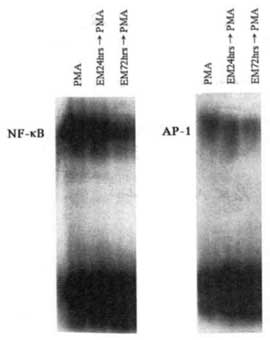
Поскольку макролиды вмешиваются на нескольких уровнях процесса рекрутирования нейтрофилов, а вовлеченные типы клеток несут множество функций (Таблица 1), уместно предположить, что макролиды регулируют внутриклеточные сигнальные системы в целом. Показано, что макролиды подавляют активацию факторов транскрипции ядерного фактора-kB (NF- kappaB) и активатор-протеина-1 в эпителии бронхов и клеточных культурах (Рисунок (3)) [73,93,94], а также в эпителии и фибробластах слизистой носа [17]. Эти факторы стимулируют транскрипцию генов, ответственных за продукцию многих цитокинов, хемокинов, ферментов и адгезинов, вовлеченных в хронический воспалительный процесс [100,101]. Поэтому, вероятнее всего, противовоспалительное действие макролидов обусловлено именно ингибированием указанных факторов транскрипции.
Т.о., дальнейшее изучение механизма действия макролидов на молекулярном уровне позволит в будущем разработать более безопасные и эффективные препараты для лечения хронического синусита.
Сокращения
ICAM-1 - межклеточная адгезивная молекула-1
ФНО- α - фактор некроза опухолей-α (TNF- α)
ДПБ - диффузный панбронхиолит
ГМ-КСФ - гранулоцит-макрофаг колониестимулирующий фактор
NF-kB - ядерный фактор каппа В
[1] Shapiro, G.G.; Rachelefsky, G.S. J. Allergy Clin. Immunol., 1992, 90, 417.
[2] Lanza, D.C.; Kennedy, D.W. Otolaryngol. Head Neck Surg., 1997, 117, S1.
[3] Demoly, P.; Crampette, L.; Mondain, M.; Campbell, A.M.; Lequeux, N.; Enander, I.; Schwartz, L.B.; Guerrier, B.; Michel, F.B.; Bousquet, J. J. Allergy Clin. Immunol., 1994, 94, 95.
[4] Suzuki, H.; Takahashi, Y.; Wataya, H.; Ikeda, K.; Nakabayashi, S.; Shimomura, A.; Takasaka, T. J. Allergy Clin. Immunol., 1996, 98, 659.
[5] Suzuki, H.; Goto, S.; Ikeda, K.; Oshima, T.; Furukawa, M.; Takasaka, T. Eur. Respir. J., 1999, 13, 1008.
[6] Suzuki, H.; Asada, Y.; Ikeda, K.; Oshima, T.; Takasaka, T. Laryngoscope, 1999, 109, 407.
[7] Hamilos, D.L.; Leung D.Y.M.; Wood, R.; Cunningham, L.; Bean, D.K.; Yasruel, Z.; Schotman, E.; Hamid, Q. J. Allergy Clin. Immunol., 1995, 96, 537.
[8] Bently, A.M.; Durham, S.R.; Robinson, D.S.; Menz, G.; Storz, C.; Cromwell, O.; Kay, A.B.; Wardlaw, A.J. J. Allergy Clin. Immunol., 1993, 92, 857.
[9] Lund, V.J.; Henderson, B.; Song, Y. Acta Otolaryngol., 1993, 113, 540
[10] Tokushige, E.; Itoh, K.; Ushikai, M.; Katahira, S.; Fukuda, K. Laryngoscope, 1994, 104, 1245.
[11] Shimomura, A.; Ikeda, K.; Suzuki, H.; Nakabayashi, S.; Oshima, T.; Furukawa, M.; Takasaka, T.; Ando, N.; Ohtani, H.; Nagura, H. Laryngoscope, 1997, 107, 1519.
[12] Bevilacqua, M.P.; Stengelin, S.; Gimbrone, Jr., M.A.; Seed, B. Science, 1989, 243, 1160.
[13] Bochner, B.S.; Luscinskas, F.W.; Gimbrone, Jr., M.A.; Newman, W.; Sterbinsky, S.A.; Derse-Anthony, C.P.; Klunk, D.; Schleimer, R.P. J. Exp. Med., 1991, 173, 1553.
[14] Yamamoto, Y.; Ikeda, K.; Watanabe, M.; Shimomura, A.; Suzuki, H.; Oshima, T.; Imamura, Y.; Ohuchi, K.; Takasaka, T. Int. Arch. Allergy Immunol., 1998, 117, 68.
[15] Itoh, K.; Katahira, S.; Matsuzaki, T.; Ohyama, M.; Fukuda, K. Acta Otolaryngol., 1992, 112, 882.
[16] di Giovine, F.S.; Duff, G.W. Immunol. Today, 1990, 11, 13.
[17] Miyanohara, T.; Ushikai, M.; Matsune, S.; Ueno, K.; Katahira, S.; Kurono, Y. Laryngoscope, 2000, 110, 126.
[18] Murakami, S.; Okada, H. Crit. Rev. Oral Biol. Med., 1997, 8, 40.
[19] Resnick, M.B.; Weller, P.F. Am. J. Respir. Cell Mol. Biol., 1993, 8, 349.
[20] Nakajima, H.; Sano, H.; Nishimura, T.; Yoshida, S.; Iwamoto, I. J. Exp. Med., 1994, 179, 1145.
[21] Mukaida, N.; Shiroo, M.; Matsushima K. J. Immunol., 1989, 143, 1366.
[22] Yuo, A.; Kitagawa, S.; Kasahara, T.; Matsushima, K.; Saito, M.; Takaku, F. Blood, 1991, 78, 2708.
[23] Richman-Eisenstat, J.B.; Jorens, P.G.; Hebert, C.A.; Ueki, I.; Nadel, J.A. Am. J. Physiol., 1993, 264, L413.
[24] Koga, T. Kurume Med. J., 1993, 40, 139.
[25] Brennan, F.M.; Zachariae, C.O.C.; Chantry, D,; Larsen, C.G.; Turner, M.; Maini, R.N.; Matsushima, K.; Feldmann, M. Eur. J. Immunol., 1990, 20, 2141.
[26] Piechl, P.; Ceska, M.; Effenberger, F.; Haberhauer, G.; Broell, H.; Lindley, I.J.D. Scand. J. Immunol., 1991, 34, 333.
[27] Seitz, M.; Dewald, B.; Gerber, N.; Baggiolini, M. J. Clin. Invest., 1991, 87, 463.
[28] Camp, R.D.R.; Fincham, N.J.; Cunningham, F.M.; Greaves, M.W.; Morris, J.; Chu, A. J. Immunol., 1986, 137, 3469.
[29] Fincham, N.J.; Camp, R.D.R.; Gearing, A.J.H.; Bird, C.R.; Cunningham, F.M. J. Immunol., 1988, 140, 4294.
[30] Nickoloff, B.J.; Karabin, G.D.; Barker, J.N.W.N.; Griffiths, C.E.; Sarma, V.; Mitra, R.S.; Elder, J.T.; Kunkel, S.L.; Dixit, V.M. Am. J. Pathol., 1991, 138, 129.
[31] Takematsu, H.; Tagami, H. Arch. Dermatol., 1993, 129, 74
[32] Raab, Y.; Gerdin, B.; Ahlstedt, S.; Hallgren, R. Gut, 1993, 34, 1203.
[33] Mazzucchelli, L.; Hauser, C.; Zgraggen, K.; Wagner, H.; Hess, M.; Laissue, J.A.; Mueller, C. Am. J. Pathol., 1994, 144, 997.
[34] Mitsuyama, K.; Toyonaga, A.; Sasaki, E.; Watanabe, K.; Tateishi, H.; Nishiyama, T.; Saiki, T.; Ikeda, H.; Tsuruta, O.; Tanikawa, K. Clin. Exp. Immunol., 1994, 96, 432.
[35] Takeuchi, K.; Yuta, A.; Sakakura, Y. Am. J. Otolaryngol., 1995, 16, 98.
[36] Fujita, K.; Shimizu, T.; Majima, Y.; Sakakura, Y. Eur. Arch. Otorhinolaryngol., 2000, 257, 199.
[37] Kenney, J.S.; Baker, C.; Welch, M.R.; Altman, L.C. J. Allergy Clin. Immunol., 1994, 93, 1060.
[38] Suzuki, H.; Shimomura, A.; Ikeda, K.; Furukawa, M.; Oshima, T.; Takasaka, T. Laryngoscope, 1997, 107, 1661.
[39] Zeillemaker, A.M.; Mul, F.P.J.; Hoynck van Papendrecht, A.A.G.M.; Kuijpers, T.W.; Roos, D.; Leguit P.; Verbrugh, H.A. Immunology, 1995, 84, 227.
[40] Fujishima, S.; Hoffman, A.R.; Vu, T.; Kim, K.J.; Zheng, H.; Daniel, D.; Kim, Y.; Wallace, E.F.; Larrick, J.W.; Raffin, T.A. J. Cell Physiol., 1993, 154, 478.
[41] Inoue, H.; Massion, P.P.; Ueki, I.F.; Grattan, K.M.; Hara, M.; Dohrmann, A.F.; Chan, B.; Lausier, J.A.; Golden, J.A.; Nadel, J.A. Am. J. Respir. Cell Mol. Biol., 1994, 11, 651.
[42] Takasaka, T.; Sato, M.; Onodera, A. Ann. Otol. Rhinol. Laryngol., 1980, 89, 37.
[43] Ohashi, Y.; Nakai, Y. Acta Otolaryngol., 1983, Suppl. 397, 3.
[44] Ohashi, Y.; Nakai, Y. Acta Otolaryngol., 1983, Suppl. 397, 11.
[45] Kudoh, S.; Uetake, T.; Hirayama, M.; Kimura, H. J. Jpn. Bronchoesophagol. Soc., 1987, 38, 193.
[46] Kudoh, S.; Azuma, A.; Yamamoto, M.; Izumi, T.; Ando, M. Am. J. Respir. Crit. Care Med., 1998, 157, 1829.
[47] Mukae, H.; Hirota, M.; Kohno, S.; Komori, K.; Fukushima, K.; Hiratani, K.; Kadota, J.-I.; Hara, K. Am. Rev. Respir. Dis., 1993, 148, 744.
[48] Sugiyama, Y. Clin. Chest Med., 1993, 14, 765.
[49] Kadota, J.-I.; Sakito, O.; Kohno, S.; Sawa, H.; Mukae, H.; Oda, H.; Kawakami, K.; Fukushima, K.; Hiratani, K.; Hara, K. Am. Rev. Respir. Dis., 1993, 147, 153.
[50] Iino, Y.; Sugita, K.; Toriyama, M.; Kudo, K. Arch. Otolaryngol. Head Neck Surg., 1993, 119, 648.
[51] Hashiba, M.; Baba, S. Acta Otolaryngol., 1996, Suppl. 525, 73.
[52] Ichimura, K.; Shimazaki, Y.; Ishibashi, T.; Higo, R. Auris Nasus Larynx, 1996, 23, 48
[53] Kimura, N.; Nishioka, K.; Nishizaki, K.; Ogawa, T.; Naitou, Y.; Masuda, Y. Acta Med. Okayama, 1997, 51, 33.
[54] Suzuki, H.; Shimomura, A.; Ikeda, K.; Oshima, T.; Takasaka, T. Tohoku J. Exp. Med., 1997, 182, 115.
[55] Yamada, T.; Fujieda, S.; Mori, S.; Yamamoto, H.; Saito, H. Am. J. Rhinol., 2000, 14, 143.
[56] Nagai, H.; Shishido, H.; Yoneda, R.; Yamaguchi, E.; Tamura, A.; Kurashima, A. Respiration, 1991, 58, 145.
[57] Matsumoto, K. Verh. K. Acad. Geneeskd. Belg., 1995, 57, 109.
[58] Shirai, T.; Sato, A.; Chida, K. Intern. Med., 1995, 34, 469.
[59] Pessayre, D.; Larrey, D.; Funck-Brentano, C.; Benhamou, J.P. J. Antimicrob. Chemother., 1985, 16, Suppl. A, 181.
[60] Miura, T.; Iwasaki, M.; Komori, M.; Ohi, H.; Kitada, M.; Mitsui, H.; Kamataki, T. J. Antimicrob. Chemother., 1989, 24, 551.
[61] Szefler, S.J.; Rose, J.Q.; Ellis, E.F.; Spector, S.L.; Green, A.W.; Jusko, W.J. J. Allergy Clin. Immunol., 1980, 66, 447.
[62] Selenke, W.M.; Leung, G.W.; Townley, R.G. J. Allergy Clin. Immunol., 1980, 65, 454.
[63] Kita, E.; Sawaki, M.; Mikasa, K.; Oku, D.; Hamada, K.; Maeda, K.; Narita, N.; Kashiba, S. Nat. Immun., 1993, 12, 326.
[64] Keicho, N.; Kudoh, S.; Yotsumoto, H.; Akagawa, K.S. J. Antibiot., 1994, 47, 80.
[65] Pierce, L.A.; Tarnow-Mordi, W.O.; Cree, I.A. Int. J. Clin. Lab. Res., 1995, 25, 93.
[66] Takeshita, K.; Yamagishi, I.; Harada, M.; Otomo, S.; Nakagawa, T.; Mizushima, Y. Drugs Exp. Clin. Res., 1989, 15, 527.
[67] Iino, Y.; Toriyama, M.; Kudo, K.; Natori, Y.; Yuo, A. Ann. Otol. Rhinol. Laryngol., 1992, 101 (Suppl. 157), 16.
[68] Fujii, T.; Kadota, J.; Morikawa, T.; Matsubara, Y.; Kawakami, K.; Iida, K.; Shirai, R.; Taniguchi, H.; Kaseda, M.; Kawamoto, S.; Kohno, S. Antimicrob. Agents Chemother., 1996, 40, 1548.
[69] Morikawa, K.; Watabe, H.; Araake, M.; Morikawa, S. Antimicrob. Agents Chemother., 1996, 40, 1366.
[70] Sugiyama, Y.; Yanagisawa, K.; Tominaga, S.I.; Kitamura, S. Eur. Respir. J., 1999, 14, 1113.
[71] Morikawa, K.; Oseko, F.; Morikawa, S.; Iwamoto, K. Antimicrob. Agents Chemother., 1994, 38, 2643.
[72] Yoshimura, T.; Kurita, C.; Yamazaki, F.; Shindo, J.; Morishima, I.; Machida, K.; Sumita, T.; Horiba, M.; Nagai, H. Biol. Pharm. Bull., 1995, 18, 876.
[73] Aoki, Y.; Kao, P.N. Antimicrob. Agents Chemother., 1999, 43, 2678 [74] Anderson, R.; van Rensburg, C.E.J.; Eftychis, H.; Joone, G.; van Rensburg, A.J. J. Antimicrob. Chemother., 1982, 10, 409.
[75] Nelson, S.; Summer, W.R.; Terry, P.B.; Warr, G.A.; Jakab, G.J. Am. Rev. Respir. Dis., 1987, 136, 1207.
[76] Torre, D.; Broggini, M.; Botta, V.; Sampietro, C.; Busarello, R.; Garberi, C. J. Chemother., 1991, 3, 236.
[77] Hojo, M.; Fujita, I.; Hamasaki, Y.; Miyazaki, M.; Miyazaki, S. Chest, 1994, 105, 520.
[78] Anderson, R.; Theron, A.J.; Feldman, C. Inflammation, 1996, 20, 693.
[79] Oishi, K.; Sonoda, F.; Kobayashi, S.; Iwagaki, A.; Nagatake, T.; Matsushima, K.; Matsumoto, K. Infect. Immun., 1994, 62, 4145.
[80] Lin, H.C.; Wang, C.H.; Liu, C.Y.; Yu, C.T.; Kuo, H.P. Respir. Med., 2000, 94, 654.
[81] Kusano, S.; Kadota, J.; Kohno, S.; Iida, K.; Kawakami, K.; Morikawa, T.; Hara, K. Respiration, 1995, 62, 217.
[82] Okubo, Y. Kurume Med. J., 1997, 44, 115.
[83] Kohyama, T.; Takizawa, H.; Kawasaki, S.; Akiyama, N.; Sato, M.; Ito, K. Antimicrob. Agents Chemother., 1999, 43, 907.
[84] Nonaka, M.; Pawankar, R.; Saji, F.; Yagi, T. Acta Otolaryngol., 1998, Suppl. 539, 71.
[85] Matsuoka, N.; Eguchi, K.; Kawakami, A.; Tsuboi, M.; Kawabe, Y.; Aoyagi, T.; Nagataki, S. Clin. Exp. Immunol., 1996, 104, 501-508.
[86] Takeyama, K.; Tamaoki, J.; Chiyotani, A.; Tagaya, E.; Konno, K. J. Pharm. Pharmacol., 1993, 45, 756.
[87] Goswami, S.K.; Kivity, S.; Marom, Z. Am. Rev. Respir. Dis., 1982, 141, 72.
[88] Ikeda, K.; Wu, D.; Takasaka, T. Am. J. Respir. Cell Mol. Biol., 1995, 13, 449.
[89] Ishida, L.K.; Ikeda, K.; Tanno, N.; Takasaka, T.; Nishioka, K.; Tanno, Y. Am. J. Rhinol., 1995, 9, 53.
[90] Khair, O.A.; Devalia, J.L.; Abdelaziz, M.M.; Sapsford, R.J.; Davies, R.J. Eur. Respir. J., 1995, 8, 1451.
[91] Takizawa, H.; Desaki, M.; Ohtoshi, T.; Kawasaki, S.; Kohyama, T.; Sato, M.; Tanaka, M.; Kasama, T.; Kobayashi, K.; Nakajima, J.; Ito, K. Am. J. Respir. Crit. Care Med., 1997, 156, 266.
[92] Kawasaki, S.; Takizawa, H.; Ohtoshi, T.; Takeuchi, N.; Kohyama, T.; Nakamura, H.; Kasama, T.; Kobayashi, K.; Nakahara, K.; Morita, Y.; Yamamoto, K. Antimicrob. Agents Chemother., 1998, 42, 1499.
[93] Abe, S.; Nakamura, H.; Inoue, S.; Takeda, H.; Saito, H.; Kato, S.; Mukaida, N.; Matsushima, K.; Tomoike, H. Am. J. Respir. Cell Mol. Biol., 2000, 22, 51.
[94] Desaki, M.; Takizawa, H.; Ohtoshi, T.; Kasama, T.; Kobayashi, K.; Sunazuka, T.; Omura, S.; Yamamoto, K.; Ito, K. Biochem. Biophys. Res. Commun., 2000, 267, 124
[95] Takizawa, H.; Desaki, M.; Ohtoshi, T.; Kawasaki, S.; Kohyama, T.; Sato, M.; Nakajima, J.; Yanagisawa, M.; Ito, K. Eur. Respir. J., 1998, 12, 57.
[96] Oda, H.; Kadota, J.-I.; Kohno, S.; Hara, K. Chest, 1994, 106, 1116.
[97] Sakito, O.; Kadota, J.; Kohno, S.; Abe, K.; Shirai, R.; Hara, K. Respiration, 1996, 63, 42.
[98] Cervin, A. Acta Otolaryngol., 2001, 121, 83.
[99] Suzuki, H.; Ikeda, K.; Honma, R.; Gotoh, S.; Oshima, T.; Furukawa, M.; Takasaka, T. ORL, 2000, 62, 121.
[100] LeVan, T.D.; Behr, F.D.; Adkins, K.K.; Miesfeld, R.L.; Bloom, J.W. Am. J. Physiol., 1997, 272, L838.
[101] Hart, L.A.; Krishnan, V.L.; Adcock, I.M.; Barnes, P.J.; Chung, K.F. Am. J. Respir. Crit. Care Med., 1998, 158, 1585.
[102] Carter, A.B.; Monick, M.M.; Hunninghake, G.W. Am. J. Respir. Cell Mol. Biol., 1998, 18, 384.
