Факторы риска, ранние клинические и лабораторные признаки дизметаболических нефропатий у детей
СтатьиОпубликовано в журнале:
Практика педиатра
Май, 2007
В.Н. Лучанинова, О.В. Семешина
ГОУ ВПО «Владивостокский государственный медицинский университет» Росздрава
Под дизметаболическими нефропатиями (ДН) понимают большую группу нефропатий с различной этиологией и патогенезом, объединенных тем, что их развитие связано с нарушением обмена веществ. ДН являются причиной развития пиелонефрита, интерстициального нефрита и мочекаменной болезни (МКБ).
В последние годы ДН рассматривают как почечную мембранопатию: первичную (генетически детерминированная нестабильность почечных мембран) и вторичную на фоне приобретенной генерализованной нестабильности цитомембран (при сахарном диабете, водно-электролитных нарушениях, гиповитаминозах и др.).
Существование начальных стадий ДН (изолированная кристаллурия) без выраженных клинических проявлений диктует необходимость активного выявления групп риска и детей с ранними симптомами болезни. Это позволяет проводить комплекс мероприятий по профилактике морфологической, функциональной и клинической реализации нестабильности почечных цитомембран.
Клинические исследования
Цель исследования: определить ранние симптомы и функциональные нарушения мочевыделительной системы при первичных ДН у детей.
Подбор детского населения для медицинского обследования осуществлялся в 2005–2006 гг. с помощью выборочного метода с элементами рандомизации. При этом проводилась двухэтапная простая рандомизация с применением компьютерной программы генератора случайных чисел (эпидемиологический этап). Из 3000 человек было отобрано 513 детей 3–14 лет, родившихся и постоянно проживающих в городе Владивостоке (215 человек), городе Дальнегорске (200 человек) и городе Партизанске (98 человек) Приморского края. Все дети посещали детские коллективы и считались практически здоровыми. При объективном исследовании дети самостоятельно жалоб не предъявляли и не имели клинической симптоматики заболеваний мочевыводящей системы. Во всех трех районах наблюдения возрастно-половой состав детей был репрезентативен. Клинико-гигиенический этап исследовательской программы включал в себя оценку эндогенных, индивидуальных экзогенных факторов риска, жалоб, данных анамнеза жизни и заболевания, методов лабораторного и инструментального исследований.
В результате дети были разделены на три клинические группы: 1-я группа (контрольная) – дети без метаболических нарушений (146 человек), 2-я группа – дети с ДН или/прелитиазом (334 человека), 3-я группа – дети с МКБ или/уролитиазом (33 человека). С целью определения ранних признаков заболевания была проанализирована сравнительная частота симптомов патологии у детей указанных групп. Выявлена выраженная тенденция увеличения количества всех жалоб у детей с ДН и МКБ по сравнению с детьми 1-й группы (рис. 1).
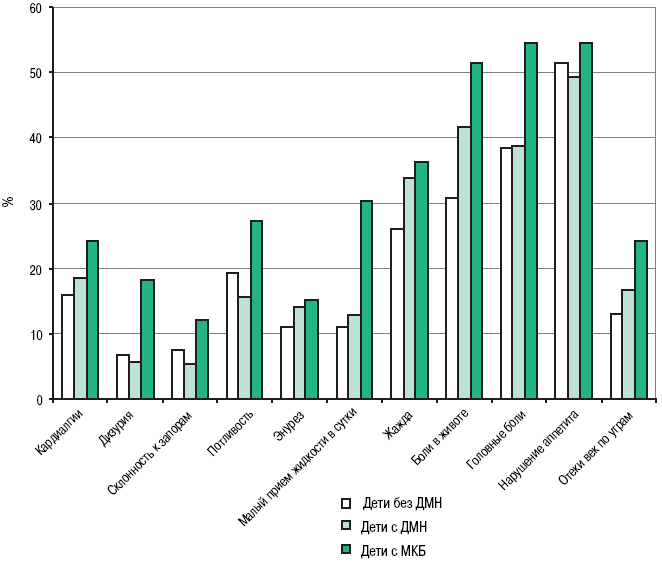
Рисунок 1
При помощи метода условной информационной энтропии были проанализированы некоторые медико-биологические, наследственные, клинико-лабораторные, индивидуальные экзогенные факторы риска развития ДН и МКБ. На основании анализа нами выделено 11 значимых (приоритетных) факторов риска (в скобках указаны весовые коэффициенты влияния):
- нарушение физического развития по индексу Кетле-2 выше или ниже среднего (20,7%);
- гипероксалурия (15,9%);
- наличие перекисей в моче (12,6%);
- липидурия (10,4%);
- заболевания почек у родственников (8,6%);
- группа крови отца 0 (1) или АВ (IV) (7,3%);
- патология при УЗИ почек (6,3%);
- группа крови ребенка 0 (1) или АВ (IV) (5,4%);
- порядковый номер беременности у матери, 2-я и последующие (4,8%);
- гиперуратурия (4,2%);
- экссудативно-катаральный диатез (3,8%).
Из указанных факторов риска с помощью статистических технологий определены 6 еще более значимых (рейтинговых) факторов: нарушение физического развития по индексу Кетле-2, выше или ниже среднего (23,6%); гипероксалурия (22,7%); наличие перекисей в моче (20,3%); липидурия (16,4%); заболевания почек у родственников (10,9%); порядковый номер беременности у матери, 2-я и последующие (6,1%). Приоритетные факторы определяют среднюю степень риска развития ДН и МКБ, рейтинговые – высокую.
Анализ генеалогического анамнеза выявил, что у ближайших родственников детей с ДН и МКБ достоверно преобладала заболеваемость МКБ (p<0,001). Также отмечалось увеличение частоты желчнокаменной болезни (ЖКБ) в генеалогическом анамнезе детей с МКБ по сравнению с детьми 1-й и 2-й групп в 2 и в 1,9 раза соответственно (табл. 1).
Таблица 1
Индекс наследственной отягощенности по обменным заболеваниям и заболеваниям почек у детей в клинических группах (p±m%)
| Клинические группы/ Показатели | 1-я группа | 2-я группа | 3-я группа | p |
|---|---|---|---|---|
| Jоб | 0,72 + 0,03 | 0,88 + 0,03 | 0,9 + 0,08 | p1*** p2*** |
| Jп | 0,35 + 0,24 | 0,40 + 0,15 | 0,7 + 0,18 | p2** p3* |
p1 – достоверность различий показателей у детей 2-й и 1-й групп
p2 – достоверность различий показателей у детей 3-й и 1-й групп
p3 – достоверность различий показателей у детей 3-й и 2-й групп
Среди сопутствующей патологии у детей с уролитиазом по сравнению с детьми 2-й группы отмечалась тенденция к увеличению заболеваний почек в 1,8 раза, а по сравнению с 1-й – в 2,2 раза. Инфекционные заболевания и ЭКД встречались достоверно чаще во 2-й группе детей по сравнению с контрольной группой (pОсмотр выявил, что у детей с уролитиазом сухая кожа встречалась в 4,2 раза достоверно чаще по сравнению с группой детей без ДН и в 5,8 раза чаще по сравнению с группой детей с прелитиазом. То есть сухость кожных покровов также можно отнести к симптому МКБ, который наряду с жаждой и низким количеством выпиваемой жидкости в сутки является патогенетическим звеном одной цепи в нарушении обменных процессов.
При измерении артериального давления (АД) было выявлено, что в группе детей с уролитиазом и прелитиазом преобладало снижение систолического АД (САД) в 1,5 и в 1,3 раза соответственно по сравнению со здоровыми детьми. В 3-й группе детей снижение диастолического АД (ДАД) отмечалось в 2,3 раза чаще, чем в группе детей без ДН, и в 5,5 раза чаще, чем во 2-й группе (p<0,01). Таким образом, для детей с ДН характерно снижение САД, а для детей с МКБ – одновременное снижение и САД, и ДАД.
Интересными были данные лабораторных показателей, которые можно отнести к ранним признакам ДН и МКБ у детей: снижение суточного диуреза (СД), щелочная рН мочи, гиперстенурия. Уровни диуреза в 3-й группе были ниже по сравнению с показателями контрольной группы и группы детей с ДМН (p<0,05). В 3-й группе средние значения рН мочи находились на уровне щелочной реакции (6,9±0,18) и достоверно отличались от аналогичных показателей 1-й и 2-й групп. Известно, что основу всех камней при МКБ у детей чаще составляют оксалаты кальция, которые образуются в щелочной моче.
Важно отметить, что в группах детей с прелитиазом и уролитиазом практически все лабораторные изменения достоверно чаще встречались по сравнению с группой здоровых детей. К таковым относятся показатели мочи, характеризующие степень мембранопатологического процесса в почках: гиперкальциурия, перекиси, липидурия.
При УЗИ патология мочевыводящих путей отмечалась также чаще у детей с МКБ и была представлена наличием микролитов и камней в мочевыводящей системе. У детей с ДН были обнаружены гиперэхогенные включения и анатомические дефекты, которые достоверно чаще встречались по сравнению с детьми контрольной группы. Следовательно, подтверждена информативность УЗИ мочевыводящих путей как скринингового метода диагностики ДН и МКБ у детей.
Состояние канальцевых функций почек характеризовалось наличием метаболических нарушений в виде оксалурии, уратурии и смешанной кристаллурии. Наибольшая степень этих обменных нарушений отмечалась в группе детей с уролитиазом (табл.2).
Таблица 2
Сравнительная характеристика биохимических показателей канальцевых функций почек у детей в клинических группах (М±m)
| Клинические группы/ Показатели | Дети без ДН (1) | Дети с прелитиазом (2) | Дети с уролитиазом (3) | p |
|---|---|---|---|---|
| Суточный диурез, мл | 974,85±54,83 | 925,81±46,11 | 724,56±85,54 | p2* p3* |
| рН мочи | 6,2±0,07 | 6,1±0,05 | 6,9±0,18 | p2** p3*** |
| Оксалаты, мг/сут | 19,6±1,88 | 40,28±2,80 | 54,63±6,15 | p1*** p2*** |
| Мочевая кислота, мкмоль/л/24ч | 2686,69±109,44 | 3486,34±145,68 | 3879,4±378,89 | p1*** p2*** |
| Кальций концентр., ммоль/сут | 3,84±0,25 | 4,33±0,19 | 8,4±0,39 | p2*** p3*** |
| Фосфор концентр. неорганич., ммоль/сут | 15,65±0,56 | 15,64±0,47 | 19,12±2,37 | p2* p3* |
p1 – достоверность различий показателей у детей 2-й и 1-й групп
p2 – достоверность различий показателей у детей 3-й и 1-й групп
p3 – достоверность различий показателей у детей 3-й и 2-й групп
Установлена положительная корреляция между экскрецией оксалатов и возрастом 7–11 лет у детей с прелитиазом (r = 0,27), что говорит о том, что чем старше дети, тем чаще встречаемость ДН, и, вероятно, возраст 7–11 лет является наиболее уязвимым. Скорее всего, это связано с переменой режима дня и питания у школьников (сухоедение, уменьшение потребления жидкости, психоэмоциональные нагрузки). Таким образом, неполноценное питание, эмоциональные стрессы усиливают влияние неблагоприятных эндо- и экзогенных факторов риска развития ДН. Кроме того, в возрасте 9–10 лет дети вступают в пубертатный период. Как известно, регуляторными факторами, принимающими участие в патогенезе ДН и МКБ, являются гиперфункция паращитовидных желез или несбалансированность их функции с работой других желез внутренней секреции, синтезирующих гормоны-антагонисты (кортикостероиды, тимозин, 1,25-ОН-D3 и др.).
Наряду с определением уровня оксалурии и уратурии о состоянии стабильности мочи по отношению к камнеобразованию можно судить по изменениям антикристаллообразующей способности мочи (АКОС). Изменения АКОС мочи в контрольной группе определялись только у 10 (6,8%) человек по отношению к оксалатам кальция и у 2 (1,4%) – по отношению к трипельфосфатам кальция. Нарушений стабильности мочи к фосфатам кальция у детей этой группы выявлено не было. Во 2-й и 3-й группах эти изменения в среднем определялись у 86% детей.
Известные методы диагностики канальцевых функций трудоемки и трудно выполнимы, поэтому мы использовали систему «Литостест», которая неинвазивна и легка в применении (В.Н. Шабалин с соавт., 1996). Она явилась ведущим методом диагностики ДН и МКБ у исследуемых детей. В группе детей без ДН у всех обследуемых была 0 степень камнеобразования. В группе детей с прелитиазом преобладала 1-я и 2-я степень (94,3%), а в группе детей с уролитиазом отмечалась 3-я степень камнеобразования (90,9%).
Выявлена положительная корреляция между результатами «Литос-теста» и рН мочи у детей с уролитиазом (r = 0,54), что свидетельствует о том, что процесс камнеобразования чаще происходит в щелочной моче. Установлена положительная корреляция между уровнем оксалатов и показателями «Литос-теста» (r = 0,32) и между показателями мочевой кислоты и «Литос-теста» (r = 0,26).
Следовательно, оценка гомеостатических почечных функций выявила достоверные различия по показателям оксалатов и мочевой кислоты у детей с ДН и МКБ по сравнению с детьми контрольной группы. Более чем у 60% детей с прелитиазом наблюдались изменения в общем анализе мочи (определялись перекиси и липиды в моче). У 84% детей с ДН и МКБ выявлено наличие избыточного количества солей в суточном анализе мочи.
Изменения АКОС мочи в группе детей с ДН, наличие липидурии и присутствие перекисей в моче характеризуют усиление процессов мембранолиза, но эти процессы компенсированные, т.к. уровень кальция в обеих группах достоверно не различался. По «Литос-тесту», преобладали слабая и умеренная степень камнеобразования, а у здоровых детей процесс камнеобразования отсутствовал.
Изменения показателей канальцевых функций и АКОС мочи в группе детей с МКБ, наличие липидурии и присутствие перекисей в моче характеризуют выраженную степень патологии клеточного гомеостаза кальция в этой группе, которые обусловлены глубиной поражения тубулоинтерстициальной ткани.
Анализ сравнительной клинико-лабораторной характеристики детей с ДН и МКБ выявил незначительные различия между ними, что свидетельствует о единстве патогенетических механизмов развития данных патологий, и ДН является заболеванием – предшественником МКБ.
В помощь практикующему врачу
Таким образом, из всех 513 обследованных практически здоровых детей большая часть из них (71,5%) оказалась с дизметаболической нефропатией и мочекаменной болезнью и только 28,5% детей были абсолютно здоровы. Это свидетельствует о том, что ДН и МКБ у детей являются частой патологией. Причем специфических признаков данной патологии не описано. Нам удалось выявить некоторые ранние клинико-лабораторные симптомы болезни у детей:
- боль в животе;
- малый прием жидкости в сутки;
- жажда, потливость;
- кардиалгия;
- дизурия, энурез;
- склонность к запорам;
- головная боль;
- нарушение аппетита;
- отеки век по утрам;
- сухость кожи;
- отклонение в физическом развитии;
- снижение АД, положительный симптом «поколачивания»;
- щелочная рН мочи, гиперстенурия, кристаллурия, бактериурия, микрогематурия, интермиттирующая лейкоцитурия, незначительная протеинурия, снижение суточного диуреза.
Профилактика ДН и МКБ у детей должна складываться из ряда мероприятий, организуемых с антенатального периода в семье, детских коллективах и поликлиниках. К числу таких мер можно отнести непрерывное, направленное в отношении ДН и МКБ наблюдение за ребенком на первом году жизни и в возрасте от 7 до 14 лет: выявление отягощенного генеалогического анамнеза по заболеваниям почек и обменным заболеваниям, медико-биологических факторов риска; выявление детей с высоким и низким физическим развитием с помощью индекса Кетле-2; cвоевременную диагностику кристаллурий; определение наличия перекисей и липидов в моче у ребенка; определение групп крови отца и ребенка; проведение УЗИ почек в год, 7, 11 и 14 лет; профилактику и своевременное лечение сопутствующей патологии; рациональное полноценное питание; cоздание благоприятных условий и психологического климата в семье, детских коллективах с целью предотвращения стрессов у ребенка.
Сведения об авторах:
Валентина Николаевна Лучанинова, заведующая кафедрой педиатрии ГОУ ВПО «Владивостокский государственный медицинский университет» Росздрава, профессор, заслуженный врач России, др мед. наук
Ольга Владимировна Семешина, ассистент кафедры педиатрии ГОУ ВПО «Владивостокский государственный медицинский университет» Росздрава, канд. мед. наук



