Риносинусит-2009: новые клинические рекомендации и вопросы без ответов
СтатьиОпубликовано в журнале:
«Consilium-Medicum» 2009 (материалы симпозиума в экстравыпуске)
Проф. А.С.Лопатин
Зав. кафедрой болезней уха, горла и носа ММА им. И.М.Сеченова
1. Актуальность проблемы острого и хронического синусита обусловлена в первую очередь высокой распространенностью воспалительных заболеваний околоносовых пазух. Ежегодно данное заболевание переносят около 31 млн человек в США и примерно 10 млн пациентов в России, при этом только на покупку антибиотиков тратится около 6 млрд. долларов в год (данные Национального центра по статистике болезней США). Клинические проявления синусита приводят к существенному ухудшению качества жизни, причем это ухудшение даже более значительно, чем при ишемической болезни сердца и хронической обструктивной болезни легких (D.Leopold и соавт., 1997).
В целях методической помощи врачам в правильной диагностике, разумном использовании дополнительных методов исследования, выборе адекватной антибактериальной терапии в последнее время создаются рекомендации по ведению пациентов с синуситами, к которым относятся Европейское соглашение по риносинустам (EP3OS), а также клинические рекомендации Российского общества ринологов «Острый риносинусит: этиология, патогенез, диагностика и принципы лечения».
EP3OS-2007: определение риносинусита
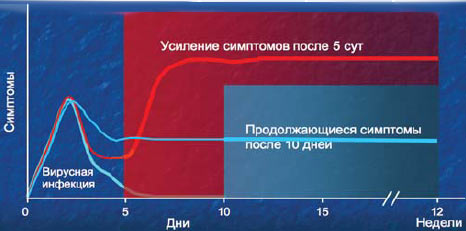
Респираторно-вирусная инфекция, которая сопровождается воспалением слизистой оболочки околоносовых пазух, должна заканчиваться на 5-й день. Усиление симптомов после 5 сут острой респираторной вирусной инфекции или продолжающиеся симптомы после 10 дней с общей продолжительностью менее 12 нед свидетельствуют о наличии риносинусита.
2. Результаты многолетних исследований подтверждают, что острый синусит вирусной природы связан в основном с респираторными вирусами (риновирусы, респираторно-синцитиальные, аденовирусы, коронавирусы).
Роль вирусов в развитии острого риносинусита
| Основные возбудители | Частота встречаемости | |
| Взрослые | Дети | |
| Вирусы | ||
| Риновирус | 15 | - |
| Вирус гриппа | 5 | - |
| Вирус парагриппа | 3 | 2 |
| Аденовирус | - | 2 |
| Бактерии | ||
| Streptococcus pneumonia | 31 (20-35) | 36 |
Лопатин А.С, Свистушкин В.М. Острый риносинусит: этиология, патогенез, диагностика и принципы лечения. Клинические рекомендации. Москва, 2008
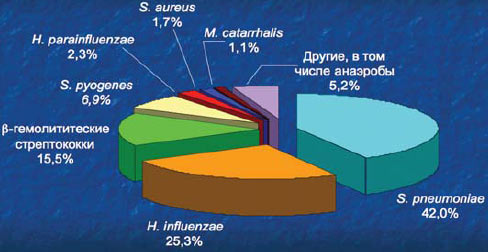
3. Спектр возбудителей острого бактериального синусита остается относительно постоянным, наиболее часто встречаются Streptococcus pneumoniae и Haemophilus influenzae. Для правильного выбора адекватного антибиотика при эмпирической терапии важно знание спектра основных возбудителей риносинусита и их антибиотикорезистентности в конкретном регионе. Наиболее достоверными для России являются результаты исследования, проведенного в Смоленске, Москве и Санкт-Петербурге в 2003 г. Это исследование показало, что S. pneumoniae является возбудителем риносинусита у 42% больных, H. influenzae – у 25,4%. Результаты данного исследования показали, что основным отличием спектра патогенов при риносунусите в России является существенная роль β-гемолитических стрептококков (15,5%), с которыми авторы связывают развитие наиболее тяжелых форм заболевания.
Бактериальные возбудители синусита (n=174)
4. Значение внутриклеточных возбудителей в этиологии риносинусита пока окончательно не выяснено. По мнению некоторых авторов, Mycoplasma pneumoniae и Chlamydophila pneumoniae могут быть причиной риносинусита в 8–25% случаев. M. pneumoniae чаще вызывает острый риносинусит, который требует специфического антибактериального лечения, так как не все группы антибиотиков способны вызвать его эрадикацию. Это связано с особым строением микоплазмы: вместо клеточной стенки она защищена трехслойной цитоплазматической мембраной. В связи с этим препараты β-лактамного ряда (пенициллины, включая защищенные – амоксициллин/клавуланат; цефалоспорины) оказываются неэффективными, так как эти препараты подавляют синтез именно клеточной мембраны бактерий. Препаратами выбора являются антибиотики макролидного ряда. Ch. pneumoniae чаще встречается при хроническом синусите. Этот внутриклеточный возбудитель также оказывается устойчивым к действию целого ряда антибиотиков. Под влиянием трансформирующих агентов (β-лактамных антибиотиков и др.) в цитоплазме клеток появляются аномальные формы хламидий, морфологически сходные с L-формами, которые не могут быть диагностированы с помощью классических биологических тестов. Как и в случае микоплазмы, активными против данного микроорганизма являются макролиды.
Атипичные возбудители (внутриклеточные)
- Mycoplasma pneumoniae
- Chlamydia pneumoniae
- Legionella pneumophila
- Отдельные сообщения о резистентности лабораторных «мутантов»
- Нет достоверных данных об устойчивости клинических штаммов М. pneumoniae и С. pneumoniae
Р.С.Козлов. 2006
5. С учетом спектра типичных возбудителей и российских данных об их антибиотикорезистентности препаратом первого выбора при остром синусите является амоксициллин/клавуланат. Собственные данные, полученные в результате анкетирования, свидетельствуют, казалось бы, о высокой комплаентности врачей к существующим клиническим рекомендациям. Однако в реальности ситуация далеко не столь благополучна. Фармакоэпидемиологические исследования, проведенные в России (С.Н.Козлов, 2004), показывают, что наши врачи пока далеко не всегда следуют общепринятым стандартам эмпирической антибиотикотерапии при риносинусите. Препаратом первого выбора остается линкомицин, который назначают 18% больным, в то время как амоксициллин был препаратом первого выбора лишь у 16,7% больных, а амоксициллин/клавуланат – только у 3,1%.
Какой антибиотик мы бы выбрали?
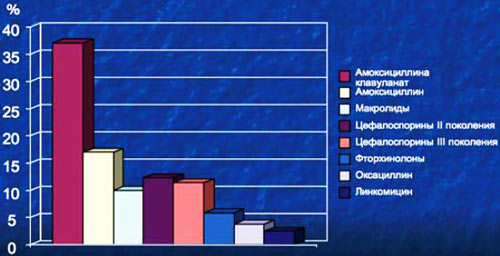
Анготоева и соавт., 2007.
6. В странах Западной Европы высокий уровень антибитикорезистентности S. pneumoniae к макролидам (Испания – 37%, Франция – 58%, Италия – 30%) привел к фактическому исключению данной группы антибиотиков из стандартов эмпирической антибиотикотерапии риносинуситов. В России показатели антибиотикорезистентности на порядок ниже. Особенности структуры патогенов и низкий уровень антибиотикорезистентности макролидов в нашей стране позволяют по-иному взглянуть на роль данного класса антибиотиков в терапии риносинуситов. Основное клиническое значение при использовании макролидов имеет их активность против грамположительных кокков (стрептококки, стафилококки) и внутриклеточных возбудителей (микоплазмы, хламидии, легионеллы).
Высокие концентрации в тканях (в 5–10–100 раз выше плазменных), длительный период полувыведения (до 55 ч), удобный режим дозирования, короткие курсы лечения, сохранение лечебного эффекта в течение 5–7 дней после отмены являются преимущественными отличиями данного класса препаратов.
Антибиотикорезистентность S. pneumoniae (n=919)
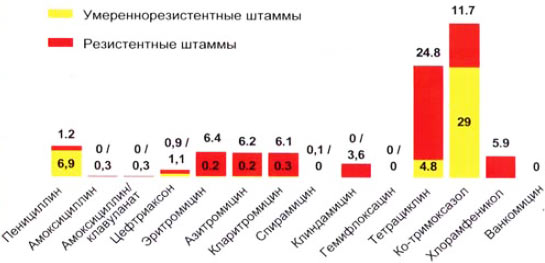
Исследование ПеГАС-11, 2003-2005
7. Наиболее оптимальной фармакодинамикой и фармакокинетикой среди антибиотиков-макролидов нового поколения обладает кларитромицин. Кларитромицин способен проникать в моноцитарные клетки, которые при миграции в воспалительный очаг обеспечивают скорейший антибактериальный эффект. Кларитромицин обладает самостоятельным иммуномодулирующим эффектом за счет угнетения активности цитокинов (интерлейкины ИЛ: ИЛ-2, ИЛ-6, ИЛ-8; фактор некроза опухоли α и адгезии бактериальных клеток. Значительная клиническая эффективность кларитромицина определяется наличием синергистического эффекта антибиотика и его метаболита (кларитромицин + 14ОН-кларитромицин), а также способностью достигать бактерицидных концентраций в очаге инфекции.
Кларитромицин не оказывает существенного влияния на микрофлору кишечника и полости рта, что обусловливает хорошую переносимость препарата.
МПК90 кларитромицина и его метаболита для H. influenzae
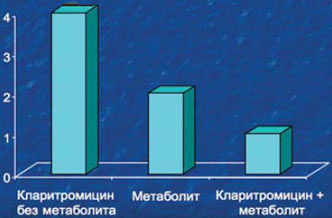
Bergeron MG et el. In intra eclivity of clarithromycin end it's metabolite sgainst 203 strains H.influenzae. Infections 1992; 20: 164-7.
8. При поступлении в кровь макролиды связываются с белками, а также проникают в клетки крови и поступают в различные органы, ткани и среды организма. В среднем концентрация в тканях антибиотиков-макролидов примерно в 10 раз выше концентраций в плазме крови.
По способности создавать высокую концентрацию на поверхности эпителия кларитромицин значительно превосходит все остальные существующие антибиотики.
Концентрации антибиотиков в очаге инфекции
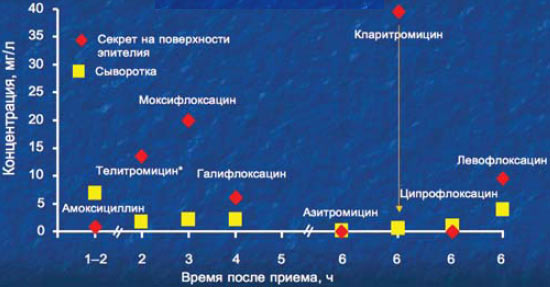
Ноnеуbоumе et at. J Antimicrob Chemother 2001; 43: 63-6, Morrisay et al, Int J Antimicrob Agents 2001; 17:33-7.
9. Целью исследования, проведенного греческими учеными во главе с доктором Маргаритисом, было определение способности «новых» макролидов кларитромицина и азитромицина проникать в околоносовые пазухи у пациентов с острым бактериальным риносинуситом в течение 24–48 ч после начала лечения. Измерения показали, что на 2-й день терапии концентрация кларитромицина в содержимом околоносовых пазух была значительно выше концентрации азитромицина. Таким образом, кларитромицин лучше, чем азитромицин, проникает в околоносовые пазухи, в связи с чем обладает преимуществами при лечение острых бактериальных риносинуситов, в особенности вызванных микроорганизмами (S. pneumoniae) с умеренной резистентностью.
Проникновение антибиотиков в околоносовые пазухи у больных с острым риносинуситом
Концентрация препаратов в содержимом синусов на 2-й день
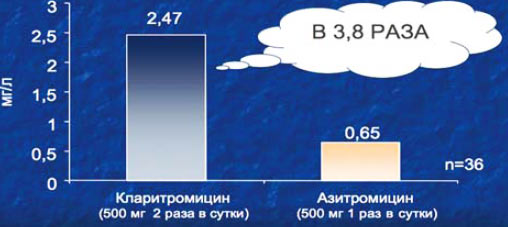
Margaritis VK et at. Am J Rhinol 2007: 21 (5): 574-8
10. Сравнительное исследование амоксициллина/клавуланата и кларитромицина свидетельствовало о сопоставимой клинической эффективности данных антибиотиков. Вместе с тем при одинаковом клиническом эффекте и проценте эрадикации кларитромицин демонстрирует значительно более быстрое восстановление качества жизни по сравнению с амоксиклавом (J.Rechtweg и соавт. Laryngoscope 2004; 114: 806–10).
Таким образом, в нынешней ситуации в России макролиды сохраняют свои позиции в лечении острых бактериальных риносинуситов и в некоторых клинических ситуациях должны использоваться как препараты первой линии.
Острый бактериальный риносинусит: клиническая эффективность макролидов
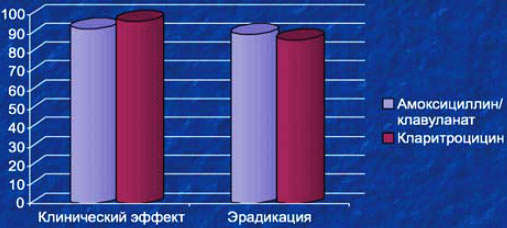
Dubois J et al. Efficacy of Clarithromycin vs Amoxicillin/clavulanate in the treatment of acute maxillary sinusitis, Ear Nose Throat J 1993; 72: 804-70.
11. Хронический риносинусит является гораздо более сложным в плане лечения заболеванием, при котором макролиды играют существенно более значимую роль. Базисным методом лечения хронического риносинусита является длительная, более 12 нед, антибактериальная терапия. Другими методами лечения с доказанной эффективностью являются использование топических кортикостероидов и ирригационная терапия.
Крайне важным преимуществом макролидов при лечении хронического риносинусита является наличие не только антибактериального действия, но и неантибиотических эффектов.
Хронический бактериальный риносинусит: неантибиотические свойства макролидов
- Противовоспалительное действие
- Иммуномодулирующее действие
- Способность проникать и накапливаться в клетках
- Секретолитический эффект
- Активация мукоцилиарного транспорта
- Действие на биопленки
Страчунский Л.С., Козлов С.Н. Макролиды в современной клинической практике. Jang YJ et al. Eur Respir J 2006; 27:12-9.
12. Воздействуя на полиморфно-ядерные нейтрофилы, макролиды ускоряют их апоптоз, снижают продукцию таких провоспалительных цитокинов, как ИЛ-6 и ИЛ-8 и ФНО-α. С другой стороны, под действием макролидов усиливается синтез ИЛ-10, что наряду с уменьшением продукции ИЛ-8 приводит к большей усвояемости данных антибиотиков моноцитами, это в целом способствует росту антибактериальной активности.
Макролиды, в частности кларитромицин, способны воздействовать на все фазы образования биопленки. Приведенные данные свидетельствуют: уже на 5-й день лечения кларитромицином бактерии переходят к планктонной форме функционирования, что делает их значительно более чувствительными к антибактериальной терапии.
Действие на биопленки
- Угнетение адгезии бактерий к слизистой оболочке
- Нарушение процессов межклеточного общения бактерий (quorum-sensing)
Nalca et al., 2006. - Способность нарушать структуру и функционирование биопленок
Takeoka et al., 1998; Woznlak, Kayaar, 2004.
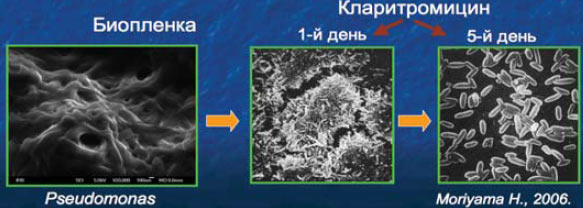
13. Значительную роль в развитии хронического риносунусита играют бактерии – внутриклеточные возбудители. Именно у кларитромицина наблюдается наиболее высокая внутриклеточная концентрация, сохраняющаяся в течение оптимального времени. Таким образом, именно кларитромицин оказывается эффективным и против внутриклеточных и внеклеточных бактерий.
Бактерии - внутриклеточные возбудители?
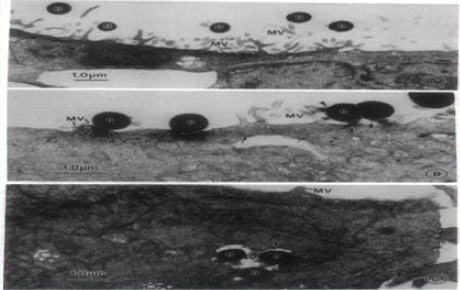
Lapenta D et al. Proc Nati Acad Sci USA 1994; 91: 12115-9.
14. Исследование состояния мукоцилиарного транспорта в ходе антибактериальной терапии свидетельствует, что в результате 6-месячного использования макролидов показатели мукоцилиарного транспорта восстанавливаются до нормы.
В заключение следует подчеркнуть, что наиболее эффективным методом нехирургического лечения бактериального синусита является длительная терапия макролидными антибиотиками, а наиболее оптимальным спектром неантибиотических эффектов в этой группе препаратов обладает кларитромицин (Клацид).
Действия макролидов на мукоцилиарный транспорт
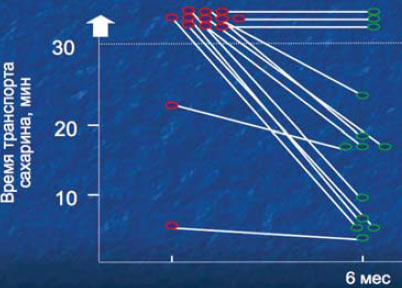
lino et al.,1993.
