Роль блокаторов рецепторов ангиотензина. Фокус на валсартан
СтатьиА. Г. Барышникова.
Смертность от болезней системы кровообращения продолжает занимать основное место в структуре смертности. Хорошо известно, что артериальная гипертония (АГ) - длительно существующая и плохо леченая - вносит существенный вклад в высокую сердечно-сосудистую заболеваемость и смертность. Одна из причин этого - высокая распространенность АГ, которой в России страдают около 40% взрослого населения. Несмотря на увеличение числа больных, осведомленных о наличии у них АГ, и назначение им современных антигипертензивных препаратов, успехи в лечении этого заболевания остаются весьма скромными и контроль над уровнем артериального давления (АД) достигается всего у 21,5% больных.
Принятые в 2010 г. ВНОК/ РМОАГ «Рекомендации по диагностике и лечению артериальной гипертензии» четвертого пересмотра [1] призваны помочь врачу в выборе оптимальной тактики ведения больных АГ в зависимости от степени сердечно-сосудистого риска, сопутствующих заболеваний и состояний. В основу выбора тактики ведения пациента с АГ по-прежнему положена стратификация дополнительного сердечно-сосудистого риска, когда помимо уровня АД (степени АГ), должны быть учтены другие имеющиеся факторы риска, поражение органов мишеней и ассоциированные клинические состояния. Очевидно, что выбранный антигипертензивный препарат должен не только снижать АД, но, и, как минимум, не ухудшать выраженность имеющихся факторов риска, обеспечивать регресс поражения органов мишеней, снижать риск сердечно-сосудистых осложнений, увеличивая тем самым продолжительность жизни. Следует подчеркнуть необходимость достижения целевого АД, причем, согласно последним рекомендациям, у большинства больных целевым является уровень АД в диапазоне от 130-139/85-89 мм рт. ст. У больных с высоким и очень высоким риском сердечно-сосудистых осложнений (ИБС, диабет, заболевания почек) следует стремиться к достижению более низкого уровня АД - <130/80 мм рт.ст., в то время как у больных пожилого возраста можно ограничиться снижением систолического АД ниже 150 мм рт.ст. В настоящее время предлагается в качестве основных антигипертензивных препаратов использовать 5 классов препаратов: ингибиторы ангиотензинпревращающего фермента (АПФ), блокаторы рецепторов ангиотензина II (БРА), антагонисты кальция, бета-адреноблокаторы и диуретики. К дополнительным классам антигипертензивных препаратов отнесены альфа-адреноблокаторы, агонисты имидазолиновых рецепторов (моксонидин и рилменидин) и прямой ингибитор ренина алискирен.
Поскольку ренин-ангиотензин-альдостероновая система (РААС) играет чрезвычайно важную роль в развитии как АГ, так и сердечно-сосудистых осложнений, таких как инфаркт миокарда, мозговой инсульт, нефропатия, хроническая сердечная недостаточность (ХСН), назначение блокаторов РААС является патогенетически оправданным.
Наиболее важные отличия фармакодинамических эффектов антагонистов рецепторов AT II от ингибиторов АПФ (рисунок 1):
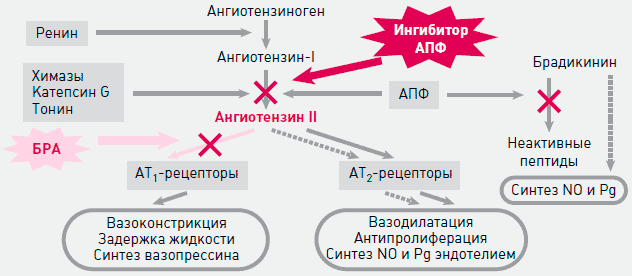
Рисунок 1. Различия в механизмах действия ингибиторов АПФ и БРА
За годы, прошедшие после появления и внедрения БРА в широкую клиническую практику, они завоевали признание и врачей и пациентов и показания к применению БРА значительно расширены (рисунок 2).
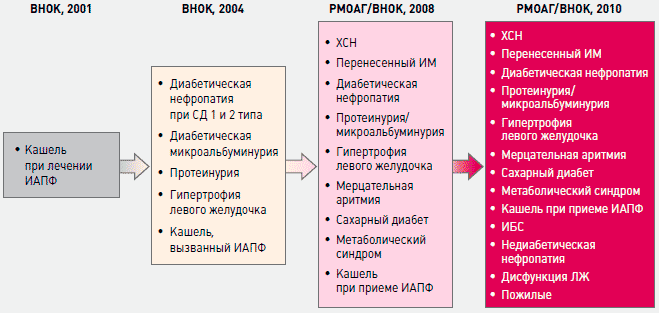
Рисунок 2. Показания к назначению БРА в рекомендациях по диагностике и лечению АГ РМОАГ/ВНОК [1]
БРА различаются по химическому строению, наличию или отсутствию активных метаболитов, типу действия на АТ1-рецепторы (конкурентная или неконкурентная блокада), продолжительности действия, выраженности защитных свойств по отношению к сердечно-сосудистой системе.
Выделяют бифениловые производные тетразола (лозартан, ирбесартан, кандесартан), небифениловые нететразолоновые производные (эпросартан), небифениловые производные тетразола (телмисартан) и негетроциклические соединения (валсартан).
Все препараты этой группы более чем на 90% связываются с белками. Длительность действия большинства БРА такова, что позволяет осуществлять контроль уровня АД в течение суток при однократном применении препарата в день. Коэффициент Т/Р - отношение остаточного эффекта (степени снижения АД через 24 часа после приема препарата) к пиковому эффекту (степени снижения АД на максимуме действия препарата) практически у всех БРА превышает 50%. БРА сочетают высокую антигипертензив-ную эффективность с мощным органопротективным действием и превосходной переносимостью. Они способны вызывать обратное развитие гипертрофии левого желудочка (ГЛЖ) и гипертрофии гладкой мускулатуры сосудистой стенки, уменьшают внутриклубочковую почечную гипертензию и протеинурию, ослабляют развитие фиброзных изменений в сердце и почках. БРА характеризуются хорошей переносимостью. Отсутствие влияния на уровень брадикинина значительно снижает частоту возникновения таких нежелательных явлений, свойственных ингибиторов АПФ, как сухой кашель и ангионевротический отек. В сравнении с ингибиторами АПФ, применение БРА сопровождается менее выраженным повышением уровня креатинина в группах высокого риска ухудшения функции почек (атеросклероз почечных артерий, ХСН, гипотония и гиповолемия), что опять-таки связывают с отсутствием влияния БРА на уровень брадикинина.
БРА высоко эффективны и безопасны при реноваскулярной АГ. Они оказывают благоприятное действие на почечную гемодинамику (вазодилатирующий эффект в отношении эфферентных артериол клубочков), стимулируют натрийурез и подавляют прогрессирование нефросклероза (замедляют пролиферацию фибробластов и клеток мезангия).
Противопоказаниями к применению БРА являются беременность, индивидуальная непереносимость, тяжелые поражения печени и желчевыводящих путей, гиперкалиемия. Препараты следует с осторожностью применять при тяжелой почечной недостаточности, патологии желчевыводящих путей (в связи с тем, что БРА в основном выводятся из организма с желчью), при значительной дегидратации.
Одним из наиболее хорошо изученных и часто назначаемых БРА является неконкурентный антагонист ангиотензина II - валсартан. С валсартаном проведено более 150 клинических исследований и общее число пациентов, включенных в клинические исследования, достигает 100 тыс., из них более 40 тыс. включены в исследования с изучением заболеваемости и смертности. Влияние валсартана на выживаемость пациентов и выживаемость без сердечно-сосудистых осложнений изучалось в ряде крупных рандомизированных многоцентровых исследований: VALUE, Val-HeFT, VALIANT, JIKEI HEART, KYOTO HEART STUDY.
Валсартан обладает самостоятельной фармакологической активностью, не имеет активных метаболитов. Быстро всасывается из желудочно-кишечного тракта. Концентрация валсартана достигает максимума через 2 часа после приема. Период полужизни валсартана в плазме крови составляет в среднем 9 часов. Основной путь элиминации валсартана из организма — выведение с желчью (70— 86%) в основном в неизмененном виде. Лишь 14—30% валсартана выводится с мочой, что делает безопасным его применение у больных с хронической почечной недостаточностью. При билиарном циррозе или обструкции желчевыводящих путей площадь концентрации валсартана под фармакокинетической кривой увеличивается приблизительно в 2 раза.
Препарат хорошо переносится (частота нежелательных эффектов не отличается от таковых при приеме плацебо), в том числе пациентами пожилого возраста. Несомненно, благоприятным свойством валсартана является способность уменьшать половую дисфункцию и улучшать качество жизни у мужчин с АГ (частота сексуальных расстройств, связанных с использованием противогипертензивных средств, достигает 86,4%). По данным двойного слепого рандомизированного исследования у мужчин с АГ, ранее не получавших антигипертензивную терапию и не имевших сексуальной дисфункции, при назначении валсартана продемонстрировано улучшение сексуальной функции по сравнению с бета-блокатором карведилолом, вызвавшим ее ухудшение [2].
Валсартан метаболически нейтрален, не влияет на уровень холестерина, триглицеридов, глюкозы и мочевой кислоты в сыворотке крови.
Рекомендуемая стартовая доза валсартана для лечения АГ 80 мг в сутки, максимальная — 320 мг в сутки. Антигипертензивное действие валсартана является дозозависимым, нарастает при увеличении дозы от 80 до 320 мг, выходя затем на уровень плато. Антигипертензивное действие валсартана становится заметным в течение 1-2 недель, а максимальный эффект достигается на 4-6 неделе от начала лечения. Эффект валсартана сохраняется при длительном (более 2-3 лет) его применении. При лечении АГ 1 и 2 степени эффективность валсартана сравнима с таковой эналаприла, лизиноприла и амлодипина при значительно лучшей, по сравнению с ними, переносимости. Валсартан, в отличие от иАПФ, не имеет синдрома «ускользания» гипотензивного эффекта, что важно для поддержания эффективной терапии при длительном приеме.Отмена препарата не вызывает развития «рикошетной гипертензии», гипотония «первой дозы» также отсутствует.
Комбинация тиазидного диуретика и БРА является наиболее востребованной в терапии АГ благодаря высокой гипотензивной эффективности, защите органов-мишеней, безопасности и хорошей переносимости. Препараты потенцируют действие друг друга за счет взаимодополняющего влияния на основные звенья регуляции АД (например, БРА снижают периферическое сопротивление сосудов, а диуретик - снижает объем циркулирующей крови) и блокады контррегуляторных механизмов (например, противодействие со стороны БРА стимуляции РААС, развивающейся при монотерапии диуретиком). Кроме того БРА нивелируют возможные негативные метаболические последствия терапии диуретиками (рисунок 3).
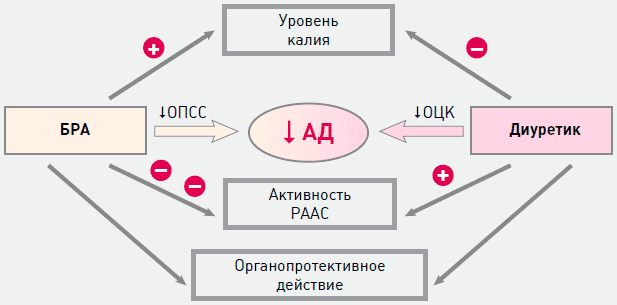
Рисунок 3. Основания для выбора комбинации БРА с диуретиками
При добавлении к валсартану гидрохлоротиазида гипотензивный эффект дозозависимым способом усиливается (рисунок 4). При использовании комбинации валсартана в дозе 80 мг и гидрохлоротиазида в дозе 12,5 мг САД снижается на 16,5 мм рт.ст., а ДАД - на 11,8 мм рт. ст. При увеличении дозы валсартана до 160 мг и гидрохлоротиазида - до 25 мг, САД снижается на 22,5 мм рт.ст., а ДАД - на 15,3 мм рт.ст. [3]. Комбинация валсартана и гидрохлоротиазида, по данным исследования VAST, обеспечивает более выраженный гипотензивный эффект и более надежный контроль АД в течение суток по сравнению с монотерапией валсартаном при меньшей частоте побочных эффектов.
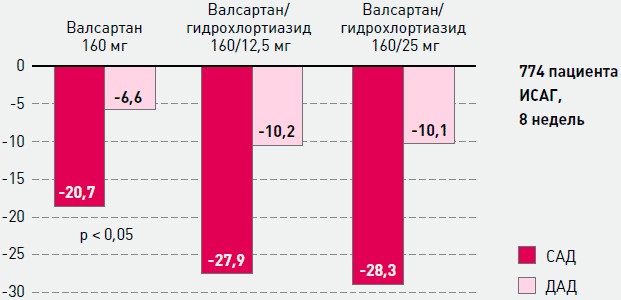
Рисунок 4. Антигипертензивное действие валсартана в моно- и комбинированной терапии с гидрохлоротиазидом
Одним из самых известных исследований с использованием валсартана является международное, рандомизированное, двойное слепое исследование VALUE, в которое были включены свыше 15 тысяч пациентов с АГ и факторами риска сердечно-сосудистых осложнений. Было продемонстрировано, что валсартан не уступает амлодипину по способности снижать сердечно-сосудистую смертность, однако частота госпитализаций из-за развития ХСН в группе валсартана оказалась на 19% ниже [8]. Важно подчеркнуть, что валсартан в дозе 80-160 мг в сутки более выражено снижал риск развития новых случаев СД 2 типа, чем амлодипин в дозе 5-10 мг/сутки (рисунок 5). При этом максимальный «антидиабетический» эффект валсартана проявлялся в группе с наиболее высоким риском развития СД, т.е. у больных старшего возраста с более высоким индексом массы тела, дополнительно получавших тиазидные диуретики и бета-адреноблокаторы.
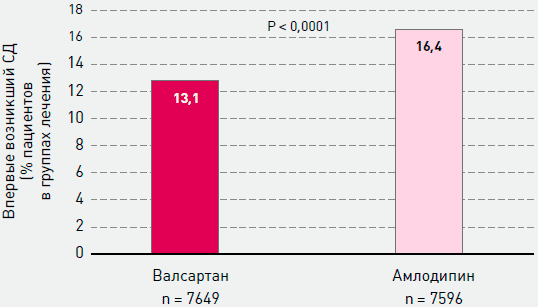
Рисунок 5. Исследование VALUE: сравнение валсартана и амлодипина на частоту возникновения новых случаев СД 2 типа [8]
Результаты экспериментальных, а также клинических исследований свидетельствуют, что валсартан не только предотвращает процессы сердечно-сосудистого ремоделирования, но и вызывает обратное развитие гипертрофии левого желудочка. При длительной терапии валсартаном у больных отмечалась тенденция к уменьшению размеров левого желудочка в систолу и диастолу, повышение сократимости миокарда и улучшение почечной функции [4-6]. В связи с этим большой интерес представляют данные, полученные в исследовании MARVAL [7], куда были включены больные с сахарнымдиабетом (СД) 2 типа и АГ (зарегистрирована у 60% пациентов). В течение 24 недель 169 пациентов получали валсартан в дозе 80 мг/сутки, 163 больных получали амлодипин в дозе 5 мг/сутки (при АД > 135/85 мм рт. ст. добавляли диуретик бендрофлутиазид или альфа—адреноблокатор доксазозин). При одинаковой степени снижения АД, альбуминурия в группе больных, получавших валсартан, после 24 недель лечения, снизилась на 44%, в группе, получавшей амлодипин — на 8% (р < 0,001). Нормоальбуминурия была достигнута в 29,9% в группе валсартана против 14,5% в группе амлодипина (р = 0,001).
Еще один аспект благоприятного действия валсартана — влияние на поражение почек у больных без СД. Мета-анализ 1594 больных, 10 исследований), проведенный еще в 1997 г., показал, что валсартан более эффективно, нежели другие антигипертензивные средства, снижает вероятность развития терминальной почечной недостаточности и протеинурию (на 29—46%) при недиабетических поражениях почек [5].
Исследование Val—HeFT [9] было посвящено изучению влияния длительного (27—30 месяцев) лечения валсартаном на смертность и качество жизни у 5010 больных ХСН (преимущественно развившейся на фоне ишемической болезни сердца -57%, и идиопатической кардиомиопатии — 31%) с фракцией выброса <40% и дилатацией левого желудочка. Хотя общая смертность была сопоставимой в группе валсартана и плацебо, смертность и заболеваемость в группе валсартана была ниже на 13,2% (рисунок 6), частота госпитализаций из-за усиления симптомов ХСН — на 27,5% ниже, чем в группе плацебо. Также в группе валсартана в большей степени улучшилось качество жизни, увеличились фракция выброса и толерантность к физической нагрузке, уменьшились размеры левого желудочка, выраженность симптомов ХСН, а также содержание в плазме крови норадреналина, предсердного натрийуретического пептида и альдостерона.
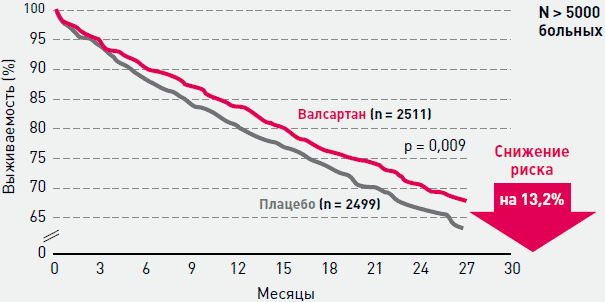
Рисунок 6. Исследование Val-HeFT: Влияние валсартана в сравнении со стандартной терапией на риск развития заболевания и смертности у пациентов с ХСН [9]
В исследовании VALIANT у 14703 больных с острым инфарктом миокарда осложненным СН и/или систолической дисфункцией левого желудочка [10] изучали эффект валсартана в сравнении с каптоприлом или в комбинации валсартана с каптоприлом. В течение 36 месяцев наблюдения не было отмечено статистически значимых различий в общей и сердечно-сосудистой смертности, частоте развития повторного инфаркта миокарда или появления ХСН во всех трех сравниваемых группах. Однако побочные эффекты встречались существенно реже при приеме валсартана, нежели каптоприла, но при комбинации этих препаратов частота побочных эффектов была выше. Исследование VALIANT - первое и единственное, где БРА (валсартан) не проиграли иАПФ при ИБС. Было убедительно доказало, что валсартан столь же эффективен, как ингибитор АПФ каптоприл, в сохранении жизни больных острым инфарктом миокарда с высоким риском сердечно-сосудистых осложнений, и что проведение при остром инфаркте миокарда комбинированной терапии ингибиторами АПФ и БРА нецелесообразно. Поэтому валсартан является единственным сартаном, зарегистрированным для лечения инфаркта миокарда, как в остром периоде, так и в постинфарктном.
В продолжение исследования VALIANT было проведено исследование VALVACE, в котором было показано что назначение валсартана больным острым коронарным синдромом, перенесшим ангиопластику с установкой голометаллического стента, по сравнению с ингибитором АПФ (каптоприлом, эналаприлом, рамиприлом) сопровождалось достоверным снижением риска рестеноза стента в течение ближайших 6 месяцев (19,5% - в группе валсартана, 34% - в группе ингибиторов АПФ (р < 0,005) [11].
Способность валсартана улучшать прогноз была подтверждена в проспективном рандомизированном открытом исследование (дизайн PROBE) исследовании Jikei Heart Study [12], в которое было включено 3081 больных с АГ (88%), ИБС (34%), ХСН (11%) или их сочетанием, находившихся на подобранной стандартной терапии. Половине больных к проводимой терапии был добавлен валсартан (40-160 мг/сутки). Через 3 года оказалось, что добавление валсартана к стандартной терапии приводило к более эффективной профилактике осложнений сердечно-сосудистых заболеваний (рисунки 7-9).
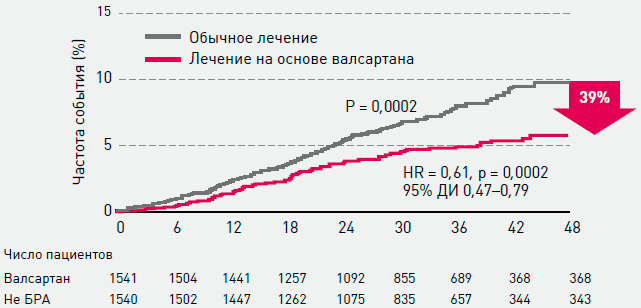
Рисунок 7. Исследование JIKEI HEART STUDY: сравнительное влияние валсартана и стандартной терапии, не включавшей сартаны, на риск сердечно-сосудистой заболеваемости и смертности [12]
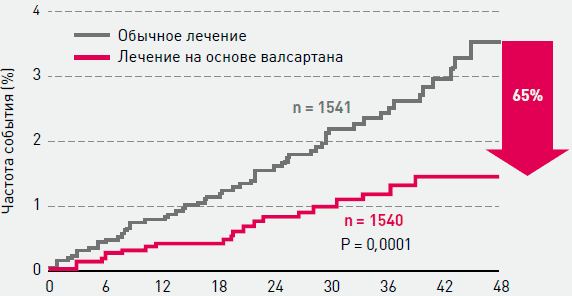
Рисунок 8. Исследование JIKEI HEART STUDY: сравнительное влияние валсартана и стандартной терапии, не включавшей сартаны, на частоту госпитализаций по поводу стенокардии [12]
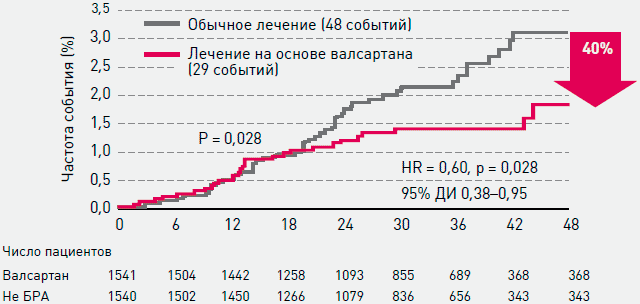
Рисунок 9. Исследование JIKEI HEART STUDY: сравнительное влияние валсартана и стандартной терапии, не включавшей сартаны, на частоту развития инсульта [12]
Близкие данные были получены в рандомизированном открытом слепом исследовании KYOTO HEART [13], выполненном по инициативе исследователей университета в Киото (Япония). Изучалось влияние валсартана на прогноз жизни пациентов неконтролируемой АГ (АД ≥ 140/90 мм рт. ст., несмотря на прием антагонистов кальция, ингибиторов АПФ, бета-адреноблокаторов), сердечно-сосудистыми заболеваниями (ИБС или ее эквиваленты - цереброваскулярные заболевания или заболевания периферических артерий, а также > 1 фактора риска) и высоким риском сердечно-сосудистых осложнений (3031 человек). Ситуация, когда, несмотря на проводимую терапию, не достигается целевой уровень АД, нередкая в условиях реальной клинической практики. Исследование должно было дать ответ на вопрос: способен ли валсартан не только увеличить эффективность проводимой терапии, но и улучшить прогноз. 1517 больным к лечению был добавлен валсартан в дозе 40-80 мг (через 4 недели допускалось удвоение дозы валсартана). У 1414 пациентов была усилена текущая гипотензивная терапия за исключением ингибиторов АПФ и БРА. Другими словами, исходная терапия не отменялась, а к ней либо добавлялся валсартан, либо увеличивались дозы исходных препаратов и добавлялись другие (помимо ИАПФ и БРА) препараты для достижения одинакового уровня АД в обеих группах. К концу исследования (среднее время наблюдения 3,2 года) достигнуто снижение АД до 130/80 мм рт. ст. в обеих группах. По итогам исследования было продемонстрировано достоверное снижение в группе валсартана риска сердечно-сосудистых осложнений на 45% (5,5% против 10,2%, р < 0,00001), преимущественно за счет снижения риска первичных и повторных инсульта (на 45%, р = 0,014) и госпитализации в связи со стенокардией (на 49%, р = 0,011). При этом также было достигнуто достоверное снижение на 33% (р = 0,028) числа новых случаев СД, что свидетельствует о наличии у валсартана положительного метаболического профиля.
Таким образом, Валсартан - поистине «препарат-многостаночник», доказавший свою эффективность на всех этапах сердечно-сосудистого континуума от факторов риска до ХСН.
В настоящее время на российском рынке появился генерик валсартана - препарат Валз (Актавис). По результатам исследования на биоэквивалентность доказано, что Валз эквивалентен оригинальному валсартану (рисунок 10). Важно, что он выпускается и в комбинации с гидрохлоротиазидом в очень широком диапазоне дозировок. Валз и Валз Н сочетают высокую эффективность и невысокую стоимость, что делает препарат доступным для большинства пациентов. Более широкое использование препаратов Валз и Валз Н будет способствовать повышению эффективности лечения АГ и снижению сердечно-сосудистой заболеваемости и смертности.
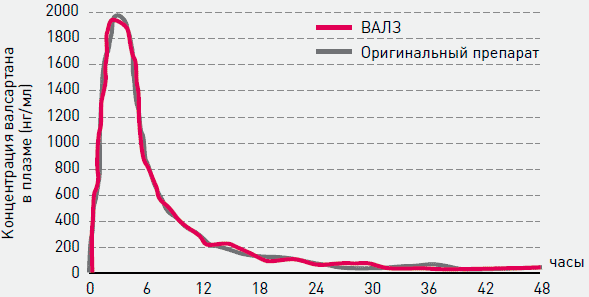
Рисунок 10. Площадь под кривой концентрация - время, свидетельствующая о биоэквивалентности генерического препарата Валз и оргинального валсартана
Учитывая уникальный спектр эффектов валсартана и превосходную его переносимость, а также необходимость фармакологической коррекции повышенной активности РААС, назначение валсартана можно считать залогом успешного лечения АГ у разных категорий больных, независимо от пола, возраста, а также таких сопутствующих заболеваний, как ИБС, ХСН, СД, систолическая дисфункция левого желудочка, обструктивные заболевания легких.
ЛИТЕРАТУРА 1. Диагностика и лечение артериальной гипертензии (Рекомендации Российского медицинского общества по артериальной гипертонии и Всероссийского научного общества кардиологов). Системные гипертензии 2010; 3: 5-26.
2. Fogari R., Zoppi A., Poletti L., et al: Sexual activity in hypertensive men treated with valsartan or carvedilol: a crossover study. Am J Hypertens 2001; 14: 27-31.
3. Benz J., Black H., Graff A. et al. Valsartan and hydrochlorothiazide in patients with essential hypertension. A multiple dose, double-blind, placebo controlled trial comparing combination therapy with monotherapy. J Hum Hypertens 1998; 12: 861-6.
4. Lucius R., Galliant S., Busche S. Et al. Beyond blood pressure: new roles for angiotensin II. Cell Mol Life Sci 1999; 56: 1008-19.
5. Giatras I., Lau J., Levey A.S. Effect of ACE inhibitors on the progression of nondiabetic renal disease: a meta-analysis of randomized trials. Ann. Intern.Med. 1997; 127: 337-45.
6. Gansevoort R.T., de Zeeuw, Shahinfar S. et al. Effect of the angiotensin II antagonist losartan in hypertensive patients with renal disease. J Hypertens Suppl 1994; 12: S37-S42.
7. Viberti G., Wheeldon N.M. Microalbuminuria reduction with valsartan in patients with type 2 diabetes mellitus. Circulation 2002; 6: 672-8.
8. Julius S, Kj eldsen S, Brunner H et al. VALUE trial: long term blood pressure trends in 13449 patients with hypertension and high cardiovascular risk. Am J Hypertens 2003; 16: 544-8.
9. Cohn J.N., Tognoni G. Valsartan Heart Failure Trial Investigators. A randomized trial of the angiotensin-receptor blocker valsartan in chronic heart failure. N Engl J Med. 200; 345(23): 1667-75. 16 А.Г. Барышникова. РОЛЬ БЛОКАТОРОВ РЕЦЕПТОРОВ АНГИОТЕНЗИНА
10. Velazquez E.J., Pfeffer M.A., Mc Murray J.V., et al. Valsartan In Acute myocardial Infarction (VALIANT) trial: baseline characteristics in context. Eur J Heart Fail 2003; 5: 537-44.
11. Peters S., Meyners M., Trummel W. Valsartan versus ACE inhibition after bare metal stent implantation - results of the VALVACE trial Int J Cardiol 2005; 98: 331-5.
12. Mochizuki S., Dahlof B., Shimizu M. et al. Valsartan in a Japanese population with hypertension and other cardiovascular disease (JIKEI HEART STUDY): a randomised, open-label, blinded endpoint morbidity-mortality study. Lancet. 2007; 369: 1431-9.
13. Sawada T., Yamada H., Dahlof B., Matsubara H. Effects of valsartan on morbidity and mortality in uncontrolled hypertensive patients with high cardiovascular risks: KYOTO HEART STUDY European Heart Journal 2009; 30(20): 2461-9.
