Новые данные по безопасности НПВП: осложнений меньше, чем мы думали раньше
Статьи Опубликовано в журнале:Consilium medicum - приложение неврология/ревматология | № 2 | 2010 | стр. 48-55
А.Е.Каратеев
НИИ ревматологии РАМН, Москва
Нестероидные противовоспалительные препараты (НПВП) - эффективный, удобный и доступный инструмент контроля острой и хронической боли, связанной с повреждением или воспалением. Многие эксперты считают НПВП средством 1-й линии, с которого следует начинать анальгетическую терапию во всех клинических ситуациях, когда боль носит ноцицептивный характер. При этом возможность применения других классов лекарственных препаратов, обладающих прямой или опосредованной анальгетической активностью (таких как опиоиды, миорелаксанты, локальные анестетики, средства для купирования нейропатической боли и др.), можно рассматривать лишь в том случае, когда использование НПВП не обеспечивает существенного улучшения состояния пациентов или когда имеются противопоказания для их назначения [1, 2].
Возможности терапии боли при ревматических заболеваниях
Особое значение имеет применение НПВП у пациентов с ревматическими болезнями - остеоартрозом (ОА), болью в нижней части спины (БНЧС), ревматоидным артритом (РА), болезнью Бехтерева и др., поскольку боль является их основным проявлением, главной причиной обращения за медицинской помощью и первой целью противоревматической терапии. Конечно, современная терапия заболеваний суставов и позвоночника не основывается лишь на применении обезболивающих препаратов. Напротив, главное направление современного противоревматического лечения - остановка прогрессирования заболевания, подавление хронического воспаления и прекращение разрушения суставов. И эта задача благодаря революционным достижениям современной науки и внедрению в ревматологическую практику новых, чрезвычайно эффективных патогенетических средств сегодня может быть решена. Но тем не менее обезболивающие препараты продолжают сохранять свое место в комплексной терапии патологии суставов и позвоночника - в качестве крайне необходимого, пусть и вспомогательного средства [1, 2].
Конечно, в арсенале врачей имеется парацетамол -чрезвычайно популярный во всем мире безрецептурный анальгетик, обладающий превосходной переносимостью и низким риском развития серьезных осложнений [3]. Однако в качестве средства 1-й линии он может быть с успехом использован лишь при умеренно выраженной боли. Парацетамол достоверно уступает по своей анальгетической эффективности НПВП и не имеет значимого противовоспалительного эффекта. Преимущества НПВП в сравнении с этим препаратом подтверждает серия рандомизированных контролируемых исследований - PACES-a, PACES-b, VACT, IPSO [4-6].
Хроническая боль
Следует помнить, что хроническая боль, независимо от причины своего появления, становится самостоятельной угрозой для жизни пациента. Депрессия, тревожность, нарушения сна, иммунитета, постоянное напряжение сердечно-сосудистой системы - типичные спутники хронической боли. Поэтому попытки «перетерпеть» боль, так же как и расхожая рекомендация «научиться жить с болью», представляются с точки зрения медицинской науки порочными и вредными. Четко доказано, что лица с хроническими заболеваниями, постоянно испытывающие боль, погибают от сердечно-сосудистых осложнений существенно чаще, чем люди с аналогичной патологией, у которых боль эффективно купируется [7].
Прогноз и потенциальный риск
В последние годы были получены интереснейшие данные, показывающие, что применение НПВП способно улучшить выживаемость пациентов с хроническими ревматическими заболеваниями. Так, по данным T.Lee и соавт. (2007 г.), наблюдавших 565 454 ветеранов США, страдающих ОА, больные, регулярно принимавшие НПВП, достоверно реже (>20%) погибали от кардиоваскулярных катастроф по сравнению с лицами, не получавшими этих препаратов [8].
Важные результаты были получены N.Goodson и соавт. при наблюдении 923 больных с воспалительными полиартритами. С 1990-1994 гг. (время создания регистра) было отмечено 203 летальных исхода, 85 из которых возникли вследствие кардиоваскулярных осложнений. В наблюдаемой когорте изначально 66% больных регулярно принимали НПВП. Удивительно, но, согласно полученным данным, регулярное использование этих препаратов не только не увеличивало, но даже снижало риск гибели от кардиоваскулярных катастроф - относительный риск для принимающих НПВП составил 0,66 (0,4-1,08) [9].
Однако известно, что НПВП могут вызывать серьезные осложнения. В первую очередь, это касается опасности развития специфической патологии со стороны верхних отделов желудочно-кишечного тракта (ЖКТ) -НПВП-гастропатии, характеризующейся наличием эрозий, язв и «гастроинтестинальных катастроф» - кровотечения и перфорации. Риск этих осложнений у лиц, регулярно принимающих НПВП, возрастает по сравнению с популяцией более чем в 4 раза и составляет примерно 0,5-1 эпизод на 100 пациентов в год. Больные, регулярно получавшие НПВП, погибают от ЖКТ-кровотечений в 2-3 раза чаще по сравнению с людьми, не принимающими каких-либо препаратов этой группы [1, 10-13].
Не меньшее (а по мнению ряда экспертов, даже большее) значение имеет риск развития осложнений со стороны сердечно-сосудистой системы. Прежде всего речь идет о так называемых кардиоваскулярных катастрофах: инфаркт миокарда, внезапная коронарная смерть, ишемический инсульт. Опасность может существенно возрастать у больных, которые регулярно и в течение длительного времени принимают высокие дозы НПВП. Кардиоваскулярные осложнения связаны с прокоагулянтным действием этих препаратов, которое возникает вследствие нарушения равновесия между синтезом тромбоксана А2 (циклооксигеназа - ЦОГ-1-зависимый процесс) и простациклина (ЦОГ-2-зависимый процесс). По мнению ведущих экспертов, развитие этой патологии весьма характерно для селективных ингибиторов ЦОГ-2 - особого класса НПВП, специально созданного для снижения риска ЖКТ-осложнений [1, 14-16].
Подавляющее большинство серьезных побочных эффектов, связанных с приемом НПВП (как со стороны ЖКТ, так и сердечно-сосудистой системы), возникают у больных, имеющих так называемые факторы риска. Важнейшими факторами риска НПВП-гастропатии являются наличие язвенного анамнеза, пожилой возраст (старше 65 лет), а также совместный прием НПВП и низких доз ацетилсалициловой кислоты (АСК). К кардиоваскулярным факторам риска прежде всего относят установленный диагноз ишемической болезни сердца (ИБС) и артериальную гипертензию (АГ). Наиболее высок риск у лиц, перенесших инфаркт миокарда или ишемический инсульт [1]. К сожалению, эти факторы очень часто присутствуют у пожилых больных, составляющих основную часть современной популяции, нуждающейся в активной обезболивающей терапии.
Прекрасной иллюстрацией этого стало масштабное исследование испанских ученых - LOGICA, результаты которого были опубликованы в августе 2010 г. Оно основано на анализе наличия различных факторов риска у больных ОА, не менее 6 мес регулярно получавших НПВП. Набор материала осуществлялся следующим образом: 374 ревматолога оценили состояние всех больных этим заболеванием, соответствующих критериям отбора, которых им пришлось наблюдать в течение 1 нед (с 2 по 8 октября 2006 г.). Таким образом, была собрана информация о 3293 пациентах. Критериями высокого риска ЖКТ-осложнений считались наличие кровотечения в анамнезе, прием антикоагулянтов, а также более трех иных факторов риска; критериями высокого кардиоваскулярного риска - счет по SCORE>5% и/или наличие сахарного диабета типа 2, стенокардии или инфаркта миокарда в анамнезе. Оказалось, что почти 1/2 больных ОА имели сочетание среднего или высокого риска ЖКТ-и кардиоваскулярных осложнений и лишь у 10,3% пациентов уровень риска был оценен как низкий [17].
Анализ ситуации
Когда мы видим в разных публикациях пугающую статистику НПВП-ассоциированных осложнений, мы должны понимать, что перед нами данные прежних лет. В частности, приводящиеся раз за разом данные по частоте серьезных ЖКТ-осложнений (кровотечения и перфорации как минимум у каждого 100-го больного, появление язв у 20-30% и т.д.) основываются по большей части на опыте 90-х годов прошлого века. Тогда в ходу были лишь «традиционные» НПВП и достаточно широко использовались такие потенциально «ульцерогенные» препараты, как индометацин, пироксикам, высокие дозы АСК и др. Сегодня ситуация коренным образом меняется, и многие авторы видят отчетливую тенденцию к значительному снижению риска развития НПВП-индуцированных осложнений.
Этот факт подтверждает, например, крупное американское эпидемиологическое исследование J.Fries (2004 г.), основанное на многолетнем наблюдении когорты, включающей более 5000 больных РА (база данных ARAMIS). Авторы отметили четкое снижение частоты НПВП-гастропатии, начиная с середины 1990-х годов до начала нового века: с 2,1 до 1,2 эпизода на 100 пациенто-лет. Основной причиной этого благоприятного явления авторы считали учет факторов риска, широкое внедрение в клиническую практику селективных НПВП и мощных гастропротекторов [18].
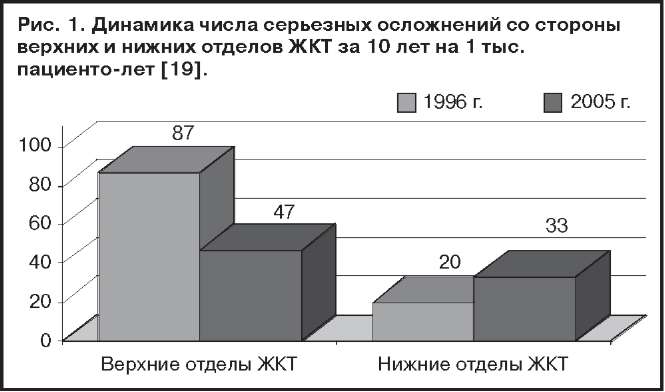
A.Lanas и соавт. (2009 г.) оценили динамику патологии верхних отделов ЖКТ на основании данных 10 крупнейших клиник Испании. Согласно проведенному анализу, с 1996 по 2005 г. частота серьезных осложнений снизилась почти в 2 раза - с 87 до 47 на 100 тыс. жителей. Правда, за эти 10 лет существенно выросло число осложнений со стороны тонкой и толстой кишки - с 20 до 33 на 100 тыс. жителей [19].
Большой интерес представляет работа французских ученых, опубликованная в 2010 г. и представляющая собой анализ национальной базы данных CADEUS. В этой статистической системе имеются данные о 23 535 больных, принимавших «коксибы» (целекоксиб и рофекоксиб) и 22 919 больных, получавших неселективные НПВП. Авторы показали, что в настоящее время частота серьезных осложнений со стороны ЖКТ представляется достаточно низкой, что, несомненно, является следствием образовательной работы и эффективной профилактики. Так, частота госпитализаций из-за проблем, связанных с ЖКТ, у лиц регулярно принимавших селективные НПВП, составила лишь 5,9 эпизода на 10 тыс. пациентов в год. Любопытно, что при использовании неселективных НПВП подобные проблемы возникали еще реже - 3,3 эпизода на 10 тыс. больных в год. Как видно, в реальной практике последних лет частота НПВП-гастропатии оказывается намного ниже, чем заявленная ранее (1 эпизод на 100 пациенто-лет) [20].
Аналогичные данные получили и мы, сравнив частоту выявления эндоскопических язв у больных РА в 1995-1996 и в 2008-2009 гг. (в печати). За этот период в клинике НИИР РАМН эндоскопическое исследование прошли 984 и 1018 пациентов с этим заболеванием. Согласно полученным данным, язвы желудка и двенадцатиперстной кишки (ДПК) в «лихие» 90-е годы выявлялись почти в 2,5 раза чаще в сравнении с настоящим временем. Так, суммарное число больных с язвами в группе 1995-1996 гг. составило 151 (15,3%), а в группе 2008-2009 гг. - лишь 66 (6,5%) (p<0,001).
Рациональная тактика терапии
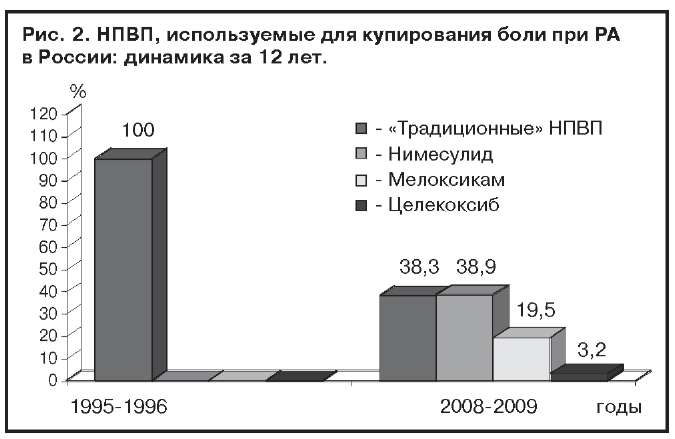
Причина благоприятной тенденции к снижению частоты опасных осложнений достаточно очевидна - это более тщательный учет факторов риска, применение эффективных профилактических средств и переход к использованию более безопасных НПВП. Так, по нашим данным, около 10% больных из прошедших обследование в настоящее время, регулярно получают ингибиторы протонной помпы (наиболее часто омепразол). И если раньше все больные применяли неселективные НПВП (преимущественно диклофенак), то сегодня большая часть получают относительно новые, селективные препараты (рис. 1, 2).
Нимесулид
Одним из препаратов, использование которых позволило в значительной степени снизить популяционную частоту осложнений со стороны ЖКТ, является широко используемый в нашей стране нимесулид. Статистика показывает, что продажи этого лекарства в России за последние годы стремительно росли: по данным Pharmexpert, если в 2001 г. было реализовано 634 тыс. упаковок нимесулида, то в 2006 г. - уже 10 млн 204 тыс.
Аналогичная картина отмечается в странах Восточной и Центральной Европы. Так, по данным A.Inotai и соавт., за период с 2002 по 2007 г., использование двух самых применяемых препаратов из группы селективных НПВП - нимесулида и мелоксикама, выросло в этих странах на 325% [21].
Популярность нимесулида вполне оправданна. Его достоинства были четко представлены в большой обзорной статье итальянских ученых C.Mattia и соавт., которая увидела свет в августе 2010 г. Эта работа посвящена 25-летию начала использования нимесулида в Италии. Авторы подчеркивают очевидное преобладание достоинств этого препарата (эффективность, быстродействие, преимущественная ЦОГ-2-селективность) над его недостатками [22].
Действительно, нимесулид является удобным и действенным средством для лечения острой боли. Он обладает высокой биодоступностью: через 30 мин после перорального приема достигается значимая концентрация (не менее 25% от максимальной) препарата в крови. Соответственно, уже через 30 мин препарат начинает «работать», а максимальный анальгетический эффект развивается через 1-3 ч [23-25].
Фармакологическое действие всех НПВП определяется блокадой ЦОГ-2-фермента, проявляющего свою активность в очагах повреждения и воспаления и отвечающего за синтез важнейших медиаторов боли и воспаления - простагландинов. С другой стороны, ассоциированные с приемом НПВП осложнения (прежде всего патология ЖКТ) в основном определяются блокадой «структурной» формы ЦОГ - ЦОГ-1, играющей важную роль в поддержании многих параметров гомеостаза человеческого организма. Однако ЦОГ-1 также принимает участие в процессе развития воспаления и поэтому локальное подавление ее активности в области повреждения следует рассматривать как позитивный момент. Нимесулид, обладающий умеренной селективностью в отношении ЦОГ-2, имеет подобное действие: относительно мало воздействуя на «структурную» ЦОГ-1 слизистой оболочки желудка, он эффективно блокирует ее активность в области воспаления [23-25].
Для нимесулида описан ряд фармакологических эффектов, не зависимых от класс-специфического влияния на ЦОГ-2. Он блокирует синтез основных провоспалительных цитокинов (интерлейкин-6, фактор некроза опухоли а), подавляет активность металлопротеиназ (ответственных, в частности, за разрушение гликопротеинового комплекса хрящевой ткани при ОА), обладает антигистаминным действием. Одним из важнейших «не-ЦОГ-2-ас-социированных эффектов» нимесулида является блокада фермента фосфодиэстеразы IV, подавляющая активность макрофагов и нейтрофилов, имеющих ключевое значение в развитии острого воспаления [24, 25].
Эффективность нимесулида доказана в ходе многочисленных клинических исследований. Так, имеются данные по его использованию при послеоперационном обезболивании. В частности, в работе ABinning и соавт.
94 пациентам, перенесшим артроскопическую операцию, в качестве анальгетика на 3 дня назначались нимесулид 200 мг, напроксен 1000 мг или плацебо. Согласно результатам исследования, оба НПВП демонстрировали превосходство над плацебо. Но нимесулид в сравнении с препаратом контроля обеспечивал более высокий обезболивающий эффект в первые 6 ч после операции [26].
Патология околосуставных мягких тканей
При острой патологии околосуставных мягких тканей
- энтезитах, бурситах и тендинитах, нимесулид показал столь же выраженный (или даже несколько более высокий) эффект в отношении купирования боли и восстановления функции опорно-двигательной системы по сравнению с высокими дозами «традиционных» НПВП диклофенака и напроксена. Например, в работе W.Wober 122 больных с субакромиальным бурситом и тендинитом в течение 14 дней принимали нимесулид 200 мг/сут или диклофенак 150 мг/сут. В конце периода наблюдения «хороший» или «отличный» эффект терапии несколько чаще отмечался у получавших нимесулид -82,3% в сравнении с 78,0% - получавших диклофенак. Субъективная оценка пациентов в отношении переносимости лекарств демонстрировала еще более значимое преимущество нимесулида. При этом 96,8% больных оценили переносимость нимесулида как «хорошую» или «отличную» и лишь 72,9% дали аналогичную оценку диклофенаку (р<0,05) [27].
Боль в нижней части спины (БНЧС)
Нимесулид оказался действенным средством для лечения неспецифической БНЧС. Согласно результатам исследования, проведенного в Финляндии (n=102), нимесулид 100 мг 2 раза в сутки превосходил ибупрофен в дозе 600 мг 3 раза в сутки, как по выраженности обезболивающего эффекта, так и по восстановлению функции позвоночника. К 10-му дню от начала лечения на фоне приема нимесулида отмечалось более чем двукратное улучшение функциональной активности. Среди пациентов, принимавших этот препарат, индекс Остверсти в среднем снизился с 38 до 15 баллов (-23), что достоверно отличалось от ибупрофена - с 35 до 20 (-15), р=0,02. При этом, в сравнении с препаратом контроля нимесулид существенно реже (примерно в 2 раза - 7 и 13% соответственно) вызывал побочные эффекты со стороны ЖКТ [28].
Комбинированное применение
Последнее крупное и хорошо организованное исследование, в котором оценивалась эффективность нимесулида, было проведено сербскими учеными L.Konstantinovic и соавт. Вообще, эта работа посвящена применению низкоэнергетической лазерной терапии при острой боли в спине, сопровождающейся компрессией седалищного нерва (люмбоишалгия). Однако авторы оценивали эффективность лазеротерапии у больных, которые одновременно принимали НПВП - нимесулид в дозе 200 мг/сут. Всего в исследование были включены 546 больных, которые составили 3 группы. В 1-й пациенты получали нимесулид + настоящая лазеротерапия, во 2-й - только нимесулид, а в 3-й - сочетание этого препарата и ложной лазеротерапии (плацебо). Согласно данным исследования, в 1-й группе эффект был максимальным -уровень обезболивания достоверно превосходил результаты, полученные в 2 контрольных группах. Тем не менее, весьма интересно отметить тот факт, что нимесулид сам по себе (2-я группа) и в комбинацией с плацебо лазера давал весьма существенное облегчение не только «механической» боли в спине, но и радикулярной (нейропатической). Так, боль в спине уменьшилась в среднем в каждой из групп на 44, 18 и 22 мм; а в ноге - на 33, 17 и 20 мм (визуальная аналоговая шкала). При этом переносимость терапии оказалась весьма хорошей - авторы не сообщили ни об одном случае серьезных осложнений, связанных как с использованием лазера, так и нимесулида [29].
Остеоартроз (ОА)
Помимо острой боли нимесулид зарекомендовал себя как эффективное симптоматическое средство при хронических ревматических заболеваниях, прежде всего ОА. Так, P.Locker и соавт. провели сравнение нимесулида 200 мг или этодолака 600 мг у 199 больных ОА в ходе 3-месячного исследования. Лечебное действие нимесулида оказалось более высоким - его оценили как «хорошее» или «превосходное» 80% больных и лишь 68% дали аналогичную оценку этодолаку [30].
В масштабном и более длительном (6 мес) исследовании E.Huskisson и соавт. нимесулид в дозе 200 мг/сут сравнивался с диклофенаком 150 мг/сут у 279 больных ОА. Лечебное действие исследуемых препаратов, которое оценивалось по динамике самочувствия больных и функциональному индексу Лекена, практически не различалось. Однако переносимость нимесулида была достоверно лучше - в частности, осложнения со стороны ЖКТ возникли у 36 и 47% больных соответственно (p<0,05) [31].
Самым крупным из длительных исследований нимесулида стала работа W.Kriegel и соавт., которые оценивали эффективность и безопасность этого препарата в сравнении с напроксеном 750 мг у 370 больных ОА в течение 1 года. Аналогично результатам, полученным E.Huskisson, эффективность обоих препаратов оказалась сопоставимой, правда, с некоторым преимуществом нимесулида. Так, изменение суммарного индекса WOMAC ко времени завершения работы составило 22,5 и 19,9%. Суммарная частота побочных эффектов при использовании нимесулида в сравнении с напроксеном также оказалась ниже -47,5 и 54,5% соответственно [32]. Следует обратить внимание на тот факт, что во всех трех исследованиях на фоне приема нимесулида не было зафиксировано значимого увеличения кардиоваскулярных осложнений.
Переносимость
Важнейшим достоинством нимесулида являются хорошая переносимость и относительно низкая частота развития осложнений со стороны ЖКТ. Хорошо известно, что именно развитие патологии ЖКТ, относящейся к числу класс-специфических осложнений НПВП, является одним из основных факторов, определяющих соотношение риск/польза для этого класса лекарственных препаратов. Данные, подтверждающие благоприятную переносимость нимесулида в отношении ЖКТ, были получены российскими и зарубежными учеными в ходе серии проспективных и когортных наблюдательных исследований [1, 23-25].
Очень показательна работа ирландского ученого F.Bradbury, который провел оценку частоты ЖКТ-ослож-нений при использовании диклофенака (n=3553), нимесулида (n=3807) и ибупрофена (n=1470) в реальной клинической практике. Суммарная частота этой патологии при использовании нимесулида была существенно меньше в сравнении с диклофенаком - 12,1%, хотя и не отличалась от ибупрофена - 8,1 и 8,6% [33].
Относительно низкий риск развития ЖКТ-осложнений при использовании нимесулида был также подтвержден работой итальянских эпидемиологов A.Conforti и соавт., которые провели анализ 10 608 спонтанных сообщений о серьезных побочных эффектах (1988-2000 гг.), связанных с приемом различных НПВП. Нимесулид, как оказалось, был причиной развития тех или иных осложнений со стороны ЖКТ в 2 раза реже в сравнении с другими НПВП. Число спонтанных сообщений о проблемах, связанных с этим препаратом, составило лишь 10,4% от их общего числа. При этом диклофенак был причиной проблем в 21,2%, кетопрофен в 21,7%, а пиро-ксикам в 18,6% случаях [34].
Опасность развития ЖКТ-кровотечения на фоне приема различных НПВП в реальной клинической практике оценивалась в масштабном эпидемиологическом исследовании J.Laporte и соавт. Исследуемый материал был получен при анализе причин 2813 эпизодов этого осложнения (7193 пациента в качестве контроля). Нимесулид оказался более безопасен, чем многие другие популярные в Европе НПВП: так, относительный риск кровотечения для нимесулида составил 3,2, для диклофенака 3,7, мелоксикама 5,7, а рофекоксиба 7,2 [35].
В России ценную информацию по данному вопросу дало многоцентровое исследование эффективности и безопасности нимесулида (НайзR). Этот препарат был назначен 600 больным в дозе 200 мг/сут на срок от 1 до 3 мес. При этом какие-либо осложнения со стороны ЖКТ возникли лишь у 9% пациентов. И хотя не менее 10% больных в исследуемой группе имели язвенный анамнез, не было отмечено ни одного эпизода ЖКТ-кровотечения или перфорации язвы [36].
Низкий риск ЖКТ-осложнений при приеме нимесулида подтверждает исследование эффективности высоких доз НПВП при раннем РА. Так, на фоне приема нимесулида 200-400 мг/сут язвы и множественные эрозии желудка или ДПК кишки были выявлены лишь у 2 (1,3%) больных. В контрольной группе - на фоне приема диклофенака 100-200 мг/сут такие осложнения были выявлены у 7 (5,9%) пациентов [37].
Еще одно исследование было посвящено оценке рецидивов НПВП-индуцированных язв у больных, принимающих нимесулид. В этой работе нимесулид 200 мг/сут назначался 20 больным, непосредственно перед этим закончившим курсовое противоязвенное лечение по поводу язвы или множественных эрозий желудка и/или ДПК, возникших на фоне приема других НПВП. Соответствующий по полу, возрасту и диагнозу основного заболевания контроль составили 20 больных, которым после заживления НПВП-гастропатии были назначены ректальные свечи, содержащие диклофенак (100 мг/сут). Спустя 2 мес лишь у 1 (5,6%) больного, принимавшего нимесулид, был отмечен рецидив язвы, в то время как при использовании диклофенака в свечах - у каждого 3-го (33,3%) пациента (р<0,05) [38].
Влияние на состояние сердечно-сосудистой системы
Большое значение имеет оценка влияния нимесулида на состояние сердечно-сосудистой системы. Следует отметить, что вопрос сравнительного риска развития инфаркта миокарда при использовании нимесулида, по всей видимости, был освещен лишь в одной крупной работе, проведенной финскими учеными. В ходе этого масштабного исследования было проанализировано 33 309 эпизодов инфаркта миокарда, при этом контроль, соответствующий по полу и возрасту, составили 138 949 лиц. Согласно полученным результатам, относительный риск инфаркта для нимесулида составил 1,69. Это значение приближалось к соответствующему показателю, определенному для мелоксикама, набуметона, этодалака и неселективных НПВП [39].
Очень важно, что для определения вероятности развития инфаркта миокарда и ишемического инсульта, ассоциированных с применением НПВП, принципиальное значение имеет дестабилизация АГ. Это серьезный фактор риска и определенный «суррогатный маркер» кар-диоваскулярных катастроф. Поэтому влияние нимесулида на риск дестабилизации АГ стало предметом активного анализа. И здесь очень важны результаты исследования В.И.Мазурова и соавт., в котором определялась динамика артериального давления - АД (по данным суточного мониторирования АД) у 40 больных ОА, имевших АГ, на фоне приема нимесулида или диклофенака. Спустя 30 дней у больных, получавших нимесулид, дестабилизации АД отмечено не было. Однако на фоне приема диклофенака динамика оказалась четко негативной: если у получавших нимесулид среднее систолическое давление изменилось с 143 до 140 мм рт. ст., то в группе получавших диклофенак оно повысилось с 147 до 156 мм рт. ст. (p<0,05) [40].
Аналогичные данные - фактическое отсутствие негативного влияния нимесулида на АД, были ранее получены в работе В.Г.Барсковой и соавт. При этом исследуемую группу составляли мужчины с хроническим подагрическим артритом, большинство из которых имели сопутствующую кардиоваскулярную патологию [41].
Риск гепатотоксичности
Говоря о достоинствах нимесулида, следует обратить особое внимание на опасность гепатотоксических реакций. НПВП-гепатопатия представляет собой проявление метаболической идиосинкразии и возникает достаточно редко (в сравнении с другими лекарственными осложнениями). По многолетней статистике серьезные гепатотоксические осложнения, проявляющиеся клинически выраженным внутрипеченочным холестазом или острой печеночной недостаточностью, возникают на фоне регулярного приема НПВП примерно у 1 из 10 тыс. пациентов [1, 25, 42-44].
В отношении нимесулида к 2000 г. за 15-летний период (1985-2000 гг.) применения этого препарата в 50 разных странах было отмечено лишь 192 случая серьезных осложнений со стороны печени. Учитывая, что на 2000 г. нимесулидом были пролечены 280 млн больных, суммарная частота опасных гепатотоксических реакций, таким образом, составляет менее 1 случая на 1 млн проведенных курсов лечения [45].
Однако в последние годы отношение к проблеме гепатотоксичности нимесулида кардинально поменялось. Контролирующие органы ряда европейских стран, последней из которых была Ирландия, прекратили использование этого препарата на своей территории, основываясь на статистике отдельных сообщений о тяжелых гепатотоксических реакциях. Так, контролирующий орган Ирландии (IMB) основывал свою резолюцию на информации о 53 эпизодах серьезных осложнений со стороны печени, отмеченных за 12 лет использования нимесулида в этой стране. Девять подобных осложнений способствовали развитию острой печеночной недостаточности, которая привела к гибели 4 пациентов [46].
Тем не менее основной орган Европейского союза, обеспечивающий контроль над оборотом лекарственных препаратов в Европе - EMEA (European Medicines Agency), после рассмотрения этой проблемы не нашел оснований для прекращения использования нимесулида (пресс-релиз от 21.09.07). Было принято компромиссное решение рекомендовать ограничить применение нимесулида в странах Европы курсом не более 15 дней и в дозе, не превышающей 200 мг/сут. Для исполнения этого решения странам - членам Евросоюза было рекомендовано изъять из аптечной сети упаковки, которые содержат более 30 стандартных доз нимесулида [47].
Самое важное в этом документе, по мнению авторов упомянутого обзора по нимесулиду 2010 г. - C.Mattia и соавт., признание того факта, что гепатотоксичность нимесулида не превышает гепатотоксичность многих других НПВП, которые успешно используются в клинической практике [22].
Весьма поучительны данные, полученные итальянскими исследователями M.Venegoni и соавт. Они теоретически оценили, какой эффект в отношении снижения частоты гепатотоксических реакций дало бы запрещение использовать нимесулид, начиная с 2006 г. Согласно проведенным расчетам, это позволило бы уменьшить число осложнений со стороны печени на 79 случаев (с 2006 по 2010 г.). Однако необходимость использовать вместо нимесулида другие НПВП привела бы к увеличению числа ЖКТ-кровотечений на 859 случаев за аналогичный срок. Очевидно, что продолжение использования этого препарата более «выигрышно», с точки зрения суммарного повышения безопасности анальгетической терапии, даже с учетом его возможной гепатотоксичности [48].
Три года назад резолюция EMEA активно обсуждалась на конференции НИИР РАМН (ноябрь 2007 г.). В ходе специального заседания были представлены российские и зарубежные данные по применению нимесулида в ревматологической практике. Согласно позиции ведущих экспертов-ревматологов, достоинства нимесулида существенно преобладают над его недостатками, поэтому вопрос о необходимости принятия каких-либо мер по ограничению его использования в России был признан неактуальным [49].
Объективный анализ имеющихся литературных данных показывает, что гепатотоксичность нимесулида не выше, чем у многих других представителей класса НПВП [42, 43]. По данным клинических исследований, негативная динамика лабораторных биохимических показателей, свидетельствующая о развитии патологии печени, отмечается при использовании нимесулида с такой же частотой, как и на фоне приема других НПВП. При назначении нимесулида коротким курсом (не более 30 дней) повышение аланинаминотрансферазы (АЛТ) и аспартатаминотрансферазы (АСТ) в 2 и более раз отмечается лишь у 0,4% больных, а при длительном многомесячном приеме частота подобных изменений не превышает 1,5% [25, 44].
Имеется фактически лишь одна масштабная эпидемиологическая работа, в которой изучалась сравнительная гепатотоксичность НПВП, - исследование итальянских ученых G.Traversa и соавт. Они провели анализ частоты гепатотоксических реакций у 397 537 больных за период с 1997 по 2001 г. Суммарная частота осложнений со стороны печени на фоне приема НПВП составила 29,8 на 100 тыс. пациенто-лет. Соответственно, показатель относительного риска гепатотоксических реакций для всех НПВП составил 1,4. Индивидуальная частота серьезных осложнений со стороны печени при использовании нимесулида составила 35,3 на 100 тыс. человеко-лет - меньше в сравнении с диклофенаком (39,2), кеторолаком (66,8) и ибупрофеном (44,6) [50].
Гепатотоксичность нимесулида в реальной клинической практике можно оценить на основании российского опыта применения этого препарата для лечения острого и хронического подагрического артрита. Больные подагрой практически всегда имеют комбинацию факторов, негативно влияющих на состояние печени: метаболические нарушения, жировой гепатоз, желчнокаменная болезнь, прием алкоголя и пищи, содержащей большое количество жиров. Сотрудниками НИИР был проведен анализ влияния нимесулида на биохимические показатели функции печени у 81 мужчины с подагрическим артритом. Пациентам в качестве анальгетика и противовоспалительного средства был назначен нимесулид 100-400 мг/сут. При этом существенная часть больных исходно имели повышение значения АЛТ. Однако после курсового применения нимесулида не было отмечено отрицательной динамики биохимических показателей, свидетельствующих о повреждении печеночных клеток или холестазе [43].
Длительное применение
В 2009 г. нами была опубликована работа, посвященная изучению развития побочных эффектов при длительном использовании нимесулида [51]. Мы провели ретроспективный анализ частоты осложнений со стороны ЖКТ, кардиоваскулярной системы и печени у лиц, длительно принимавших этот препарат [38]. Исследуемую группу составили 322 ревматологических больных, находившихся на стационарном лечении в клинике НИ-ИР РАМН в 2007-2008 г., не менее 12 мес до поступления принимавших нимесулид. Всем больным было проведе-
но эндоскопическое исследование верхних отделов ЖКТ (эзофагогастродуоденоскопия), проводился систематический контроль АД и биохимических показателей крови.
Большинство обследованных составляли женщины среднего и старшего возраста (18,6% 65 лет и более), страдавшие РА и имевшие серьезный коморбидный фон - особенно в плане патологии сердечно-сосудистой системы. Так, 16% имели диагностированную ИБС, а 42% -АГ. Кроме того, более 10% больных имели заболевания гепатобилиарной зоны (прежде всего желчно-каменная болезнь) и язвенный анамнез. Многие больные получали глюкокортикоиды и цитотоксические препараты (в основном метотрексат и лефлюнамид). Нередкое сочетание ревматических заболеваний и ИБС стало причиной длительного сочетанного приема нимесулида и низких доз АСК у 10,6% пациентов.
Ни у кого из больных на фоне лечения нимесулидом не развилось опасных осложнений со стороны ЖКТ -таких как кровотечение или перфорации язвы. Язвы желудка и ДПК развились у 13,3% обследованных пациентов. Эти данные можно сравнить с результатами предшествующих эндоскопических исследований, проводившихся в клинике НИИР. Так, язвы желудка и/или ДПК были выявлены у 18,1% из 4931 больных, регулярно принимавших неселективные НПВП, преимущественно диклофенак [18]. Мы видим, что при длительном непрерывном приеме нимесулида эндоскопические язвы выявляется почти на 1/3 (на 26,6%) реже, чем у больных, принимающих «традиционные» НПВП.
За 12-месячный предшествующий период инфаркт миокарда был зафиксирован у 1 мужчины 68 лет с РА, который в течение многих лет страдал ИБС и высокой АГ. У 2 пациенток на фоне приема нимесулида была отмечена отрицательная динамика электрокардиограммы, описанная кардиологом как «постинфарктный кардиосклероз».
Среди обследованных пациентов ни во время госпитализации, ни в течение 12-месячного предшествующего периода не было отмечено эпизодов ишемического инсульта. Стойкое повышение АД в период госпитализации было отмечено у 11,5% больных. Среди лиц, исходно имевших эту патологию, частота дестабилизации АГ была существенно выше, чем в целом по группе, и составила 26,8%.
Никто из больных не развил клинически выраженной патологии печени - желтухи, гепатомегалии, симптомов печеночной недостаточности. Существенное повышение печеночных ферментов (более чем в 2 раза в сравнении с нормой) возникло лишь у 7 (2,2%) больных. Все они страдали РА и помимо нимесулида получали цитотоксические препараты - метотрексат или лефлунамид.
К сожалению, значение полученного результата существенно уменьшает отсутствие соответствующей контрольной группы. Тем не менее, эти данные подтверждают относительно низкий риск класс-специфических осложнений при длительном использовании нимесулида.
• Частота серьезных осложнений со стороны ЖКТ, связанных с приемом НПВП, ниже, чем 10 лет назад
• Основная причина этого - учет факторов риска НПВП-гастропатии, профилактическое использование ингибиторов протонной помпы и более широкое назначение преимущественно селективных НПВП
• Нимесулид является одним из наиболее популярных НПВП в России, Восточной и Центральной Европе
• Основными достоинствами нимесулида являются хорошая переносимость и более низкий риск развития опасных осложнений со стороны ЖКТ в сравнении с «традиционными» НПВП
• Риск кардиоваскулярных катастроф при использовании нимесулида не превышает аналогичный для других НПВП
• Риск развития гепатотоксических осложнений при использовании нимесулида не превышает аналогичные показатели для других популярных НПВП
Заключение
Таким образом, мы видим, что изменение подходов к использованию НПВП - прежде всего рациональный выбор более безопасных представителей этой лекарственной группы, определяет значительное снижение риска опасных лекарственных осложнений на популяционном уровне. В частности, проблема НПВП-гастропатии уже не представляется столь серьезной, как 10 лет назад. Несомненно, что широкое использование нимесулида - препарата, обладающего хорошей переносимостью и относительно низким риском опасных ЖКТ-осложнений, является одним из важных моментов повышения безопасности анальгетической терапии в нашей стране.
Литература
1. Насонов ЕЛ. Нестероидные противовоспалительные препараты (Перспективы применения в медицине). М: Ан-ко, 2000.
2. Каратеев АЕ, Яхно НН, Лазебник ЛБ. и др. Применение нестероидных противовоспалительных препаратов. Клинические рекомендации. М: ИМА-ПРЕСС, 2009.
3. Day R, Graham G, Whelton A. The position of paracetamol in the world of analgesics. Am J Therap 2000; 7:51-5.
4. Schnitzer T, Weaver A, Polis A Efficacy of rofecoxib, celecoxib, and acetaminophen inpatients with osteoarthritis of the knee. A combined analysis of the VACTstudies. J Rheumatol 2005; 32: 1093-105.
5. Pincus T, Koch G, Lei H et al. Patient Preference for Placebo, Acetaminophen (paracetamol) or Celecoxib Efficacy Studies (PACES): two randomised, double blind, placebo controlled, crossover clinical trials in patients with knee or hip osteoarthritis. Ann Rheum Dis 2004; 63:931-9.
6. Boureau F, SchneidH, Zeghari N et al. The IPSO study: ibupro-fen,paracetamol study in osteoarthritis. A randomised comparative clinical study comparing the efficacy and safety of ibuprofen and paracetamol analgesic treatment of osteoarthritis of knee or hip. Ann Rheum Dis 2004; 63:1028-35.
7. Zhu K, Devine A, Dick I, Prince R Association of back pain frequency with mortality, coronary heart events, mobility, and quality of life in elderly women Spine 2007; 32 (18): 2012-8.
8. Lee T, Bartle B, Weiss K. Impact of NSAIDS on mortality and the effect of preexisting coronary artery disease in US veterans. Am J Med2007; 120 (1):98-104.
9. Goodson N, Brookhart A, Symmons D et al. Non-steroidal antiinflammatory drug use does not appear to be associated with increased cardiovascular mortality in patients with inflammatory polyarthritis: results from a primary care based inception cohort of patients. Ann Rheum Dis 2009; 68 (3): 367-72.
10. Singh G. Recent consideration in nonsteroidal anti-inflammatory drug gastropathy. Am J Med 1998; 105:31-8.
11. Lain L. Proton pump inhibitor co-therapy with nonsteroidal anti-inflammatory drugs-nice or necessery?Rew Gastroenterol Dis 2004; 4:33-41
12. Lanas A Prevention and treatment of NSAID-inducedgastrointestinal injury. Curr Treat Options Gastroenterol 2006; 9: 147-56.
13. Каратеев АЕ, Насонова ВА Развитие и рецидивирование язв желудка и двенадцатиперстной кишки у больных, принимающих нестероидные противовоспалительные препараты: влияние стандартных факторов риска. Тер. арх. 2008; 5: 62-6.
14. HochmanJ, Shah N. What Price Pain Relief? Circulation 2006; 113:2868-70.
15. Hermann M. Cardiovascular risk associated with nons-teroidal anti-inflammatory drugs. Curr Rheumatol Rep 2009; 11 (1): 31-5.
16. Aw T-J, Haas S, Liew D. Meta-analysis of cyclooxygenase-2 inhibitors and their effects on blood pressure. Arch Intern Med 2005; 165:490-6.
17. Lanas A, Tornero J, Zamorano J. Assessment of gastrointestinal and cardiovascular risk in patients with osteoarthritis who require NSAIDs: the LOGICA study. Ann Rheum Dis 2010; 69 (8):1453-8.
18. Fries J, Kristen N, Bennet M et al. The rise and decline of nonsteroidal anti-inflammatory drag-associated gastropathy in rheumatoid arthritis. Arthritis Rheum 2004; 50:2433-40.
19. LanasA, Garc?a-Rodr?guezLA, Polo-Tom?s M et al. Time trends and impact of upper and lower gastrointestinal bleeding and perforation in clinical practice. Am J Gastroenterol 2009; 104 (7): 1633-41
20. Laharie D, Droz-Perroteau C, B?nichou J et al. Hospitalizations for gastrointestinal and cardiovascular events in the CADEUS cohort of traditional or Coxib NSAID users. Br J Clin Pharmacol 2010; 69 (3): 295-302.
21. Inotai A Hank? B, M?sz?ros A. Trends in the non-steroidal anti-inflammatory drug market in six Central-Eastern European countries based on retail information. Pharmacoepidemiol Drug Saf 2010; 19 (2): 183-90.
22. Mattia C, Ciarcia S, Muhindo A, Coluzzi F. Nimesulide: 25 years later. Minerva Med 2010; 101 (4): 285-93.
23. Насонов ЕЛ. Эффективность и переносимость нестероидного противовоспалительного препарата. Нимесулид: новые данные. РМЖ. 2001; 15: 6-8.
24. Rainsford K. Current status of the therapeutic uses and actions of the preferential cyclo-oxygenase-2 NSAID, nimesulide. Inflammopharmacology. 2006; 14 (3-4): 120-37.
25. Bennett A. Nimesulide a well established cyclooxygenase-2 inhibitor with many other pharmacological properties relevant to inflammatory diseases. In: Therapeutic Roles of Selective COX-2 Inhibitors. Ed. Vein JR BottingRM. William Harvey Press: 524-40.
26. Binning A Nimesulide in the treatment of postoperative pain: a double-blind, comparative study inpatients undergoing arthroscopic knee surgery. Clin J Pain 2007; 23 (7): 565-70.
27. Wober W, Rahlfs V, BuchlN et al. Comparative efficacy and safety of the non-steroidal anti-inflammatory drugs nimesulide and diclofenac in patients with acute subdeltoid bursitis and bicipital tendinitis. Int J Clin Pract 1998; 52 (3): 169-75.
28. Pohjolainen T, Jekunen A, Autio L, Vuorela H. Treatment of acute low back pain with the COX-2-selective anti-inflammatory drug nimesulide: results of a randomized, double-blind comparative trial versus ibuprofen. Spine 2000; 25 (12): 1579-85.
29. Konstantinovic L, Kahjun Z, Milovanovic A et al. Acute low back pain with radiculopathy: a double - blind, randomized, placebo-controlled study. Photomed Laser Surg 2010; 28 (4):555-60.
30. Locker P, Pawlowski C, Friedrich I et al. Double-blind, randomised, multi-centre clinical study evaluating the efficacy and tolerability of nimesulide in comparison with etodalac inpatients sufferingfrom osteoarthritis of the knee. Eur J Rheumatol Inflamm 1994; 14 (2): 29-38.
31. Huskisson E, Macciocchi A, Rahlfs V et al. Nimesulide versus diclofenac in the treatment of osteoarthritis of the hip or knee: an active controlled equivalence study. Curr Ther Res 1999; 60:253-65.
32. Kriegel W, Korf K Ehrlich J et al. Double-blind study comparing the long-term efficacy of the COX-2 inhibitor nimesulide and naproxen inpatients with osteoarthritis. Int J Clin Pract 2001; 55 (8): 510-14.
33. Bradbury F. How important is the role of the physician in the correct use of a drug? An observational cohort study in general practice. IntJ Clin Pract 2004; (Suppl.) 144:27-32.
34. Conforti A, Leone R, Moretti U et al. Adverse drug reactions related to the use of NSAIDs with a focus on nimesulide: results of spontaneous reporting from a Northern Italian area. Drug Saf 2001; 24: 1081-90.
35. LaporteJ, Ibanez L, Vidal X et al. Upper gastrointestinal bleeding associated with the use of NSAIDs: newer versus older agents. Drug Safety 2004; 27:411-20.
36. Минушкин ОН. Использование препарата «Найз»у больных, страдающих сочетанной патологией суставов и поражением верхних отделов желудочно-кишечного тракта. Научно-практическая ревматология. 2003; 5: 72-6.
37. Каратеев АЕ, Каратеев ДЕ., Лучихина ЕЛ. и др. Эффективность и безопасность монотерапии высокими дозами НПВП при раннем артрите. РМЖ. 2006; 16:24-9.
38. Каратеев А, Каратеев Д, Насонов Е. Гастродуоденальная переносимость нимесулида (НИМЕСИЛ, Berlin Chemie) у больных с язвенным анамнезом: первое проспективное исследование безопасности селективных ЦОГ-2 ингибиторов у больных с высоким риском развития НПВП-индуциро-ванных гастропатий. Науч.-практ. ревматол. 2003; 1:45-8.
39. Helin-Salmivaara A, Virtanen A, Veslainen R et al. NSAID use and the risk of hospitalisation for first myocardial infarction in the general population: a national case-control study from Finland. Eur Heart 2006; 27: 1657-63.
40. Мазуров В.И., Лила А.М. Отчет о результатах пилотного исследования по сравнительной оценке влияния найза (нимесулида) и диклофенака на гемодинамические показатели у больных остеоартрозом в сочетании с эссенциальной артериальной гипертензией, кафедра терапии 1 им. ЭЭЭйхвальда с курсом ревматологии Медицинской академии последипломного образования. СПб., 2007.
41. Барскова В.Г., Насонова В.А., Цапина Т.Н. и др. Эффективность и безопасность применения нимесила у больных с подагрическим артритом. Клин. мед. 2004; 82 (12): 49-54.
42. Каратеев АЕ, Насонова ВА НПВП-ассоциированная гепатопатия: проблема нимесулида. Науч.-практ.ревматол. 2004; 1:34-7.
43. Каратеев А.Е., Барскова В.Г. Безопасность нимесулида: эмоции или взвешенная оценка? Cons. Med. 2007; 9: 60-4.
44. Rainsford K. Nimesulide - a multifactorial approach to inflammation and pain: scientific and clinical consensus. Curr Med Res Opin 2006; 22 (6): 1161-70. 45- HELSINN's response. На сайте: HELSINN, 2002,12. pharmabiz.com.
46. Irish Board .Suspends Marketing of Drugs ContainingNime-sulide imb.ie.
47. Press release. European Medicines Agency recommends restricted use of nimesulid-containing medicinal products. Doc. Ref EMEA/432604/2007.На сайте: emea.europa.eu.
48. Venegoni M, Da Cas R, Menniti-Ippolito F, Traversa G. Effects of the European restrictive actions concerning nimesulide prescription: a simulation study on hepatopathies and gastrointestinal bleedings in Italy. Ann Ist Super Sanita 2010; 46 (2): 153-7.
49. БОЛЬ: информационный портал. Новости: Казнить или помиловать нимесулид? paininfo.ru/press/1164.html
50. Traversa G, Bianchi C, Da Cas R et al. Cohort study of hepato-toxity associated with nimesulide and other non-steroidal anti-inflammatory drugs. BMJ 2003; 327: 18-22.
51. Каратеев А.Е., Алексеева Л.И., Братыгина Е.А., Аширова ТБ. Оценка частоты развития побочных эффектов при длительном применении нимесулида в реальной клинической практике.РМЖ. 2009; 17 (21): 1466-72.
Комментарии
ПРАКТИКА ПЕДИАТРА
