Фармакоэкономика Арифон Ретард: частное и глобальное
СтатьиС.В.Недогода
ГОУ ВПО Волгоградский государственный медицинский университет Минздравсоцразвития РФ
Резюме. Фармакоэкономический анализ применения Арифона ретард по результатам российского исследования ОРИГИНАЛ и международного исследования HYVET позволяет сделать однозначный вывод о фармакоэкономической обоснованности применения препарата и его преимуществах перед генериками по показателю экономии средств (уменьшение числа назначений других лекарств, затрат на работу медперсонала, числа визитов к врачу и длительности госпитализации). Терапия Арифоном ретард также оказывается экономически приемлемой по показателю DALY (Disability-adjusted life year), оценивающему суммарное «бремя болезни» (линейная сумма потенциальных лет жизни, потраченных из-за преждевременной смерти и нетрудоспособности).
Ключевые слова: Арифон ретард, артериальная гипертензия, DALY
PHARMACOECONOMICS OF ARIFON RETARD: THE PARTICULAR AND THE GLOBAL
S.V.Nedogoda
Volgograd State Medical University, Ministry of Health and Social Development of the Russian Federation
Summary. The pharmacoeconomic analysis of the use of Arifon retard from the results of the ORIGINAL trial and the international HYVET study leads to the unambiguous conclusion that there is a pharmacoeconomic rationale for the use of the drug and its advantages over generics in money saving (a reduction in the number of prescriptions of other drugs, the cost of medical staff work, in the number of visits to physician offices, and the duration of hospitalization). Arifon retard therapy turns out to be also economically acceptable in disability-adjusted life year (DALY) that is a measure of overall disease burden (the linear sum of the number of potential life years lost due to early death or disability).
Key words: Arifon retard, arterial hypertension, DALY
В настоящее время проблема выбора оптимального препарата для лечения любой патологии, в том числе и артериальной гипертензии (АГ), базируется на данных доказательной медицины и финансовых затратах, связанных с его применением [1, 2, 7, 8]. Имеется достаточно много публикаций по фармакоэкономической оценке антигипертензивной терапии (АГТ), в том числе основанной на Арифоне ретард [12], однако лишь немногие из них посвящены именно российской популяции пациентов [4-6, 9]. Окончание программы ОРИГИНАЛ (Оценка эффективности пеРевода с Индапамидов ГенерИков На Арифон ретард у пациентов с артериаЛьной гипертензией) как раз и позволяет сделать соответствующие выводы.
В ходе программы ОРИГИНАЛ проводилась замена генерического индапамида на Арифон ретард в дозе 1,5 мг (1 таблетка) утром в виде монотерапии или дополнительно к другим ранее принимаемым антигипертензивным препаратам (АГП) (ингибиторы АПФ, блокаторы АП рецепторов, р-адреноблокаторы, антагонисты кальция, препараты центрального действия), прием которых было рекомендовано продолжать в тех же дозах по ранее действующей схеме. Данные заключительного визита были получены у 1291 пациента (97,8%). Средний возраст составил 56,9 года; старше 60 лет - 58%; женщин было 997 (76%). У 89% больных на момент включения была 2-я и 3-я степень повышения артериального давления (АД); 1 и более факторов риска имели 85% больных; 3 и более - 51% больных. При первом обследовании АД в среднем оказалось равным 160/96 мм рт. ст., частота сердечных сокращений - 76 уд/мин., длительность АГ составляла 9,2 года.
Все больные на момент включения (1-й визит) получали АГТ с применением генерического индапамида. Монотерапию диуретиками исходно получали 11%; 2 АГП - 34%; 3 АГП - 31%; 4 АГП - 14%. На фоне лечения Арифоном ретард в дозе 1,5 мг было отмечено быстрое и выраженное снижение систолического (рис. 1) и диастолического АД (САД и ДАД) (рис. 2). Антигипертензивная эффективность по критерию достижения целевого уровня АД менее 140/90 мм рт. ст. при 1-й степени повышения АД исходно составила 94%, при 2-й степени - 81%, при 3-й степени - 69%, а по всей группе больных к 3-му месяцу лечения -80%. Схожие результаты, свидетельствующие о большей эффективности Арифона ретард по сравнению с генериками, были получены и ранее [4-6].
Рис. 1. Динамика снижения САД. 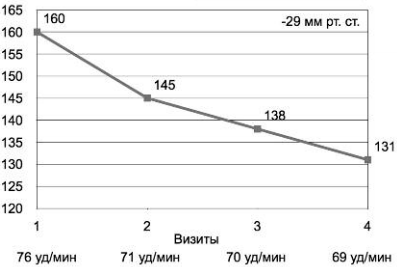
Рис. 2. Динамика снижения ДАД.
| Препарат | САД (индапамид/Арифон) (%) | ДАД (индапамид/Арифон) (%) |
| ≤2,5 мг | 160,6/130,4 (18%) | 95,0/80,1 (15,6%) |
| ≥2,5 мг | 160,4/129,7 (19,1%) | 96,2/80,1 (16,7%) |
| Равель СР | 156,4/129,5 (17,1%) | 95,2/80,4 (15,5%) |
Улучшение контроля АД сопровождалось положительной динамикой со стороны показателей, которые формально можно отнести к понятию «бремя болезни» (рис. 3).
Рис. 3. Динамика экономических параметров. 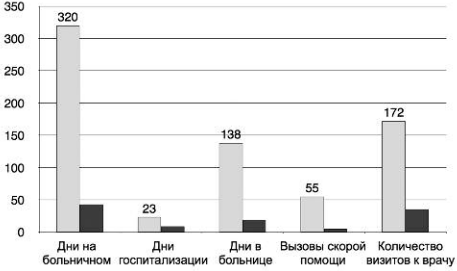
Указанные данные стали основой для анализа различных фармакоэкономических аспектов последствий перевода пациентов с генериков на оригинальный препарат.
В соответствии с современными представлениями показатель стоимость/эффективность можно рассматривать как цену, которую необходимо заплатить, чтобы достичь улучшения здоровья. Имеется 3 фактора, определяющие этот коэффициент:
Если рассматривать первый показатель, то становится очевидным, что для того чтобы перевод на оригинальный препарат был фармакоэкономически оправдан с точки зрения только прямых затрат на лекарства, разница в стоимости оргинала и генерика не должна превышать 15,5%, поскольку это минимальный выигрыш по снижению ДАД на Арифоне ретард (рис. 4). Фактически стоимость Арифона ретард, при которой он всегда будет фармакоэкономически эффективен, по коэффициенту цена/эффективность должна равняться стоимости упаковки самого дешевого генерика индапамида + 15,5%. Однако при существующей разнице в ценах (рис. 5) между Арифоном ретард и его генериками это невозможно. Приведем в качестве примера Индапамид-верте 2,5 мг, 30 таблеток (ВЕРТЕКС) 29 руб.+ 15,5% (=3,48) = 33,5 руб.
Рис. 4. Дополнительное снижение АД при переводе пациентов с генериков индапамида на Арифон ретард. 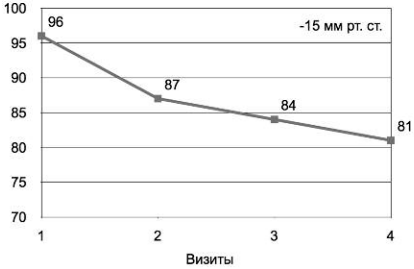
Рис. 5. Стоимость 1 мг индапамида у различных производителей.
| Название, доза и лекарственная форма препаратов индапамида | Фирма-производитель | Стоимость упаковки (руб.) | Стоимость 1 мг (руб.) |
| Акрипамид, таблетки 1,5 мг №30 | Акрихин | 96 | 2,13 |
| Акрипамид, таблетки, 2,5 мг №30 | Акрихин | 34 | 0,45 |
| Индапамид, капсулы 2,5 мг №30 | Pro.Med Cs | 101 | 1,34 |
| Индапамид МВ, таблетки 1,5 мг №30 | ЗАО Макиз-Фарма | 96 | 2,13 |
| Индапамид-верте, таблетки 2,5 мг №30 | Вертекс | 29 | 0,38 |
| Индапамид, таблетки 2,5 мг №30 | Hemofarm | 77 | 1,02 |
| Индапамид ретард, таблетки 2,5 мг №30 | Канон фарма | 81 | 1,81 |
| Ионик ретард, таблетки 2,5 мг №30 | Оболенское | 43 | 0,95 |
| Арифон ретард, таблетки 1,5 мг №30 | Servier | 307 | 6,82 |
| Ионик ретард таблетки 1,5 мг №30 | Оболенское | 103 | 2,28 |
| Равел, таблетки 1,5 мг №30 | KRKA | 163 | 3,62 |
17,9=94,4%
3,76=73,4%
1,88=46,9%
Абсурдность ситуации очевидна. Оригинальный препарат снижает АД гораздо лучше, но при этом оказывается фармакоэкономически неэффективным. Встает вполне логичный вопрос о том, что лучше для пациента - достичь однозначно более эффективного контроля АД при большей стоимости лечения или сэкономить на собственном здоровье? Хотя различия в стоимости, доходящие до 94%, заставляют задуматься, как и за счет чего была достигнута такая экономия при производстве генерика.
Значит ли это, что использование Арифона ретард экономически нецелесообразно? Конечно нет! Если проанализировать показатель экономии средств при применении лекарства (уменьшение числа назначений других лекарств, затрат на работу медперсонала, числа визитов к врачу и длительности госпитализации), то становится очевидным что перевод пациентов с генериков индапамида на оригинальный Арифон ретард выглядит экономически более чем обоснованным (рис. 6).
Но в конечном счете очень важна и оценка возможного влияния оригинального препарата и генериков на степень улучшения здоровья. Результаты метаанализа [11], ставшего одним из основополагающих для современной гипертензиологии, показывают, что снижение САД на 2 мм рт. ст. приводит к снижению смертности от ишемической болезни сердца (ИБС) и инсульта соответственно на 7 и 10%. В программе ОРИГИНАЛ дополнительное снижение САД составило 29 мм рт. ст., что предполагает снижение смертности от ИБС и инсульта соответственно на 101,5 и 145% (!).
В России заболеваемость инсультом и смертность от него остаются одними из самых высоких в мире. Ежегодно регистрируется более 400 тыс. инсультов, летальность при которых в течение 1-го месяца заболевания достигает 35%. При этом среди инсультов основную часть (70-85%) составляют ишемические, или церебральные, инфаркты, в генезе которых главную роль играют повышение АД и атеросклероз, что составляет около 280 тыс. случаев. По данным исследования ПИФАГОР III [3], 22% больных с АГ получают диуретики. Из них Арифон ретард получают 28%, индапамид - 32% и индап 28%. Если допустить, что из этих 280 тыс. случаев в 22% применялись диуретики, то это эквивалентно 61 600 пациентам, из которых 60% получали генерики, что в свою очередь эквивалентно 36 900 больным. Как следует из рис. 4, перевод на Арифон ретард с индпапамидов, применявшихся в суточной дозе менее 2,5 мг, обеспечивал дополнительное снижение САД на 30,2 мм рт. ст., перевод с индапамидов, применявшихся в суточной дозе выше 2,5 мг, - на 30,7 мм рт. ст. и с Равеля СР - на 26,9 мм рт. ст. Следовательно, если использовать данные упомянутого выше метаанализа, перевод 36 900 пациентов с генериков на Арифон ретард позволит снизить частоту инсультов на 145% и предотвратить 53 505 инсультов. В настоящее время стоимость лечения одного больного, включая стационарное лечение, медико-социальную реабилитацию и вторичную профилактику, составляет около 127 тыс. руб. в год. Следовательно, перевод с генериков индапамида на Арифон ретард может обеспечить экономию до 6 795 135 000 руб. (53 505 инсультов, 127 тыс. руб. в год).
Одним из наиболее часто используемых фармакоэкономических показателей, на основе которого оценивается возможность применения конкретной технологии лечения, является показатель QALY (quality adjusted life years) - продолжительность жизни, соотнесенная с ее качеством (часто используется и показатель YLS - стоимость дополнительно прожитого года). Считается, что вмешательство экономически эффективно при менее 20 тыс. дол./QALY, экономически приемлемо при менее 20-50 тыс. дол./QALY, пограничный уровень экономической приемлемости составляет менее 50-100 тыс. дол./QALY и экономически неэффективный и дорогой - более 100 тыс. дол./QALY. Границы приемлемой стоимости зависят от развития экономики государства (возможность оплаты дорогостоящего лечения и применения высоких технологий). Однако согласно рекомендациям ВОЗ, при принятии управленческих решений в здравоохранении лучше использовать показатель приращения эффективности - не годы жизни и QALY, а DALY (Disability-adjusted life year), оценивающий суммарное «бремя болезни», т.е. линейную сумму потенциальных лет жизни, потраченных из-за преждевременной смерти и нетрудоспособности. Для России этот показатель более приемлем, объективен и динамичен и может быть взят за основу при отборе жизненно необходимых и важнейших лекарственных средств и разработке стандартов лечения. Этот показатель приращения эффективности затрат не должен превышать 3 валовых внутренних продукта на душу населения в России в 2010 г. - 15 900 дол. ( в США -47 400 дол., а средний по миру - 8971 дол.) х 3 = 47 700 дол. (1 431 000 руб.).
В исследовании HYVET Арифон ретард продемонстрировал высокую эффективность у пациентов с АГ старше 80 лет (до окончания исследования под сомнения ставилась сама целесообразность проведения АГТ у этой категории пациентов). Если использовать показатель NNT (number need to treat) из этого исследования, то легко оценить приемлемость показателя DALY для России, если больных лечить Арифоном ретард. Как видно из рис. 7, стоимость одной сохраненной жизни и предотвращенного инсульта значительно ниже 1 431 тыс. руб., что свидетельствует, с одной стороны, о безусловной фармакоэкономической обоснованности применения именно Арифона ретард у лиц пожилого возраста, а с другой, с учетом всего изложенного выше, диктует необходимость его включения в различного рода «ограничительные» списки и стандарты лечения пациентов с АГ.
Сведения об авторе 1. Белоусов Ю.Б. Быков АВ. Фармакоэкономика: оптимальный выбор для формуляров. Фарматека. 2003; 3:10-2.
Недогода Сергей Владимирович - д-р мед. наук, проф., зав. каф. терапии и эндокринологии ГОУ ВПО ФУВ ВолгГМУ Минздравсоцразвития РФЛИТЕРАТУРА
2. Белоусов Ю.Б., Зырянов С.К. Дженерики или бренды: pro et contra. Качественная клинич. практ. 2003; 2:95-100.
3. Леонова МВ. и др. Анализ врачебной практики проведения антигипертензивной терапии (по данным исследования Пифагор III). Фарматека. 2009; 12:114-9.
4. Недогода С.В., Чаляби Т.А., Брель У.А. Влияние различных генериков индапамида на суррогатные точки при лечении артериальной гипертензии у лиц пожилого возраста. Кардиология. 2005; 6:21-7.
5. Петров ВИ, Лопатин ЮМ, Недогода СВ, Сабанов АВ. Применение дженериков индапамида: клинические и фармакоэкономические аспекты. Экономич. вестн. фармации. 2002; 6:83-8.
6. Петров ВИ, Недогода СВ, Лопатин ЮМ. Генерики индапамида: влияние на показатели суточного профиля АД, электролиты и соотношение стоимость/эффективность лечения у больных гипертонической болезнью. Артериальная гипертензия. 2001; 7 (1):37-44.
7. Петров ВИ, Недогода СВ, Сабанов АВ. Воспроизведенные лекарственные препараты: проблемы оценки и выбора. Ведомости научного центра экспертизы средств медицинской промышленности. 2007; 1:32-6.
8. Петров В.И. и др. Фармакоэкономический аспект затрат на лечение при использовании различных генерических препаратов. Проблемы стандартизации в здравоохранении. Тезисы II научн.-практ. конф. 2000; 1:134.
9. Поздняков ЮМ. Клинико-экономический анализ эффективности различных индапамидов у больных артериальной гипертензией I и II степени (ВОЗ/МОАГБ 1999 г.). Южно-Рос. мед. журн. 2004; 4:36-8.
10. Birkett DJ. Economic analysis: a response. Australian Prescriber 1999; 22 (3): 51-2.
11. Lewington S et al. Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies. Lancet 2002; 360:1903-13.
12. Szucs TB, Waeber B, Tomonaga Y. Cost-effectiveness of antihypertensive treatment in patients 80 years of age or older in Switzerland: an analysis of the HYVET study from a Swiss perspective. J Human Hypertens 2010; 24:117-23.
