akvion.ru
akvion.ru

Комбинированный препарат для повышения мужской фертильности
далее...
Больше информации на сайтах:
www.reproduction.info
www.plan-baby.ru
Клинико-экспериментальные данные влияния биологически активной добавки Сперотон на параметры фертильности эякулята
СтатьиОпубликовано в журнале:
« Андрология и генитальная хирургия», №2, 2015
О.Б. Жуков, В.В. Евдокимов, А.А. Жуков
Научно-исследовательский институт урологии и интервенционной радиологии им. Н.А. Лопаткина — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России; Россия, 105425, Москва, ул. 3-я Парковая, 51, стр. 4
В обзоре проанализировано изучение свойств эякулята 30 мужчин: с нормальными показателями спермограммы (n = 10), идиопатическим бесплодием секреторного типа (n = 10) и варикоцеле в послеоперационном периоде (n = 10). Исследование проведено через 30 мин, 1, 3 и 24 ч после добавления биологически активной добавки Сперотон (без включения вспомогательных компонентов) в максимально эффективной концентрации. Этапы исследования состояли из оценки основных показателей спермограммы (Всемирная организация здравоохранения, 5-е издание). Сбор материала продолжался 3 мес. Исследуемый препарат Сперотон был использован в 3 разных концентрациях (1:100, 1:200, 1:1000). Проведена оценка подвижности, жизнеспособности и морфологии сперматозоидов в указанные сроки инкубации путем смешивания препарата и эякулята.
Изучение подвижности сперматозоидов в исследованных группах выявило следующие изменения. Наилучшие показатели были в 1-й группе — к концу первого часа инкубации увеличение активной подвижности сперматозоидов на 46 %, общей подвижности — на 15 %. На 2-м месте были показатели подвижности в группе после проведенной операции по поводу варикоцеле — 22 и 14 % соответственно, на последнем месте — в группе с секреторным бесплодием, здесь увеличение активной и общей подвижности составило 14 %. Исследование препарата Сперотон в эксперименте выявило его положительное влияние на активную подвижность сперматозоидов. Максимальный эффект был получен в разведении 1:200 — активная подвижность повысилась на 27 % к 1-му часу опыта. Полученные результаты позволят рекомендовать препарат Сперотон в составе предварительной комплексной консервативной терапии для пациентов, направленных на лечение методами вспомогательных репродуктивных технологий, а также для больных с изменением фертильности вследствие варикоцеле в послеоперационном периоде и идиопатической патозооспермией.
Ключевые слова: Сперотон, фертильность, эякулят, идиопатическое бесплодие, варикоцеле, вспомогательные репродуктивные технологии, идиопатическая патозооспермия, активная подвижность сперматозоидов
Clinical-experimental data influence Speroton on the fertility parameters of ejaculate
O. B. Zhukov, V. V. Evdokimov, A. A. Zhukov
Research Institute of Urology, International Radiology, N. A. Lopatkin — branch of National Medical Research Radiology Center Ministry of Health of Russia; 4 Bldg. 51 3rd Parkovaya St., Moscow, 105425, Russia
The article analyzes the experience of studying the properties of patients ejaculate. They were 30 men with normal semen, idiopathic infertility secretory type and varicocele in the postoperative period. The total number of patients was 30, 10 in each group. The study was conducted with dietary supplement Speroton (without the inclusion of ancillary components) to the maximum effective concentration. Stages of the study consisted of the evaluation of the main indicators of semen (WHO, 5th edition). The study was conducted over 30 minutes, 1 hour, 3 hours and 24 hours after the addition of the dietary supplement Speroton. Set material was 3 months. The study dietary supplement Speroton was used in three different concentrations (1:100,1:200,1:1000). Was used to estimate the mobility, viability and morphology of spermatozoa within a specified time of incubation by mixing the dietary supplement and ejaculate. The study of sperm motility in groups separated by disease, showed the following changes: the best results were in group 1 — active mobility increase by 46 % in the first hour of incubation, total — 15 % for the first hour of incubation.
In second place were indicators of mobility in the third group after surgery for varicocele — 22 and 14 %, respectively, in last place in the group, with a secretory infertility is increasing the activity and overall mobility was 14 %. The study of the dietary supplement in the experiment revealed Speroton positive effect on sperm motility active. Maximum effect was obtained at a dilution of 1:200 — active mobility increased by 27 % for the 1st hour experiment. The results obtained allow to recommend the dietary supplement Speroton as part of precomplex conservative therapy in patients referred for treatment methods of assisted reproductive technologies, as well as in patients with a change in fertility due to varicocele in the postoperative period and idiopathic patozoospermia.
Key words: Speraton, fertility, ejaculate, idiopathic infertility, varicocele, assisted reproductive technologies, idiopathic patozoospermia, active sperm motility
Введение
В России около 16 % бесплодных браков, т. е. каждая 6-я супружеская пара имеет проблемы с зачатием в тот или иной период своего репродуктивного возраста. Доля мужского фактора в структуре бесплодия супружеских пар достигает 50 % и не имеет тенденции к снижению. По данным Российского центра акушерства, гинекологии и перинатологии, более 4 млн мужчин страдают бесплодием. Бесплодие в браке в других странах обладает сравнимыми показателями [1] (рис. 1).
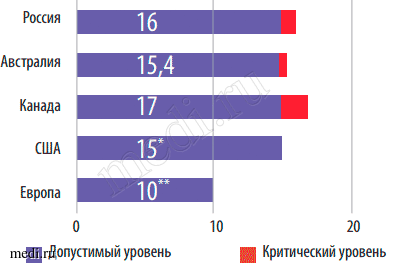 Рис. 1. Частота бесплодия в браке, %. * — из них г. Индианаполис (США) — 34 %; ** — из них Германия — 7 %, Югославия — 24 %
Рис. 1. Частота бесплодия в браке, %. * — из них г. Индианаполис (США) — 34 %; ** — из них Германия — 7 %, Югославия — 24 %
Следует отметить, что только 34 % населения нашей страны знает о существовании мужского бесплодия, остальные убеждены, что оно бывает только женским [2].
Установлено, что только у 1 из 10 мужчин данные причины связаны с врожденными генетическими, анатомическими, эндокринологическими или иммунологическими факторами. В большинстве случаев нарушения фертильности мужчины приобретенные, связаны с воздействием комплекса неблагоприятных факторов и зачастую являются обратимыми. Существует достаточно много теорий, согласно которым чрезмерное образование активных форм кислорода ведет к окислительному стрессу — процессу, повреждающему субклеточные структуры, жиры, белки и ДНК [3]. При этом прием комбинации витаминов C, E и кофермента Q10 может способствовать восстановлению сниженной подвижности сперматозоидов (олигоастенозооспермии). Механизм действия этих веществ, вероятно, опосредован влиянием на митохондриальную дыхательную цепь и ее антиоксидантные свойства.
Известно и влияние цинка на качество эякулята. Цинк обладает антиоксидантными свойствами и играет важную роль в нейтрализации активных форм кислорода. При сравнении фертильных и бесплодных мужчин (курящих и некурящих) отмечена статистически значимая корреляция концентрации цинка в сперме с количеством сперматозоидов (p < 0,01) и долей морфологически нормальных сперматозоидов (p < 0,001) [4].
Доказано, что некоторые изменения качественного рациона диеты улучшают фертильность эякулята. Обогащение рациона карнитином (L-карнитином или L-ацетилкарнитином) статистически значимо повышает подвижность сперматозоидов и вероятность наступления беременности. С этим согласуются и выводы обзора из Кокрановской библиотеки, согласно которым прием антиоксидантов субфертильными мужчинами повышает вероятность наступления беременности и число живорождений [5].
Селен — незаменимый элемент для нормального сперматогенеза и обеспечения мужской фертильности. Для восстановления мужской фертильности применяют микронутриенты, такие как ликопин, витамин D и полиненасыщенные жирные кислоты, которые существенным образом улучшают репродуктивную функцию мужчины [6] (рис. 2).
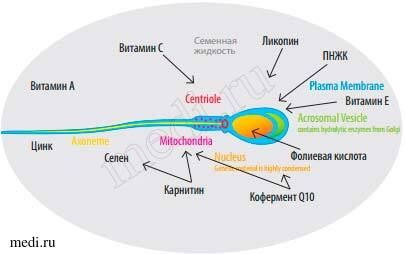 Рис. 2. Нутриенты, влияющие на восстановление мужской фертильности. ПНЖК — полиненасыщенные жирные кислоты.
Рис. 2. Нутриенты, влияющие на восстановление мужской фертильности. ПНЖК — полиненасыщенные жирные кислоты.
Первичное бесплодие мужчины означает, что от этого мужчины ни у одной из его партнерш не наступала беременность. Вторичным считается бесплодие, когда от данного мужчины была хотя бы одна беременность.
К причинам нарушения репродуктивной функции у мужчин относятся следующие этиологические факторы бесплодия (Руководство Всемирной организации здравоохранения (ВОЗ) по стандартизированному обследованию и диагностике бесплодных семейных пар, опубликовано Cambridge University Press, 2000):
сексуальная дисфункция — 1,7 %;
урогенитальная инфекция — 6,6 %;
врожденные аномалии — 2,1 %;
приобретенные факторы — 2,6 %;
варикоцеле — 5,2 %;
эндокринные причины — 0,6 %;
иммунологические факторы — 3,1 %;
другие аномалии — 3,0 %;
идиопатические нарушения в анализе спермы (синдром олигоастенотератозооспермии) или отсутствие очевидной причины — 75,1 %.
Изучение показателей спермограммы — основной вид обследования у мужчин с нарушенной фертильностью. Ведущими показателями, отражающими способность эякулята оплодотворять, принято считать концентрацию сперматозоидов и их подвижность, а также долю сперматозоидов с нормальной морфологией. Ранее морфологи ошибочно считали, что уникальная структура сперматозоида идеально приспособлена для выполнения его основной и единственной функции — переноса мужского генома в яйцеклетку Однако исследования последних лет показывают, что сперматозоиды не только являются «извозчиками», но и принимают участие в таких процессах, как сингамия (слияние мужского и женского ядер), активация ооцита, эпигенетическая регуляция, развитие раннего эмбриона [7]. Поэтому изучение морфологии и функциональных показателей сперматозоидов in vivo и in vitro будет давать дополнительную информацию для определения их компетентности в процессах оплодотворения и эмбриогенеза.
Цель исследования — изучение влияния биологически активной добавки Сперотон на подвижность, жизнеспособность и морфологию сперматозоидов in vitro .
Характеристика препарата Сперотон
Биологически активная добавка Сперотон (торговое название Сперотон, ЗАО «АКВИОН», Россия) содержит L-карнитин в форме тартрата. Состав данного препарата приведен в табл. 1.
Таблица 1.
Состав препарата Сперотон
Активные вещества | Количество, мг | Процент от рекомендованной нормы потребления |
L-карнитин | 750 | 250 |
Витамин Е | 30 | 300 |
Цинк | 21 | 140 |
Витамин В9 | 0,4 | 200 |
Селен | 0,07 | 100 |
Материалы и методы
Материалы. В исследовании были изучены образцы эякулята 30 мужчин: с нормальными показателями спермограммы (n = 10), идиопатическим бесплодием секреторного типа (n = 10) и варикоцеле в послеоперационном периоде (n = 10).
Использовали биологически активную добавку Спе ротон (без включения вспомогательных компонентов) в максимально эффективной концентрации. Этапы анализа состояли из оценки основных показателей спермо граммы (ВОЗ, 5-е издание). Исследование проводилось через 30 мин, 1, 3 и 24 ч после добавления биологически активной добавки Сперотон. Набор материала составил 3 мес.
Способ введения препарата. Препарат Сперотон использовали в 3 разных концентрациях (1:100, 1:200, 1:1000). Была проведена оценка подвижности, жизнеспособности и морфологии сперматозоидов в указанные сроки инкубации путем смешивания препарата и эякулята.
Критерии включения: мужской пол; возраст 20—45 лет; пациенты с секреторной формой бесплодия (олигозооспермия, астенозооспермия, тератозооспер мия) или пациенты с варикоцеле в послеоперационном периоде; отсутствие инфекций репродуктивного тракта (хламидий, уреаплазмы, микоплазмы, трихомо нады), диагностированных методом полимеразной цепной реакции; отсутствие беременности в браке (более 12 мес половой жизни без контрацепции); отсутствие аутоиммунных реакций против сперматозоидов, сопровождающихся выработкой антиспермаль ных антител; концентрация сперматозоидов ≥10 млн/мл; отсутствие эякуляторных нарушений; отсутствие травм половых органов; способность пациента понять суть исследования и дать письменное согласие на участие в клиническом исследовании. В качестве контрольной группы в исследование включены мужчины с нормальными показателями спермограммы.
Критерии исключения: обтурационная (кроме варикоцеле) или иммунологическая форма бесплодия; наличие женского бесплодия у партнерши (непроходимость маточных труб, нарушения овуляции, распространенный эндометриоз и др.); возраст младше 20 и старше 45 лет; алкогольная или наркотическая зависимость; повышенная чувствительность к любому из компонентов препарата; нарушения функции печени и почек; участие в другом клиническом исследовании в последние 3 мес.
Методика исследования. Препарат Сперотон взвешивали на торсионных весах: навеска по 1,5 и 10 мг. Вносили его в 1 мл эякулята. Препарат полностью растворялся в течение нескольких минут. Концентрация препарата соответствовала разведению 1:1000, 1:200 и 1:100, поскольку при разведении 1:10 или 1:1 подвижность сперматозоидов подавлялась в течение нескольких минут, а разведения более чем 1:1000 не вызывали никакого эффекта в отношении подвижности эякулята.
Эякулят собирали в химически инертный пластиковый контейнер и после полного разжижения микроскопировали с 400-кратным увеличением на световом микроскопе Amplival (Karl Zeiss, Iena) (рис. 3).
 Рис. 3. Микроскоп Amplival (Karl Zeiss, Iena)
Рис. 3. Микроскоп Amplival (Karl Zeiss, Iena)
Определяли параметры подвижности, морфологии и жизнеспособности сперматозоидов, т. е. проводили анализ эякулята по стандартам 5-го издания рекомендаций ВОЗ (2010):
срок воздержания — 2—7 дней;
объем эякулята — 1,5 мл;
цвет — бело-серый;
запах — специфический;
вязкость — до 20 мм;
рН ≥ 7,2;
срок разжижения — до 60 мин;
количество сперматозоидов в 1 мл ≥ 15 млн;
общее количество в эякуляте ≥ 39 млн;
живые сперматозоиды ≥ 58 %;
мертвые сперматозоиды ≤ 42 %;
прогрессивно-подвижные (PR) ≥ 32 %;
непрогрессивно-подвижные (NP) — нет;
общая подвижность (PR + NP) ≥ 40 %;
неподвижные (IM) ≤ 60 %;
нарушенная подвижность — нет;
морфологически нормальные ≥ 4 %;
патологические формы ≤ 96 %;
количество лейкоцитов в 1 мл ≤ 1 млн;
дополнительные включения — нет;
лецитиновые зерна — нет;
клетки эпителия — нет;
слизь — нет.
Затем разливали эякулят в мерные пробирки по 1 мл и вносили разные навески препарата. Через 30 мин, 1, 3 и 24 ч проверяли изменение подвижности сперматозоидов (активная, малая или общая). Морфологию и жизнеспособность сперматозоидов оценивали через 24 ч инкубации образцов эякулята при комнатной температуре 20—22 °С.
Результаты и обсуждение
Исследование проведено у мужчин 20—41 года (средний возраст составил 27,5 ± 6,5 года). В 1-ю группу вошли 10 мужчин с нормальными показателями спермограммы (средний возраст 26,4 ± 4,7 года). Во 2-ю группу включены 10 мужчин с секреторным бесплодием (средний возраст 29,4 ± 4,7 года). В 3-ю группу включены 10 мужчин после операций по поводу варикоцеле (средний возраст 28,4 ± 4,9 года) (табл. 2).
Таблица 2.
Распределение пациентов в исследуемых группах
Группа | Возраст, лет | ||||
20-25 | 26-30 | 31-35 | 36-40 | 41-45 | |
Нормальная спермограмма | 3 | 2 | 2 | 2 | 1 |
Секреторное бесплодие | 2 | 1 | 3 | 2 | 2 |
После варикоцелэктомии | 2 | 3 | 3 | 1 | 1 |
Результаты исследования при разведении препарата Сперотон 1:200 приведены в табл. 3.
Таблица 3.
Суммарные результаты изменения подвижности сперматозоидов с препаратом Сперотон в разведении 1:200
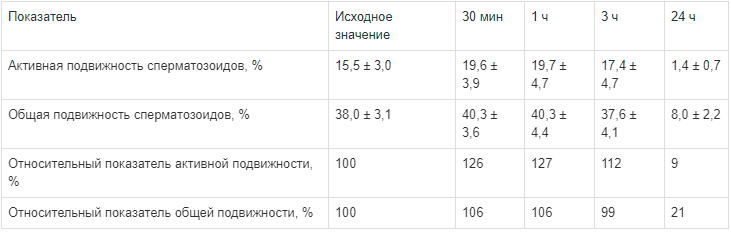
Первая колонка в табл. 3 отражает исходные показания подвижности сперматозоидов, другие колонки — изменения подвижности по отношению к исходным данным, которые обозначены как 100 %.
Данные, полученные при разведении препарата Сперотон 1:100, приведены в табл. 4.
Таблица 4.
Суммарные результаты изменения подвижности сперматозоидов с препаратом Сперотон в разведении 1:100
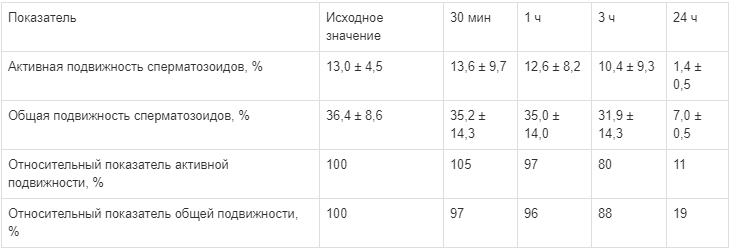
Результаты при разведении Сперотона 1:1000 приведены в табл. 5.
Таблица 5.
Суммарные результаты изменения подвижности сперматозоидов с препаратом Сперотон в разведении 1:1000
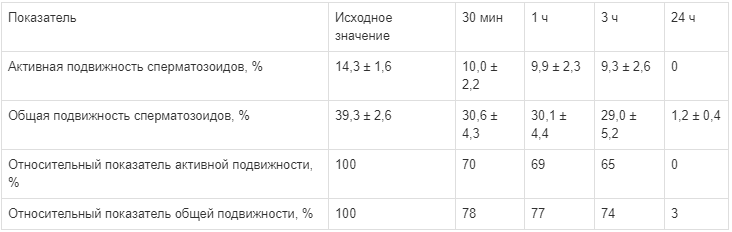
Изменение морфологии сперматозоидов и числа живых клеток в течение 3 ч существенно не отличалось от исходного уровня: морфологически нормальные формы соответствовали 18 %. Через 24 ч инкубации образцов эякулята с препаратом Сперотон также не обнаружено значительных изменений: морфологически нормальные формы сперматозоидов соответствовали 20 %.
Эякулированные сперматозоиды без внешних повреждающих воздействий сохраняли исходную морфологию, сформированную в тестикулах. И в течение 24 ч, тем более 3-часовой инкубации, не происходит изменений морфологии и жизнеспособности. Условия эксперимента были ограничены 24 ч, и в этих пределах изменений отмеченных параметров не наблюдали, т. е. в условиях эксперимента не обнаружено изменений морфологии сперматозоидов. Соответственно, добавление Сперотона в эякулят не оказывает отрицательного влияния на морфологию сперматозоидов. Количество живых сперматозоидов в норме ≥ 58 % (ВОЗ, 2010). Этот показатель входит только в стандартный анализ эякулята и не рассматривался в нашем эксперименте.
Мы остановились на разведениях 1:200, поскольку при разведении 1:100 быстро подавлялась подвижность сперматозоидов в течение часа, а разведение 1:1000 не вызывало никакого эффекта в отношении подвижности. И далее данная концентрация (1:200) Сперото на нами использовалась, как наиболее эффективная.
С учетом наибольшего градиента изменений подвижности сперматозоидов с добавлением Сперотона данные по группам с концентрацией 1:200 приведены в табл. 6—8.
Таблица 6.
Изменение подвижности сперматозоидов в группе с нормальными показателями спермограммы
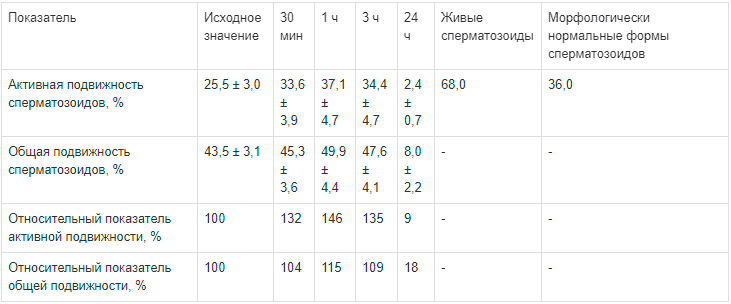
Таблица 7.
Изменение подвижности сперматозоидов в группе с секреторным бесплодием
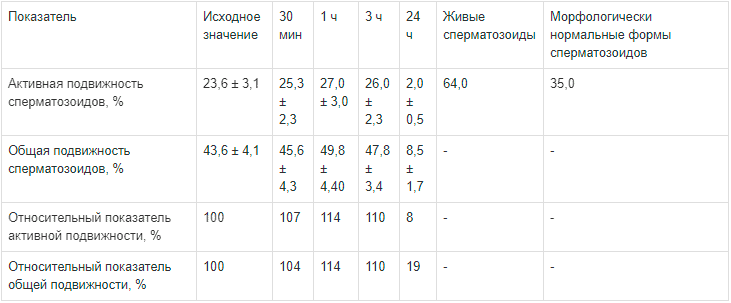
Таблица 8.
Изменение подвижности сперматозоидов в группе после варикоцелэктомии
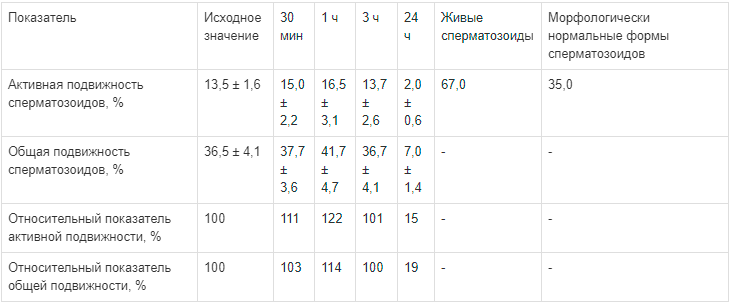
Препарат Сперотон дает максимальный эффект в разведении 1:200. Активная подвижность сперматозоидов повысилась на 27 % (по сравнению с исходными данными) к концу первого часа опыта, а общая подвижность — на 6 %. Дальнейшее наблюдение в течение 3 ч выявило сохранение активной подвижности (на 12 % выше исходной активной подвижности), а общая подвижность сохранялась на начальном уровне (99 % от исходных данных).
Исследование препарата Сперотон в эксперименте не вызвало отрицательной динамики основных показателей фертильности эякулята при смешивании с ним в концентрациях 1:200 и 1:100. Морфология сперматозоидов и число живых клеток в течение 3 ч существенно не отличались от исходного уровня. Через 24 ч инкубации образцов эякулята с препаратом также не обнаружено значительных изменений: нормальные формы сперматозоидов в исходных образцах находились в интервале 18—60 %, через 24 ч — 20—60 %. Число живых сперматозоидов в исходных образцах укладывалось в интервал 62—73 %, через 24 ч — в интервал 60—72%.
Изучение подвижности сперматозоидов в группах, разделенных по заболеваемости, выявило следующие изменения. Наилучшие показатели были в 1-й группе: увеличение активной подвижности на 46 % к концу первого часа инкубации, а общей — на 15 %. На 2-м месте были показатели подвижности в 3-й группе — 22 и 14 % соответственно, на последнем месте — во 2-й группе, здесь увеличение активной и общей подвижности составило 14 %.
Наличие временного интервала и динамика характера изменения фертильности эякулята через 30 мин и 1 ч позволяют использовать данные эксперимента для улучшения подвижности сперматозоидов при вспомогательных репродуктивных технологиях и при половых контактах в случаях с субфертильностью обоих половых партнеров либо одного из репродуктивной пары.
Следует понимать, что созревание сперматозоидов и проявление их общей и активной подвижности является результатом интегрированного процесса взаимодействия многих структур, в том числе половых гормонов и органов-мишеней. Для иллюстрации данных показателей из оставшихся саше-пакетиков действующего вещества препарата Сперотон был назначен пациенту А. (20 лет), перенесшему несколько операций по поводу варикоцеле, через 3 мес после последнего успешно выполненного оперативного лечения. В связи с олигоастенозооспермией больной А. включен в исследование в начале сентября 2014 г. и принимал активное вещество препарата в течение 3 мес по 1 саше-пакетику. Результатом лечения были положительные изменения показателей (табл. 9).
Таблица 9.
Улучшение показателей фертильности эякулята больного А. на фоне лечения препаратом Сперотон в течение 3 мес
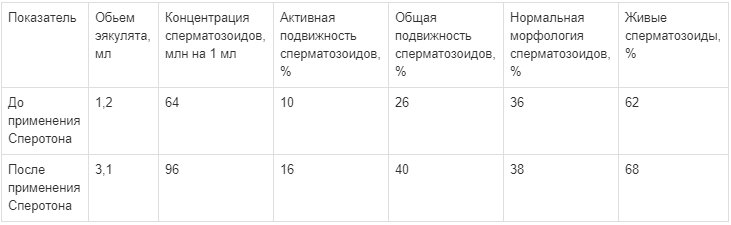
Данные изменения иллюстрируют возможное клиническое применение и лечебное воздействие препарата Сперотон на больных с изменением фертильности вследствие варикоцеле в послеоперационном периоде.
Заключение
Исследование препарата Сперотон в эксперименте выявило его положительное влияние на активную подвижность сперматозоидов. Максимальный эффект был получен в разведении 1:200 — активная подвижность повысилась на 27 % к концу первого часа опыта. Полученные результаты дают возможность рекомендовать препарат Сперотон в составе предварительной комплексной консервативной терапии у пациентов, направленных на лечение методами вспомогательных репродуктивных технологий, а также у больных с изменением фертильности вследствие варикоцеле в послеоперационном периоде и идиопатической патозооспермией.
1. Сухих Г. Т., Божедомов В. А. Мужское бесплодие. М.: Эксмо, 2008. С. 239. [Sukhikh G.T., Bozhedomov V.A. Male infertility. Moscow: Eksmo, 2008. P. 239. (In Russ.)].
2. Рождаемость и планирование семьи в России. История и перспективы. Сборник статей «Демографические исследования». Под ред. И. А. Троицкой, АА. Авдеева, М.: МГУ, 2011; 18; с. 177. [Birthrate and family planning in Russia. Background and prospects. Collected articles "Demography studies". I.A. Troitskaya, А.А. Avdeev (eds.).Moscow: Moscow State University, 2011; 18; p. 177. (In Russ.)].
3. Zini A., Al-Hathal N. Antioxidant therapy in male infertility: fact or fiction? Asian J Androl 2011;13:1-9.
4. Vicari E., Calogero A.E. Effects of treatment with carnitines in infertile patients with prostato-vesiculo-epididymis. Hum Reprod 2001;16(11):2338-42.
5. Micic S., Lalic N., Bojanic N., Nale D.J. Carnitine therapy of oligospermic men. 25th Annual Meeting program and abstracts, 7-11.05.2000. Boston: American Society of Andrology, 2000. P 68.
6. Zini A., Al-Hathal N. Antioxidant therapy in male infertility: fact or fiction? Asian J Androl 2011;13(3):374-81.
7. Брагина Е.Е., Арифулин Е.А., Бочарова Е.Н. Роль мужского фактора в нарушениях раннего эмбриогенеза. Материалы XXIV Международной конференции Российской ассоциации репродукции человека. Репродуктивные технологии сегодня и завтра (3-6 cентябpя 2014 г., Ярославль). С.107-8. [Bragina E.E., Arifullin E.A., Bocharova E.N. Role of male factor in early embryogenesis disorder. Materials of XXIV International Conference of Russian Association of Human Reproduction. Reproduction technologies of today and tomorrow (September 3-6, 2014, Yaroslavl). Pp. 107-8. (In Russ.)].
Комментарии
ПРАКТИКА ПЕДИАТРА