Зависимость прогрессирования гипертонического поражения почек от степени снижения артериального давления и выбора класса антигипертензивных средств
Статьи Опубликовано в "JAMA", 2002г, №288, С. 2421-2431. Результаты исследования AASKJ.Wright, G.Bakis, T.Greene, LAgodon, L.Appel, J.Charleston, D.Cheek, J.Douglas-Baltimore, J.Gassman, R.CIassock, L.Hebert, KJamerson, J.Lewis, R.Philips, R.Toto, J.Middleton, S.Rostond от группы African American Study of Kidney Disease and Hypertension
Введение. Артериальная гипертония является ведущей причиной терминальной почечной недостаточности в США. Средства, способные предупредить прогрессирующее ухудшение функции почек, не известны.
Цель. Оценить зависимость динамики скорости клубочковой фильтрации (СКФ) у больных артериальной гипертонией от степени снижения артериального давления (АД) и применения антигипертензивных препаратов трех классов.
Дизайн. Исследование имело факториальный дизайн 3x2. Набор больных проходил с февраля 1 995 года по сентябрь 1 998 года.
Больные. В 21 американском центре в исследование были включены 1 094 афроамериканцев в возрасте от 1 8 до 70 лет с гипертоническим нефроангиосклерозом (СКФ 20-65 мл/мин/ 1,73 м2), которых наблюдали в течение от 3 до 6,4 лет.
Лечение. Больных рандомизировали на две группы в зависимости от целевого среднего АД (1 02-1 07 мм рт. ст., n=554; или 92 мм рт. ст. и менее, n=540) и на три группы в зависимости от проводимой антигипертензивной терапии бета-блокатором (метопролол 50-200 мг/сут; n=441), ингибитором АПФ (рамиприл 2,5-10 мг/сут, n=436) или дигидропиридиновым антагонистом кальция (амлодипин 5-10 мг/сут, n=217). Чтобы добиться намеченных целевых уровней АД, разрешалось добавлять другие антигипертензивные средства открытым методом.
Критерии эффективности. Скорость изменения СКФ (наклон кривой); комбинированная конечная точка, включающая в себя снижение СКФ на 50% и более (или ≥25 мл/мин/1,73 м2) по сравнению с исходной, терминальная почечная недостаточность или смерть. Сравнивали стандартную и более интенсивную антигипертензивную терапию, рамиприл с метопрололом и амлодипин с метопрололом.
Результаты. На фоне интенсивной и стандартной антигипертензивной терапии АД снизилось в среднем до 128/78 ( + 12/8) и 141/85 ( + 12/7) мм рт. ст. соответственно. Скорость снижения СКФ в течение 4 лет достоверно не отличалась в этих двух группах (-2,21 +0,1 7 и -1,95 + 0,1 7 мл/мин/1,732 соответственно; p=0.24). Снижение АД до более низких целевых значений не привело к существенному уменьшению риска комбинированной клинической конечной точки (-2%; 95% доверительный интервал (ДИ) от -22 до 21; p=0.85). Динамика СКФ достоверно не отличалась у больных, получавших антигипертензивные препараты трех классов. Однако по сравнению с метопрололом и амлодипином в группе рамиприла выявили значительное снижение риска клинической конечной точки на 22% (95% ДИ 1 -38%; p=0.04) и 38% (95% 1 4-56%; p=0.004) соответственно. Частота комбинированной конечной точки достоверно не отличалась между группами амлодипина и метопролола.
Заключение. Снижение АД до более низких целевых значений не привело к замедлению прогрессирования гипертонического нефроангиосклероза. По эффективности в профилактике снижения СКФ ингибитор АПФ превосходил бета-блокатор и дигидропиридиновый антагонист кальция.
Артериальная гипертония находится на втором месте среди причин терминальной почечной недостаточности [1]. У афроамериканцев риск развития терминального гипертонического нефроангиосклероза в 6 раз выше, чем у белых [2]. Продемонстрирована прямая связь между уровнем артериального давления (АД) и прогрессированием поражения почек [3,4]. При ретроспективном анализе результатов клинических исследований было высказано предположение, что снижение АД может привести к профилактике развития поражения почек и сердечно-сосудистых осложнений [5-10]. Однако в указанных исследованиях число афроамериканцев было небольшим [5-7,9,11].
В нескольких исследованиях установлено, что у афроамериканцев с хроническими заболеваниями почек функция почек ухудшается быстрее, чем у белых при сопоставимом АД [12-14]. В рандомизированном исследовании MDRD было впервые сопоставлено прогрессирование нефропатии у больных с различными целевыми значениями АД. В этом исследовании был продемонстрирован благоприятный эффект снижения АД до низкого целевого значения (менее 92 мм рт. ст.) у небольшого числа афроамериканцев (n=53) [15]. Однако способность более интенсивной антигипертензивной терапии задержать прогрессирование поражения почек у афроамериканцев остается недоказанной [1 6-20].
В клинических исследованиях у больных с нефропатиями диабетической и другой этиологии ингибиторы ангиотензинпревращающего фермента (АПФ) предупреждали прогрессирование поражения почек. Однако в этих исследования принимало участие небольшое число афроамериканцев [21 -24].
У афроамерикацев с артериальной гипертонией и хроническими заболеваниями почек ингибиторы АПФ применяют реже, чем у белых. Это связано с рядом факторов, включая недостаток исследований с клиническими конечными точками и пониженную эффективность ингибиторов АПФ у представителей этой расы по сравнению с препаратами других классов.
Целью проспективного исследования AASK (African American Study of Kidney Disease and Hypertension) было получить ответы на два вопроса у больных гипертоническим нефроангиоскле-розом [25]. Во-первых, позволяетли более интенсивное снижение АД задержать ухудшение функции почек? Во-вторых, имеет ли значение выбор антигипертензивного препарата для профилактики прогрессирования нефропатии.
МЕТОДЫ
Больные
Дизайн исследования был описан ранее [25, 26]. В него включали афроамериканцев (n=1094) в возрасте от 18 до 70 лет с артериальной гипертонией и СКФ от 20 до 65 мл/мин/1,73 м2, у которых отсутствовали другие возможные причины почечной недостаточности. Критериями исключения были диастолическое АД<95 мм рт.ст., сахарный диабет (гликемия натощак ≥140 мг/дл или «случайная» гликемия >200 мг/дл), коэффициент белок/креатинин мочи более 2,5, быстро прогрессирующая или злокачественная гипертония в течение предыдущих 6 месяцев, вторичная гипертония, наличие других причин почечной недостаточности, не связанных с артериальной гипертонией, серьезные системные заболевания, застойная сердечная недостаточность, специальные показания или противопоказания к назначению исследуемого препарата. Протокол исследования был одобрен этическими комитетами всех центров. Все больные дали информированное согласие на участие в исследовании. Кроме того. Национальным институтом диабета, заболеваний желудочно-кишечного тракта и почек был создан независимый комитет по мониторированию безопасности.
Набор больных был начат в феврале 1995 года и завершен в сентябре 1998 года. На рис. 1 указано число отобранных, рандомизированных и находившихся под наблюдением больных. Исследование было завершено в сентябре 2001 года. Длительность наблюдения пациентов составила от 3 до 6,4 лет. В сентябре 2000 года по рекомендации комитета по мониторированию безопасности пациенты, рандомизированные в группу амлодипина, были переведены на прием антигипертензивных препаратов открытым методом. Тем не менее, больные продолжали посещать врача в соответствии со схемой визитов (включая измерение СКФ), а целевые уровни АД во всех трех группах остались прежними до конца исследования.
Рис. 1. Ход исследования
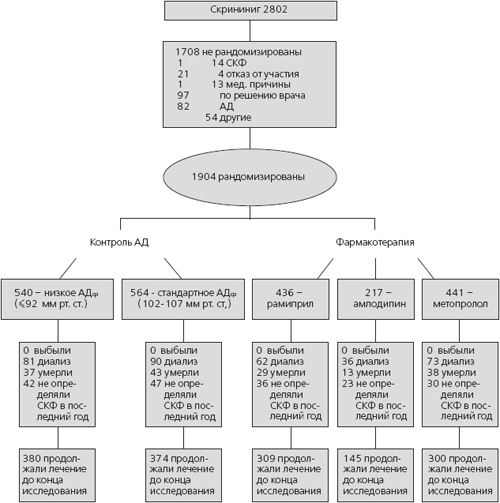
Все случаи смерти были зарегистрированы до начала диализа. Число живых больных, не получавших лечение диализом, у которых не измеряли СКФ, оценивали в течение последнего года исследования. По крайней мере, один раз СКФ была измерена у 96,7% пациентов
Дизайн исследования
Исследование имело факториальный дизайн 3 χ 2. Больные были рандомизированы на две группы в зависимости от целевого уровня среднего АД (АДср=1 02-1 07 или <92 мм рт. ст.) и на три группы в зависимости от проводимой антигипертензивной терапии длительно действующим бета-блокатором (метопролол 50-200 мг/сут; n=441), ингибитором АПФ (рамиприл 2,5-10 мг/сут; n=436) или дигидропиридиновым антагонистом кальция (амлодипин 5-10 мг/сут; n=217). Если указанные препараты не позволяли добиться целевого контроля АД, то последовательно добавляли другие антигипертензивные средства открытым методом (фуросемид, доксазозин, клонидин и гидралазин или миноксидил) [27]. Пациентов рандомизировали на группы метопролола, рамиприла и амлодипина в соотношении 2:2:1, учитывая прогнозируемое раннее увеличение СКФ при применении последнего [25,26]. Пациенты и исследователи не имели информации о выбранном антигипертензивном препарате, но знали целевой уровень АД.
Сравнивали стандартную и более интенсивную антигипертензивную терапию, рамиприл с метопрололом и амлодипин с метопрололом. Результаты сравнения рамиприла с амлодипином были опубликованы ранее [25].
Измерение АД и функции почек
При каждом визите трижды измеряли АД с помощью сфигмоманометра после 5-минутного отдыха, а затем определяли среднее двух последних значений. Исходными считали значения АД, зарегистрированные при скрининге перед рандомизацией. СКФ измеряли на основании почечного клиренса 125I йоталамата исходно, через 3, 6, а затем каждые 6 месяцев [28]. Уровни креатинина и белка в сыворотке и моче измеряли в центральной лаборатории каждые 6 месяцев.
Критерии эффективности
Первичной конечной точкой исследования была скорость изменения СКФ (наклон СКФ). Ее определяли отдельно в первые 3 месяца после рандомизации (острая фаза) и после 3 месяцев (хроническая фаза). Эти фазы были выделены, так как в предыдущих исследованиях было показано, что эффекты используемых в AASK препаратов на СКФ могут отличаться в начале лечения и в отдаленном периоде [25,29-35]. Первичными конечными точками служили скорость изменения СКФ в хроническую фазу и средний наклон СКФ на протяжении всего исследования (включая острую и хроническую фазы). В соответствии с планом анализа эффект вмешательства считали определенным, если оно снижало наклон СКФ в хроническую фазу и средний наклон СКФ. Последний отражает влияние лечения на функцию почек во время исследования, в то время как скорость изменения СКФ в хроническую фазу может лучше отражать прогрессирование нарушения функции почек в отдаленном периоде.
Комбинированная вторичная конечная точка включала в себя снижение СКФ на 50% или более чем на 25 мл/мин/1,73 м2 по сравнению с исходной (среднее двух значений), терминальную почечную недостаточность (диализ или трансплантация) или смерть. Пользу лечения оценивали главным образом на основании клинической конечной точки. В отличие от анализа наклона СКФ, отражающего средние изменения функции почек у всех больных, в том числе при небольшом прогрессировании или отсутствии прогрессирования, вторичная конечная точка включала в себя исходы, имеющие важное клиническое значение - выраженное ухудшение функции почек или смерть.
Экскреция белка с мочой (отношение содержания белка/креатинина в суточной моче) служила вторичной конечной точкой. Регистрировали также все сердечно-сосудистые исходы, включая сердечно-сосудистую смерть, госпитализации по поводу инфаркта миокарда, инсульта, сердечной недостаточности, реваскуляризацию и другие госпитализации по поводу сердечно-сосудистых заболеваний. Все эти исходы подтверждались специальным комитетом по конечным точкам слепым методом.
Статистический анализ
Учитывая наличие острых изменений СКФ после прекращения лечения амлодипином, сбор данных в этой группе прекратили в сентябре 2000 года. В связи с этим подходы к сравнению разных групп несколько отличались. При сравнении результатов стандартной и интенсивной антигипертензивной терапии использовали данные, полученные у 80% больных групп рамиприла и метопролола, которые продолжали лечение до конца исследования, в то время как в группе амлодипина использовали данные, полученные до сентября 2000 года (медиана наблюдения 3,8 года). При сравнении рамиприла и метопролола анализировали данные до конца исследования (медиана наблюдения 4,1 года). В то же время при сравнении амлодипина с метопрололом в обеих группах использовали данные, полученные до сентября 2000 года (медиана наблюдения 3,0 года).
Первичный анализ функции почек проводили на модели смешанных эффектов [36,37] с поправкой на клинический центр и 5 заранее выбранных кофакторов: протеинурия (логарифм коэффициента белок/креатинин мочи), сердечнососудистые заболевания в анамнезе, среднее АД, пол и возраст. Среднюю динамику СКФ на протяжении всего исследования рассчитывали как взвешенную среднюю значений в острую и хроническую фазы (в течение 3 лет при сравнении амлодипина с метопрололом и в течение 4 лет при сравнении различных значений целевого АД и рамиприла с метопрололом).
Зависимость между эффектами вмешательств и исходной протеинурией анализировали путем оценки взаимодействия между коэффициентом белок/креатинин мочи и лечением [21,25]. Если отмечалось статистически значимое взаимодействие, то результаты анализировали в подгруппах больных с исходными коэффициентами >0,22 (n=357) и <0,22 (n=733). Значение 0,22 соответствует протеинурии около 300 мг/сут. Исходная протеинурия обратно коррелировала с СКФ, поэтому оценивали также взаимодействие между лечением и исходной СКФ.
Эффекты терапии на комбинированную клиническую конечную точку, отдельные почечные исходы, смертность и сердечно-сосудистые осложнения анализировали с помощью регрессионной модели пропорционального риска Кокса с поправкой на 5 кофакторов (как и при анализе динамики СКФ). При анализе времени до развития терминальной почечной недостаточности и времени до терминальной почечной недостаточности или смерти в модель пропорционального риска в качестве дополнительного кофактора включали исходную СКФ. Анализ данных прекращали, как и при первичном анализе функции почек (на момент выхода 9 больных из исследования, в конце исследования или в сентябре 2000 года). Число больных, рандомизированных в группу амлодипина, было меньше числа больных, рандомизированных в две другие группы, поэтому число исходов приводится на человека в год. Долю пациентов, отметивших симптомы во время наблюдения, сравнивали между группами с помощью логистической регрессии с учетом их наличия при исходном обследовании.
Анализ проводили в выборке intention-to-treat с помощью программы SAS 6.1 2 и 8 (SAS Institute Inc.). Приведены двусторонние значения ρ и 95% доверительные интервалы. Такой подход к первичному анализу является консервативным, так как определенные выводы можно было сделать только при наличии статистически значимой разницы динамики СКФ в хроническую фазу и на протяжении всего исследования. Чтобы упростить интерпретацию результатов, для групп метопролола и амлодипина приводится снижение риска при лечении метопрололом по сравнению с амлодипином, хотя в соответствии с дизайном исследования группа метопролола служила группой сравнения.
При размере выборки 1094 больных и расчетной средней скорости снижения СКФ на фоне обычной антигипертензивной терапии 4 мл/мин/1,73 м2 в год исследование позволяло выявить снижение наклона СКФ в хроническую фазу и на протяжении всего исследования и риска клинической конечной точки на 30% при интенсивной антигипертензивной терапии со статистической силой 99, 79 и 87% соответственно. При средней скорости снижения СКФ 4 мл/мин/1,73 м2 в год в группе метопролола исследование позволяло выявить снижение тех же исходов на 30% в группе амлодипина со статистической силой 88, 99 и 98% соответственно, а в группе рамиприла - 97, 69 и 79%. На основании пилотного исследования AASK и других исследований расчет статистической силы производился исходя из гипотезы о том, что в острую фазу СКФ при интенсивной антигипертензивной терапии снизится на 2 мл/мин/1,73 м2 в год по сравнению со стандартным лечением, при лечении амлодипином увеличится на 2 мл/мин/1,73 м2 в год по сравнению с метопрололом, а при лечении рамиприлом снизится на 2 мл/мин/1,73 м2 в год по сравнению с метопрололом [29,30,32,34].
Результаты
Характеристики больных
Исходные характеристики больных были сопоставимыми в двух группах, выделенных с учетом целевого контроля АД, и трех группах, выделенных в зависимости от выбранной терапии (табл. 1). Исходная СКФ обратно коррелировала с протеинурией (г по Спирмену -0,46; p<0,001).
Таблица 1. Исходные характеристики групп сравнения
| Характеристики | Разные целевыe значения АД | Разныe схемы терапии | |||
|---|---|---|---|---|---|
| Низкое (n=540) | Стандартное (n=554) | Рамиприл (n=436) | Амлодипин (n=217) | Метопролол (n=441) | |
| Средний возраст, лет | 54,5(10,9) | 54,7(10,4) | 54,4(10,3) | 54,5(10,7) | 54,9(10,4) |
| Женщины, абс (%) | 205(38,0) | 219(39,5) | 168(38,5) | 86(39,6) | 170(38,6) |
| Среднее АД, мм рт. ст. | |||||
| Систолическое | 152(25) | 149(23) | 161 (23) | 150(25) | 150(24) |
| Диастолическое | 96(15) | 95(14) | 98(15) | 96(14) | 95 (14) |
| Среднее | 115(17) | 113(15) | 115 (16) | 114(17) | 113(16) |
| Средняя СКФ, мл/мин/1,74 м2 | 46,0(12,9) | 45,3 (13,2) | 45,4(12,6) | 45,8(12,9) | 45,6(13,4) |
| Сывороточный креатинин, мг/дл* | |||||
| Мужчины | 2,17(0,75) | 2,20(0,77) | 2,18(0,74) | 2,28(0,83) | 2,14(0,75) |
| Женщины | 1,72(0,55) | 1,81 (0,57) | 1,76(0,59) | 1,74(0,55) | 1,80(0,56) |
| Коэффициент белок/креатинин мочи | |||||
| Мужчины | 0,39(0,50) | 0,32(0,52) | 0,34(0,51) | 0,30(0,48) | 0,33 (0,63) |
| Женщины | 0,28(0,48) | 0,37(0,58) | 0,32(0,52) | 0,30(0,55) | 0,35 (0,54) |
| Белок мочи, г/сут | |||||
| Мужчины | 0,61 (1,01) | 0,61 (1,08) | 0,61 (1,01) | 0,57(0,99) | 0,63 (1,11) |
| Женщины | 0,36(0,63) | 0,48(0,81) | 0,41 (0,76) | 0,38(0,73) | 0,44(0,72) |
| Больные с коэффициентом белок/креатинин 0,22 и более, абс (%) |
181 (33,5) | 176(31,8) | 144(33,0) | 71 (32,7) | 140(31,8) |
| Антигипертензивная терапия, абс (%) | |||||
| Диуретики | 337(62,4) | 342 (61,7) | 275(63,1) | 138(63,6) | 266(60,3) |
| Ингибиторы АПФ | 205(38,0) | 210(37,9) | 174(39,9) | 90(41,5) | 161 (34,2) |
| Бета-блокаторы | 153(28,3) | 155 (28,0) | 113(25,9) | 61 (28,1) | 134(30,4) |
| Антагонисты кальция | 350(64,8) | 342 (61,7) | 274(62,8) | 133 (61,3) | 285(64,6) |
| Дигидропиридины | 268(49,6) | 243 (43,9) | 203(45,6) | 97 (44,7) | 211 (47,9) |
| Любые | 525(97,2) | 540(97,5) | 426(97,7) | 209(96,3) | 430(97,5) |
* чтобы перевести значения уровня креатинина в мкмоль/л, показатель следует умножить на 65,4
В результате интенсивной и стандартной антигипертензивной терапии АД снизилось со 1 52/96 до 128/78 мм рт.ст. и со 149/95 до 141/85 мм рт.ст. соответственно (табл. 2). На протяжении большей части периода наблюдения разница среднего АД между этими двумя группами составляла примерно 10 мм рт. ст. При низком целевом АД больным назначали большее число антигипертензивных препаратов, хотя общее их число или процент больных, получавших максимальные дозы исследуемых препаратов, достоверно не отличались между группами.
Таблица 2. Антигипертензивная терапия и значения АД в период наблюдения
| Характеристики | Разные целевые значения АД | Разные схемы терапии | |||
|---|---|---|---|---|---|
| Низкое | Стандартное | Рамиприл | Амлодипин | Метопролол | |
| Среднее АД, мм рт. ст. | 95(8) | 104(7) | 100(9) | 99(8) | 100(9) |
| Систолическое АД, мм рт. ст. | 128(12) | 141 (12) | 135(14) | 133(12) | 135(13) |
| Диастолическое АД, мм рт. а. | 78(8) | 85(7) | 82(9) | 61 (8) | 81 (9) |
| Целевое среднее АД, % визитов | 51,6 | 39,2 | 44,1 | 45,9 | 44,7 |
| Среднее АД < 107 мм рт. ст., % визитов | 81,3 | 64,9 | 71,5 | 76,5 | 72,0 |
| АД< 140/90 мм рт. ст., % визитов | 68,6 | 35,5 | 51,2 | 54,9 | 50,8 |
| АД< 125/75 мм рт. ст., % визитов | 24,7 | 6,2 | 16,2 | 14,4 | 14,9 |
| Прием исследуемого препарата, % визитов | 61,7 | 80,1 | 76,8 | 83,4 | 83,6 |
| Прием высоких доз, % визитов | 62,8 | 46,0 | 53,5 | 54,6 | 53,6 |
| Переход на 1 из 2 других классов, % визитов | 9,3 | 8,1 | 10,9 | 6,4 | 14,9 |
| Общее число классов препаратов | 3,04(1,14) | 2,39(1,18) | 2,66(1,23) | 2,65 (1,24) | 2,79(1,15) |
| Препарат второй линии (фуросемид), % визитов | 82,2 | 66,6 | 74,0 | 70,8 | 76,4 |
| Препарат третьей линии (доксазозин), % визитов | 55,2 | 34,4 | 42,0 | 46,3 | 46,6 |
| Препарат четвертой линии (клонидин), % визитов | 40,6 | 27,3 | 34,4 | 34,4 | 33,1 |
| Препарат пятой линии (миноксидил), % визитов | 34,9 | 22,7 | 27,5 | 24,1 | 32,3 |
| Визиты, предусмотренные протоколом, % | 90,3 | 87,5 | 88,0 | 88,7 | 89,8 |
| Измерение СКФ, % | 83,2 | 80,0 | 80,9 | 81,9 | 82,0 |
На фоне лечения систолическое АД в группе амлодипина было на 2 мм рт. ст. ниже, чем в двух других группах. В остальном результаты лечения в трех группах были сопоставимыми. В группе амлодипина препарат пятой линии (миноксидил) применяли несколько реже, чем в группе амлодипина, однако результаты сравнения первичной и вторичной конечных точек существенно не менялись после внесения поправки с учетом изменения среднего АД и числа присоединенных антигипертензивных препаратов.
Первичный анализ
Низкое и стандартное целевое АД. В острую фазу (3 мес) средняя СКФ на фоне интенсивной антигипертензивной терапии снизилась на 1,82±0,54 мл/мин/1,73 м2 больше, чем на фоне обычной терапии (p<0,001) (рис. 2 и табл. 3). Однако динамика СКФ существенно не отличалась между двумя группами в хроническую фазу (2,11 ±0,1 б и 2,32±0,17 мл/мин/1,73 м2 в год соответственно; p=0,33), а также на протяжении всего 4-летнего исследования (2,21 ±0,17 и 1,95±0,17 мл/мин/1,73 м2 в год; p=0,24). 95% доверительные интервалы разницы среднего наклона СКФ между группами составили от -0,21 до 0,64 мл/мин/1,73 м2 в год в хроническую фазу и от -0,68 до 0,17 мл/мин/1,73 м2 в год на протяжении всего исследования.
Рис. 2. Динамика средней СКФ в группах сравнения
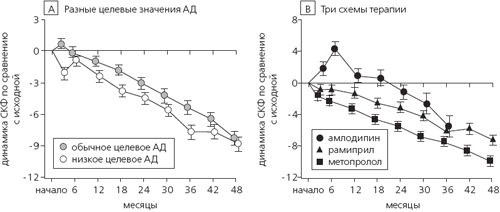
Приведены расчетные средние изменения СКФ (в мл/мин/1,73 м2) при различных значениях целевого АД (А) и использовании трех схем антигипертензивной терапии (В). Число больных, у которых измеряли СКФ через 0, 1, 2, 3, 4 и 5 лет, составило 1 094, 9Б9, 837, 731, 469 и 262 соответственно.
Таблица 3. Сравнение динамики средней СКФ между группами
| Группы сравнения | Острая фаза (мл/мин/1,73м2 за 3 месяца) |
Хроническая фаза (мл/мин/1,73 м2 в год) |
Все исследование (мл/мин/1,73 м2 в год) |
|||
|---|---|---|---|---|---|---|
| Δ Μ (SE) | Ρ | Δ Μ (SE) | Ρ | Δ Μ (SE) | Ρ | |
| Низкое и стандартное целевое АД | -1,82(0,64) | <0,001 | +0,21 (0,22) | 0,03 | -0,25(0,22) | 0,24 |
| Рамиприл по сравнению самлодипином | + 1,50(0,59) | 0,01 | +0,25(0,22) | 0,26 | +0,81 (0,22) | 0,007 |
| Метопролол по сравнению самлодипином | -5,76(0,76) | <0,001 | +0,89(0,38) | 0,02 | + 1,08(0,36) | 0,004 |
| Рамиприл по сравнению самлодипином | -4,19(0,79) | <0,001 | + 1,16(0,38) | 0,002 | -0,34(0,38) | 0,38 |
Рамиприл по сравнению с метопрололом. В группе рамиприла средняя СКФ снижалась медленнее, чем в группе метопролола, в острую фазу (0,23±0,44 и 1,73±0,40 мл/мин/1,73 м2 за 3 месяца соответственно; p=0,01) и во время 4-летнего наблюдения (1,81 ±0,17 и 2,42±0,17 мл/мин/1,73 м2 в год; p=0,007). Однако динамика средней СКФ достоверно не отличалась между двумя группами в хроническую фазу (1,87±0,17 и 2,21 ±0,1 7 мл/мин/1,73 м2 в год; p=0,26).
Амлодипин по сравнению с метопрололом. В хроническую фазу в группе амлодипина СКФ снижалась быстрее, чем в группе метопролола (3,22±0,33 и 2,33±0,20 мл/мин/1,73 м2 в год; p=0,02), однако в острую фазу она увеличилась в группе амлодипина (+4,03±0,б и -1,73±0,40 мл/мин/1,73 м2 за 3 мес; p<0,001). В результате за 3 года динамика СКФ в группе амлодипина была более медленной, чем в группе метопролола (1,60+0,34 и 2,68±0,20 мл/мин/1,73 м2 в год; p=0,004).
Комбинированная клиническая конечная точка
Низкое и стандартное целевое АД. На фоне интенсивной и стандартной антигипертензивной терапии зарегистрировали 173 и 167 конечных точек (снижение СКФ, терминальная почечная недостаточность или смерть) соответственно (0,081 и 0,076 на человека в год). После поправки на заранее выбранные кофакторы между двумя группами не выявили достоверной разницы риска развития комбинированной конечной точки (снижение риска на 2% при пониженном целевом АД; 95% ДИ от -22 до 21 %; р=0,85), прогрессирования почечной недостаточности (снижение СКФ или терминальная почечная недостаточность), терминальной почечной недостаточности/смерти или только терминальной почечной недостаточности (табл. 4).
Таблица 4. Анализ клинических исходов
| Исходы* | Низкое vs стандартного целевого АД | Препараты | ||||||
|---|---|---|---|---|---|---|---|---|
| Рамиприл vs метопролола | Метопролол vs амлодипина | Рамиприл vs амлодипина | ||||||
| Снижение риска в % (95% ДИ) |
Ρ | Снижение риска в % (95% ДИ) |
Ρ | Снижение риска в % (95% ДИ) |
Ρ | Снижение риска в % (95% ДИ) |
Ρ | |
| ↓ СКФ, ТПН или смерть | 2 (-22; 21) | 0,85 | 22 (1; 38) | 0,04 | 20 (-10; 41) | 0,17 | 38 (1 5; 56) | 0,004 |
| ↓СКФ или ТПН | -2 (-31; 20) | 0,87 | 22 (-2; 41) | 0,07 | 24 (-9, 41) | 0,13 | 40 (15; 59) | 0,006 |
| ТПН или смерть | 12 (-13; 32) | 0,31 | 21 (-5; 40) | 0,11 | 42 (17; 60) | 0,003 | 49 (26; 65) | <0,001 |
| ТПН | б (-29; 31) | 0,72 | 22 (-10; 45) | 0,16 | 59 (36; 74) | <0,001 | 59 (36; 74) | <0,001 |
"снижение СКФ, ТПН или смерть - 340 случаев, в том числе 179 случаев снижения СКФ, 84 случая ТПН и 77 случаев смерти; снижение СКФ или ТПН - 263 случая, в том числе 179 случаев снижения СКФ и 84 случая ТПН; ТПН или смерть - 261 случай, в том числе 171 случай ТПН или 80 случаев смерти; только ТПН - 171 случай
Рамиприл по сравнению с метопрололом. Во время исследования в группах рамиприла и метопролола зарегистрирова ли 1 26 и 1 55 конечных точек соответственно (0,069 и 0,087 на больного в год). Снижение риска при лечении рамиприлом составило 22% (95% ДИ 1 -38%; р=0,04). Сходное, хотя и статистически незначимое снижение риска (на 21 -22%) выявили при анализе частоты только терминальной почечной недостаточности и комбинированных конечных точек, включавших в себя снижение СКФ/терминальную почечную недостаточность или терминальную почечную недостаточность/смерть.
Метопролол по сравнению с амлодипином. К сентябрю 2000 года в группах метопролола и амлодипина зарегистрировали 117 и 59 клинических конечных точек (0,079 и 0,082 на человека в год). Частота первичной конечной точки достоверно не отличалась между двумя группами (снижение риска при лечении метопрололом на 20% по сравнению с амлодипином; 95% ДИ от -10 до 41%; p=0,17), как и частота снижения СКФ или снижения СКФ/терминальной почечной недостаточности. Однако в группе метопролола был значительно ниже риск развития терминальной почечной недостаточности или смерти (p=0,003) и только терминальной почечной недостаточности (р<0,001).
Эффекты исходных протеинурии и СКФ
Исходная протеинурия оказалась мощным предиктором снижения СКФ. При исходных значениях коэффициента белок/креатинин мочи <0,22 и >0,22 средняя скорость снижения СКФ в хроническую фазу во всех группах в целом составила 1,35±0,15 и 4,09±0,25 мл/мин/1,73 м2 в год соответственно (p<0,001).
Сравнение трех препаратов. Разница среднего наклона СКФ в острую фазу и на протяжении всего исследования между группами амлодипина и метопролола достоверно зависела от исходной протеинурии (рис. ЗА и ЗС). Это взаимодействие отражало значительное увеличение СКФ в острую фазу после начала лечения амлодипином у больных с коэффициентом белок/креатинин мочи 0,22 и менее и отсутствие подобного эффекта у пациентов с указанным коэффициентом более 0,22. Скорость снижения СКФ в группе амлодипина в течение 3 лет была на 1.98±0,43 мл/мин/1,73 м2 в год ниже, чем в группе метопролола у пациентов с исходным коэффициентом белок/креатинин мочи 0,22 и менее, однако она оказалась на 1,29±0,75 мл/мин/1,73 м2 в год выше у пациентов с коэффициентом белок/креатинин мочи более 0,22. При сравнении разницы наклона СКФ в хроническую фазу или частоты клинических конечных точек между группами амлодипина и метопролола взаимодействия с исходной протеинурией не выявили, хотя преимущества метопролола перед амлодипином были несколько более значительными у пациентов с более высокой исходной протеинурией. У больных с исходным коэффициентом белок/креатинин мочи более 0,22 при лечении метопрололом риск основной комбинированной конечной точки и развития терминальной почечной недостаточности/смерти снизился соответственно на 38% (95% ДИ 6-59%; р=0,03) и 46% (95% ДИ 15-66%; p=0,008) по сравнению с амлодипином.
Результаты сравнения наклона СКФ в острую фазу (p=0,003) и на протяжении всего исследования (p<0,001) между группами амлодипина и метопролола зависели от исходной СКФ, что согласуется с наличием обратной ассоциации между ее значениями и протеинурией. В группе амлодипина среднее снижение СКФ было меньше, чем в группе метопролола, у больных с более высокой исходной СКФ и больше у пациентов с более низкой исходной СКФ.
Уровень исходной протеинурии не оказывал влияния на разницу динамики СКФ и частоты клинических конечных точек между группами рамиприла и метопролола (взаимодействие: p=0,51, 0,32 и 0,61 для изменений СКФ в хроническую фазу и на протяжении всего исследования и основной клинической конечной точки соответственно).
Различные целевые значения АД. Результаты сравнения двух групп с различными значениями целевого АД (динамика СКФ в острую фазу и на протяжении всего исследования и основная клиническая конечная точка) также зависели от исходной протеинурии (p=0,007), хотя в хроническую фазу подобной зависимости не выявили (рис. ЗВ и 3D). При анализе каждого исхода выявили небольшое преимущество интенсивной терапии перед стандартной у больных с более высокой исходной протеинурией и обратную тенденцию у пациентов, у которых протеинурия была небольшой или отсутствовала. Однако за исключением динамики СКФ в острую фазу разница указанных исходов между группами не достигла статистической значимости как у пациентов с исходным коэффициентом белок/креатинин мочи <0,22, так и у больных с исходным значением этого коэффициента >0,22. Результаты сравнения динамики СКФ на протяжении всего исследования также зависели от исходной СКФ (p=0,07). Стандартная терапия имела преимущества перед интенсивной у больных с более высокой исходной СКФ, в то время как у пациентов с более низкой исходной СКФ выявлена обратная тенденция (данные не приводятся).
Рис. 3. Средние изменения СКФ в группах сравнения в зависимости от исходной протеинурии
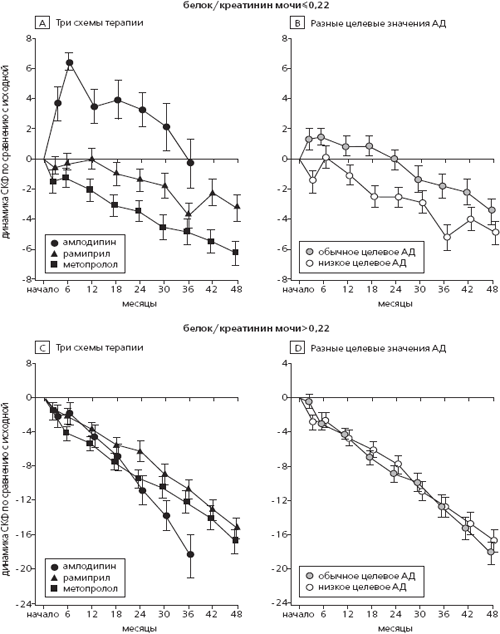
Приведены расчетные средние изменения СКФ (в мл/мин/1,73 м2) при различных значениях целевого АД (А и С) и использовании трех схем антигипертензивной терапии (В и D) у больных с исходным коэффициентом белок/креатинин мочи <0,22 (А и В) и >0,22 (C и D). Указанное значение коэффициента соответствует протеинурии 300 мг/сут. В группе амлодипина анализ данных прекращали в сентябре 2000 года. При сравнении амлодипина с метопрололом и рамиприлом выявили достоверные различия динамики СКФ в зависимости от исходной протеинурии в острую фазу (p=0.002 и p<0.001 соответственно) и на протяжении всего исследования (p=0.001 и p<0.001 соответственно), в то время как в хроническую фазу разница отсутствовала (p=0.21 и p=0.24 соответственно). При сравнении стандартной и интенсивной терапии выявили статистически значимые различия динамики СКФ в зависимости от исходной протеинурии в острую фазу (p=0.008) и на протяжении всего исследования (p=0.004), однако разница отсутствовала в хроническую фазу (p=0.16)
Изменения протеинурии
В течение первых 6 месяцев после рандомизации протеинурия (геометрическое среднее значение коэффициента белок/креатинин мочи) увеличилась на 58% в группе амлодипина и снизилась на 14% в группе метопролола (p<0,001) (рис. 4). За тот же сроку больных со стандартным и пониженным целевым АД протеинурия увеличилась на 7% и снизилась на 17%. Эти различия между группами сохранялись на протяжении всего исследования. В группе рамиприла протеинурия в динамике была несколько ниже, чем в группе метопролола, но недостоверно (p=0,06).
Рис. 4. Степень изменения протеинурии (%) в группах сравнения.
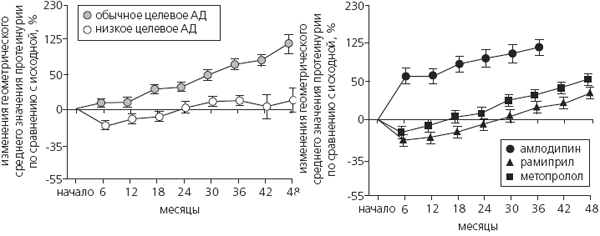
Приведены расчетные изменения коэффициента белок/креатинин мочи (геометрическое среднее и SE) по сравнению с исходным в группах сравнения. Динамика протеинурии в течение 4 лет была значительно ниже при интенсивной терапии по сравнению со стандартной (p<0.001) и значительно выше в группе амлодипина по сравнению с двумя другими группами (p<0.001).
Нежелательные явления
Общая и сердечно-сосудистая смертность и частота сердечно-сосудистых осложнений (смерти от сердечно-сосудистых причин или госпитализации по поводу сердечно-сосудистых заболеваний) достоверно не отличалась между группами (табл. 5). Доля пациентов, отметивших нежелательные реакции (включая симптомы гипотонии), была сопоставимой в двух группах больных с различными значениями целевого АД. Частота ангионевротического отека и кашля была самой высокой в группе рамиприла, в то время как отеки чаще всего встречались в группе амлодипина. Гиперкалиемию выявили у 3 и 1 больного, рандомизированных в группы рамиприла и метопролола соответственно.
Таблица 5. Частота нежелательных исходов и реакций
| Целевое АД, % | Препараты, % | ||||
|---|---|---|---|---|---|
| Низкое | Стандартное | Рамиприл | Амлодипин | Метопролол | |
| Нежелательные исходы | |||||
| Смерть от любых причин | 1,6 | 1,9 | 1,5 | 1,7 | 2,00 |
| Сердечно-сосудистая смерть | 0,6 | 0,7 | 0,6 | 0,9 | 0,8 |
| Сердечно-сосудистые осложнения | 2,3 | 2,7 | 2,5 | 1,7 | 2,9 |
| Нежелательные реакции | |||||
| Гиперкалиемия | 0 | 0,7 | 0,7 | 0 | 0,2 |
| Ангионевротический отек | 3,5 | 5,4 | 6,4#§ | 2,3# | 2,7 |
| Одышка* | 48,4 | 45,8 | 43,0 | 44,4 | 46,8 |
| Обмороки* | 6,3 | 5,2 | 6,7§ | 2,3 | 6,3 |
| Головокружение* | 53,4 | 49,0 | 50,1 | 45,7 | 47,8 |
| Ухудшение мышления* | 51,2 | 49,2 | 49,2 | 48,1 | 47,8 |
| Отеки* | 55,1 | 54,2 | 46,0§ | 59,8# | 51,0 |
| Кашель* | 54,6** | 47,0 | 54,9#§ | 46,3 | 41,5 |
| Сексуальная дисфункция | 29,9 | 27,1 | 29,4 | 25,7 | 25,2 |
Обсуждение
AASK - это первое опубликованное крупное исследование, в котором сравнивали влияние трех схем антигипертензивной терапии, а также стандартной и интенсивной терапии на снижение функции почек у больных гипертоническим нефроангиосклерозом [38].
Артериальное давление
Снижение среднего АД до более низких целевых значений (1 28/78 мм рт. ст.) не сопровождалось значительным замедлением динамики СКФ или снижением риска развития комбинированной конечной точки по сравнению с таковыми при обычных значениях целевого АД (141/85 мм рт. ст.). Крупное исследование AASK, характеризовавшееся наличием большой разницы АД между этими двумя группами, дополняет негативные результаты предыдущих исследований, в которых анализировалась связь между снижением АД и изменениями СКФ у афроамериканцев и представителей других рас с нефропатиями, не сопровождающимися протеинурией [7,39,40].
Средняя скорость снижения СКФ в обеих группах составила примерно 2 мл/мин/1,73 м2 в год. Она снижалась с такой же скоростью или медленнее, чем в предыдущих исследованиях у больных гипертоническим нефроангиосклерозом [40], и медленнее, чем у больных с другими распространенными прогрессирующими нефропатиями
[7,41,42]. Достаточно медленное снижение СКФ привело к снижению статистической силы первичного анализа наклона СКФ. Тем не менее, верхние границы 95% ДИ позволили исключить снижение комбинированной конечной точки и только терминальной почечной недостаточности более чем на 21 и 31 % соответственно при более низком целевом АД. Хотя менее выраженный эффект исключить было нельзя, верхние границы доверительных интервалов оказались значительно меньше эффектов, которых можно было ожидать на основании предыдущих исследований с учетом большой разницы АД между группами [43]. Рандомизированные исследования позволяют точнее определить причинно-следственные связи [44,45], поэтому это расхождение результатов исследований свидетельствует о том, что зависимость между уровнями АД и частотой развития терминальной почечной недостаточности, продемонстрированная в нерандомизированных исследованиях, отражает завышенную оценку эффекта антигипертензивной терапии.
Среднее АД при стандартной терапии составило 141/85 мм рт. ст. Этот показатель соответствует рекомендуемому уровню АД, необходимому для профилактики поражения органов-мишеней, и ниже значений, которых удается достичь более чем у 70% больных, получающих антигипертензивную терапию [40]. Более значительное снижение АД не позволило замедлить прогрессирование нефропатии, что не снижает важность адекватного контроля АД в соответствии с существующими рекомендациями [18]. Мы не хотим сказать, что снижение АД не имеет значения для сохранения функции почек, хотя интенсивная антигипертензивная терапия не позволяла дополнительно замедлить ее ухудшение (и снизить риск клинических конечных точек). В нашем исследовании не изучалась гипотеза о том, что лечение артериальной гипертонии обеспечивает сохранение функции почек по сравнению с отсутствием терапии. Тем не менее, наши данные свидетельствуют о том, что при снижении АД до определенного уровня повышается роль других факторов риска, имеющихся у больных гипертоническим нефроангиосклерозом.
Хотя антигипертензивная терапия не оказывала существенного влияния на скорость снижения СКФ или риск клинических конечных точек у всех больных, однако у больных с более высокой протеинурией была отмечена тенденция кулучшению при более низком целевом АД, в то время как при отсутствии протеинурии или небольшой экскреции белка с мочой наблюдался обратный эффект. В исследовании MDRDу больных с исходной протеинурией более 1 г/сут также была выявлена тенденция к улучшению при более низком целевом АД, которая отсутствовала у пациентов с меньшими значениями протеинурии [8]. Однако протеинурия обратно коррелировала с исходной СКФ, поэтому нельзя исключить, что результаты AASK отражают скорее более выраженный гемодинамический эффект антигипертензивной терапии у больных с более высокими значениями СКФ, чем истинную разницу частоты клинических исходов. Статистическая сила исследования была недостаточной для выявления разницы частоты инфаркта миокарда, инсульта или смерти. Однако мы не выявили различий частоты этих нежелательных исходов у пациентов с различными значениями целевого АД.
Антигипертензивные средства
При первичном анализа наклона СКФ мы не выявили определенных различий между тремя схемами антигипертензивной терапии. Однако преимущество рамиприла перед метопролом (см. выше) и амлодипином [25], продемонстрированное при анализе комбинированной клинической конечной точки и вторичных конечных точек, свидетельствует о том, что рамиприл замедляет прогрессирование гипертонического нефроангиосклероза по сравнению с двумя другими препаратами. Результаты вторичного анализа эффективности свидетельствовали также о том, что метопролол может улучшить почечный прогноз по сравнению с амлодипином, особенно у больных с более высокой протеинурией.
Сравнение амлодипина с другими препаратами было затруднено в связи со значительным увеличением СКФ в этой группе в первые 3 месяца после рандомизации. Благодаря этому острому эффекту, который, вероятно, отражал гемодинамические изменения, не имевшие клинического значения, благоприятное влияние рамиприла и метопролола на СКФ более чем через 3 месяца после начала лечение не привело к уменьшению общего наклона СКФ (по сравнению с группой амлодипина) на протяжении всего исследования (рис. 2 и 3). Однако по сравнению с амлодипином рамиприл значительно снизил риск развития основной клинической точки [21], а применение рамиприла и метопролола привело к снижению риска развития терминальной почечной недостаточности и терминальной почечной недостаточности/смерти (табл. 4). Последние два исхода, вероятно, в меньшей степени зависят от острого эффекта, так как они представляют собой клинические осложнения, которые не зависят от результатов измерения СКФ. В подгруппе больных с исходным коэффициентом белок/креатинин мочи более 0,22 (протеинурия 300 мг/сут) острый эффект был незначительным, а результаты анализа наклона СКФ и клинических исходов были сходными и демонстрировали преимущества рамиприла и метопролола перед амлодипином.
Дизайн AASK предполагал сравнение трех активных препаратов без группы плацебо. Однако в плацебоконтролируемом исследовании у больных диабетической нефропатией и протеинурией не было выявлено разницы частоты развития терминальной почечной недостаточности, смерти или удвоения сывороточного креатинина между группами плацебо и амлодипина, а динамика протеинурии была сходной с таковой при применении амлодипина в AASK [47,48].
В отличие от результатов сравнения с амлодипином, преимущество рамиприла перед метопрололом было продемонстрировано во всей когорте больных независимо от исходной протеинурии. Однако это преимущество было менее определенным, так как в хроническую фазу разница наклона СКФ была недостоверной. Эффективность рамиприла была установлена в нескольких клинических исследованиях у больных с протеинурией и первичным гломерулонефритом [49]. Результаты AASK [23,50] показали, что эффект препарата распространяется и на пациентов с гипертоническим нефроангиосклерозом и минимальной протеинурией [51,52]. Сведения о том, что ингибиторы АПФ и блокаторы ангиотензиновых рецепторов снижают АД у афроамериканцев в меньшей степени, чем у представителей других рас, и недостаток данных проспективных клинических исследований привели к тому, что препараты этих групп у афроамерикацев используются относительно редко [2,51,52]. AASK - это первое клиническое исследование, продемонстрировавшее нефропротективный эффект ингибитора АПФ у афроамериканцев.
Таким образом, хотя у больных гипертоническим нефроангиосклерозом можно добиться снижения АД до более низких значений, чем сегодня рекомендуется для профилактики сердечно-сосудистых осложнений, наши данные не подтверждают целесообразность такой стратегии профилактики прогрессирования поражения почек. Результаты нашего исследования позволяют рассматривать ингибиторы АПФ как препараты первой линии у больных гипертоническим нефроангиосклерозом; им следует отдавать предпочтение перед бета-блокаторами и дигидропиридиновыми антагонистами кальция. Более того, бета-блокаторы могут иметь преимущество перед дигидропиридинами в профилактике прогрессирования поражения почек у больных с протеинурией.
Литература
1 US Renal Data System, USRDS1999 Annual Data Report, Bethesda, Md: National Institutes of Health, National Institute of Diabetes and Digestive and Kidney Diseases; 1999, Available at: http://www,usrds,org/chapters/begin,pdf. Accessibility verified October 3,20022, Rahman M, Douglas JG, Wright JT, Pathophysiology and treatment implications of hypertension in the African-American population, Endocrinol MetabClin North Am, 1997;26:125-144
3, Klag MJ, Whelton PK, Randall BL, et al. Blood pressure and end-stage renal disease in men, N Engl J Med, 1996;334:13-18,
4, Whelton Ρ К, Perneger TV, He J, Klag MJ, The role of blood pressure as a risk factor for renal disease, J Hum Hypertens, 1996;10:683-689,
5, National High Blood Pressure Education Program Working Group, 1995 Update of the working group reports on chronic renal failure and renovascular hypertension. Arch Intern Med, 1996;156:1938-1947,
6, Woods JW, Blythe WB, Huffines WD, Management of malignant hypertension complicated by renal insufficiency N Engl J Med, 1974;291:10-14,
7, Klahr S, Levey AS, Beck GJ, et al. The effects of dietary protein restriction and blood-pressure control on the progression of chronic renal disease, N Engl J Med, 1994,330:877-884
8, Peterson JC, Adler S, Burkart JM, et al. Blood pressure control, proteinuria, and the progression of renal disease, Ann Intern Med, 1995;123:754-762
9, Tght blood pressure control and risk of macrovascular and microvascular complications in type 2 diabetes: UKPDS 38, UK Prospective Diabetes Study Group, BMJ, 1998;317:703-713,
10, Klag MJ, Whelton PK, Randall BL, et al. End-stage renal disease in African-American and white men 16-year MR-FIT findings, JAMA, 1997;277:1293-1298,
11, Peterson JC, Adler S, Burkart JM, et al. Blood pressure control, proteinuria, and the progression of renal disease, Ann Intern Med, 1995;123:754-762
12, Shulman NB, Ford CE, Hall WD, et al. Prognostic value of serum creatinine and effect of treatment of hypertension on renal function. Hypertension, 1989;13:180-193
13, Rostand SG, Brown G, Kirk KA, Rutsky EA, Dustan HP, Renal insufficiency in treated essential hypertension, N Engl J Med, 1989;320:684-688,
14,Walker WG, Neaton JD, Cutler JA, Neuwirth R, Cohen JD, Renal function change in hypertensive members of the Multiple Risk Factor Intervention Trial, JAMA, 1992,268:3085-3091
15, Striker GE, Kidney disease and hypertension in blacks. Am J Kidney Dis, 1992;20:673
16, Psaty BM, Furberg CD, Kuller LH, et al. Association between blood pressure level and the risk of myocardial infarction, stroke, and total mortality Arch Intern Med, 2001 ;161:1183-1192
17, Stamler J, Stamler R, Neaton JD, etal. Low risk-factor profile and long-term cardiovascular and non-cardiovascular mortality and life expectancy: findings for 5 large cohorts of young adult and middle-aged men and women, JAMA, 1999;282:2012-2018,
18, The sixth report of the Joint National Committee on prevention, detection, evaluation, and treatment of high blood pressure. Arch Intern Med, 1997;157:2413-2446
19, BakrisGL, Williams M, Dworkin L, etal. Preserving renal function in adults with hypertension and diabetes. Am J Kidney Dis, 2000;36:646-661
20, Hansson L, Zanchetti A, Carruthers SG, et al. Effects of intensive blood pressure lowering and low dose aspirin in patients with hypertension: principal results of the Hypertension Optimal Treatment (HOT) randomized trial. Lancet, 1998;351:1755-1762
21, Hebert LA, KusekJW, Greene T, etal. Effects of blood pressure control on progressive renal disease in blacks and whites. Hypertension, 1997;30:428-435
22, Bakris GL, Mangrum A, Copley JB, Vicknair N, Sadler R, Effect of calcium channel or beta-blockade on the progression of diabetic nephropathy in African Americans, Hypertension, 1997,29:744-750
23, Jafar TH, Schmid CH, Landa M, et al, Angiotensin-converting enzyme inhibitors and progression of nondiabetic renal disease: a meta-analysis of patient-level data, Ann Intern Med, 2001;135:73-87
24, Randomised placebo-controlled trial of effect of ramipril on decline in glomerular filtration rate and risk of terminal renal failure in proteinuric, non-diabetic nephropathy. Lancet, 1997;349:1857-1863,
25, Agodoa LY Appel L, Bakris GL, etal. Effect of ramipril vsamlodipineon renal outcomes in hypertensive nephrosclerosis: a randomized controlled trial, JAMA, 2001 ;285:2719-2728
26, Wright JT Jγ, KusekJW, TotoRD, etal. Design and baseline characteristics of participants in the African American Study of Kidney Disease and Hypertension (AASK) Pilot Study, Control Clin Trials 1996;17(suppl4):3S-16S,
27, Wright JTJr, Agodoa L, Contreras G, et al. Successful blood pressure control in the African American Study of Kidney Disease and Hypertension, Arch Intern Med, 2002;162:1636-1643
28, Lewis J, Agodoa L, Cheek D, et al. Comparison of cross-sectional renal function measurements in African Americans with hypertensive nephrosclerosis and of primary formulas to estimate glomerular filtration rate. Am J Kidney Dis, 2001;38:744-753,
29, Hall WD, Kusek JW, Kirk KA, et al. Short-term effects of blood pressure control and antihypertensive drug regimen on glomerular filtration rate: the African American Study of Kidney Disease and Hypertension Pilot Study, Am J Kidney Dis, 1997;29:720-728
30, BakrisGL, Copley J B, Vicknair N, Sadler R, LeurgansS, Calcium channel blockers versus other antihypertensive therapies on progression of NIDDM associated nephropathy. Kidney Int. 1996;50:1641-1650,
31, De Cesaris R, Ranieri G, Filitti V, Andriani A, Bonfantino MV Effects of atenolol and enalapril on kidney function in hypertensive diabetic patients, J Cardiovasc Pharmacol, 1993;22:208-214,
32, ter Wee PM, De Micheli AG, Epstein M, Effects of calcium antagonists on renal hemodynamics and progression of nondiabetic chronic renal disease. Arch Intern Med, 1994; 154:1185-1202
33, BakrisGL, Weir MR, Angiotensin-converting enzyme inhibitor-associated elevations in serum creatinine: is this a cause for concern? Arch Intern Med, 2000;160:685-693
34, Modification of Diet in Renal Disease Study Group, Short-term effects of protein intake, blood pressure, and antihypertensive therapy on glomerular filtration rate in the Modification of Diet in Rena Disease Study, J Am Soc Nephrol, 1996,7:2097-2109.
35, Ruggenenti P, Perna A, Gherardi G, et al. Renoprotective properties of ACE-inhibition in non-diabetic nephropathies with non-nephrotic proteinuria. Lancet, 1999;354:359-364
36, Laird NM, Ware JH, Random-effects models for longitudinal data. Biometrics, 1982;38:963-974,
37, Diggle PJ, Liang K, Zeger SL, Analysis of Longitudinal Data, Oxford, England: Clarendon Press; 1994
38, Fogo A, Breyer JA, Smith MC, et al. Accuracy of the diagnosis of hypertensive nephrosclerosis in African Americans: a report from the African American Study of Kidney Disease (AASK) Trial, Kidney Int. 1997;51:244-252
39, Estacio RO, Jeffers BW, Gifford N, Schrier RW, Effect of blood pressure control on diabetic microvascular complications in patients with hypertension and type 2 diabetes. Diabetes Care, 2000;23(suppl 2):B54-B64,
40, Toto RD, Mitchell HC, Smith RD, etal. "Strict" blood pressure control and progression of renal disease in hypertensive nephrosclerosis. Kidney Int. 1995;48:851 -859
41, Lewis EJ, Hunsicker LG, Bain RP, etal. The effect of angiotensin-converting-enzyme inhibition on diabetic nephropathy, N Engl J Med, 1993;329:1456-1462
42, MaschioG, Alberti D, Janin G, et al. Effect of the angiotensin-converting-enzyme inhibitor benazepril on the progression of chronic renal insufficiency, N Engl J Med, 1996,334:939-945
43, Klag MJ, Whelton PK, Randall BL, etal. Blood pressure and end-stage renal disease in men, N Engl J Med, 1996;334:13-18,
44, Smith GD, Phillips AN, Confounding in epidemiological studies: why "independent" effects may not be all they seem, BMJ, 1992;305:757-759,
45, Pocock SJ, The justification for randomized clinical trials. In: Clinical Trials: A Practical Approach, New York, NY: Wiley; 1983:50-65,
46, Burt VL, Culter JA, Higgins M, etal. Trends in the prevalence, awareness, treatment, and control of hypertension in the adult US population: data from the health examination surveys, 1960 to 1991 Hypertension, 1995;26:60-69, [published correction appears in Hypertension, 1996;27:1192]
47, Lewis EJ, Hunsicker LG, Clarke WR, et al. Renoprotective effect of the angiotensin-receptor antagonist irbesartan in patients with nephropathy due to type 2 diabetes, N Engl J Med, 2001,345:851 -860,
48, GuaschA, Parham Μ, ZayasCF, etal. Contrasting effects of calcium channel blockade versus converting enzyme inhibition on proteinuria in African Americans with non-insulin-dependent diabetes mel-litus and nephropathy, J Am Soc Nephrol, 1997;8:793-798,
49, Ruggenenti P, Perna A, Benini R, Remuzzi G, Effects of dihydropyridine calcium channel blockers, angiotensin-converting enzyme inhibition, and blood pressure control on chronic, nondiabetic nephropathies, J Am Soc Nephrol, 1998;9:2096-2101
50, Locatelli F, Carbarns IR, Maschio G, etal. Long-term progression of chronic renal insufficiency in the AIPRI Extension Study, Kidney IntSuppl, 1997;63:S63-S66
51, Exner DV, Dries DL, Domanski MJ, Cohn JN, Lesser response to angiotensin-converting-enzyme inhibitor therapy in black as compared with white patients with left ventricular dysfunction, N Engl J Med,2001;344:1351-1357, 52, Carson Ρ, Ziesche S, Johnson G, Cohn JN, Racial differences in response to therapy for heart failure: analysis of the vasodilator-heart failure trials, J Card Fail, 1999;5:178-187,


