Проноран в лечении когнитивных расстройств
СтатьиОпубликовано в журнале:
«CONSILIUM MEDICUM»; ТОМ 10; № 12; стр. 37-42.
Н.В.Пизова
Кафедра неврологии и нейрохирургии с курсами медицинской генетики и детской неврологии Ярославской государственной медицинской академии
« Я чуть не упала со стула, когда увидела, как мать пытается справиться со словами и собственной памятью. Я всегда думала, что у нее нет возраста, время против нее бессильно, и она сделана из стали», - так пишет Кэрол Тэтчер, дочь «железной леди», в книге «Плавание в аквариуме для золотых рыбок: Мемуары», добавляя, что прежде ее мать отличалась феноменальной памятью. Баронесса Маргарет Тэтчер страдает от старческого слабоумия более 7 лет. По словам дочери, сначала начала ухудшаться память, а теперь баронесса Тэтчер с трудом может закончить начатую ею фразу.
Память - это способность головного мозга усваивать, сохранять и воспроизводить необходимую для текущей деятельности информацию. Функция памяти связана с деятельностью всего головного мозга в целом, но особенное значение для процесса запоминания текущих событий имеют структуры гиппокампового круга. Выраженные нарушения памяти на события жизни принято обозначать термином «амнезия». Различают 3 вида памяти:
1. Кратковременная - длительность удержания составляет 1-3 мин (например, запоминание цифрового ряда).
2. Память на недавние события -длится 5-10 мин и часто нарушается в пожилом возрасте - часто забывается информация, которая не закрепляется повторением и не используется.
3. Память на отдаленные события - эта память при различных заболеваниях нарушается в последнюю очередь.
Память, гнозис, речь, праксис и интеллект - это когнитивные функции, с помощью которых осуществляется процесс рационального познания мира [15, 17, 53]. Развитие когнитивных расстройств (КР) связано с очаговым или диффузным поражением головного мозга, что приводит к нарушению одной или нескольких когнитивных функций. Наиболее тяжелым видом расстройств является деменция. Диагноз деменции правомерен при наличии нарушений памяти и других КР (по крайней мере одного из следующих: нарушения праксиса, гнозиса, речи или интеллекта), которые выражены настолько, что непосредственно влияют на повседневную жизнь. Условиями диагностики деменции является также ясное сознание пациента и наличие установленного органического заболевания головного мозга, которое является причиной когнитивных нарушений [18, 27].
По статистике, от 3 до 20% лиц старше 65 лет имеют тяжелые когнитивные нарушения в виде деменции [2]. Общая стоимость этого заболевания составляет более 200 биллионов дол. США [85]. Средняя стоимость 1 больного с болезнью Альцгеймера (БА), по данным среди 12 европейских стран, составляет 9228 евро в год (8438-10 020 евро), из которых 49% тратится на уход за пациентом, 28% - на лекарства и 24% - на непрямые расходы [49].
Ведущими причинами деменции в современном обществе являются нейродегенеративные и сосудистые заболевания мозга. В большинстве случаев деменция развивается постепенно и бывает очень сложно зафиксировать тот момент, когда обычная забывчивость становиться болезнью. Деменция характеризуется стойким расстройством познавательных функций и прежде всего нарушением памяти, которые возникают в результате структурных, метаболических, токсических повреждений головного мозга на фоне сохранного сознания и приводят к социально-бытовой и профессиональной дезадаптации. Но прежде чем разовьется эта тяжелая болезнь, пожилые люди начинают отмечать, что им становится несколько труднее приобретать новые знания и навыки, сложнее одновременно работать с несколькими источниками информации, чем раньше. У них появляются КР, еще не достигающие степени тяжести деменции, поскольку сохранена социальная, бытовая и профессиональная деятельность, но уже имеются затруднения при осуществлении сложных повседневных действий и обучения. О наличие КР справедливо говорить в тех случаях, когда какое-либо заболевание или состояние у конкретного индивидуума приводит к снижению восприятия, обработки и анализа, запоминания и хранения информации, обмена информацией, к нарушению построения и осуществления программы действий по сравнению с индивидуальной нормой. В иностранной литературе эта стадия получила название «мягкое» когнитивное снижение (mild cognitive impairment), а в русскоязычном варианте наиболее часто используется термин «умеренные когнитивные расстройства» (УКР) [6, 13, 22]. Некоторые авторы выделяют и более ранний синдром легких когнитивных нарушений, под которым понимают субъективное или объективное ухудшение когнитивных функций, обусловленное возрастными или патологическими изменениями мозга и существенно не влияющее на бытовую, профессиональную и социальную деятельность. По данным некоторых авторов, легкие или умеренные КР у пожилых встречаются от 10-15 до 40-80% в зависимости от возраста, причем каждый год примерно у 15%, а в течение 5 лет у 55-70% этих пациентов развивается деменция [8, 44, 48, 53]. А наблюдаемая в современном мире тенденция к увеличению продолжительности жизни и соответственно к увеличению числа пожилых лиц в популяции делает проблему КР крайне актуальной для неврологов и врачей других специальностей. В 2004 г. частота диагностированной деменции среди лиц, находящихся на государственном медицинском попечении, составила 15,2% в возрасте 50-59 лет и 20,3% в возрасте старше 60 лет, в то время как, по данным схожего исследования, проведенного в 1995 г., распространенность диагностированной деменции была 4% [60]. Именно максимально раннее выявление и лечение умеренных и легких КР в настоящее время стало одной из наиболее актуальных и значимых с медико-социальной точки зрения задач.
Более 100 заболеваний могут сопровождаться развитием КР и деменции [2]. Среди 100 пожилых лиц, госпитализированных по экстренным показаниям, КР наиболее часто выявлялись у больных с неврологическими заболеваниями (50%), затем - при заболеваниях почек (41,6%), желудочно-кишечного тракта и печени (40%), легочной патологии (26%) и кардиоваскулярных заболеваниях (13%) [23]. В многоцентровом исследовании, проведенном в Испании среди 852 пожилых людей (средний возраст у женщин 84,8 года, у мужчин 80,7 года), деменция зарегистрирована в 61,7% случаев. Факторы риска включали артериальную гипертензию - АГ (56,5%), инсульты (31,3%), сахарный диабет - СД (28,4%), заболевания периферических артерий (25%), гиперхолестеринемию (23%), ишемическую болезнь сердца - ИБС (19,9%), ожирение (19,6%), нарушения сердечного ритма (15,1%), дефицит витамина В12 (9,5%), курение (7,3%), инфаркт миокарда (5,1%), злоупотребление алкоголем (2,3%) [56]. Среди 1842 госпитализированных пациентов с различными неврологическими заболеваниями в Хорватии деменция была выявлена у 139 (7,5%) пациентов: сосудистая деменция - у 84 (60%) больных, БА -у 26 (19%), УКР - у 10 (7%) пациентов и другие дементные синдромы -у 19 (14%) пациентов [37].
Одним из значимых факторов риска развития когнитивных нарушений считается СД, особенно если у пациентов развиваются эпизоды гипогликемии. При обследовании людей с метаболическим синдромом через 4,4 года наблюдения у 236 из 1833 больных, не имевших ранее КР развилась деменция: в 147 случаях -БА, в 73 - сосудистая деменция и в 16 - другие формы деменции [64]. У больных с эпизодами гипогликемии наблюдается достоверно более высокий риск развития деменции уже через 4-7 лет после дебюта СД. Среди 14 843 пациентов с СД типа 2 у 1399 больных была диагностирована деменция и 279 из них не менее чем однократно госпитализировались по поводу гипогликемической комы. При сравнении пациентов без эпизодов гипогликемической комы и пациентов с однократным развитием комы риск возникновения деменции увеличивался на 48%, при развитии двух эпизодов ком - в 3 раза, более 3 эпизодов - в 6 раз [86]. В другой работе среди 16 241 пациента с СД (средний возраст 66,2 года) у 52 пациентов авторы выявили БА и у 61 - сосудистую деменцию [71].
КР являются неотъемлемой составляющей нейропсихических нарушений у пациентов с системными ревматическими заболеваниями. Американская коллегия ревматологов [83] для пациентов с системной красной волчанкой (СКВ) одним из критериев постановки диагноза поражения нервной системы считает наличие когнитивной дисфункции. По данным различных исследований, частота КР у пациентов с СКВ варьирует в широких пределах - от 10 до 81% [24]. Описаны легкие (43%), умеренные (30%) и выраженные (6%) КР с преимущественными нарушениями визуомоторных реакций, вербальной и зрительной памяти [36]. Основными факторами, способствующими возникновению и прогрессированию КР, являются АГ, поражение церебральных артерий (атеросклероз), СД, гиперхолестеринемия - тот соматический фон, который представляет результат системности основного иммунопатологического процесса, а также длительный прием преднизолона и высокий уровень депрессии [46]. Другими причинами развития когнитивной дисфункции служат сосудистые нарушения - васкулопатия и/или васкулит сосудов различного калибра, вызывающие формирование множественных микроинфарктов в коре и белом веществе головного мозга, развитие инфаркта в стратегических для когнитивных функций зонах коры и лейкоэнцефалопатии [28, 45, 62, 74]. При синдроме Шегрена среди поражения ЦНС одним из частых синдромов является когнитивная дисфункция. При магнитно-резонансной томографии (МРТ) головного мозга у этих пациентов наблюдается мультифокальное очаговое поражение, а по данным SPECT, у пациентов с КР регистрируется гипоперфузия даже при отсутствии изменений на МРТ головного мозга. КР включают нарушения внимания, снижение быстроты вербальной продуктивности, нарушения исполнительных функций, а деменция преимущественно носит характер субкортикальной или мультиинфарктной [26, 39, 58, 59]. Среди пациентов с болезнью Бехчета поражение ЦНС встречается в 38% случаев, при этом в 97% наблюдений неврологические симптомы диагностируются в первые 5 лет от клинической манифестации заболевания, а данные нейропсихологических тестов показывают нарушения исполнительных функций, ухудшение памяти, личностные изменения (апатия и др.), деменцию [29, 34, 63, 67, 73]. Можно выделить следующие особенности КР при системных васкулитах:
1. Возникновение когнитивных нарушений на поздних стадиях заболеваний.
2. Основа - острые и/или хронические нарушения мозгового кровобращения (НМК), обусловленные самим васкулитом либо другими причинами (нарушением свертывающих свойств крови, кардиогенными эмболиями, поражения магистральных артерий головы - МАГ).
3. Отсутствие каких-либо специфических для отдельных видов васкулитов особенностей в когнитивной сфере.
4. Быстрое прогрессирование КР (месяцы или недели, а не годы, как при первично-дегенеративных заболеваниях).
5. Зависимость выявляемых неврологических расстройств от области поражения, а признаки системного заболевания могут отсутствовать.
Около трети случаев УКР возникают на фоне сердечно-сосудистых заболеваний [3, 43]. Так, по результатам обследования пациентов (средний возраст 53,0±19,2 года) крупной многопрофильной больницы и территориальной поликлиники, заболеваемость УКР составила 22%: из них у 37% отмечена АГ, у 30% - ИБС, у 5% - острый инфаркт миокарда, у 3% - хроническая недостаточность кровообращения. Среди обследованных в 5% было диагностировано острое НМК и у 5% оно было в анамнезе [4]. Асимптомная церебральная эмболия, по данным транскраниальной допплерографии, выявлялась достоверно чаще у пациентов с БА (40%) и УКР (37%) по сравнению с контрольной группой (14-15%) [72]. Повышение всего лишь на 10 мм рт. ст. артериального давления (АД) увеличивает риск развития сосудистых когнитивных расстройств на 40%, что особенно заметно в старшей возрастной группе [1, 42]. В настоящее время показано, что максимальная частота БА наблюдается у больных, которые за 9-15 лет до начала заболевания имели артериальную гипертензию [79]. Существует прямая связь между уровнем АД в 50 лет и состоянием мышления в 70 лет - чем ниже АД, тем лучше когнитивная функция (табл. 1).
Таблица 1
АД и уровень холестерина в возрасте 50 лет и риск БА в последующей жизни
| Параметр | Относительный риск |
| Систолическое АД>160 мм рт. ст. | 2,8 (1,1-7,2) |
| Диастолическое АД>95 мм рт. ст. | 1,7 (0,8-3,6) |
| Общий холестерин >5 ммоль/л | 2,2 (1,0-4,7) |
Таким образом, АГ сегодня рассматривается как фактор риска деменции любой этиологии [41].
Сочетание сосудистых КР и неврологических симптомов (псевдобульбарный, пирамидный, экстрапирамидный, атактический и др.) характерно для синдрома хронического прогрессирующего поражения головного мозга сосудистой этиологии, обозначаемой в России как дисциркуляторная энцефалопатия (ДЭ). К развитию ДЭ могут приводить как острые НМК (ишемические/геморрагические инсульты, транзиторные ишемические атаки и гипертонические церебральные кризы), так и хроническая недостаточность мозгового кровоснабжения. При этом в первую очередь именно степень выраженности КР определяет стадию ДЭ (табл. 2). Особенностью когнитивного дефицита у большинства больных ДЭ является преобладание нейродинамических и регуляторных когнитивных нарушений [16].
Таблица 2
Стадии дисциркуляторной энцефалопатии
| Стадия | Клинические проявления |
| I | Преобладают субъективные симптомы. Рассеянная неврологическая микроочаговая симптоматика. Легкие КР - преимущественно нейродинамические нарушения: замедленность работоспособности, снижение работоспособности, истощаемость, колебание внимания; пациенты в целом хорошо справляются с тестами, не предусматривающими учета времени выполнения, подобные нарушения выходят за пределы возрастной нормы, но не ограничивают их жизнедеятельности |
| II | Степень выраженности субъективных симптомов уменьшается. 1-2 объективных неврологических синдрома. УКР - нейродинамические нарушения + регуляторные нарушения (дизрегуляторный или подкорково-лобный когнитивный синдром): у пациентов нарушается выполнение даже тех нейропсихологических тестов, в которых не вводили ограничения времени, сохраняется способность к компенсации когнитивного дефекта, сохранное узнавание и эффективность опосредующих процедур, в частности «подсказок» в тестах на логическую память и абстрактное мышление, может затрудняться выполнение сложных (инструментальных) видов повседневной активности; отмечается снижение качества жизни больных |
| III | Субъективные симптомы минимальны или отсутствуют. 4-6 объективных неврологических синдромов. Сосудистая деменция - выраженные нейродинамические и регуляторные нарушения + операциональные нарушения (тесты на память, речь, праксис, зрительно-пространственные функции, мышление), снижается эффективность узнавания и опосредующих процедур, предоставление пациенту подсказок или алгоритма действий в значительно меньшей степени улучшает выполнение тестов; у пациентов нарушена социальная адаптация, зависимы в быту от помощи окружающих |
Почти у половины пациентов, перенесших инсульт, развиваются УКР, а деменция после инсульта или повторных инсультов - у 10-35% больных [3, 11, 12, 31, 43, 51, 69]. У 25% пациентов через 3-6 мес после ишемического инсульта развивается деменция. Факторы риска включают возраст, женский пол, низкий уровень образования, СД, курение, изменения белого вещества, локализация инфаркта в левом полушарии головного мозга и его объем [35]. Степень выраженности и клинические особенности постинсультной деменции зависят от локализации очага. При кортикальной локализации инсультов у пациентов могут наблюдаться афазия, апраксия, зрительно-пространственные расстройства, при субкортикальной их локализации - расстройства внимания, инертность. Наиболее выраженные КР будут у пациентов с локализацией инсульта в стратегических для когнитивных и поведенческих функций зонах. Когнитивные функции представлены как в правом, так и в левом полушариях головного мозга (рис. 1).
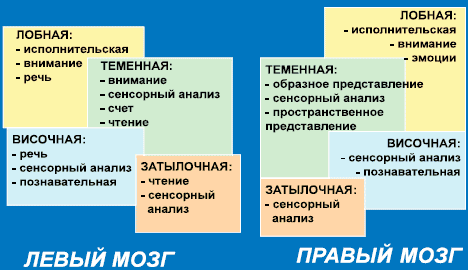
Рис. 1. Когнитивная дисфункция и мозг.
Клиническая картина и течение сосудистых УКР имеют определенные особенности: частое наличие лобной симптоматики, брадифрении, экстрапирамидных расстройств, аксиальных знаков, расстройств равновесия и ходьбы, флюктуирующий характер течения и нередкие транзиторные ишемические атаксии в анамнезе, наличие лакун, лейкоареоза и других сосудистых изменений в мозге, по данным нейровизуализации [3, 14, 20,21].
Таким образом, предложенный в 1997 г. американским неврологом R.Petersen термин «умеренные когнитивные нарушения» для обозначения когнитивных нарушений на преддементных стадиях органического поражения головного мозга правомочен при различных висцеральных и неврологических заболеваниях, когда у пациентов выявляется недостаточность одной или нескольких когнитивных функций, выходящих за пределы возрастной нормы, но не ограничивающих повседневную активность, т.е. не вызывающих деменции.
В настоящее время выделяют монофункциональные типы КР, при которых отмечается избирательное вовлечение какой-либо одной когнитивной функции (память, речь, внимание и регуляция, зрительнопространственные функции) и мультифункциональные (multidomain) типы, при которых одновременно вовлекаются несколько когнитивных сфер [68, 84]:
1) амнестический монофункциональный тип - избирательное нарушение памяти;
2) амнестический мультифункциональный тип - сочетание нарушения памяти и других когнитивных нарушений;
3) мультифункциональный тип без нарушения памяти - множественные когнитивные нарушения при относительно сохранной памяти;
4) монофункциональный неамнестический тип - вовлечение внимания и регуляторных функций, речевой или зрительно-пространственных функций (рис. 2).
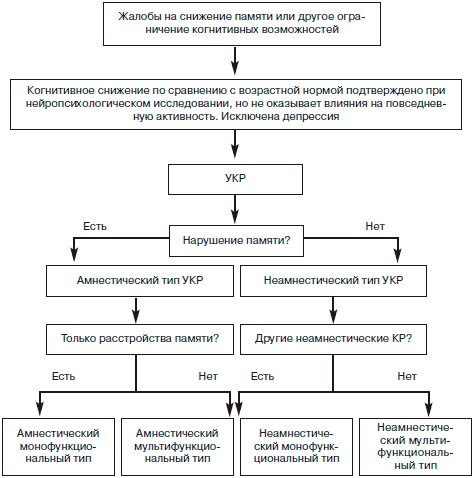
Рис. 2. Типы КР
Диагноз УКР предусматривает наличие субъективных жалоб пациента на снижение памяти и умственной работоспособности; данные объективных методов исследования (MMSE, тест рисования часов) и результаты по клиническим шкалам (клиническая рейтинговая шкала деменции, общая шкала нарушений); клиническое и инструментальное обследования пациента, которые выявляют более выраженное снижение когнитивных функций, чем допустимо по возрасту, и позволяют верифицировать причину, их вызвавшую.
В настоящее время считается, что к пациентам с КР и деменцией необходим дифференцированный подход, определяемый гетерогенностью патологического процесса. Основные принципы лечения включают краткосрочную цель - коррекцию когнитивного дефицита с улучшением качества жизни пациента и долгосрочную цель - предупреждение или по крайней мере замедление развития деменции. Еще А.Н.Радищев писал: «Яко упражнения в телодвижениях укрепляют телесные силы, тако упражнения в размышлениях укрепляют силы разумные». Поэтому обязательным условием успешного лечения является формирование когнитивного резерва: адекватная умственная и физическая нагрузки, активная социальная деятельность, использование методик направленной нейропсихологической реабилитации и применение средств, усиливающих когнитивные функции.
Лечение пациентов с УКР и деменцией должно быть индивидуальным с учетом патогенетических факторов нарушений когнитивных функций, которые определяются при клиническом и инструментальном исследовании в каждом конкретном случае. Лечение КР, развивающихся на фоне сосудистых заболеваний головного мозга, в первую очередь должно быть направлено на коррекцию факторов риска и устранение или уменьшение выраженности хронической ишемии головного мозга. Лечение АГ, назначение антиагрегантов, хирургическая коррекция атеросклеротического сужения магистральных артерий, несомненно, способствуют профилактике нарастания КР. Важное значение имеет также контроль гиперлипидемии, гипергликемии, лечение других соматических заболеваний [5]. Пациентам с УКР могут назначаться ингибиторы ацетилхолинэстеразы, прекурсоры ацетилхолина, антиглутаматергические средства, метаболические и сосудистые препараты. Однако до настоящего времени не проведено строгих рандомизированных исследований, позволяющих оценить эффективность указанных классов лекарственных средств при додементных КР.
Ряд ученых показали роль дофаминергической недостаточности в формировании возрастной когнитивной дисфункции [61], что привело к исследованию препаратов из группы агонистов дофаминовых рецепторов в терапии пациентов с синдромом УКР. К настоящему времени в мире проведено свыше 10 крупных исследований влияния Пронорана на когнитивные функции в пожилом возрасте, включавших более 7000 больных. Показано (в том числе в двойных слепых плацебо-контролируемых исследованиях), что при УКР при назначении Пронорана отмечаются улучшение кратковременной и долговременной памяти, внимания, скорости реакции, речевой активности, осмысления задачи и разработки стратегий, а также повышение уровня бодрствования [7, 8, 65, 66].
Проноран - агонист дофаминовых рецепторов с α2-норадренергической активностью. Проноран как агонист постсинаптических D2/D3-рецепторов стриатума, лимбической области и лобных долей может действовать не только на моторные, но и на когнитивные и аффективные нарушения, поэтому среди показаний к применению - нарушение когнитивных функций и нейросенсорный дефицит в процессе старения [38, 47, 88]. Дополнительным механизмом влияния на когнитивные нарушения служит его способность блокировать пресинаптические α2-адренорецепторы и возможность облегчать норадренергическую передачу в головном мозге [19, 61]. В экспериментальных работах отмечено нейропротективное действие Пронорана - защита дофаминергических нейронов от нейродегенеративных изменений [32,65,77,78].
В ряде работ у больных с УКР на фоне приема Пронорана отмечены улучшение кратковременной и долговременной памяти и внимания, повышение уровня бодрствования [40, 50, 65, 80]. У пожилых пациентов с УКР на фоне ДЭ применение Пронорана сопровождается уменьшением расстройств, связанных с лобной дисфункцией, а также ряда субъективных неврологических проявлений, характерных для сосудистой мозговой недостаточности, - головной боли, головокружения, нарушений сна, утомляемости и др. [7]. У больных с синдромом УКР наибольшая эффективность Пронорана отмечается при дизрегуляторном типе когнитивных расстройств [13].
Эффективность Пронорана в терапии легких и умеренных когнитивных нарушений возрастного и/или сосудистого характера показана в одном из первых отечественных исследований распространенности когнитивных нарушений среди неврологических пациентов - «Прометей». В этом исследовании Проноран применялся в дозе 50 мг в сутки в течение трех месяцев у 574 пациентов, средний возраст 69,5 ± 5,5 года. Критериями диагноза когнитивных нарушений, не достигающими выраженности деменции, были: результат шкалы КШОПС от 25 до 27 баллов при любом результате теста рисования часов; результат теста рисования часов менее 9 баллов при нормальном показателе КШОПС (28 баллов и более). Пациенты делились на три группы: в 1-ю группу вошли пациенты, которые не принимали в течение последних двух недель сосудистые или ноотропные препараты, и им Проноран назначался в дозе 50 мг один раз в день в виде монотерапии; во 2-й группе пациенты переводились с получаемых ранее сосудистых и ноотропных препаратов на Проноран в дозе 50 мг в день в виде монотерапии; пациентам 3-й группы, которые принимали в течение не менее двух недель сосудистые и ноотропные препараты и при этом продолжали жаловаться на забывчивость, добавлялся Проноран в дозе 50 мг в день. На фоне приема данного препарата отмечено статистически достоверное и клинически значимое уменьшение выраженности КР. При этом монотерапия Пронораном оказалась так же эффективна, как и комбинация с сосудистыми и/или метаболическими препаратами [10]. Анализ динамики нейропсихологических показателей прошедших курс лечения пациентов свидетельствовал об уменьшении на фоне лечения общей тяжести когнитивных расстройств, улучшении амнестических и психомоторных функций во всех терапевтических группах в независимости от приема ноотропных препаратов. Очень важно, что при терапии Пронораном отмечено уменьшение субъективных неврологических симптомов, таких как головная боль у 94,7% больных, головокружение у 87,5%, шум в голове у 89,9%, нарушение сна у 76,4%, утомляемость у 98%, улучшение настроения у 97,4%. Все участники программы отметили хорошую переносимость Пронорана. За 12 нед приема препарата отмены и корректировки дозы не проводилось.
При УКР Проноран применяют в меньших дозах, чем для лечения болезни Паркинсона. Обычной дозой является 50 мг в сутки в 1 прием. При недостаточной эффективности доза может быть увеличина до 100 мг в день, дальнейшее увеличение дозы нецелесообразно. Лечение может быть постоянным или курсовым.
Есть основания полагать, что дальнейшее развитие концепции додементных КР позволит значительно усовершенствовать подходы к их ранней диагностике и позволит проводить адекватную, эффективную, своевременную, целенаправленную терапию.
ЛИТЕРАТУРА
1. Варакин ЮЯ. Профилактика нарушений мозгового кровообращения. Очерки ангионеврологии. Ред. З.А.Суслина. М. 2005.
2. Дамулин ИВ. Болезнь Альцгеймера и сосудистая деменция. Под ред. Н.Н.Яхно. М, 2002.
3. Дамулин ИВ. Рус. мед. журн. 2006; 9: 658-64.
4. Дробижев М.Ю. Распространенность психических расстройств в общемедицинской сети и потребность в психофармакотерапии. Психиат. и психофармакотер. 2002; 5: 175-80.
5. Захаров ВВ, Дамулин ИВ, Яхно НН. Медикаментозная терапия деменций. Клин. фармакол. и тер. 1994; 3 (4): 69-75.
6. Захаров ВВ, Яхно НН. Рус. мед. журн. 2004; 10:573-6.
7. Захаров ВВ, Локшина А.Б. Применение препарата проноран (пирибедил) при легких когнитивных расстройствах у пожилых больных с дисциркуляторной энцефалопатией. Неврол. журн. 2004; 2:30-5.
8. Захаров В.В. Когнитивные нарушения в неврологической практике. Трудн. пациент. 2005; 5.
9. Захаров В.В. Когнитивные нарушения. Возрастные нарушения памяти и внимания. Consilium Medicum 2005; 7 (8).
10. Захаров ВВ. Всероссийская программа исследований эпидемиологии и терапии когнитивных расстройств в пожилом возрасте («Прометей»). Неврол. журн. 2006; 2:27-32.
11. Кадыков А.С., Шахпаронова Н/В. Consilium Medicum 2002; 2: 71-7.
12. Климов Л.В., Парфенов В.А. Неврол. журн. 2006; 11 приложение №1): 53-7. Ballard C, Rowan E, Stephens S et al. Stroke 2003; 34:2440-4.
13. Левин О.С. Consilum Medicum 2006; 8: 106-12.
14. Локшина А.Б., Захаров В.В. Неврол. журн. 2006; 11 (Приложение 1): 57-64.
15. Лурия АР. Высшие корковые функции человека. М.: изд-во МГУ. 1969.
16. Лурия АР. Мозг человека и психические процессы. М.: Педагогика, 1970; 2:496.
17. Лурия АР. Основы нейропсихологии. М.: изд-во МГУ. 1973.
18. Международная статистическая классификация болезней и проблем, связанных со здоровьем. Десятый пересмотр. (МКБ-10). Женева, ВОЗ. 1995.
19. Федорова НВ, Артемьева Е.Г. Применение пронорана - современного агониста дофаминовых рецепторов в лечении болезни Паркинсона (ин- формационное письмо). М., 2003; 20.
20. Яхно НН, Левин О.С., Дамулин ИВ. Сопоставление клинических и МРТ-данных при дисциркуляторной энцефалопатии. Сообщение 2: Когнитивные нарушения. Неврол. журн. 2001; 6 (3): 10-19.
21. Яхно НН, Захаров ВВ., Локшина А.Б. Синдром умеренных когнитивных нарушений при дисциркуляторной энцефалопатии. Журн. неврол. и психиат. 2005; 105 (2): 13-7.
22. Яхно НН. Неврол. журн. 2006; 11 (Приложение 1): 4-12.
23. Ahmadzadeh GH, FarhatA, Soltani D. Prevalence of cognitive dysfunction in old patients admitted in emergency room. Neurodegenerative Dis 2007; 4 (1): 124.
24. Ainiala H, Loukkola.J, Peltola J et al. The prevalence of neuropsychiatric syndromes in systemic lupus erythematosus. Neurology 2001; 57 (3): 496-500.
25. Aisen PS, Schafer KA, Grundman M et al. Effects of rofecoxib or naproxen vs placebo on Alzheimer disease progression: a randomized controlled trial. JAMA 2003; 289:2819-26.
26. Alexander EL, Ranzenbach MR, Kumar AJ et al. Anti-Ro(SS-A) autoantibodies in central, nervous system disease associated with Sj_gren,s syndrome (CNS-SS): clinical, neuroimaging and angiographic correlates. Neurology 1994; 44:899-908.
27. American Psychiatry Association. Diagnostic and Statistical Manual of Mental Disorders. 4th Ed. Washington: American Psychiatry Association. 1994.
28. Asherson RA, Mercey D, Phillips G et al. Recurrent stroke and multi-infarct dementia in systemic lupus erythematosus: association with antiphospholipid antibodies. Ann Rheum Dis 1987; 46: 605-11.
29. Assaad-Khalil S, Abou-Seif M, Abou-Seif S et al. Neurological involvement in Behcet's disease: clinical genetic and computed tomographic study. In: Behcet's Disease 1993; 409-14.
30. Ballard CG, O'Brien JT, Reichelt K et al. Aromatherapy as a safe and effective treatmentfor the management of agitation in severe dementia: the results of a double-blind, placebo-controlled trial with Melissa. J Clin Psychiat 2002; 63:553-8.
31. Ballard C, Rowan E, Stephens S et al. Stroke 2003; 34:2440-4.
32. Bartoli G, Wichrowska E. Controlled clinical trial of piribedil in the treatment of cerebrovascular insufficiency. La Clin Ter 1976; 78 (2): 141-51.
33. Bille J, Bukiwsky JV, De Ferron A et al Decline cerebral et therapeutique: une etude clinique multicenrique de Trivastal 50 retard en Neuro-Geriatrie. Psych Med 1986; 18:609-26.
34. Bohlega S, Al Kawi MS, Omer S et al. NeuroBehcet's: clinical syndromes and prognosis. In: Behcet's Disease 1993; 429-34.
35. Bornstein N. Post stroke dementa V international congress on Vascular Dementia. Abstracts 2007; 53-4.
36. Brey L, Holliday SL, Saklad AR et al. Neuropsychiatric syndromes in lupus. Prevalence using standardized definitions. Neurology 2002; 58: 1214-20.
37. Butkovic-Soldo S, Hegedus I, Tomic S, Juric S. Epidemioilogy and comorbidity od dementia - hospital based study. V international congress on Vascular Dementia. Abstracts 2007; 67.
38. Cagnotto A, Parotti L, Mennini T. In vitro affinity of piribedil for dopamine D3 receptor subtypes, an autoradiographic study. Eur J Pharmacol 1996; 10: 63-7.
39. Caselli RJ, Scheithauer BW et al. The treatable dementia of Sj_gren's syndrome. Ann Neurol 1991; 30:98-101.
40. Corradino et al. Trivastal retard 50 in everyday medical practice. Its value in the treatment of dizziness, tinnitus and memory disorders. Trib Med 1988; 3:39-42.
41. DeCarli. The role of cerebrovascular disease in dementia. Neurologist 2003; 9:123-36.
42. de Leeuw FE, van Gijn J. Pract Neurol 2003; 3: 86-91.
43. Geroldi C, Ferrucci L, Bandinelli S et al.J Amer Ger Soc 2003; 51: 1064-71.
44. Golomb J, Kluger A, Garrard P, Ferris S. Clini cian's manual on mild cognitive impairment. London: Science Press Ltd, 2001; 56.
45. Jennekens FGI, Kater L. The central nervous system in systemic lupus erythematosus. Part 2. Pathogenetic mechanisms of clinical syndromes: a literature investigation. Rheumatology 2002; 41:619-30.
46.Jenner P. Piribedil induces low levels of dyskinesia in MPTP - treated common marmoset. Abstract of 52 Annual Meeting of the American Academy of Neurology. San Diego 2000.
47. Jonker C, Geerlings MI, Schmand B.Are memory predictivefor dementia?A review of clinical and population-based studies. Int J Geriatr Psychiat 2000; 15:983-91.
48. Jonsson L, Gustavsson A, Cortes F et al. International differences in Resource Use and Cost of Care in alzgeimer's disease: baseline data from the Ictus Study. Neurodegenerative Dis 2007; 4 (1): 122.
49. Isshi K, Hirohata S. Differential roles of the antiribosomal P antibody and anti-neuronal antibody in the pathogenesis of central nervous system involvement in systemic lupus erythematosus. Arthritis Rheum 1998;41:1819-27.
50. Kahvecioglu U, Цzkaynak S, Zadikoglu A et al. Efficacy of piribedil on age - related cognitive decline. Med J Akdeniz University Cilt 1995; 12 (1-3): 1300-779.
51. Kase CS, Wolf PA, Kelly-Hayes M et al. Intellectual decline after stroke: the Framingbam Study. Stroke 1998; 29 (4): 805-12.
52. Lai CK, Chi I, Kayser-JonesJ. A randomized controlled trial if a specific reminiscence approach to promote the well-being of nursing home residents with dementia. Int Psychogeriat 2004; 16:33—49.
53. Larrabee GJ, Crook TM. Estimated prevalence of age associated memory impairment derived from standardized tests of memory function. Int Psychogeriat 1994; 6 (1): 95-104.
54. Lezak MD. Neuropsychology assessment. NY. University Press. 1983; 768.
55. Logiudice D, Waltrowicz W, Brown K et al. Do memory clinics improve the quality of life carers? A randomized pilot trial Int J Geriatr Psychiat 1999; 14:626-32.
56. Lopez Mongil R, Lopez Trigo JA, Castrodeza Sanz J et al. Epidemiology of cardiovascular disease and its risk factors in institutionalized patients with dementia. The RESYDEM study. V international congress on Vascular Dementia. Abstracts 2007; 117.
57. Lu PH, Masterman DA, Mulnard R et al. Effects of testosterone on cognition and moon in male patients with mild Alzheimer disease and healthy elderly men. Arch Neurol 2006; 63:177-85.
58. Malinow KL, Molina R, Gordon B et al. Neuropsychiatric dysfunction in primary Sj_gren,s syndrome. Ann Intern Med 1985; 103:344—-9.
59. Mauch E, Volk C, Kratzsch G et al. Neurological and neuropsychiatric dysfunction in primary Sj_gren,s syndrome. Acta Neurol Scand 1994; 89: 31-5.
60. Menzin.J, Lang K, Friedman M et al. The economic costAlzheimer's disease and related dementias to the California Medical Program in 1995. Am J Geriatr Psychiat 1999; 7:300-8.
61. Millan MJ, Cussac D, Milligan G et al. Antiparkinsonian agent piribedil displays antagonist properties at native, rat, and cloned, human alpha(2)-adrenoceptors: cellular and functional characterization. J Pharmacol Exp Ther 2001; 297 (3): 876-87.
62. Mok CC, To CH, Mak A. Neuropsychiatric damage in Southern Chinese patients with systemic lupus erythematosus. Medicine (Baltimore) 2006; 85 (4): 221—8.
63. Motomura S, Tabira T, Kuroiwa Y. A clinical comparative study of multiple sclerosis and Neuro-Behcets syndrome. J Neurol Neurosurg Psychiat 1980; 43:210-3.
64. Muller M, Tang MX, Schupf N et al. Metabolic syndrome and dementia risk in a multiethnic elderly cohort. V international congress on Vascular Dementia. Abstracts 2007; 117.
65. Nagaraia D, Jayashree S. Randomised study of the dopamine receptor agonist piribedil in the treatment of mild cognitive impairment. Am J Psychiat 2001; 158 (9): 1517-9.
66. Cllat H. J Neurol 1992; 239:13-6.
67. Pallis CF, Fudge BJ. The neurological complications of Behcet's syndrome. Arch Neurol Psychiat 1956; 74:1-14.
68. Petersen RC. Mild cognitive impairment as a diagnostic entity.J Intern Med 2004; 256:183-94.
69. Pobjasvaara T, Erkinjuntti T, Ylikoski R et al. Clinical determinations of poststroke dementia. Stroke 1998; 29 (1) 75-81.
70. Politis AM, Vozzella S, Mayer LS et al. A randomized controlled clinical trial of activity therapyfor apathy in patients with dementia residing in longterm care. IntJ Geriatr Psychiat 2004; 19:1087-94.
71. Potliri R, Natalwala A, Narendar P, Heun R. Diabetes mettitus and dementia - a putative link? V international congress on Vascular Dementia. Abstracts 2007; 114.
72. Purandare N. Cerebral emboli in genesis of dementia. V international congress on Vascular Dementia. Abstracts 2007; 64.
73. Robin C, Gonnaud PM, Durieu I et al. D_mence lupique progressive. Deux cas avec anticorps antiphospholipides ou non. Rev Neurol (Paris) 1995; 151:699-707.
74. Rogers MP, Waterhouse E, Nagel JS et al. I-123 iofetamine SPECT scan in systemic lupus erythematosus patients with cognitive and other minor neuropsychiatric symptoms: a pilot study. Lupus 1992; 1 (4): 215-9.
75. Rogers SL, Doody RS, Mohs RC et al. Donepezil improves cognition and global function in Alzheimer disease: a 15-week, double-blind, placebo-controlled study. Donepezil Study Group. Arch Intern Med 1998; 158:1021-31.
76. Sanna G, Bertolaccini ML, Cuadrado MJ et al. Neuropsychiatric manifestations in systemic lupus erythematosus: prevalence and association with antiphospholipid antibodies. J Rheumatol 2003; 30 (5): 985-92.
77. Scholing WE. Controlled trial of trivasal retard 50 and comparision with trivasal 20 in the treatment of clinical and mental signs of neurovascular disease. Scienc Med 1977; 4:4-8.
78. Scholing WE. A double-blind study using psychometric tests Trivastal versus a reference compound. Temp Medical 1982; 114.
79. Skoog I et al. 15-year longitudinal study of blood pressure and dementia. Lancet 1996; 347:1141-5.
80. Smith LA, Jackson MG, Bonhomme C et al. Transdermal administration of piribedil reverses MPTP-induced motor deficits in the common marmoset Clin Neuropharmacol 2000; 23:133-42.
81. SpectorA, Thorgrimsen L, Woods B et al. Efficacy of an evidence-based cognitive stimulation therapy programme for people with dementia: randomized controlled trial. BrJ Psychiat 2003; 183:248-54.
82. Teri L, McCurry SM, Logsdon R et al. Training community consultans to helpfamily members improve dementia care: a randomized controlled trial Gerontologist 2005; 45:802-11.
83. The American College of Rheumatology nomenclature and care definitions for neuropsychiatric lupus syndromes. Arthritis Rheum 1999; 42: 599-608.
84. Winblad B, Palmer K, Kivipelto M et al. Mild cognitive impairment - Beyond controversies, towards a consensus: Report of the International Working Group on Mild Cognitive Impairment. J Intern Med 2004; 256:240-6.
85. Winbland B, Wimo A. Pharmacoeconomics in Alzheimer's disease. Neurodegenerative Dis 2007; 4 (1): 5.
86. Whitmer RA, Selby JV, ZhouJ, Karter AJ. Hypoglycemia as a major risk factor for dementia in patients with type 2 diabetes. V international congress on Vascular Dementia. Abstracts 2007; 62.
87. Van Uffelen JG, Hopman-Rock M, Chin APM et al. Protocolfor Project FACT: randomized controlled trial on the effect of a walking program and vitamin B supplementation on the rate of cognitive decline and psychosocia wellbeing in older adults with cognitive impairment [ISRCTN19227688]. BMC Geriat 2005; 5:18.
88. Ziegler M, Caldas A, Del Signore et al. Efficacy of piribedil in acinetic-hypertonic Parcinsonian patients after 4-month combination treatment with L-Dopa. Parkinson Related Disord 2001; 7: 75.
