Российский опыт применения современных комбинированных топических препаратов при лечении псориаза
Статьи Опубликовано в журнале:ЛЕЧАЩИЙ ВРАЧ, НОЯБРЬ 2008, № 9, Ю. Н. Перламутров, доктор медицинских наук, профессор
К. Б. Ольховская, кандидат медицинских наук, доцент
С. С. Землякова*
МГМСУ, *ММА им. И. М. Сеченова, Москва
Псориаз - хроническое рецидивирующее заболевание кожи, которым страдает от 1 до 3% населения земного шара [1] (по результатам некоторых эпидемиологических исследований, до 5% населения планеты). Только в России данным дерматозом страдают около 2,8 млн человек.
В настоящее время псориаз представляет собой не только медицинскую, но и социальную проблему, что обусловлено широкой распространенностью данной патологии, возникновением первых клинических признаков, как правило, в молодом возрасте, нарастанием числа больных с тяжелыми, торпидными формами заболевания, а также выраженными нарушениями в психологической сфере больных. Качество жизни у пациентов с псориазом ниже, чем у больных, перенесших инфаркт миокарда, страдающих артериальной гипертензией, сахарным диабетом, онкологическими заболеваниями на ранних стадиях [9].
Исследования показывают, что 40% пациентов, страдающих псориазом, отмечают, что их заболевание влияет на выбор одежды, а у 36% респондентов отмечается нарушение сна. Кроме того, поражение кожи может вызывать потерю трудоспособности, необходимость длительного пребывания в медицинском учреждении (стационаре), что является серьезной преградой для профессионального роста, а иногда приводит к потере работы.
В основе данного дерматоза, прежде всего, лежит наследственная предрасположенность кератиноцитов к ускоренному делению и снижению запрограммированной гибели (апоптозу) [1]. Генетически детерминированные нарушения внутриклеточного обмена веществ обусловливают ускоренную пролиферацию кератиноцитов, вследствие чего происходит замедление их дифференцировки. Важнейшую роль играют изменения иммунной системы, либо также обусловленные генетически, либо приобретенные под влиянием экзогенных и/или эндогенных факторов.
Несмотря на то, что патогенез псориаза изучен достаточно хорошо, лечение дерматоза по-прежнему остается одной из самых сложных задач в дерматологии. В то же время, несмотря на существование большого количества методов лечения, их клиническая эффективность в ряде случаев недостаточна. Оптимальное лечение псориаза должно быть направлено, с одной стороны, на быстрое купирование обострения, с другой - на поддержание длительной ремиссии данного заболевания.
Патогенетически обоснованной при псориазе является терапия, направленная на подавление пролиферативной активности кератиноцитов и нормализацию их дифференцировки, снижение иммунного воспаления в дерме. В качестве топических препаратов широко применяются глюкокортикостероиды (ГКС) и их комбинации с различными антибактериальными, противогрибковыми и кератолитическими составляющими. Успешное использование топических ГКС основано на противовоспалительном, антиэкссудативном и иммуносупрессивном действии, за счет чего достигается быстрый регресс инфильтративно-воспалительных проявлений заболевания [1].
После появления первых сообщений о положительном эффекте применения витамина D3 при псориазе начали разрабатываться новые аналоги с целью уменьшения влияния препарата на кальций-фосфатный гомеостаз и усиления воздействия на пролиферацию и дифференциацию кератиноцитов. После первых попыток лечения псориаза витамином D3 для топической терапии (особенно широко при лечении бляшечного псориаза) стал применяться кальципотриол (в ряде стран называемый кальципотриеном). Антипсориатическое действие кальципотриола основано на его взаимодействии со специфическими рецепторами в кератиноцитах: он вызывает дозозависимое торможение пролиферации клеток рогового слоя кожи, ускоряет их морфологическую дифференцировку. В последнее время для использования в клинической практике дерматологов стал доступен препарат "Дайвобет", объединяющий два вещества - кальципотриол и бетаметазон.
Противовоспалительные свойства этих соединений включают ингибирование ядерного фактора транскрипции NF-kB белка в лимфоцитах, приводя к снижению транскрипции интерлейкина-2 (IL-2). Кальципотриол ингибирует продукцию IL-6 из цитокинстимулируемых дермальных микроваскулярных эндотелиальных клеток человека и сокращает антигенпрезентирующую функцию клеток Лангерганса. В свою очередь, бетаметазон обладает более выраженным сосудосуживающим действием, чем другие фторированные ГКС, и предупреждает краевое скопление нейтрофилов, что приводит к уменьшению экссудации, продукции цитокинов, торможению миграции макрофагов и в конечном итоге к уменьшению процессов инфильтрации и грануляции в коже.
В практике российских врачей-дерматовенерологов препарат "Дайвобет" зарекомендовал себя исключительно с положительной стороны.
В процессе терапии Дайвобетом при оценке клинической эффективности препарата уже на 3-й день отмечается явная положительная динамика псориатического процесса в виде уменьшения эритемы, инфильтрации и шелушения. Указанная клиническая эффективность подтверждается динамикой индекса PASI (Psoriasis Area and Severity Index).
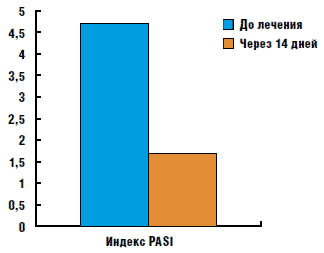
В ряде исследований констатировано, что при применении мази "Дайвобет" 1 раз в сутки первые положительные результаты были получены уже на 5-7 день терапии в виде уменьшения интенсивности эритемы, отечности и инфильтрации папул и бляшек. На 10-14 день лечения с использованием мази "Дайвобет" у большинства пациентов были отмечены полный регресс мелких элементов и значительное уменьшение величины крупных очагов и интенсивности шелушения; индекс PASI снизился на 60% (рис. 1, 2) [4].
Рис. 1. Динамика регресса проявлений псориаза в процессе терапии Дайвобетом (Л. Ш. Тогоева и соавт., 2008)
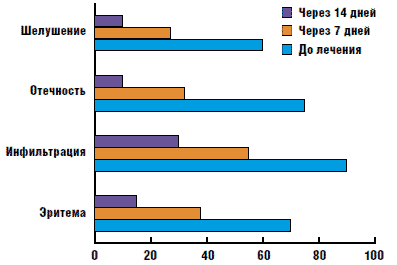
Рис. 2. Изменение индекса PASI в процессе терапии Дайвобетом (Л. Ш. Тогоева и соавт., 2008)
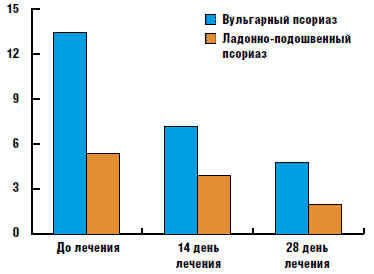
Клинические исследования подтвердили высокую эффективность препарата "Дайвобет" при его использовании в качестве наружной терапии у больных с распространенным вульгарным псориазом и ограниченным ладонно-подошвенным псориазом на всех стадиях болезни, что подтверждается положительной динамикой индекса PASI (рис. 3).
Рис. 3. Динамика индекса PASI в результате лечения распространенного вульгарного и ладонно-подошвенного псориаза с использованием мази "Дайвобет" (М. М. Хобейш, К. Н. Монахов, 2008)
На основании тестирования врачей-дерматовенерологов и пациентов переносимость препарата "Дайвобет" была оценена как "хорошая" и "очень хорошая". В течение всего курса терапии осложнений, побочных эффектов и отрицательной динамики показателей клинического анализа крови, мочи, биохимических, иммунологических показателей, в том числе содержания в периферической крови свободного и ионизированного кальция, не зарегистрировано. Большинство пациентов положительно оценили эффективность проводимой терапии, констатируя улучшение качества жизни.
В рамках принципов доказательной медицины была реализована программа "Обзор факторов риска и наружной терапии псориаза", задачи которой: изучить факторы риска и частоту соблюдения рекомендаций врача при псориазе; оказать содействие соблюдению пациентами рекомендованного курса лечения для повышения его эффективности. В программе принимали участие 50 врачей из Москвы, Санкт-Петербурга и Домодедово.
Анкетирование больных псориазом проводилось с помощью специальных учетных карт пациентов, заполняемых в процессе наружной терапии псориаза Дайвобетом 1 раз в день в течение 4 недель. В опросе приняли участие 1737 пациентов, среди которых 50,5% женщин (в возрасте от 17 до 79 лет) и 49,5% мужчин (в возрасте от 17 до 81 года).
У большинства пациентов давность заболевания составила от 1 года до 5 лет (40,5%), от 5 до 10 лет у 26,5% больных; более 10 лет - 16,6%; менее года - 16,2%. Частоту обострений ежегодно отмечали 49,3% больных псориазом, более 1 раза в год - 23,0% больных, реже, чем 1 раз в год, - 22,3% респондентов.
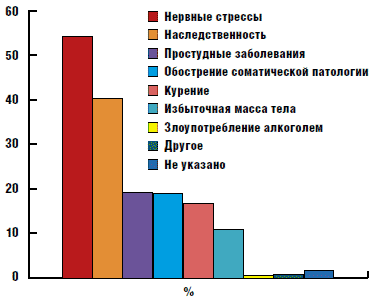
Обследованные пациенты причинами возникновения или обострения псориаза назвали факторы, представленные на рис. 4.
Рис. 4. Триггерные факторы возникновения псориаза
На основании анамнестических данных было констатировано, что предшествующая терапия больных псориазом проводилась преимущественно с использованием топических ГКС высокой силы действия. Побочные эффекты от проводимой ранее терапии возникали у 4,7% больных псориазом, проявлялись в основном в виде зуда, сухости кожи, также отмечались покраснение, отек, крайне редко - болезненность. При изучении эффективности проводимой ранее терапии удалось получить следующие результаты: псориаз регрессировал на 50% - у 46,7% больных, незначительное улучшение отметили - 26,6% пациентов, полностью регрессировал - у 16,2% пациентов.
Все опрошенные больные в ходе настоящего исследования применяли в качестве наружного лечения мазь "Дайвобет" 1 раз в день в течение 4 недель. В 48,7% случаев значительное улучшение в процессе терапии наступало уже на 7-10 день лечения, при этом использовалась одна упаковка Дайвобета (по 15,0 г). В 36,6% случаев значительное улучшение наступало примерно через 3 недели от начала лечения Дайвобетом, при этом использовались 2 упаковки наружного средства (по 15,0 г). Все пациенты отметили удобство применения мази "Дайвобет".
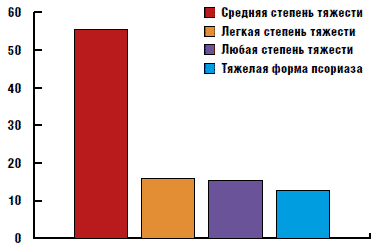
Опрос врачей-дерматовенерологов позволил получить следующие результаты. В течение месяца к дерматологу обращаются от 10 до 30 пациентов с псориазом, среди которых от 25% до 50% больных состоят под постоянным наблюдением. 55,4% врачей назначают мазь "Дайвобет" при среднетяжелом течении псориаза (PASI от 12 до 20), 16,1% - при любой степени тяжести течения кожного процесса, 15,6% - при легком течении (PASI менее 12), 12,8% - при тяжелой форме псориаза (PASI более 20) (рис. 5).
Рис. 5. Назначение мази "Дайвобет" в зависимости от тяжести псориаза
Таким образом, рекомендуемыми схемами терапии псориаза препаратом "Дайвобет" являются: 1 раз в день ежедневно в течение 4 недель - для быстрого купирования симптомов и 1 раз в день - по мере необходимости для поддержания достигнутого результата.
В результате исследования было констатировано, что препарат "Дайвобет" является современным, патогенетически обоснованным, высокоэффективным средством для наружной терапии псориаза у больных с различными клиническими формами, а комбинированная формула препарата позволяет его использование при всех стадиях заболевания. В результате тестирования все пациенты отметили комфортность применения препарата (хорошая переносимость и минимальный врачебный контроль), что позволяет использовать Дайвобет как в стационарных, так и в амбулаторных условиях. Литература
1. Иванов О. Л., Львов А. Н., Халдин А. А. Ретроспективный сравнительный анализ затрат и эффективности двух разных схем комбинированной наружной терапии вульгарного псориаза (кальципотриол/бетаметазон дипропионат в сравнении с мометазоном фуроатом/салициловой кислотой) // Рос. журн. кож. и вен. бол. 2007. № 4. С. 1-5.
2. Короткий Н.Г., Уджуху В. Ю., Кубылинский А. А., Тихомиров А. А. Дайвобет - новый высокоэффективный препарат для наружного лечения больных, страдающих среднетяжелым и тяжелым вульгарным псориазом // Клин. дерматол. и венерол. 2007. № 4.
3. Корсунская И. М., Зеленцова С. Е., Василевская Е. А., Тогоева Л. Т. Препараты кальципотиола в терапии псориаза // Вестн. дерматол. венерол. 2007. № 3. С. 56-57.
4. Монахов К. Н., Хобейш М. М., Соколовский Е. В. Современные аспекты наружной терапии псориаза // Клин. дерматол. и венерол. 2006. № 2. С. 47-50.
5. Тогоева Л. Ш., Невозинская З. В., Корсунская И. М., Ахмедова П. А., Теблоева А. М., Аветикян С. С. Наружная терапия ограниченных форм псориаза // Вестн. дерматол. венерол. 2008. № 2. С. 42-44.
6. Филимонкова Н., Чуверова К., Летаева О., Ян И. Комплексная терапия больных псориазом препаратами "Дайвобет" и "Дайвонекс" // Врач. 2008. № 8.
7. Филимонкова Н. Н., Кащеева Я. В., Чуверова К. А. Клинический эффект последовательного назначения препаратов дайвобет и дайвонекс в комплексной терапии больных псориазом // Вестн. дерматол. венерол. 2006. № 6. С. 18-20.
8. Хобейш М. М., Монахов К. Н. Дайвобет - новый высокоэффективный препарат для наружного лечения ладонно-подошвенного псориаза // Клин. дерматол. и венерол. 2008. № 1.
9. Rapp et al Psoriasis causes as much disability as other major medical diseases // J Am Ac Dermatol. 1999 Sep; 41 (3 Pt 1): 401-407.
10. Schafer T. Epidemiology of psoriasis. Review and the German perspective // Dermatology. 2006; 212 (4): 327-337.
11. Rowlands C. G., Dandy F. W. Am J Dermatopathoology. 2000; 22: 272-276.
