О возможностях небулайзерной терапии в лечении острых риносинуситов у детей
Статьи Опубликовано в журнале:«РОССИЙСКАЯ ОТОРИНОЛАРИНГОЛОГИЯ»; № 4 (65); 2013.
Е. П. Карпова, Д. А. Тулупов
ГБОУ ДПО «Российская медицинская академия последипломного образования», Москва (Зав. каф. детской оториноларингологии - проф. Е. П. Карпова)
В открытое рандомизированное сравнительное исследование было включено 138 детей в возрасте от 4 до 12 лет с диагнозом острый риносинусит. Основная группа - 67 пациентов, которым после носового душа ежедневно ингаляционно применяли комбинированный препарат N-ацетилцистеина и тиамфеникола (флуимуцил-антибиотик ИТ) по 250 мг 2 раза в день в течение 7 дней. Группа 2 (контрольная) - 71 пациент, которым после носового душа применяли назальный спрей фузафунпша по 2 дозы в каждый носовой ход 4 раза в день в течение 7 дней. Оценку эффективности лечеши проводили на основании 10-балльной визуально-аналоговой шкалы, отражающей динамику заложенности носа, выделений из носа и кашля. Анализ результатов исследоваши показал достоверно (р Ключевые слова: острый риносинусит, небулайзер, N-ацетилцистеин, тиамфеникол, флуимуцил-антибиотик ИТ.
On The Possibilities Of Nebuliser Therapy In The Treatment Of Acute Rhinosinusitis In ChildreN
E. P. Karpova, D. A. Tulupov
In an open randomized comparative study included 138 children aged 4 to 12 years with a diagnosis of acute rhinosinusitis. Main group - 67 patients who, after nasal inhalation applied daily shower combination preparation of N-acetylcysteine and thiamphenicol (Fluimucil antibiotic IT) 250 mg 2 times a day for 7 days. Group 2 (control) - 71 patients who, after nasal shower fusafungine nasal spray applied to two doses into each nostril four times a day for 7 days. Evaluate the effectiveness of the treatment was carried out on the basis of a 10-point visual analog scale, reflecting the dynamics of nasal congestion, runny nose and cough. Analysis of the results of the study showed a significantly (p Key words: acute rhinosinusitis, nebulizer, N-acetylcysteine, thiamphenicol, Fluimucil-antibiotic IT.
Острый риносинусит является одним из самых распространенных заболеваний верхнего отдела дыхательных путей. По современным представлениям, практически любая ОРВИ, сопровождающаяся ринологическими симптомами является острым вирусным риносинуситом. При этом риск развития острого бактериального риносинусита в общей популяции не превышает 2% [10]. Согласно данным эпидемиологических исследований по отдельным регионам Западной Европы у детей вероятность развития острого бактериального риносинусита несколько выше и находится на уровне 5-13% [11].
В связи с пересмотром роли бактериальных патогенов в этиологии острого риносинусита изменились подходы к терапии данного заболевания. Традиционно используемые системные антибактериальные препараты на сегодняшний день рекомендовано назначать пациентам с острым риносинуситом лишь при наличии убедительных данных о вовлечении в процесс патогенной бактериальной микрофлоры. «Поголовное» назначение антибиотиков, в том числе у детей, в большинстве случаев не имеет преимуществ по влиянию на скорость разрешения симптомов острого риносинусита по сравнению с выжидательной тактикой [8]. Более того, согласно данным британских и голландских оториноларингологов системная антибактериальная терапия не влияет на частоту развития орбитальных и внутричерепных осложнений острого риносинусита [6, 7]. Кроме того, бесконтрольный прием системных антибактериальных препаратов способствует растущей антибиотикорезистентносги и переходу заболеваний в затяжные и хронические формы. Что касается вопроса применения топических антибактериальных препаратов, то есть лишь небольшое количество отечественных исследований, результаты которых говорят о высокой эффективности назальных спреев, содержащих антибактериальный компонент, в лечении легких форм острых бактериальных риносинуситов [2, 3].
По данным анализа многочисленных клинических исследований наилучшие результаты в лечении всех форм острого риносинусита дает применение интраназальных глюкокортикостероидов (ИнГКС), в частности мометазона фуроата [10, 12]. ИнГКС могут применяться в качестве монотерапии в лечении поствирусных риносинуситов и в комбинации с системными антибактериальными препаратами при острых бактериальных риносинуситах. Однако ни у одного препарата ИнГКС среди официальных показаний нет разрешения к применению при остром риносинусите у детей младше 12 лет.
Значительные разногласия между отдельными представителями отечественной оториноларингологической школы и зарубежными позиционными документами существуют в вопросе актуальности применения мукоактивных препаратов. Так, согласно данным, опубликованным в Европейском позиционном документе, на пациентах взрослого возраста не проводились «серьезные» исследования, позволяющие сделать вывод о пользе применения мукоактивных препаратов при остром риносинусите [10]. Говоря об муколитиках при остром риносинусите у детей, авторы EP30S на основании одного двойного слепого рандомизированного исследования по изучению эффективности эрдостеина делают выводы о необоснованности применения всей группы мукоактивных препаратов [9]. С другой стороны, некоторые отечественные авторы указывают на необходимость применения, как минимум, топических муколитических препаратов в комплексном лечении острого риносинусита для разжижения и облегчения эвакуации вязкого секрета [5]. Кроме того, муколитики входят в новые российские стандарты терапии ЛОР-болезней, в частности в стандарты лечения риносинуситов и отитов. На сегодняшний день тиамфеникола глицинат ацетилцистеинат (флуимуцил-антибиотик ИТ) - это единственный в России комбинированный препарат муколитика-антибиотика, разрешенный также для внутрипазушного и внутриполостного введения [1]. В российской печати также есть данные о высокой эффективности применения комбинированного препарата неферментного муколитика N-ацетилцистеина и антибиотика тиамфеникола (флуимуцил-антибиотик ИТ) через небулайзерную систему «Пари-синус» в лечении острого риносинусита у детей [4]. При этом в литературе не описаны клинические исследования о возможности ингаляционного применения комбинированного препарата N-ацетилцистеина и тиамфеникола с помощью более распространенных в педиатрической практике компрессорных ингаляторов в терапии острых риносинуситов у детей.
В связи с вышеизложенным было проведено открытое рандомизированное сравнительное исследование, целью которого явилось повышение эффективности лечения острых риносинуситов у детей путем нейбулайзерной терапии комбинированным препаратом N-ацетилцистеина и тиамфеникола.
Материалы и методы. В исследование было включено 138 детей в возрасте от 4 до 12 лет с диагнозом острый риносинусит, подтвержденным на основании данных анамнеза, клинического осмотра, включающего риноэндоскопическое исследование, которые были распределены на 2 группы. Группа 1 (основная) - 67 пациентов, которым после носового душа (стерильными растворами морской воды в форме мелкодисперсного аэрозоля) с последующим туалетом полости носа ежедневно ингаляционно (с помощью небулайзера) применяли комбинированный препарат N-ацетилцистеина и тиамфеникола (Флуимуцил-антибиотик ИТ) по 250 мг 2 раза в день (ингаляция в течение 5-7 минут) в течение 7 дней. Группа 2 (контрольная) - 71 пациент, которым после носового душа (стерильными растворами морской воды в форме мелкодисперсного аэрозоля) с последующим туалетом полости носа ежедневно применяли назальный спрей фузафунгина по 2 дозы в каждый носовой ход 4 раза в день в течение 7 дней. Критериями исключения из исследования были приняты невозможность проведения небулайзерной терапии комбинированным препаратом N-ацетилцистеина и тиамфеникола (для пациентов основной группы); применение по текущему эпизоду заболевания системных антибактериальных препаратов или назальных форм антибактериальных и антисептических препаратов; тяжелое течение и осложненные формы острого бактериального риносинусита, требующие стационарного лечения пациента; хронические риниты и риносинусит; наличие сопутствующей респираторной патологии, требующей проведения системной антибактериальной терапии (острый средний отит, острый стрептококковый тонзиллит); гипертрофия аденоидных вегетаций III степени, сопровождающаяся стойким затруднением носового дыхания; выраженное искривление перегородки носа и (или) аномалии строения носовых раковин, сопровождающиеся стойким затруднением носового дыхания; наличие у ребенка состояний, оговоренных в разделе «противопоказания» в аннотации комбинированного препарата N-ацетилцистеина и тиамфеникола; наличие сопутствующих заболеваний, изменяющих, по мнению исследователя, естественное течение заболевания и влияющих на результат терапии (сахарный диабет, заболевания крови, онкологические заболевания, иммунодефицитные состояния, инфекционные заболевания и т. д.); несоответствие пациента исследованию (по усмотрению исследователя).
Для оценки наличия у пациента критериев исключения при каждом осмотре всем пациентам проводили риноскопию, включая эндоскопическое обследование, фарингоскопию и отоскопию.
Оценку эффективности лечения проводили на основании 10-балльной визуально-аналоговой шкалы, заполняемой официальными представителями пациентов, отражающей динамику заложенности носа, выделений из носа и кашля. При оценке результатов лечения во внимание также принимали оценку официальными представителями пациентов удобства схемы проведенного лечения. Контрольный осмотр пациента проводили на 3-й (±1), 7-й (±1) и 14-й (±2) день от начала лечения. Анализ побочных эффектов, связанных с применением комбинированного препарата N-ацетилцистеина и тиамфеникола (флуимуцила-антибиотика ИТ) проводили ретроспективно при контрольном осмотре.
Статистическую обработку результатов проводили с помощью программы Statistica v.6.0. Для сравнения количественных признаков использовали t-критерий Стьюдента, для сравнения качественных признаков - х2 Пирсона. Разницу считали статистически достоверной при р Полученные результаты. При скринговом визите из 188 пациентов, подходивших по критериям включения-исключения для данного исследования, возможность для ингаляционного введения препарата через небулайзер была у 51 пациента (27,1%). Родители еще 43 пациентов (24,2%) сказали о возможности приобретения небулайзера для проведения ингаляционной терапии.
Изначально в основной группе было 67 человек, а в контрольной - 71 человек. В последующем 7 пациентов (1 из основной и 6 из контрольной группы) были исключены из исследования на стадии Визит 1 по причине выраженной отрицательной динамики заболевания и необходимости проведения системной антибактериальной терапии. В ходе динамического наблюдения из-за несоблюдения назначения врача-куратора (неявка на контрольные осмотры) из исследования были исключены еще 6 пациентов основной группы и 5 контрольной.
При первичном осмотре по данным визуально-аналоговой шкалы пациенты основной и контрольной групп исследования не имели статистически достоверного различия между основными симптомами заболевания (р > 0,05).
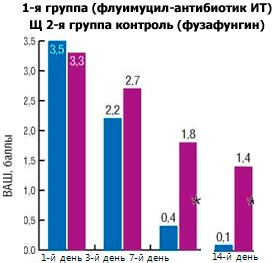
При анализе показателей ВАШ, предоставляемой пациентами, отмечена достоверная разница в выраженности заложенности носа на 3-й день от начала лечения у детей основной и контрольной групп, составившая 4,4±0,3 и 5,8±0,5 балла соответственно (р Анализ показателей ВАШ, отражающий выраженность ринореи, выявил существенное, но не достоверное различие (р > 0,05) между группами исследования на 3-й день: основная группа - 3,8±0,5 балла, контрольная - 4,7±0,6 балла. При этом результаты в группах по выраженности ринореи имели достоверное различие (р Динамика выраженности кашля показала отсутствие достоверного различия в группах на 3-й день: в основной группе - 2,2±0,4 балла, в контрольной - 2,7±0,6 балла (р > 0,05). Достоверное различие (р Рис. 1. Динамика выраженности затруднения носового дыхания.
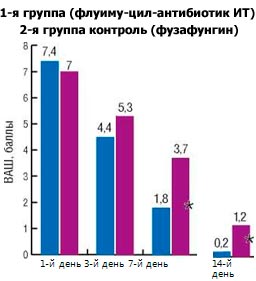
Рис. 2. Динамика выраженности выделений из носа (ринореи).
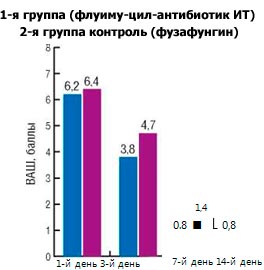
Рис. 3. Динамика выраженности кашля.
Ретроспективный анализ необходимости проведения симптоматической терапии показал, что ни у одного пациента, закончившего исследование, не потребовалось применения жаропонижающих препаратов. При этом использование назальных сосудосуживающих препаратов по потребности (чаще на ночь для облегчения сна) для уменьшения сильной заложенности носа в первые дни от начала лечения подтвердили 7 пациентов из основной группы и 11 из контрольной.
Удобство ингаляционного применения комбинированного препарата флуимуцила-антибиотика ИТ N-ацетилцистеина и тиамфеникола как метода лечения острого риносинусита отметили 53 (88,3%) пациента основной группы, окончивших исследование.
Ни у одного пациента основной группы не отмечали каких-либо нежелательных побочных эффектов, связанных с применением комбинированного препарата N-ацетилцистеина и тиамфеникола (флуимуцил-антибиотик ИТ).
Выводы
Исходя из вышеизложенного можно сделать заключение, что ингаляционное применение препарата флуимуцил-антибиотик ИТ (Zambon S.p.A., Италия) в лечении нетяжелых и неосложненных форм острого риносинусита у детей, даже в качестве монотерапии, является эффективным, удобным и безопасным методом лечения.
Тулупов Денис Андреевич - канд. мед. наук, ассистент каф. детской оториноларингологии Российской медицинской академии последипломного образования;
Карпова Елена Петровна - докт. мед. наук, профессор, зав. каф. детской оториноларингологии РМАПО.
ЛИТЕРАТУРА
1. Инструкщи по медицинскому применению препарата флуимуцил-антибиотик ИТ.
2. Карпова Е. П. Местная антибактериальная терапия синусита у детей / 1-й Всероссийский конгресс «Современные технолопш в педиатрии и детской хирургии». - М., 2002. - С. 239.
3. Козлов В. С., Шиленкова В. В., Шиленков А. А. Синуситы: современный взгляд на проблему // Consilium medicum. - 2003. - N 5(4). - Р. 212-218.
4. Колосова Н. Г., Тепле Н. А. Тераши небулайзерами в педиатрической практике // РМЖ. - 2011. - № 8. - С. 514-518.
5. Рязанцев С. В. Сравнение российских стандартов лечения острых синуситов с международной программой EPOS // Consilium medicum. - 2008. - N 10. - Р. 87-90.
6. Babar-Craig Н., Gupta Y., Lund V.J. British Rhinological Society audit of the role of antibiotics in complications of acute rhinosinusitis: a national prospective audit // Rhinology. - 2010. - N 48(3). - P. 344—347.
7. Complications of acute rhinosinusitis in The Netherlands / F. S. Hansen [et al.] // Fam. Pract. - 2012. - N 29(2). - P. 147-153.
8. Cronin M. J., Khan S., Saeed S. The role of antibiotics in the treatment of acute rhinosinusitis in children: a systematic review // Arch. Dis. Child. -2013. -N 98(4). - P. 299-303.
9. Effectiveness of erdosteine, a second generation mucolytic agent, in children with acute rhinosinusitis: a randomized, placebo controlled, double-blinded clinical study / E. Unuvar [et al.] // Acta Paediatr. - 2010. - N 99(4). - P. 585- 589.
10. European position paper on rhinosinusitis and nasal polyps 2012 (EP30S) / Fokkens W. [et al.] // Rhinology. - 2012.-50 (23).-P. 1-299.
11. HerLav-Nielsen H., Hojby N. Sinusitis is common in small children //Ugeskr Laeger. 2010;172(48):3320-3325.
12. Meltzer E. O., Hamilos D. L. Rhinosinusitis diagnosis and management for the clinician: a synopsis of recent consensus guidelines // Mayo Clin Proc. - 2011. - N 86(5). - P. 427-443.
