В помощь практикующему врачу: ведение пациентов с аллергическим ринитом на амбулаторном этапе
Статьи Опубликовано в журнале:«АСТМА И АЛЛЕРГИЯ»; № 4; 2015; стр. 28-34.
О.С. Бодня1, Н.М. Ненашева2
Кафедра клинической аллергологии ГБОУ ДПО "Российская медицинская академия последипломного образования", Москва
Аллергический ринит (АР) представляет серьезную медицинскую проблему в связи с широкой распространенностью, ежегодным повсеместным ростом заболеваемости, частыми осложнениями, а также резким снижением трудоспособности и качества жизни пациентов [1].
Согласно определению ARIA, 2010 (Allergic Rhinitis and its Impact on Asthma — Аллергический ринит и его влияние на бронхиальную астму), АР — заболевание слизитой оболочки носа, в основе которого лежит аллергическое воспаление, обусловленное воздействием различных причинно-значимых аллергенов [1]. Заболеваемость АР возросла за последние два десятилетия, при этом его распространенность во взрослой популяции составляет 10—30%, а среди детей достигает 42%. Средний возраст дебюта заболевания — 10 лет, а наибольшее число случаев заболевания регистрируется в возрасте между 13 и 19 годами [1].
Аллергический ринит как у взрослых, так и у детей может провоцировать развитие других заболеваний дыхательных путей и уха. Установлено, что у 24% детей АР явился предрасполагающим фактором для развития острого и хронического среднего отита, а у 28% — хронического риносинусита. Симптомы ринита присутствуют у 88% больных бронхиальной астмой (БА), у 78% таких больных в возрасте от 15 до 30 лет отмечаются повышенные уровни сывороточных иммуноглобулинов Е к основным аэроаллергенам. Таким образом, АР не должен рассматриваться как легкое безобидное заболевание, он не только оказывает влияние на качество жизни больных, но и является предвестником и фактором риска развития более тяжелых, нередко инвалидизирующих заболеваний (табл. 1).
Таблица 1.
Сопутствующие заболевания и осложнения АР
| Сопутствующие заболевания и осложнения АР | Встречаемость | |
| у взрослых | у детей | |
| Прогрессирование АР с развитием БА | Х | Х |
| Обострения БА | Х | Х |
| Отклонения в формировании лицевого черепа | - | Х |
| Гипосмия (нарушение обоняния) | Х | Х |
| Протрузия (выступание вперед) резцов | - | Х |
| Аномалия прикуса (перекрестная окклюзия, высокий свод неба) | - | Х |
| Полипы в носу | Х | ? |
| Экссудативный отит | Х | Х |
| Синусит | Х | Х |
| Нарушения сна | Х | Х |
Известно, что пациенты с АР и другими аллергическими заболеваниями обращаются за медицинской помощью в первую очередь к врачам первичного звена здравоохранения — участковым терапевтам, семейным врачам, врачам скорой помощи. И даже если часть из этих больных обращаются за консультацией к отоларингологам, аллергологам, постоянное наблюдение за ними всё равно осуществляют врачи общего профиля. Таким образом, доступность, качество и эффективность оказания медицинской помощи этой категории пациентов напрямую зависят от знаний и умений врачей первичного звена [2].
Диагностика АР
По данным официальной статистики, распространенность АР составляет до 1%, тогда как действительная его распространенность гораздо выше. Такие расхождения в статистических данных свидетельствуют о гиподиагностике этого заболевания. Причин поздней постановки диагноза множество. Во-первых, сами пациенты не спешат к врачу на ранней стадии развития АР, пока отсутствуют выраженные симптомы. Во-вторых, врачи первичного звена, к которым первым делом обращаются пациенты, зачастую недостаточно информированы об особенностях диагностики и лечения АР. К сожалению, повсеместно встречается и другой факт: игнорирование врачом симптомов АР у пациента, что в итоге приводит к неумеренному использованию больными деконгестантов, развитию тяжелых форм АР. В-третьих, в медицинских учреждениях до сих пор не хватает профильных специалистов, имеющих подготовку по специальности "клиническая иммунология, аллергология", да и оснащенность многих медицинских учреждений оставляет желать лучшего, поэтому, как правило, отсутствует возможность для осуществления специфической аллергодиагностики в полном объеме.
Таким образом, в условиях, когда не представляется возможным направить больного в аллергологический кабинет, принимать решения приходится лечащему врачу. Во избежание диагностической ошибки практикующим врачам необходимо в должной мере изучить многообразие особенностей клинического течения АР, принципы диагностики и терапии указанного заболевания и учитывать их в своей профессиональной деятельности [2].
Итак, современная классификация АР, основанная на длительности и тяжести симптомов, была предложена международными сообществами (EAACI/WAO (European Academy of Allergy and Clinical Immunology/World Allergy Organization — Европейская академия аллергологов и клинических иммунологов/Всемирная организация аллергологов)) и изложена в программе ARIA (2008, 2010) [1]. Было предложено делить АР по продолжительности симптомов на персистирующий и интермиттирующий. Если симптомы заболевания присутствуют менее 4 дней в неделю или менее 4 нед в году, то это интермиттирующая форма АР В случае наличия симптомов более 4 дней в неделю и более 4 нед в году говорят о персистирующей форме АР. В основе определения степени тяжести АР лежит оценка влияния заболевания на качество жизни (сон, работоспособность, способность к учебе, занятия спортом и активным отдыхом) [3].
Диагностика АР часто представляет сложность, поскольку его можно спутать с другими состояниями (инфекционный ринит, синусит, полипоз носа и др.) (табл. 2) [4].
Таблица 2.
Дифференциальный диагноз АР
| Альтернативный диагноз | Типичные характеристики заболевания |
| Острый риносинусит | Ощущение распирания в лице или боли, гнойное отделяемое из носа; зубная боль в области верхней челюсти; отсутствие реакции на деконгестанты, возможны фебрильная лихорадка или кашель; обычно развивается после вирусной инфекции верхних дыхательных путей или на фоне выраженного обострения АР |
| Хронический риносинусит | Ощущение распирания лица или боли, гнойные выделения; температура обычно нормальная; это состояние может присутствовать одновременно с АР; характерно волнообразное течение симптомов; хроническая гипосмия |
| Вирусная инфекция верхних дыхательных путей | Самопроизвольное прекращение симптоматики (ринорея с прозрачным отделяемым, кашель, субфебрилитет), обычно заболевание длится 3-7 дней |
| Анатомические и структурные нарушения в полости носа | Включают искривление носовой перегородки, носовые полипы, гипертрофию носовых раковин, гипертрофию аденоидов. Возможно одностороннее или двустороннее нарушение проходимости носовых ходов, при рутинном осмотре носовых ходов выявляется не всегда |
| Вкусовой ринит | Ринорея с прозрачным отделяемым при приеме горячей (суп) или острой пищи; ведущим симптомом обычно бывает заложенность носа |
| Лекарственный ринит | Известен также под названием "рикошетный" ринит; развивается вследствие злоупотребления местными деконгестантами; диагноз легко ставится на основании данных анамнеза; может маскировать основное заболевание, например искривление перегородки или АР |
| Автономная дисфункция (вазомоторный ринит) | Прозрачное отделяемое из носа, закупорка носовых ходов, часто зависящая от положения тела (например, в положении лежа на спине); характерно приступообразное течение |
| Побочный эффект лекарственных препаратов | Препараты, часто вызывающие симптомы ринита: блокаторы кальциевых каналов, P-блокаторы, ингибиторы ангиотензинпревращающего фермента, а-блокаторы |
| Атрофический ринит | Вызывается избыточной резекцией ткани носовых раковин или плохой выработкой слизи, приводит к сухости в носу и образованию корок. Возможен неприятный запах из носа |
| Гастроэзофагеальная рефлюксная болезнь | Нередко нераспознаваемая причина стекания отделяемого по задней стенке глотки, что сопровождается кашлем и ощущением комка; возможны также охриплость голоса, частые откашливания |
| Неаллергический ринит | Ощущение стекания отделяемого по задней стенке глотки, часто с мокротой по утрам |
Верифицировать диагноз аллергического ринита можно только после специфического аллергологического обследования.
Наличие заложенности носа, чихания, обильных прозрачных выделений из носа, сопровождающихся конъюнктивитом или кожными симптомами (не всегда), может свидетельствовать об АР. Связь жалоб пациента с предшествовавшим контактом с домашними животными, домашней и библиотечной пылью, пребыванием в загородной зоне в весенне-летний период или ранней осенью, ежегодная повторяемость заболевания в один и тот же период также указывают на возможную аллергическую природу заболевания (табл. 3).
Таблица 3.
Симптомы и признаки, указывающие на АР
| Симптомы заболевания | Сезонное, круглогодичное или эпизодическое (связанное с определенным воздействием, например контакт с кошкой) ощущение зуда в глазах, ушах, в носу, небе; чихание, заложенность носа, постоянное шмыганье носом, ринорея с прозрачным отделяемым, стекание отделяемого по задней стенке глотки, ощущение распирания в носу или придаточных пазухах носа, кашель, в основном в утренние часы. Сопутствующие симптомы конъюнктивита |
| Семейный или личный анамнез | Атопический дерматит, БА, пищевая аллергия в анамнезе у пациента и/или родственников |
| Данные физикального обследования | Темные круги под глазами, складка Денни-Моргана под глазами, инъецированные склеры с извилистыми сосудами, эритема и возможные узелковые уплотнения конъюнктивы |
Верифицированный диагноз АР можно поставить только после специфического аллергологического обследования, которое служит и дифференциально-диагностическим приемом в отношении неаллергического ринита. Для постановки диагноза используются следующие методы обследования: аллергологический анамнез, кожные аллергологические диагностические пробы, аллергологические провокационные пробы со специфическими антигенами, анализ назального секрета и содержимого синусов, риноскопия, функциональные, лабораторные и рентгенологические исследования.
Алгоритм лечения АР
Для правильной постановки диагноза, выбора эффективной терапии и дальнейшего адекватного ведения пациента с АР большое значение имеет знание четкого алгоритма действий при постановке пациенту предварительного диагноза АР (рисунок) [4].
На современном этапе терапия должна назначаться больному АР индивидуально, с учетом возраста, частоты возникновения, тяжести и разнообразия симптомов, степени снижения качества жизни, результатов предыдущего лечения, сопутствующих заболеваний.
Первым шагом в лечении AP является устранение аллергена, однако для контроля симптомов и предупреждения более серьезных осложнений требуется медикаментозная терапия. Основной проблемой в лечении АР остается недооценка степени тяжести заболевания и, соответственно, назначение неадекватного объема фармакотерапии. Часто это приводит к нарушению контакта между врачом и пациентом, незаслуженной дискредитации препаратов, прогрессированию заболевания и, как следствие, к развитию осложнении. Поэтому до начала лечения необходимо уточнить степень тяжести заболевания (легкая, средняя, тяжелая), а также частоту возникновения симптомов. Критерии тяжести АР достаточно четко сформулированы в рамках инициативы ARIA и указаны нами выше.
Для достижения контроля над симптомами АР предлагается терапия, состоящая из последовательных ступенеи. Каждая из этих ступеней включает различные варианты фармакологическои терапии в зависимости от выраженности симптомов АР. Принцип ступенчатого подхода к лечению АР, равно как и БА, заключается в увеличении объема терапии/переходе на ступень вверх (step up) при отсутствии контроля симптомов АР и снижении объема терапии/переходе на ступень вниз (step down) в случае достижения и поддержания контроля симптомов АР [5].
Основу фармакотерапии АР в настоящее время составляют лекарственные средства, действие которых направлено на основные патогенетические механизмы аллергического воспаления [4]. Фармакотерапия АР предусматривает использование Н1-блокаторов (как пероральных, так и интраназальных форм), топических глюкокортикостероидов, холинолитиков, сосудосуживающих и антилейкотриеновых препаратов.
Ниже приводятся рекомендации по ступенчатой терапии АР в соответствии с международными согласительными документами.
Базисной терапией при любой степени тяжести АР являются антигистаминные препараты (АГП).
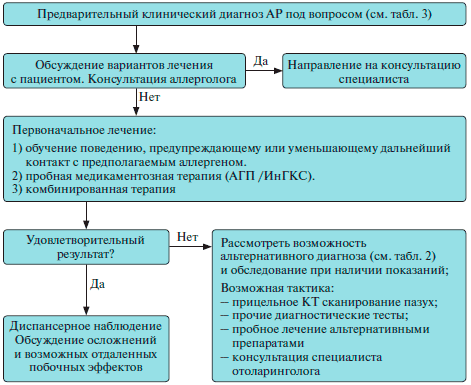
Ведение пациентов с АР на амбулаторном этапе врачом первичного звена. АГП — антигистаминные препараты, ИнГКС — интраназальные глюкокортикостероиды, КТ — компьютерная томография.
1. При легком течении ринита эту группу препаратов назначают в качестве монотерапии, хотя возможно их сочетание с антигистаминными средствами местного действия. При выраженной ринорее рекомендовано применение назальной формы ипратропия бромида.
2. При среднетяжелом течении ринита, а также при отсутствии эффекта на 1-й ступени лечения назначаются топические (назальные) глюкокортикостероиды. Для лечения аллергического конъюнктивита их сочетают с АГП.
3. При тяжелом течении или неэффективности 2-й ступени лечения ринита используют комбинацию назальных топических глюкокортикостероидов, неседативных пероральных АГП, ингибиторов лейкотриенов.
При назначении антигистаминных средств следует учитывать, что для лечения АР рекомендованы АГП II поколения.
Антигистаминные препараты в лечении АР
На протяжении многих лет основой лечения АР были и остаются АГП. Применение АГП I поколения ограничивается их седативными и антихолинергическими эффектами. Кроме того, существенным их недостатком является короткий период полувыведения. Эти препараты достаточно эффективно блокируют Н1-гистаминовые рецепторы, но не оказывают противовоспалительного действия. Также они вызывают сонливость, головокружение, нарушают координацию. К АГП I поколения быстро развивается привыкание, и уже через неделю требуется изменение лечения. Важно помнить, что АГП I поколения обладают М-холинолитическим эффектом, а следовательно, вызывают сухость слизистых оболочек и ухудшают отхождение и без того вязкой мокроты, поэтому нежелательны для пациентов с поллинозом, обструктивным бронхи том. Антигистаминные препараты I поколения нельзя использовать у больных БА (так как, увеличивая вязкость мокроты, они усиливают обструкцию бронхов, ухудшая тем самым течение заболевания) и у пациентов с сердечно-сосудистыми заболеваниями (поскольку некоторые АГП I поколения вызывают удлинение интервала QT). Вследствие изложенного эта группа АГП не рекомендуется для лечения АР.
Антигистаминные препараты II поколения не только блокируют действие гистамина, но и оказывают противовоспалительное действие, а также отличаются меньшей частотой развития побочных эффектов и улучшенными фармакокинетическими характеристиками. Международными согласительными документами для лечения АР рекомендуются АГП II поколения. Препараты этой группы нового поколения не только блокируют Н1-гистаминовые рецепторы, но и подавляют продукцию гистамина и других медиаторов поздней фазы аллергического ответа, с чем связано их противовоспалительное действие. Эти и другие фармакокинетические преимущества современных АГП (высокая степень сродства к Н1-рецепторам, быстро наступающий и длительный эффект, отсутствие тахифилаксии, высокий профиль безопасности) обусловливают предпочтение их другим лекарственным средствам.
Антигистаминные препараты II поколения оказались более эффективными в уменьшении выраженности таких симптомов, как зуд, чихание, ринорея, заложенность носа. Пероральные АГП также уменьшают проявления неназальных симптомов (конъюнктивит, крапивница, атопический дерматит), нередко сопутствующих АР В экспериментальных работах некоторых авторов продемонстрировано дополнительное влияние новых АГП на высвобождение медиаторов (лейкотриенов и гистамина), местный приток воспалительных клеток и аллергениндуцированную экспрессию ICAM-1 (intercellular adhesion molecule-1 — молекулы межклеточной адгезии 1-го типа) на эпителиальных клетках как на ранней, так и на поздней стадиях после проведения назальной провокационной пробы, т.е. блокаторы Н1-рецепторов II поколения способны подавлять как раннюю, так и позднюю фазу аллергического ответа. Н1-антагонисты II поколения оказывают быстрое воздействие (от 20 мин до 2 ч) и имеют продолжительность действия до 12-24 ч при приеме 1 раз в сутки.
Одним из наиболее эффективных и безопасных АГП последнего поколения является цетиризин. Он был создан в 1987 г. и стал первым примером получения оригинального высокоизбирательного блокатора Н1-рецепторов на основе фармакологически активного метаболита ранее известного АГП I поколения — гидроксизина. До последнего времени цетиризин остается эталоном противогистаминного и противоаллергического действия, используемым для сравнения при разработке новейших антигистаминных и противоаллергических средств. Широко распространено мнение о том, что цетиризин представляет собой один из наиболее эффективных Н1-блокаторов, с использованием которого проведено большее число клинических исследований, чем с использованием других АГП. Препарат является селективным антигистаминным средством, обладает высокой аффинностью к Н1-гистаминовым рецепторам. Цетиризин предупреждает развитие и облегчает течение аллергических реакций, оказывает противозудное и противовоспалительное действие, уменьшает заложенность носа. Важнейшей целью фармакотерапии АР является 24-часовой контроль симптомов заболевания при однократном суточном приеме препарата. Цетиризин соответствует этому требованию: эффект наступает уже через 20 мин и продолжается более суток. Применять цетиризин можно длительно, при необходимости - несколько месяцев. Цетиризин практически не вызывает сонливости, не увеличивает вязкости бронхиального секрета, что важно для пациентов с БА и сопутствующими заболеваниями дыхательных путей. Уникальным является длительное клиническое исследование, проведенное в когорте детей в возрасте 18—24 мес, в котором при непрерывном приеме цетиризина в течение 18 мес не было зарегистрировано влияния препарата на когнитивные функции, например, на развитие моторики, речи и языковых навыков [6].
Цетиризин обладает всеми положительными свойствами АГП II поколения, а кроме того, характеризуется некоторыми особенностями. Среди всех известных АГП цетиризин имеет наименьший объем распределения (0,5 л/кг), обеспечивая таким образом полную занятость Н1-рецепторов и наивысшее противогистаминное действие [7]. Высокая противогистаминная активность цетиризина также связана с его высоким сродством к Н1-рецепторам, которое значительно выше, чем у лоратадина [8].
В двойном слепом плацебоконтролируемом исследовании, проведенном в параллельных группах, цетиризин сравнивали с лоратадином и плацебо у больных с симптомами сезонного АР, которые были подвергнуты контролируемому воздействию аллергена — пыльцы полыннолистной амброзии в концентрации, сходной с таковой в природных условиях (средний уровень пыльцы амброзии 3480 ± ± 350 частиц/м3). В исследовании было два периода воздействия (от 5,5 до 6,5 ч, более 2 дней), производимого до появления вызванных применением пыльцы симптомов АР (до 6 экспозиций). Пациенты получали 1 раз в день 10 мг цетиризина (n = 67), 10 мг лоратадина (n = 67) или плацебо (n = 68). Эффективность терапии оценивалась по шкалам общего комплекса симптомов (total symptom complex, TSC) и основного комплекса симптомов (major symptom complex, MSC). Симптомы оценивали каждые полчаса на протяжении всего исследования. В группе цетиризина было отмечено среднее снижение показателя TSC в целом на 36,7% vs 15,4% в группе лоратадина и 12,0% в группе плацебо (р < 0,01). В группе цетиризина также зарегистрировано снижение показателя MSC в целом на 37,4% vs 14,7% в группе лоратадина и 6,7% в группе плацебо (р < 0,01). Начало действия препаратов было зарегистрировано по снижению показателей TSC и MSC в течение 1 ч для цетиризина (р < 0,02) и в течение 3 ч для лоратадина (р < 0,03). Побочные эффекты были схожи во всех группах, самым частым побочным эффектом явилась головная боль. Таким образом, в исследовании было продемонстрировано, что при контролируемом воздействии аллергена цетиризин высокоэффективен в контроле симптомов сезонного АР, обеспечивая более высокую клиническую эффективность, чем плацебо и лоратадин, и при этом хорошо переносится пациентами [9].
Большой интерес представляет проведенное в 2015 г. в США рандомизированное двойное слепое многоцентровое клиническое исследование в параллельных группах, в котором сравнивалась эффективность таблетированного цетиризина 10 мг и флутиказона пропионата назального спрея (ФПНС) в суточной дозе 200 мкг у пациентов с сезонным АР.
В общей сложности скрининговое обследование для этого исследования прошли 978 пациентов; 682 пациента участвовали в рандомизации и были включены в исследование (170 пациентов получали ФПНС в дозе 200 мкг 1 раз в сутки, 170 пациентов — цетиризин в дозе 10 мг 1 раз в сутки, 171 пациент — плацебо ФПНС и еще 171 пациент — плацебо цетиризина). Вводный период, в течение которого пациенты получали плацебо, длился в течение 1 нед, а затем наступал период активного лечения, во время которого проводилась оценка симптомов по шкале TNSS (Total Nasal Symptom Score — шкала общей тяжести симптомов ринита), шкале общей тяжести глазных симптомов и опроснику NRQLQ (Nocturnal Rhinoconjunctivitis Quality of Life Questionnaire — ночной опросник качества жизни при риноконъюнктивите).
В результате исследования было сделано заключение, что ФПНС и цетиризин имеют одинаковую клиническую эффективность у данной группы пациентов, обеспечивая контроль симптомов сезонного АР [10].
Результаты проведенного исследования особенно ценны для цетиризина, так как общепринято считать интраназальные глюкокортикостероиды самой эффективной группой препаратов для лечения АР. Данные этого исследования подтверждают высокую эффективность цетиризина и расширяют возможность его применения у пациентов с АР разной степени тяжести.
В России зарегистрирован препарат Цетрин ("Д-р Редди'с Лабораторис Лтд.") — селективный блокатор Н1-гистаминовых рецепторов, один из дженериков цетири-зина. Для любого дженерика встает вопрос о его эквивалентности оригинальному препарату. У препарата Цетрин доказана полная биоэквивалентность оригинальному цетиризину. Цетрин производится в соответствии с международными стандартами GMP (Good Manufacturing Practic — Надлежащая производственная практика), что является гарантией высокого качества препарата. Управление по контролю качества пищевых продуктов и медикаментов США (U.S. Food and Drug Administration — FDA) ежегодно издает и публикует "Оранжевую книгу" с перечнем препаратов, которые считаются терапевтически эквивалентными оригинальным. С помощью этого руководства любой врач может выбрать безопасный и эффективный дженерик. Цетрин (цетиризин, "Д-р Редди'с Лабораторис Лтд.") одобрен FDA и размещен в "Оранжевой книге" как препарат с доказанной терапевтической эквивалентностью [7].
Цетрин начинает действовать уже через 20 мин, максимальная концентрация в сыворотке достигается через 1 ч после приема, длительность эффекта — более 24 ч. Привыкание к препарату не развивается, поэтому Цетрин можно применять длительно. Препарат практически не вызывает сонливости, не увеличивает вязкости бронхиального секрета. Показанием к применению Цетрина служат назальные симптомы сезонного и круглогодичного АР (ринорея, зуд в носу, чихание); неназальные симптомы, связанные с конъюнктивитом; зуд, крапивница различных типов, включая хроническую идиопатическую; атопический дерматит и другие зудящие аллергодерматозы, отек Квинке. Цетрин проявляет высокую эффективность при АР, как сезонном (интермитирующем), так и круглогодичном (персистирующем), что убедительно подтверждено результатами клинических исследований. На фоне приема Цетрина уже к 5-7-му дню терапии наблюдалось значительное улучшение состояния больных и подавление всех симптомов ринита. Цетрин в большей степени подавлял чихание, зуд, выделения слизи и в меньшей — заложенность носа. При этом он также уменьшал глазные симптомы: зуд и покраснение конъюнктив, слезотечение.
Высокая терапевтическая эффективность Цетрина подтверждена также при таких заболеваниях, как острая и хроническая рецидивирующая крапивница, атопический дерматит, острые респираторные вирусные инфекции у пациентов с АР и др.
Важно отметить, что Цетрин при своей высокой эффективности имеет доступную стоимость.
Современная фармакотерапия АР, рекомендованная международными согласительными документами, является высокоэффективной, безопасной и имеет четкий алгоритм действий. Сегодня мы можем говорить о том, что, вооружившись знаниями о современных подходах к диагностике и лечению АР, убедив больного в необходимости лечения на практике, врач сможет гарантировать ему контроль над симптомами заболевания, обеспечив тем самым пациенту высокое качество жизни.
СПИСОК ЛИТЕРАТУРЫ:
1. Allergic Rhinitis and its Impact on Asthma (ARIA). Revision 2001—2010.
2. Дробик О.С. // Consilium Medicum. 2013. № 11. С. 41.
3. Дробик О.С., Насунова А.Ю. // Вестн. оториноларингол. 2014. № 2. С. 82.
4. De Guzman D.A. et al. Allergic Rhinitis: Guidelines for Clinical Care Ambulatory
5. Ненашева Н.М. // Эффект. фармакотер. Пульмонол. и оториноларингол. 2015. № 1(29). С. 14.
6. Simons F.E. // J. Allergy Clin. Immunol. 1999. V. 104. № 2. Pt. 1. P. 433.
7. Гущин И.С. // Мистецтво лiкування. 2009. № 5(61). C. 60.
8. Федоскова Т.Г. // Эффект. фармакотер. Аллергол. и иммунол. 2014. № 1(5). С. 28.
9. Day J.H. et al. // J. Allergy Clin. Immunol. 1998. V. 101. № 5. P. 638.
10. Ford L.B. et al. // Allergy Asthma Proc. 2015. V. 36. № 4. P. 313.
