Применение антигипертензивного препарата комбинированного действия урапидила в клинической практике
Статьи Н.И. Гапонова, В.Р. Абдрахманов, Н.Ф. Плавунов, А.В. Филатов, В.С. Орлов, Д.В. Филиппов, С.Н. Терещенко.ГОУ ВПО Московский государственный медико-стоматологический университет Росздрава. Москва, Россия
Станция скорой и неотложной медицинской помощи им. А.С. Пучкова г. Москвы, Россия
В Российской Федерации артериальная гипертония является самым распространенным сердечно - сосудистым заболеванием. Этой патологией страдает до 40% взрослого населения Российской Федерации. При этом осведомленность больных артериальной гипертонией о наличии заболевания составляет чуть более 70%.
Как подчеркнуто в третьей версии Российских рекомендаций по диагностике и лечению артериальной гипертензии, опубликованной в 2008г., лишь 59% больных артериальной гипертонией принимают антигипертензивные препараты, из них эффективно лечатся лишь 22% [1].
Столь неутешительные данные объясняют частое развитие осложнений артериальной гипертонии с повреждением органов - мишеней. Особенно тревожным фактом является растущее число гипертонических кризов, способствующих, в свою очередь, неблагоприятному прогнозу и повышению смертности. Так, по данным Станции скорой и неотложной медицинской помощи им. А.С. Пучкова г. Москвы, число гипертонических кризов в последние годы неуклонно растет (рис.1), что подтверждается как абсолютным числом вызовов по поводу гипертонических кризов, так и процентным отношением таких вызовов к общему количеству населения г. Москвы.
Рис. 1 Динамика вызовов бригад скорой медицинской помощи г. Москвы к больным гипертоническим кризом за 2005 - 2009гг. 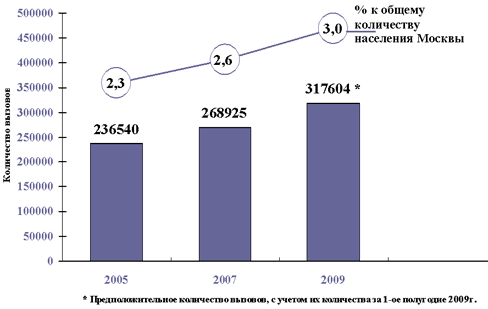
Несмотря на большое количество антигипертензивных препаратов перечень медикаментозных средств, используемых для лечения гипертонических кризов, в особенности препаратов для парентерального применения, остается весьма ограниченным. К тому же, некоторые из этих препаратов имеют серьезные побочные эффекты. Так, например, нитропруссид натрия, применяющийся при гипертонической энцефалопатии, может спровоцировать повышение внутричерепного давления [1].
Использование клонидина ограничивает непредсказуемость эффекта (независимо от дозы, помимо коллапса, при парентеральном введении возможно повышение артериального давления за счет первоначальной стимуляции периферических альфа-адренорецепторов), а также высокая вероятность развития жизнеугрожающих осложнений, таких как нарушение сознания и угнетение дыхания (вплоть до апноэ).
Лабеталол, являющийся одновременно альфа- и бета-адреноблокатором, помимо ортостатической гипотензии, может вызывать бронхиальную обструкцию и нарушение атриовентрикулярной проводимости.
Для ганглиоблокаторов, таких как пентамин и триметафан, характерно развитие выраженной артериальной гипотензии и угнетения дыхания, поэтому указанные препараты редко применяются для купирования гипертонических кризов.
В последние годы активно разрабатываются антигипертензивные препараты с многофакторным действием, в частности воздействующих на разные патогенетические механизмы развития гипертонических кризов и одновременно нейтрализующих активацию контррегулирующих механизмов, таких как, развитие рефлекторной тахикардии в ответ на снижение артериального давления (АД). Примером указанного типа антигипертензивного лекарственного препарата является урапидил.
Фармакологические свойства урапидила
Фармакодинамика
Урапидил относится к препаратам, блокирующим постсинаптические альфа-1-адренорецепторы, вследствие чего снижается периферическое сосудистое сопротивление. Наряду с этим, урапидил обладает слабым бета-адреноблокирующим действием. Центральное действие препарата заключается в стимуляции серотониновых1А-рецепторов сосудодвигательного центра продолговатого мозга.
Как известно, серотонин играет важную роль в патогенезе и прогрессировании гипертонической болезни. В течение последних десятилетий накоплены свидетельства того, что серотонинергические нейроны вовлечены в регуляцию артериального давления. В частности, бульбоспинальная серотониновая проекция, нисходящая из вентролатеральной части мозгового вещества, вызывает прессорную реакцию, опосредованную через серотониновые рецепторы. Было также установлено, что хорошо известное центральное гипотензивное действие метилдопы частично опосредовано через серотонинергические рецепторы в ЦНС [2].
Вместе с тем, центральный гипотензивный эффект урапидила существенно отличается от метилдопы, клонидина и гуанфасцина, которые известны как прототипы антигипертензивных лекарственных препаратов центрального действия [3, 4]. Указанные препараты являются антагонистами альфа-2-адренорецепторов понтомедуллярной области ЦНС. Стимуляция этих рецепторов вызывает угнетение симпатической нервной системы на периферии и, как следствие, падение артериального давления (АД) и уменьшение частоты сердечных сокращений (ЧСС). Урапидил, напротив, не влияет на центрально расположенные альфа-2- адренорецепторы и в отличие от клонидина и подобных препаратов, его центральный гипотензивный эффект не может быть блокирован блокатором альфа- 2- адренорецепторов йохимбином [3].
Экспериментальные данные дают основание предполагать, что центральная гипотензивная активность урапидила связана с его стимулирующим действием на серотонин1А-рецепторы в ЦНС [5, 6]. Исследования, проведенные радиоизотопным методом, показали, что, наряду со сродством к альфа-1-адренорецепторам, урапидил также обладает селективной аффинностью к серотонин1А - рецепторам. При этом выявлена корреляция между аффинностью урапидила к серотонин1А- рецепторам и их центральной гипотензивной активностью [7, 8, 9].
Таким образом, периферическая альфа- 1- блокирующая и центральная гипотензивная активность являются самыми важными составляющими клинически установленной антигипертензивной эффективности урапидила. Так как молекула урапидила не содержит стереоизомеров, эти эффекты содержатся в одной молекуле, поэтому урапидил следует рассматривать как истинный гибридный препарат [10].
Центральное действие урапидила дополняет периферическую блокаду альфа-1-адренорецепторов, но также является главной причиной отсутствия рефлекторной тахикардии, которая считается неизбежной при вазодилатации.
Фармакокинетика
При внутривенном введении 25 мг урапидила наблюдается двухфазное снижение концентрации препарата: сначала - быстрое снижение (альфа -фаза), а затем - медленное (бета-фаза).
Период распределения препарата составляет около 35 минут. Большая часть урапидила метаболизируется в печени. Основной метаболит - гидроксилированное производное в 4-ом положении бензольного кольца, которое практически не обладает антигипертензивной активностью. 50-70% урапидила и его метаболитов (15% в виде активного препарата) выводится почками, остальное выводится через кишечник в виде метаболитов.
Период полувыведения после внутривенного болюсного введения составляет около 3-х часов. Связь с белками плазмы крови - 80%. Относительно низкая степень связывания с белками плазмы крови объясняет то, что практически исключает возможное взаимодействие урапидила с лекарственными средствами, связывающимися с белками плазмы крови.
Урапидил проникает через гематоэнцефалический и плацентарный барьеры.
У пожилых пациентов, а также у больных с тяжелой печеночной и/или почечной недостаточностью объем распределения и клиренс урапидила снижены, а период полувыведения увеличен.
Урапидил противопоказан при повышенной чувствительности к препарату, аортальном стенозе, беременности и в период лактации.
Гипотензивное действие урапидила может усиливаться при одновременном приеме с альфа - адренорецепторами и другими гипотензивными средствами, а также при гиповолемии и при приеме алкоголя.
Применение урапидила при лечении тяжелой артериальной гипертензии и гипертонических кризов
Обнадеживающие результаты с использованием урапидила были получены при лечении больных с тяжелой артериальной гипертензией и гипертоническими кризами [11, 12, 13, 14, 15, 16, 17].
Типичная динамика основных показателей сердечно - сосудистой системы под влиянием внутривенного введения урапидила представлена на рис. 2. При этом исходно высокие значения артериального давления с 220/115 мм рт.ст. снизились в среднем до 164/91 мм рт.ст. Не наблюдалось существенных изменений сердечного выброса, в то время как исходно повышенное периферическое сосудистое сопротивление достоверно снижалось. Отмечено незначительное уменьшение частоты сердечных сокращений.
Рис. 2 Систолическое АД, диастолическое АД, число сердечных сокращений (ЧСС), сердечный выброс (МОС) и общее периферическое сопротивление до и после внутривенного введения 25 мг урапидила больным с эссенциальной гипертонией.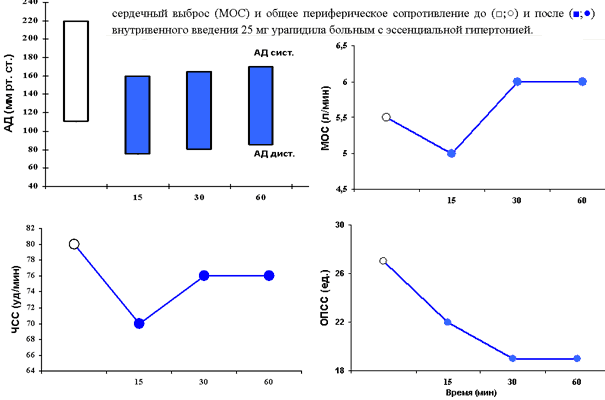
(Leonetti G, Terzoli L, Zanchetti A. J Hypertens 1988; 6, Supll. 2: 25-29).
Открытое контролируемое исследование, проведенное на базе НИИ скорой медицинской помощи им. Н.В. Склифосовского, показало, что у больных с гипертоническими кризами урапидил при средней скорости введения 0,6 мг/мин в средней дозе 50 мг (от 25 до 75 мг) вызывал статистически достоверное снижение систолического АД на 26%, диастолического АД на 23% за счет периферической вазодилатации и воздействия препарата на рецепторы сосудо - двигательного центра [13]. Частота сердечных сокращений достоверно не менялась, что объясняется торможением центральной симпатической активации под воздействием урапидила. Снижение артериального давления сопровождалось улучшением клинического состояния пациентов и не вызывало развития серьезных побочных эффектов.
Были выявлены особенности антигипертензивного эффекта урапидила в зависимости от исходного состояния центральной гемодинамики [13]. При кризе с гиперкинетической реакцией снижение АД достигалось преимущественно за счет уменьшения исходно повышенных показателей сердечного выброса. У больных с эукинетическим типом гемодинамики купирование гипертонического криза происходило за счет снижения повышенного периферического сопротивления без достоверных изменений сердечного выброса. При гипокинетическом типе кровообращения антигипертензивное действие урапидила происходило за счет снижения повышенного периферического сосудистого сопротивления. Благодаря снижению постнагрузки и облегчению работы сердца исходно сниженный сердечный выброс в указанной группе достоверно повышался.
При тяжелых гипертонических кризах рекомендуется внутривенное болюсное введение 25 мг урапидила в течение 3-5 минут, с последующей инфузией из расчета 5-40 мг/час в течение 4-6 часов [14].
Урапидил успешно применялся при гипертоническом кризе, осложненном расслоением аорты [14]. Лечение начинали с внутривенного введения 25 мг препарата, с последующим увеличением дозы спустя 5 мин. - до 50 мг. Положительный эффект был достигнут у всех 16 больных, при этом частота сердечных сокращений снизилась в среднем с 111 до 94 ударов/мин. (15 мин.).
В группе больных гипертоническим кризом, осложненным отеком легких, наряду с положительным гемодинамическим эффектом урапидила наблюдалось повышение насыщения артериальной крови кислородом (SaО2) с 87% до 94% - к 20-ой минуте (рис. 3) [14], в то время как нитроглицерин снижает насыщение артериальной крови кислородом.
Рис. 3 Динамика насыщения артериальной крови кислородом (SaO2) на фоне внутривенного введения 25 мг урапидила у больных с тяжелой артериальной гипертензией, осложненной левожелудочковой недостаточностью.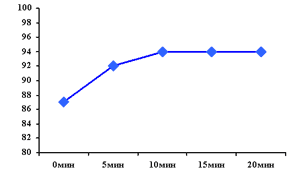
(Alijotas-Reig J, Bove-Farre I, De Cabo-Frances F, et al. Am J Emerg Med 2001; 19: 130-133).
Был выявлен положительный эффект при внутривенном введении урапидила у больных с тяжелой сердечной недостаточностью, когда выраженная левожелудочковая сердечная недостаточность осложнялась вторичной легочной гипертензией [19]. В обследованной группе урапидил вызвал значительное снижение АД в легочной артерии и снижение общего сосудистого сопротивления.
Как известно, артериальная гипертония, в особенности кризовый вариант течения болезни, тяжело протекает у больных с сопутствующей хронической обструктивной болезнью легких (ХОБЛ), так как на фоне эссенциальной гипертонии повышение симпатической активности способствует развитию вторичной легочной гипертонии [20, 21]. У таких больных при медленном (в течение 10 мин.) введении урапидила - в средней дозе 44 мг - было достигнуто улучшение состояния больных: достоверно снизились АД в легочной артерии, давление заклинивания в легочных капиллярах и легочное сосудистое сопротивление [22]. При этом не было зафиксировано увеличение ЧСС и ухудшение показателей газового состава крови.
При детальном анализе функции внешнего дыхания у больных артериальной гипертонией и ХОБЛ констатировано отсутствие негативного влияния урапидила. Более того, у ряда больных препарат вызывал дозозависимую бронходилатацию [20].
Таким образом, урапидил оказался эффективным препаратом для снижения артериального давления у больных артериальной гипертонией и ХОБЛ.
В практике неотложной кардиологии актуальной является проблема развития артериальной гипертензии у больных ИБС после операции аортокоронарного шунтирования. Усугубляющим фактором послеоперационного периода, у таких больных, рассматривается увеличение легочной фракции шунта, обусловленное снижением сократительной способности сердца и повышением содержания воды в легких, что обычно наблюдается при искусственном кровообращении [23, 24]. По мере нарастания шунтирования ухудшается оксигенация артериальной крови. Для контроля АД и устранения гипертензии в послеоперационном периоде у больных с аортокоронарным шунтированием (АКШ), как правило, применяются антигипертензивные препараты - нитропруссид натрия, нитроглицерин, блокаторы кальциевых каналов и другие вазодилататоры. В то же время, как показали сравнительные исследования, урапидил обладает рядом преимуществ по сравнению с традиционными вазодилататорами, такими как нитропруссид натрия [25].
Так как тахикардия после АКШ может привести к усиленному потреблению кислорода миокардом, и в результате – к миокардиальной ишемии, в этом аспекте урапидил, при применении которого частота сердечных сокращений остается стабильной, может быть оптимальным препаратом для устранения постоперационной гипертензии [26].
Многие сосудорасширяющие препараты, в том числе нитропруссид натрия и нитроглицерин, подавляют гипоксическую легочную вазоконстрикцию, увеличивая фракцию шунтирования крови в легких и, тем самым, ухудшая артериальную оксигенацию [27, 28]. После введения урапидила существенного увеличения шунтирования или снижения напряжения кислорода в артериальной крови не наблюдалось, так как, урапидил не подавляет гипоксическую легочную вазоконстрикцию [25].
Таким образом, в отношении к оксигенации и частоте сердечных сокращений оказалось, что урапидил обладает рядом преимуществ по сравнению с нитропруссидом натрия и нитроглицерином при неотложной терапии гипертензии после аортокоронарного шунтирования.
Влияние урапидила на агрегацию тромбоцитов
Клинические и экспериментальные исследования показали, что урапидил обладает умеренно выраженной альфа- 1- и слабой альфа-2-адреноблокирующей активностью [3, 29].
Как известно, агонисты альфа-2-адренорецепторов (например, клонидин) могут усиливать агрегацию тромбоцитов [30], в то время как антагонисты альфа-2-адренорецепторов подавляют агрегацию тромбоцитов, индуцированную катехоламинами [31].
Таким образом, антагонисты адренорецепторов, препятствующие агрегации тромбоцитов, могут иметь важное практическое значение для снижения тромбоцитарной активности при патологических состояниях, особенно при артериальной гипертонии, так как в патогенезе этой болезни, четко прослеживается участие катехоламинов [31, 32]. Как показали исследования, урапидил способен снижать агрегационную активность тромбоцитов, вызванную катехоламинами [33].
Урапидил в неотложной неврологии и хирургии
В экспериментах с развитием острого нарушения мозгового кровообращения внутривенное введение урапидила способствовало уменьшению зоны некроза [34].
В клинической практике внутривенное введение урапидила больным гипертоническим кризом наряду с улучшением центральной гемодинамики оказывало нормализующее влияние на мозговое кровообращение: устранялся спазм артериолярных сосудов головного мозга, увеличивался венозный отток, и повышалась исходно сниженная скорость мозгового кровотока [13].
На высоте гипертонического криза часто развивается гипертоническая энцефалопатия как результат нарушения ауторегуляции мозгового кровообращения, когда вследствие повышения среднего артериального давления развивается компенсаторная вазоконстрикция мозговых артериол, что приводит к гипоперфузии мозга.
Использование урапидила в неотложной терапии гипертонической энцефалопатии наряду с улучшением церебральной гемодинамики способствует нормализации неврологического статуса [35, 36].
Урапидил рассматривается в качестве удобного препарата для индукции управляемой гипотензии среднего уровня (с достижением среднего АД около 70 мм рт.ст.). Важно при этом отметить, что при применении урапидила не нарастает внутричерепное давление и не развивается синдром «рикошета» [37].
Таким образом, отмеченные позитивные характеристики урапидила позволяют рекомендовать его применение для достижения управляемой гипотензии. Показания для управляемой гипотензии:
• большие ортопедические процедуры, такие как тотальная
артропластика бедра
• нейрохирургические вмешательства
• онкохирургия больших опухолей
• пластическая хирургия.
Побочное действие урапидила
На фоне применения урапидила не нарушается чувствительность рефлекторных механизмов, участвующих в сердечно - сосудистой регуляции и поддержании гомеостаза [38]. Этот факт объясняет, почему ортостатическая гипотензия и феномен «первой дозы» редко наблюдались как при длительном применении урапидила [39], так и при быстром снижении АД при внутривенном введении препарата больным с гипертоническим кризом [13, 40].
Отмеченные благоприятные гемодинамические характеристики урапидила выгодно отличаются от других препаратов с альфа-блокирующими свойствами (например, празозин), которые нередко ухудшают рефлекторную сердечно - сосудистую регуляцию [38].
При передозировке урапидила наблюдается голокружение, заторможенность, утомляемость, реже развивается ортостатическая гипотензия, вплоть до коллапса. Длительный бесконтрольный прием препарата может осложниться тромбоцитопенией, а также развитием аллергических реакций (кожный зуд, экзантема и т.п.).
Как известно, препараты, взаимодействующие с серотонинергическими рецепторами, могут спровоцировать развитие так называемого «серотонинового синдрома», для которого характерны дезориентация, беспокойство, тремор, гипервентиляция, мышечный гипертонус и т.д.) [41]. Выраженность «серотонинового синдрома» возрастает параллельно с аффинностью к серотониновым1А - рецепторам и, напротив, нивелируется пропорционально аффинности к альфа-1- адренорецепторам [42].
Именно благодаря одновременному взаимодействию с серотониновыми рецепторами и альфа-адренорецепторами антигипертензивный эффект урапидила в терапевтических дозах наблюдается без развития серьезных побочных эффектов, в том числе, «серотонинового синдрома» [10].
Контрольные исследования за лабораторными показателями не выявили значимых гемодинамических и биохимических изменений, в частности, урапидил не оказывает неблагоприятного влияния на липидный обмен и толерантность к глюкозе [43].
Кроме того, в отличие от диуретических препаратов (гидрохлортиазид, фуросемид) урапидил не способствует развитию гипокалиемии с угрозой желудочковых аритмий [44].
Заключение
Таким образом, данные литературы по изучению фармакологической активности и опыт клинического применения свидетельствуют о том, что урапидил, являющийся истинным гибридным антигипертензивным препаратом, обладает многофакторным действием, сочетающим центральную гипотензивную активность с периферической вазодилатацией.
Препарат лишен известных недостатков, характерных для альфа-адреноблокаторов, в частности, развития рефлекторной тахикардии, неизбежного побочного эффекта вазодилатации.
В силу своей эффективности при лечении тяжелой артериальной гипертензии и гипертонических кризов, хорошей переносимости и безопасности урапидил может быть рекомендован для применения в клинической практике.
Литература
1. Диагностика и лечение артериальной гипертензии. Российские рекомендации (третий пересмотр). М., 2008; приложение 2 к журналу Кардиоваскулярная терапия и профилактика 5-32.
2. Head GA, Korner PI, Lewis SL, et al. Contribubution of noradrenergic and serotonergic neurons to the circulatory effects of centrally acting clonidine and ?- methyldopa in rabbits . J Cardiovasc Pharmacol 1983; 5: 945-953.
3. van Zwieten P.A, De Jonge A, Wilffert B, et al. Cardiovascular effects and intreraction with adrenoceptors of urapidil. Arch Internat Pharmacod Therapie 1985a; 276: 180-201.
4. van Zwieten P.A, Thoolen MJMC, Timmermans PBMWM. The hypotensive activity and side-effects of methyldopa, clonidine and guanfacine. J Hypertens 1984; 6 (Supрl. 11): 28-33.
5. Fozard JR, Mir AK. Are 5HT-receptors involved in the antihypertensive effects of urapidil. Brit J Pharmacol 1987; 90: 24P.
6. Gross G., Hanft G, Kolassa N. Urapidil and some analogues with hypotensive properties show high affinities for 5-hydroxytryptamine (5HT) binding sites of the 5HT1A- subtype and for ?1- adrenoceptor binding sites. Naunyn-Schmiedeberg, s Arch Pharmacol 1987; 336: 597-601.
7. Giilis RA, Kellar KJ, Quest JA, et al. Experimental studies on the neurocardiovascular effects of urapidil. Drugs 1988; 35 (Suppl. 6): 20-33.
8. Kolassa N, Beller KD, Sanders KH. Involvement of brain 5HT1A - receptors in the hypotensive response to urapidil. Am J Cardiol 1989; 64: 7D-10D.
9. Sanders KH, Beller KD, Eltze M, et al. Urapidil and some anaglogs with high affinities for serotonin-1A and ?1- adrenoceptor binding sites show potent hypotensive activity upon central administration. Current Оpinion Cardiol 1989; 4 (Suppl. 4): S49-S55.
10. van Zwieten P.A, Blauw GJ, van Brummelen P. Pharmacological profile of antihypertensive drugs with serotonin receptor and ?-adrenoceptor activity. Drugs 1990; 40 (Suppl. 4): 1-8.
11. Spah F, Grosser KD, Thieme G. Acute haemodynamic effects of urapidil and nifedipine in hypertensive urgencies and emergencies. Drugs 1990; 40 (Suppl. 4): 58-59.
12. Hirschl M.M., Seidler D., Mullner M. et al. Efficacy of different antihypertensive drugs in the emergency department. J Hypertens 1996; 24: 1684-9.
13. Семенова Е.В., Голиков А.П., Рябинин В.А., Лукьянов М.М. Лечение гипертонических кризов с использованием комплексного динамического контроля. ТОП Медицина 1998; 2: 6-8.
14. Alijotas-Reig J, Bove-Farre I, De Cabo-Frances F, et al. Effectiveness and safety of prehospital urapidil for hypertensive emergencies. Am J Emerg Med 2001; 19: 130-133.
15. Cherney D., Strans Sh. Management of patients with hypertensive urgencies and emergencies. J Gen Intern Med 2002; 17: 937-945.
16. Елагин Р.И. Адренергические средства: альфа-адреноблокаторы. Consilium medicum 2003; 7: 1-6.
17. Rosei E.A., Salvetti M, Farsang C. Лечение осложненных и неосложненных гипертонических кризов. Актуальные вопросы болезней сердца и сосудов 2007; 2: 66-68.
18. Drobinski G, Montalescot G, Fossier JM, et al. Haemodynamic еffects of intravenous urapidil in patients with advanced left ventricular failure. Drugs 1990; 40 (Suppl. 4): 63-64.
19. Adnot S, Radermacher P, Andrivet P, et al. Effects of sodium nitroprusside and urapidill on gas exchange and ventilation: perfusion ratios in patients with congestive heart failure. Drugs 1990; 40 (Suppl. 4): 65-66.
20. Cazzola M, Spinazzi A, Santangelo G, et al. Acute effects of urapidil on airway response in hypertensive patients with chronic obstructive pulmonary disease. Drugs 1990; 40 (Suppl. 4): 71-72.
21. Задионченко В.С., Погонченкова И.В., Адашева Т.В. Артериальная гипертония при хронической обструктивной болезни легких. Монография. М., 2005, 243 с.
22. Spah F, Kottmann R, Grosser KD, et al. Effects of urapidil in patients with mild pulmonary vascular hypertension. Drugs 1990; 40 (Suppl. 4): 69 -70.
23. Castelhy PA, Lear S, Lear E, et al. Intrapulmonary shunting during induced hypotension. Anesthesia and Analgesia 1982; 61: 231-235.
24. Sivak ED, Starr NJ, Grave JW, et al. Extra vascular lung water values in patients undergoing coronary artery bypass surgery. Critic Care Med 1982; 10: 593-596.
25. Mollhoff T, Rosiers P, van Aken H. Urapidil, sodium nitroprusside and nitroglycerin: effects on haemodiynamics, venous admixture and arterial oxygenation after coronary artery bypass grafting. Drugs 1990; 40 (Suppl. 4): 73-76.
26. Wallard R, Karp RB, Reves JG, et al. Pathogenesis of paroxysmal hypertension developing during and after coronary bypass surgery. A study of hemodynamic and humoral factors. Am J Cardiol 1980; 46: 559-565.
27. Castelhy PA. Lcar S, Cottrcll JE, et al. Intrapulmonary shunting during induced hypotension. Anesthesia and Analgesia 1982; 61: 231-235.
28. Flaherty JT, Magee PA, Gardner TL, et al. Comparison of intravenous nitroglycerin and sodium nitroprusside for treatment of acute hypertenston developing after coronary artery bypass surgery. Circulation 1982; 65: 1072-1077.
29. Jackisch R, Kasakov L, Feuerstein TJ, et al. Effects of urapidil on neurotransmitter release in CNS tissue in vitro. Arch Internat Phamacod Therapie 1987; 285: 5-24.
30. Grant JA, Scrutton MC. Interaction of selective ? - adrenoceptor agonists and antagonists with human and rabbit blood platelets. Brit J Pharmacol 1980; 71: 121-134.
31. Smith CCT, Betteridge DJ, Prichard BNC. Platelet in vitro responses to urapidil and prazosin. Drugs 1990; 40 (Suppl. 4): 48-51.
32. Hjemdahl P. Plasma catecholamines as markers for sympathoadrenal activity in human primary hypertension. Pharmacol and Toxicol 1988; 63 (Suppl. 1): 27-31.
33. Emanuelli G, Anfossi G, Lanzio M et al. Influence of urapidil on in vitro platelet responses to adrenaline and other aggregating agents. Pharmacol Res Communicat 1988; 20: 883-899.
34. Prehn J.H., Backhauss et al.Effect of serotonergic drugs in experimental brain ischemia. Evedence for a protective role of serotonin in cerebral ischemia. Brain – Res 1993; 63: 10-20.
35. Grossman E, Hironi AN, Messerli FH. Comparative tolerability profile of hypertensive crisis treatments. Drug Saf 1998; 19: 99-122.
36. Migneco A.,Ojetti V., De Lorenzo A., et al. Hypertinsive crises: diagnosis and management in the emergency room. Eur Rev Med Pharmarcol Sciences 2004; 8: 143-152.
37. Morrell D.F. Качественная управляемая гипотензия. Журнал «Медицина неотложных состояний» 2007; 3: 127-134.
38. Mancia G. Haemodynamic effects of the multiple action antihypertensive drug urapidil. Drugs 1990; 40 (Suppl. 4): 14-29.
39. Takeda T, Kaneko Y, Shionoiri H, et al. Urapidil in patients with severe hypertension and in long treatment. J Hypertens 1988; 6 (Suppl. 2): S37-S42.
40. Leonetti G, Terzoli L, Zanchetti A. Systemic haemodynamic and humoral changes during urapidil treatment in hypertensive patients. J Hypertens 1988; 6 (Suppl. 2): S25-S29.
41.Boyer E. W, Shannon M. The serotonin syndrome. N Engl J Med 2005; 352, 11: 1112-20.
42. Beller K-D, Boer R, Sanders KH, et al. Blockade of ?1-adrenoceptors favourable in hypotension induced by stimulation of serotonin1A receptors in conscious dogs? Drugs 1990; 40 (Suppl. 4): 38-41.
43. Spah F, Grosser KD, Thieme G. Acute haemodynamic effects of urapidil and nifedipine in
hypertensive urgencies and emergencies. Drugs 1990; 40 (Suppl. 4): 58-59.
44. Distler A, Haerlin R, Hilgenstock G et al. Clinical aspects of antihypertensive therapy with urapidil: comparison with hydrochlorthiazide. Drugs 1990; 40 (Suppl. 4): 21-27.
