К вопросу о происхождении меланоцитарных невусов у детей
СтатьиО.Б. Тамразова1, 2, д-р мед. наук, профессор, К.А. Титаренко1, 2
1 ФГАОУ ВО «Российский университет дружбы народов имени Патриса Лумумбы», г. Москва
2 ГБУЗ «Детская городская клиническая больница им. З.А. Башляевой Департамента здравоохранения г. Москвы»
Резюме. Меланоцитарные невусы представляют собой доброкачественные образования, вызванные клональной пролиферацией меланоцитов. Они могут развиваться пренатально и постнатально. В последние годы исследования показали, что меланоцитарные невусы у детей и подростков имеют уникальные морфологические особенности и динамику развития, отличающуюся от взрослых. Хотя дерматоскопия предоставляет ценные сведения о развитии невусов, многое еще предстоит узнать о механизмах, стоящих за этим процессом. Мы провели обзор публикаций, посвященных теориям происхождения невусов, которые могут объяснить различия в количестве, клинической картине и прогнозе для этих образований у разных возрастных групп.
Ключевые слова: меланоцитарные невусы, дерматоскопия, прогноз, особенности клинической картины у детей
Summary. Melanocytic nevi are benign lesions caused by clonal proliferation of melanocytes. They can develop both prenatally and postnatally. Recent studies have shown that melanocytic nevi in children and adolescents have unique morphological characteristics and development dynamics different from those in adults. Although dermoscopy provides valuable insights into nevus development, much remains to be understood about the underlying mechanisms. We conducted a literature review on theories of nevus origin that may explain differences in quantity, clinical presentation, and prognosis of these lesions in different age groups.
Keywords: melanocytic nevi, dermoscopy, prognosis, clinical features in children
Для цитирования: Тамразова О.Б., Титаренко К.А. К вопросу о происхождении меланоцитарных невусов у детей // Практика педиатра. 2024. № 4. С. 61-64.
For citation: Tamrazova O.B., Titarenko K.A. On the origin of melanocytic nevi in children // Pediatrician's practice. 2024;(4): 61-64. (in Russ.)
Введение
Меланоцитарные невусы, или родинки, являются одними из наиболее распространенных образований кожи, встречающихся у человека. Хотя невусы обычно присутствуют при рождении или появляются в раннем детстве, их количество, внешний вид могут значительно изменяться в течение жизни. Также немаловажным является и этапность развития невоидных образований, которая может приводить к злокачественной трансформации.
Активные исследования в дерматологии направлены на понимание того, почему невусы у детей и взрослых отличаются. Изучение механизмов, лежащих в основе образования невусов, могут объяснить различия в количестве, клинической картине и прогнозе для этих образований у разных возрастных групп.
Происхождение и механизмы развития меланоцитарных невусов
Меланоцитарные невусы представляют собой доброкачественные образования, возникающие в результате клональной пролиферации меланоцитарных клеток. Появление и формирование невусов определяется термином «невогенез» и представляет собой многофакторный биологический процесс, включающий пренатальные и постнатальные этапы.
Клетки происхождения и последующий процесс развития меланоцитарных неоплазий еще полностью не определены. Появляются данные, подтверждающие дермальное происхождение большинства приобретенных невусов, но остается возможным множественное происхождение. Теоретически невогенез начинается, когда эпидермальный меланоцит мутирует, пролиферирует и производит клетки, которые в конечном итоге мигрируют в дерму. По мере того как невоциты мигрируют глубже, маркеры меланоцитной дифференцировки уменьшаются и они перестают пролиферировать [1].
Основной теорией происхождения меланоцитарных клеток является их происхождение из нервного гребня. Меланоцитарные клетки-предшественники, положительные по рецептору c-kit, следуют по хемотаксическому градиенту экспрессии фактора стволовых клеток (ФСК) в направлении развивающегося эпидермиса [1, 2].
Характерной особенностью дермальных невусов является локализация пигментных клеток непосредственно вокруг волосяных фолликулов. Одним из объяснений данного факта может быть поддержка паракринных свойств эпителия выживанию и пролиферации меланоцитарных клеток. Другое возможное объяснение предполагает последовательность эмбриофетальных событий.
Меланобласты, происходящие из нервного гребня, впервые идентифицируются в эпидермисе человека на 7-й неделе гестационного возраста. Эволюция и созревание базальной мембраны происходит между 4-й и 20-й неделями. Предшественники меланоцитов появляются в более поздний момент времени, могут столкнуться с большими трудностями при проникновении через дермоэпидермальное соединение. Вероятно, значительная часть этих клеток подвергается апоптозу, поскольку дермальная среда не поддерживает выживание меланоцитов [2, 3, 4].
Через 10 недель в области бровей, верхней губы и подбородка появляются первые зачатки волос. После этого выжившие дермальные меланоцитарные клетки могут быть перетянуты в более глубокие слои дермы растущими вниз волосяными фолликулами и послужить ядрами для последующего развития невусных клеток. Во взрослом возрасте данные невусы нередко включают в себя и волосы, которые растут из центра папулы. Учитывая, что рост волосяного фолликула следует цефалокаудальной последовательности, эта модель также может объяснить предпочтение типов невусов определенным участкам тела (т. е. дермальные невусы преимущественно на голове и шее, а соединительнотканные невусы преимущественно на дистальных конечностях) [3, 4].
Врожденные меланоцитарные невусы (ВМН) в подавляющем большинстве случаев возникают спорадически, что может быть объяснено внутриутробными соматическими мутациями. Реже отмечаются случаи семейной истории, когда у ребенка с множественными невусами наблюдается схожая клиническая картина с одним из ближайших родственников. Считается, что мутации являются причиной возникновения доброкачественных невусов. Злокачественное перерождение встречается значительно реже и может происходить только на фоне дополнительных онкогенных изменений [5].
Было проведено несколько исследований, направленных на выявление генетических факторов, лежащих в основе патогенеза, и совокупные результаты этих исследований позволяют предположить, что мутации NRAS и в меньшей степени мутации BRAF способствуют развитию ВМН [5].
Мутации BRAF часто обнаруживаются в меланоцитарных невусах и рассматриваются как начальный этап развития меланоцитарных новообразований. BRAF - это фермент, который активируется группой белков RAS. После активации он запускает серию биохимических реакций, которые приводят к увеличению скорости деления клеток, усилению синтеза белка и дифференцировке клеток [5].
Первоначальный рост меланоцитарного невуса сопровождается потерей пролиферативной активности и стабилизацией размеров. Устойчивая экспрессия BRAF в нормальных меланоцитах человека приводит к остановке клеточного цикла, сопровождаемой активацией двух важных регуляторов: белка p16 и фермента p-галактозидазы. Большинство нормальных клеток млекопитающих имеют ограниченную продолжительность жизни, что считается защитным механизмом против неограниченной пролиферации. Это явление, называемое старением, вызвано истощением теломер (концевые участки хромосом, защищающие ДНК в процессе деления клетки), которое запускает индукцию опухолевых супрессоров, включая p16 [6, 7].
Таким образом, некоторые меланоцитарные невусы, вероятно, являются доброкачественными клональными опухолями, которые временно подвергаются пролиферации посредством онкогенной передачи сигналов BRAF с последующей остановкой роста из-за старения [8] (рис. 1).
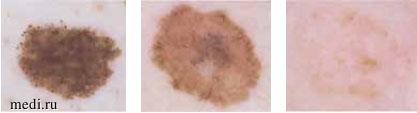 Рис. 1. Роль мутаций BRAF в эволюции невусов
Рис. 1. Роль мутаций BRAF в эволюции невусов
Первоначально происходит стимуляция роста невуса, но после ограниченного числа клеточных циклов все большее количество клеток вступает в остановку клеточного цикла, в то время как клетки дикого типа BRAF поддерживают пролиферацию невуса; это равновесие определяет период стабилизации невуса. Когда большинство клеток стареет и теряет пролиферативную способность, клинически отмечается инволюция невусов. (Zalaudek I., Catricala C., Moscarella E., Argenziano G. What dermoscopy tells us about nevogenesis // The Journal of Dermatology. 2010. Vol. 38(1). P 16-24.
Развитие меланоцитарных невусов представляет собой многофакторный и гетерогенный биологический процесс, а молекулярные события, приводящие к меланоцитарным новообразованиям, многообразны и только начинают раскрываться.
Теории формирования приобретенных меланоцитарных невусов
В настоящее время существует две гипотезы относительно процесса невогенеза. Гипотеза П.Г. Унны (1896), или «просачивания вниз», согласно которой мутировавшие меланоциты в базальном слое эпидермиса аномально пролиферируют и опускаются в дерму. Эта концепция была подтверждена исследованиями, показавшими присутствие соединительной пролиферации невусных клеток почти во всех меланоцитарных невусах у детей. Напротив, внутридермальные невусы в первое десятилетие жизни встречаются редко, и их доля прогрессивно увеличивается с возрастом [9].
Изучение процесса невогенеза показало, что приобретенный меланоцитарный невус, возникающий постнатально, подчиняется гипотезе «просачивания вниз» [9].
Таким образом, теория П.Г. Унны предполагает, что невусы по своей природе сначала являются соединительными, а затем составными, поскольку они состоят как из соединительных, так и из дермальных компонентов. Миграция невусных клеток в дерму приводит к образованию дермальных невусов. Дермоскопически такое перемещение меланоцитов из эпидермиса в дерму соответствует ретикулярным невусам в молодости, которые в более позднем возрасте постепенно превращаются в глобулярные невусы. Однако наблюдаемый возрастной сдвиг от глобулярных (81% у лиц моложе 15 лет) к ретикулярным невусам (69% у лиц старше 60 лет) в поперечном дерматоскопическом исследовании, по-видимому, противоречит теории Унны [9].
П. Массон был первым, кто предположил дермальное происхождение невусов. Эта концепция была дополнительно уточнена гипотезой C. Крамера (1984), или «восхождение вверх», основанной на новых знаниях о том, что меланоциты происходят из нервного гребня и поэтому должны подниматься по отдельным нервным волокнам через дерму к эпидермису. В качестве доказательства этой концепции он интерпретировал феномен рецидива невусов после неполного хирургического иссечения [9].
Теория C. Крамера постулирует, что невусы в молодости начинаются как дермальные невусы с глобулярным рисунком, а затем превращаются в сложные невусы по мере того, как некоторые клетки невуса поднимаются в эпидермис [9].
А. Залаудек и соавт. предположили двойной путь невогенеза, включающий конститутивный, или эндогенный, путь для глобулярных невусов и приобретенный, или экзогенный, путь для ретикулярных невусов [9].
Разновидности меланоцитарных невусов
Дерматоскопия дает возможность лучше понять невогенез путем наблюдения за эволюционным развитием невусов. Большинство дерматоскопических структур коррелирует с гистопатологической картиной, что позволяет выделить отдельные подгруппы невусов. Эти подгруппы включают невусы с ретикулярным рисунком (рис. 2), где наблюдается преимущественно лентигинозная пролиферация меланоцитов; невусы с сетчатым рисунком, которые в процессе роста временно демонстрируют глобулы (рис. 3), состоят из преимущественно гнездовой пролиферации меланоцитов; и невусы с рисунком булыжника, которые демонстрируют преимущественно гнездовую дермальную пролиферацию меланоцитов [10, 11].
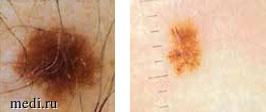 Рис. 2. Невусы с ретикулярным рисунком (составлено автором)
Рис. 2. Невусы с ретикулярным рисунком (составлено автором)
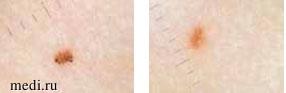 Рис. 3. Глобулярные невусы (составлено автором)
Рис. 3. Глобулярные невусы (составлено автором)
На начальной стадии развития невуса глобулярный рисунок представляет собой тесно сгруппированные вместе периферические глобулы, что является дерматоскопическим признаком растущих невусов. По мере увеличения диаметра невуса в центре появляется сеть, а периферические глобулы визуально отмечают внешние границы растущего невуса. Другой тип растущего невуса демонстрирует большие глобулы «булыжника» в центре и более мелкие глобулы на периферии. По мере роста невуса центральные глобулы «булыжника» остаются относительно неизмененными или исчезают со временем. В то же время центробежно растущая периферическая сеть следует за периферическими глобулами [12].
Когда рост останавливается, периферические глобулы исчезают (рис. 4). Переход от паттерна «булыжная мостовая» к ретикулярному паттерну может оказать убедительную поддержку представлению о том, что дермальные пролиферации меланоцитов развиваются в соединительные пролиферации [8, 10, 11].
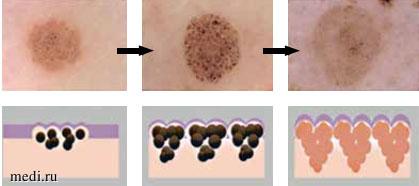 Рис. 4. Эволюция дермального невуса Невусы с глобулярной формой / булыжной структурой. Невусы с глобулярной формой / булыжной структурой происходят из незрелых дермальных меланобластов, которые пролиферируют в дерме в раннем детстве. После достижения стабилизации роста невус сохраняется и со временем приобретает стереотипный вид дермального невуса. (Zalaudek I., Catricala C., Moscarella E., Argenziano G. What dermoscopy tells us about nevogenesis // The Journal of Dermatology. 2010. Vol. 38(1). P 16-24. DOI: 10.1111/j.1346-8138.2010.01141.x.)
Рис. 4. Эволюция дермального невуса Невусы с глобулярной формой / булыжной структурой. Невусы с глобулярной формой / булыжной структурой происходят из незрелых дермальных меланобластов, которые пролиферируют в дерме в раннем детстве. После достижения стабилизации роста невус сохраняется и со временем приобретает стереотипный вид дермального невуса. (Zalaudek I., Catricala C., Moscarella E., Argenziano G. What dermoscopy tells us about nevogenesis // The Journal of Dermatology. 2010. Vol. 38(1). P 16-24. DOI: 10.1111/j.1346-8138.2010.01141.x.)
Глобулярные невусы, которые преобладают в детстве, обладают стабильным жизненным циклом и сохраняются на протяжении всей жизни. Эти невусы происходят преимущественно из дермальных меланоцитов и со временем превращаются в внутридермальные невусы [12-14].
Ретикулярные невусы при гистопатологии обычно представляют собой соединительные невусы, поскольку пигментная сеть соответствует лентигинозному (одинарному) слою меланинсодержащих невусных клеток и кератиноцитов вдоль базального слоя. Ретикулярные невусы называют приобретенными невусами, поскольку этот тип дерматоскопических невусов обычно наблюдается у взрослых и, как было обнаружено, является паттерном, демонстрируемым в развивающихся во взрослом возрасте невусах. Дальнейшие эпидемиологические данные свидетельствуют о том, что количество ретикулярных невусов увеличивается в период от полового созревания до среднего возраста и уменьшается в более позднем возрасте, поскольку эти невусы со временем инволютируются [15-17].
Наиболее вероятным экзогенным фактором является прерывистое воздействие УФ-излучения, приводящее к пролиферации эпидермальных меланоцитов, вызывая увеличение количества невусов от полового созревания до среднего возраста [18].
Заключение
В течение последнего десятилетия многочисленные исследования подчеркнули, что меланоцитарные невусы у детей и подростков имеют особые морфологические характеристики и динамику развития, отличающиеся от невусов у взрослых. При дерматоскопической оценке среди врожденных невусов у детей преобладает глобулярный рисунок, особенно это характерно для элементов, расположенных на голове, шее и верхней части туловища. Напротив, при приобретенных невусах, которые развиваются в зрелом возрасте или располагаются на конечностях, чаще встречается сетчатый рисунок [10, 15-18].
В детском возрасте наблюдается динамичный период невогенеза, который проявляется формированием новых невусов и активным ростом старых, однако причины и механизмы данных изменений до сих пор остаются спорными и не до конца изученными. Ранний детский и подростковый возраст являются лучшими периодами для изучения особенностей меланоцитарных изменений и формирования невусов.
Литература
1. How, and from which cell sources, do nevi really develop? / M.J. Grichnik [et al.] // Experimental Dermatology. 2014. Vol. 23, No. 5. P. 310313.
2. Genetics of melanocytic nevi / M.R. Roh, P. Eliades, S. Gupta, H. Tsao // Pigment Cell & Melanoma Research. 2015. Vol. 28, No. 6. P. 661-672.
3. Krengel S. Nevogenesis - New thoughts regarding a classical problem // The American Journal of Dermatopathology. 2005. Vol. 27, No. 5. P. 456-465.
4. Defining the Molecular Genetics of Dermoscopic Naevus Patterns / J.M. Tan, L.N. Tom, H.P. Soyer, M.S. Stark // Dermatology. 2019. Vol. 235, No. 1. P. 19-34.
5. NRAS mutation is the sole recurrent somatic mutation in large congenital melanocytic nevi / C. Charbel [et al.] // Journal of Investigative Dermatology. 2014. Vol. 134, No. 4. P. 1067-1074.
6. Melanocytic naevi with globular and reticular dermoscopic patterns display distinct BRAF V600E expression profiles and histopathological patterns / M.A. Marchetti [et al.] // British Journal of Dermatology. 2014. Vol. 171, No. 5. P. 1060-1065.
7. BRAFE600-associated senescence-like cell cycle arrest of human naevi / C. Michaloglou [et al.] // Nature. 2005. Vol. 436, No.7051. P. 720-724.
8. What dermoscopy tells us about nevogenesis / I. Zalaudek, C. Catricala, E. Moscarella, G. Argenziano // The Journal of Dermatology. 2010. Vol. 38, No. 1. P. 16-24.
9. A dual concept of nevogenesis: theoretical considerations based on dermoscopic features of melanocytic nevi / I. Zalaudek [et al.] // Journal of the German Society of Dermatology. 2007. Vol. 5, No. 11. P. 985-991.
10. Dermoscopic patterns of melanocytic nevi in children and adolescents: a cross-sectional study / C.D. Piazza [et al.] // Anais Brasileiros de Dermatologia. 2017. Vol. 92, No. 3. P. 340-344.
11. Histopathological and Immunohistochemical Features of Small to Big Satellite Nevus Uncover the Nevogenesis of Large/Giant Congenital Melanocytic Nevus / J. Gu [et al.] // Journal of Immunology Research. 2022. Vol. 5.
12. Schaffer J.V. Update on melanocytic nevi in children // Clinics in Dermatology. 2015. Vol. 33, No. 3. P. 368-386.
13. A practical review of dermoscopy for pediatric dermatology part I: Melanocytic growths / A. Kaushik, N. Natsis, S.C. Gordon, E.V Seiverling // Pediatric Dermatology. 2020. Vol. 37, No. 5. P. 789-797.
14. Proposal of a new classification system for melanocytic naevi / G. Argenziano [et al.] // British Journal of Dermatology. 2007 Vol. 157, No. 2. P. 217-227.
15. The study of nevi in children: Principles learned and implications for melanoma diagnosis / A. Scope [et al.] // Journal of the American Academy of Dermatology. 2016. Vol. 75, No. 4. P. 813-823.
16. Dermoscopic Evolution of Pediatric Nevi / F.P. Cengiz, Y. Yilmaz, N. Emiroglu, N. Onsun // Ann Dermatol. 2019. Vol. 31, No. 5. P. 518524.
17. Huang J.M., Chikeka I., Hornyak TJ. Melanocytic Nevi and the Genetic and Epigenetic Control of Oncogene-Induced Senescence // Dermatologic Clinics. 2017. Vol. 35, No. 1. P. 85-93.
18. Campisi J., Fagagna d'Adda di F. Cellular senescence: when bad things happen to good cells // Nature Reviews Molecular Cell Biology. 2007. Vol. 8. P. 729-740.

