Современная медицинская помощь детям с воспалительными заболеваниями кишечника
СтатьиИ.М. Османов1, д-р мед. наук, профессор, главный врач, И.Н. Захарова2, д-р мед. наук, профессор, А.С. Кошурникова1, канд. мед. наук, Е.В. Скоробогатова1, канд. мед. наук, Д.К. Дмитриева2, аспирант
1 ГБУЗ «Детская городская клиническая больница им. З.А. Башляевой Департамента здравоохранения г. Москвы»
2 ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России, г. Москва
Резюме. Воспалительные заболевания кишечника представляют собой хронические заболевания желудочно-кишечного тракта, характеризующиеся эпизодами болей в животе, диареей, появлением крови в стуле, потерей веса, снижением темпов роста. Отмечается неуклонный стремительный рост заболеваемости ими во всем мире. Патогенез этих заболеваний остается неясным, однако высказываются предположения о зависимости от генетических факторов, факторов окружающей среды и нарушений иммунного ответа. В статье рассмотрены особенности лабораторной и инструментальной диагностики, подходы к традиционной терапии. Обсуждаются возможности введения биологической терапии в клиническую практику педиатрических отделений детской многопрофильной скоропомощной больницы.
Ключевые слова: воспалительные заболевания кишечника, Болезнь Крона, язвенный колит, диета, биологическая терапия, Пикопреп®
Summary. Inflammatory bowel diseases are chronic diseases of the gastrointestinal tract characterized by episodes of abdominal pain, diarrhea, blood in the stool, weight loss, and decreased growth rate. There has been a persistent, rapid increase in the morbidity of inflammatory bowel diseases worldwide. The pathogenesis of inflammatory bowel diseases remains unclear, but it has been suggested that it depends on genetic factors, environmental factors and immune response disorders. The article discusses the specifics of laboratory and instrumental diagnostics, approaches to conventional therapy. The possibilities of introducing biological therapy into the clinical practice of pediatric departments of a pediatric multi-profile urgent treatment hospital are discussed.
Keywords: inflammatory bowel disease, Crohn's disease, ulcerative colitis, diet, biological therapy, Picoprep®
Введение
Воспалительные заболевания кишечника (ВЗК) - это хронические иммуновоспалительные заболевания желудочно-кишечного тракта (ЖКТ), для которых характерны эпизоды болей в животе, диарея, появление крови в стуле, потеря веса и продукция цитокинов, протеолитических ферментов и свободных радикалов, которые вызывают воспаление и изъязвление слизистой оболочки [1]. К ВЗК в настоящее время относят болезнь Крона и язвенный колит.
Заболеваемость ВЗК и их распространенность неуклонно растут по всему миру - около 30% случаев диагностируются в возрасте до 20 лет [2]. Данные эпидемиологического исследования на территории России свидетельствуют о ежегодном приросте заболеваемости (5-20 случаев на 100 тыс. населения), и этот показатель продолжает увеличиваться. Отмечен рост заболеваемости примерно в 6 раз за последние 10 лет [3], однако в целом распространенность ВЗК по России достоверно неизвестна [4].
ВЗК, начавшееся в детстве, имеет более тяжелое течение и более высокую активность, нежели заболевание, начавшееся в старшем возрасте. При впервые выявленном педиатрическом ВЗК среднее время от старта заболевания до постановки диагноза составляет 11 мес по данным Европейского сообщества [2, 5]. Однако согласно данным Московского клинического научного центра им. А.С. Логинова в России эти цифры отличаются - в среднем для постановки диагноза «язвенный колит» требуется 8 мес, для постановки диагноза «болезнь Крона» - 1,5 года от момента появления первых симптомов.
Статистически подтвержден рост заболеваемости ВЗК в детской популяции на территории России. По данным Детской городской клинической больницы им. З.А. Башляевой, отмечен неуклонный и резкий подъем болеваемости (табл. 1). Так, если в 2017 г. диагноз «болезнь Крона» был поставлен 25 детям, а диагноз «язвенный колит» - 17 детям, то в 2021 г. - уже 87 и 188 детям соответственно.
Таблица 1.
Частота воспалительных заболеваний кишечника у детей младше 18 лет, абс.
| Год | Болезнь Крона | Язвенный колит |
| 2017 | 25 | 17 |
| 2018 | 35 | 20 |
| 2019 | 57 | 57 |
| 2020 | 40 | 98 |
| 2021 | 87 | 188 |
Несмотря на то, что истинная причина возникновения ВЗК остается неизвестной, в последние годы был достигнут значительный прогресс в изучении патогенеза данного заболевания. Получены доказательства того, что патогенез ВЗК может быть связан с генетической предрасположенностью пациента, а также с изменениями кишечной микробиоты, факторами окружающей среды, особенностями вскармливания и развития на 1-м году жизни и иммунными аномалиями [6].
Патогенез
ВЗК - иммуноопосредованное заболевание. Согласно известным данным, основой ВЗК является нарушение защитных механизмов интестинального барьера, которое происходит в результате взаимодействия между генетическими факторами, факторами окружающей среды, нарушения иммунного ответа в слизистой оболочке кишки [3]. На настоящий момент считается, что триггером хронического воспаления является дисрегуляция иммунного ответа на симбиотические кишечные бактерии из-за лежащей в основе генетической предрасположенности [2].
Болезнь крона и язвенный колит
Болезнь Крона - хроническое, часто рецидивирующее заболевание ЖКТ неясной этиологии. Данное заболевание характеризуется трансмуральным и/или сегментарным воспалением стенок тонкой и/или толстой кишки (или всего ЖКТ). Отмечается частое развитие внекишечных осложнений. При болезни Крона может поражаться любая часть ЖКТ - от полости рта до ануса [7]. Самые частые жалобы при болезни Крона - потеря веса и аппетита, эпизодическая лихорадка, диарея, эпизоды интенсивных болей в животе.
Язвенный колит - хроническое заболевание ЖКТ, поражающее непосредственно толстую кишку с непрерывным распространением поражения в проксимальном направлении от прямой кишки. Самыми частыми жалобами при язвенном колите являются кал с примесью крови (90%), схваткообразные боли в животе (тенезмы), неотложные позывы к дефекации [8] (см. табл. 2).
Таблица 2.
Основные дифференциально-диагностические критерии при воспалительных заболеваниях кишечника у детей [9]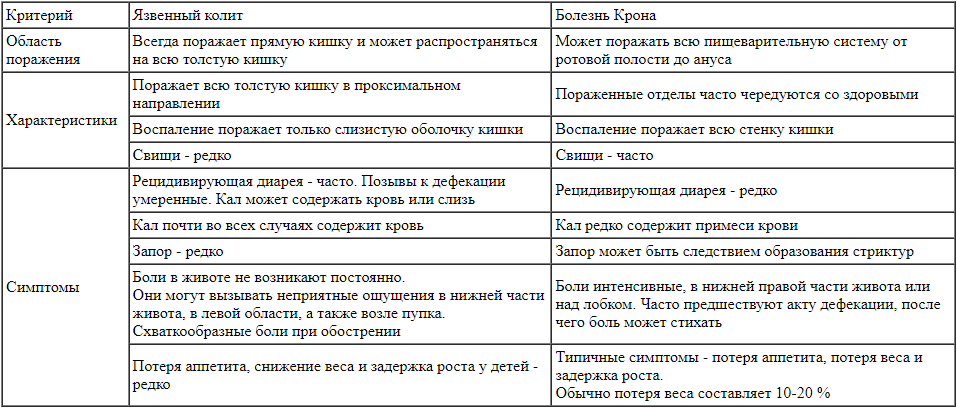 Алгоритм диагностики воспалительных заболеваний кишечника в центре компетенции по их лечению
Алгоритм диагностики воспалительных заболеваний кишечника в центре компетенции по их лечению
Детская городская клиническая больница им. З.А. Башляевой - один из крупнейших многопрофильных больничных комплексов и стационаров. Коечный фонд составляет 830 коек [10]. Диагностическое обследование и лечение детей с ВЗК проводятся в отделении педиатрии и гастроэнтерологическом отделении (см. рисунок). Общий коечный фонд отделений насчитывает более 80 мест для детей с такими заболеваниями, как целиакия, болезнь Крона, язвенный колит, язва желудка и двенадцатиперстной кишки, аномалии развития ЖКТ. На базе отделений работает 8 докторов, консультируют маленьких пациентов отделения также доценты и профессора кафедры педиатрии им. акад. Г.Н. Сперанского Российской медицинской академии непрерывного профессионального образования.
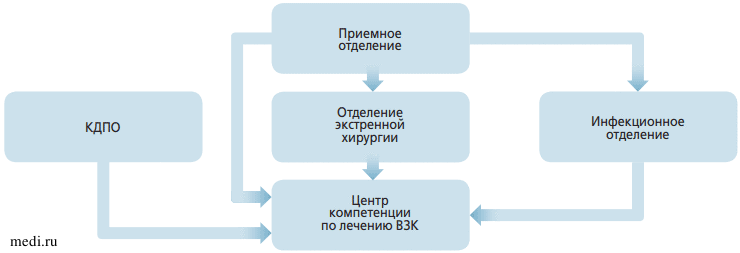 Маршрутизация пациентов с воспалительными заболеваниями кишечника при поступлении в стационар
Маршрутизация пациентов с воспалительными заболеваниями кишечника при поступлении в стационарПри поступлении ребенка с подозрением на ВЗК на базе отделений проводится комплексное лабораторно-инструментальное обследование согласно клиническим рекомендациям при подозрении на диагноз «болезнь Крона» и «язвенный колит». Детям в обязательном порядке проводятся лабораторные исследования: общий анализ крови, мочи, кала, биохимический анализ крови, диагностика кишечных инфекций, определение уровня антител к тканевой трансглутаминазе (для исключения целиакии), оценка иммунного статуса, аллергопанели, исследование на наличие токсинов А и В Clostridioides difficile, исключение паразитарных инфекций, определение уровня аутоантител к Saccharomyces cerevisiae (ASCA). Стоит отметить, что наличие ASCA свидетельствует в пользу диагноза «болезнь Крона» и является маркером неблагоприятного фенотипа, однако отсутствие ASCA не исключает этот диагноз [11]. Также значимым маркером нейтрофильного кишечного воспаления для диагностики ВЗК является уровень фекального кальпротектина. При ВЗК количество фекального кальпротектина пропорционально количеству нейтрофилов, мигрирующих из стенки воспаленного кишечника в слизистую оболочку. Так как концентрация фекального кальпротектина остается стабильной, он считается удобным, высокочувствительным неинвазивным маркером воспаления, для определения которого достаточно только порции кала после естественной дефекации. Определение уровня фекального кальпротектина успешно используется в диагностике, оценке эффективности лечения, прогнозировании рецидивов и наблюдении за состоянием больных в стадии ремиссии [12]. Референтные значения фекального кальпротектина различаются в зависимости от возраста. У пациентов в возрасте до 1 года нормальный уровень фекального кальпротектина составляет <500 мкг/г, в возрасте 1-4 лет <150 мкг/г, 4-65 лет <80 мкг/г, старше 65 лет <100 мкг/г.
С целью уточнения диагноза по результатам лабораторных исследования проводится также следующая инструментальная диагностика: ультразвуковое исследование органов брюшной полости, кишечника, эзофагогастродуоденоскопия с биопсией, видеоколоноскопия с биопсией, в некоторых случаях - видеокапсульная эндоскопия для оценки уровня поражения тонкой кишки.
Для болезни Крона и язвенного колита характерна разная клиническая, эндоскопическая и гистологическая картина, поэтому особую важность для диагностики и установки диагноза приобретает возможность забора и описания биоптатов. Для гистологического исследования при подозрении на болезнь Крона требуется не менее 2 биоптатов подвздошной кишки и не менее 5 биоптатов толстой кишки, включая прямую. Для морфологической картины болезни Крона характерна сегментарность поражения, фокальный и трансмуральный характер воспаления, активное воспаление в тонкой кишке и верхних отделах ЖКТ [13]. В случае подозрения на язвенный колит забирается не менее 4 биоптатов толстой кишки, а также слизистой оболочки подвздошной кишки. Морфологическая картина язвенного колита характеризуется деформацией крипт, изменением поверхности слизистой оболочки, инфильтрацией собственной пластинки слизистой оболочки, а также уменьшением степени воспалительной инфильтрации по мере удаления от прямой кишки [14].
Видеоколоноскопия
Видеоколоноскопия является обязательным исследованием для детей с подозрением на ВЗК, это важный диагностический метод. Она проводится с использованием гибкого эндоскопа для оценки поверхности слизистой оболочки толстой кишки и терминальной части тонкой кишки, а также забора биоптатов для гистологического исследования. До 18 лет колоноскопия всегда выполняется с обязательным анестезиологическим пособием. Размер эндоскопа определяется до начала исследования в зависимости от возраста и веса ребенка. Во время эндоскопического исследования рекомендован полный осмотр толстой кишки и терминальной части тонкой кишки. Полный осмотр с биопсией осуществляется даже при визуальной норме для исключения микроколита.
Очевидна важность подготовки к этому исследованию - очищения кишечника от каловых масс. Заведующая эндоскопическим отделением А.С. Кошурникова разработала подготовительную диету (табл. 3) с учетом необходимости исключения из рациона питания некоторых продуктов, вызывающих вздутие кишечника и обильный стул. Подготовительная диета назначается в отделении за три дня до плановой даты проведения исследования. За сутки для более качественного очищения кишечника и подготовки к исследованию пациенту назначается более строгая диета: белковый завтрак (яйцо + белый хлеб), далее в течение дня исключительно нежирные бульоны и любые прозрачные жидкости.
Таблица 3.
Диета для подготовки к колоноскопии
| Запрещенные продукты | Разрешенные продукты |
| Свежие овощи (свекла, морковь, белокочанная капуста, репа, редька, редис, лук, чеснок, кабачок, баклажан) | Ненаваристые прозрачные бульоны |
| Зелень (укроп, петрушка, щавель, шпинат) | Все прозрачные негазированные жидкости |
| Каши (гречневая, перловая, пшенная, овсяная) | Нежирная отварная говядина, птица, рыба |
| Бобовые (чечевица, фасоль, горох, бобы) | Отварные овощи (картошка) |
| Фрукты (абрикосы, персики, яблоки, финики, апельсины, мандарины, виноград, киви, изюм) | Кисломолочные продукты без наполнителей, ягод |
| Орехи, ягоды | Белый хлеб из муки грубого помола или несдобное печенье без семян, орехов, баранки без мака, простые крекеры |
| Черный хлеб, зерновой хлеб |
Вермишель, рис в небольшом количестве |
| Молоко, газированные напитки, квас, непрозрачные жидкости | |
|
Шлаковая пища включает в себя те продукты, которые вызывают вздутие кишечника и объемный стул. Именно их необходимо исключать за 2-3 дня до обследования |
|
Ввиду необходимости полного очищения кишечника перед проведением исследования назначается также медикаментозная подготовка слабительными средствами. Одним из наиболее эффективных препаратов для подготовки кишечника к эндоскопическому исследованию является слабительный препарат Пикопреп®. В состав препарата входит пикосульфат натрия моногидрат 10,0 мг, магния оксид 3,5 мг, лимонная кислота безводная 12,0 г. К преимуществам данного препарата при использовании в детской практике относится то, что это единственный препарат, разрешенный для подготовки кишечника перед эндоскопическими или рентгенологическими исследованиями и хирургическими мероприятиями у детей с 1 года жизни. Пикопреп® особенно удобен для использования в детской практике: требуется всего 300 мл приятного на вкус раствора, что обусловливает существенно лучшую переносимость препарата. Благодаря комбинации осмотического и стимулирующего действия препарат дает нужный результат - эффективное и щадящее промывание кишечника. По опыту педиатров Детской городской клинической больницы им. З.А. Башляевой, Пикопреп® хорошо переносится детьми, практически не имеет побочных эффектов во время и после приема, обеспечивает эффективное очищение кишечника при подготовке к эндоскопическому исследованию. Препарат удобно дозировать в зависимости от возраста ребенка (табл. 4).
Таблица 4.
Медикаментозная подготовка к колоноскопии с использованием препарата Пикопреп®
| Дети 1-2 лет: 1- я доза (16:00-18:00): 1 полная мерная ложка. 2- я доза (22:00-00:00): 1 полная мерная ложка |
Дети 9-18 лет: |
| Дети 2-4 лет: 1- я доза (16:00-18:00): 2 полные мерные ложки. 2- я доза (22:00-00:00): 2 полные мерные ложки |
|
| Дети 4-9 лет: 1- я доза (16:00-18:00): 1 саше. 2- я доза (22:00-00:00): 2 полные мерные ложки |
|
| На фоне приема препарата обязательным является прием достаточного количества жидкости, так как Пикопреп® обладает значительным осмотическим действием |
Является допустимой подготовка детей до 2 лет, а также детей с индивидуальной непереносимостью препарата Пикопреп® с помощью очистительных клизм. Данный метод имеет ограниченную эффективность. К недостаткам метода подготовки с помощью очистительных клизм можно отнести вероятность дополнительного травмирования наконечником клизмы при наличии анальных трещин. Также многие дети в силу юного возраста плохо удерживают очистительные клизмы, что обусловливает снижение эффективности данного метода. При подготовке к исследованию с помощью очистительных клизм манипуляции осуществляются накануне исследования в 20:00 и 21:00, а также в день исследования в 6:00 и 7:00. Очистительные клизмы проводятся с использованием физиологического раствора комнатной температуры для достижения дополнительного осмотического эффекта. Объем очистительной клизмы различается в зависимости от возраста и веса ребенка. Объем разовой клизмы у детей до 6 мес жизни - 15 мл на кг массы тела, от 6 мес жизни до 1 года - 20 мл на кг массы тела, старше 1 года - 30 мл на кг массы тела. Манипуляции повторяют до получения чистых промывных вод.
С 2019 г. эндоскопическое отделение Детской городской клинической больницы им. З.А. Башляевой полностью оснащено новыми эндоскопами и процессорами японских производителей OLUMPUS, FUJINON, PENTAX. Благодаря наличию эндоскопов различного диаметра для разных возрастных категорий становится возможным проведение эндоскопических исследований даже у новорожденных детей. На базе эндоскопического отделения работают 3 опытных врача-эндоскописта высшей категории. Также в список выполняемых на базе отделения инструментальных исследований с 2020 г. входит видеокапсульная эндоскопия - единственный на настоящий момент метод, позволяющий получить высококачественные изображения слизистой оболочки тонкой кишки, недоступной для эндоскопа. Данное исследование проводится у пациентов с подозрением на воспалительные заболевания тонкой кишки, целиакию и другие нарушения кишечного всасывания, для выявления полипов тонкой кишки у детей с семейным полипозом, сосудистых мальформаций, а также для верификации источника кровотечения у детей с анемией неясного генеза. К преимуществам данного исследования относится длительное время работы (11-12 ч), минимальный (10,8 х 24,5 мм) размер капсулы (дети не испытывают затруднений с проглатыванием), высокая скорость съемки (3 кадра в минуту), широкое поле обзора (170°), позволяющее получить четкую цветную картину состояния слизистой оболочки тонкой кишки.
Комплексная терапия при воспалительных заболеваниях кишечника
Первым шагом в лечении ВЗК является поэтапное назначение медикаментозного лечения [9]. После подтверждения диагноза на основании анамнеза заболевания, физикального обследования, лабораторно-инструментальных исследований, результатов видеоколоноскопии и морфологического исследования определяется тактика лечения с учетом возраста, сопутствующих заболеваний, симптомов, локализации и степени воспаления [7]. Целью медикаментозной терапии является быстрое достижение бесстероидной ремиссии заболевания, профилактика осложнений, предотвращение операций и улучшение качества жизни пациента [13, 14]. Схемы лечения при язвенном колите и болезни Крона отличаются.
Болезнь Крона. Выбор терапии болезни Крона всегда проводится с учетом факторов риска неблагоприятного течения [15], а также в соответствии с локализацией, распространенностью и тяжестью заболевания. В качестве терапии первой линии рекомендуется полное энтеральное питание в течение 6-8 нед [13]. На основе опыта лечения взрослых пациентов с ВЗК маленьким пациентам также назначается глюкокортикостероидная терапия продолжительностью до 12 нед. Согласно клиническим рекомендациям, в обычной клинической практике применяется будесонид или преднизолон в возрастно-весовой дозировке в виде препаратов для перорального приема либо клизм. Для снижения риска остеопороза/остеопении во время лечения глюкокортикостероидными препаратами также рекомендовано параллельное назначение препаратов кальция и витамина D [16]. Детям, получающим терапию глюкокортикостероидами, для поддержания ремиссии рекомендовано назначение тиопуринов [15]. При неэффективности тиопуринов может назначаться метотрексат, однако при применении данного препарата отмечен широкий спектр побочных реакций [17]. Пациентам с неотягощенным течением заболевания могут быть рекомендованы препараты 5-аминосалициловой кислоты (5-АСК) - сульфасалазин или месалазин в гранулах [18]. Доза 5-АСК у детей с болезнью Крона составляет 50-80 мг/кг/сут (до 4 г в сутки) [13]. Высокую эффективность в лечении детей демонстрирует препарат месалазин, также используемый в терапии пациентов с язвенным колитом. Отдельно стоит отметить, что, в отличие от других препаратов группы 5-АСК, месалазин может применяться при локализации воспаления в тонкой кишке за счет гранулизации таблеток в начальных отделах пищеварительного тракта, благодаря чему достигается лучшая биодоступность в области воспаленных отделов тонкой кишки.
Язвенный колит. Для назначения медикаментозного лечения детям с язвенным колитом требуется определить тяжесть атаки, уровень и протяженность поражения толстой кишки, оценить наличие внекишечных проявлений и риск развития осложнений язвенного колита [14]. Стоит учитывать, что полное излечение пациентов с язвенным колитом может быть достигнуто только путем тотальной абдоминальной колэктомии, поэтому после достижения ремиссии неоперированный пациент должен находиться на постоянной противорецидивной терапии. При язвенном колите, в отличие от болезни Крона, не рекомендуется полное энтеральное питание при возможности употреблять обычную пищу дробно, в режиме, щадящем слизистую оболочку кишечника [19]. В качестве терапии первой линии при язвенном колите рекомендовано пероральное назначение препаратов 5-АСК. Согласно клиническим рекомендациям, пероральный месалазин назначается в дозировке от 60 до 80 мг/кг/сут (не более 4,8 г/сут) в 2 приема, и при хорошей переносимости терапия препаратами 5-АСК может длиться неограниченно долго [14]. Продемонстрирована эффективность не только перорального приема, но и ректального применения месалазина у детей с язвенным колитом. Опыт врачей-педиатров из педиатрических отделений Детской городской клинической больницы им. З.А. Башляевой показывает, что препарат месалазин обладает высокой эффективностью, хорошей переносимостью, быстрым ответом при начале терапии, эффективным поддержанием ремиссии. Кроме препаратов группы 5-АСК для терапии язвенного колита могут применяться системные кортикостероиды (для индукции ремиссии, но не для поддержания) [14]. В случае непереносимости 5-АСК могут использоваться тиопурины, эффективность которых составляет около 60% в поддержании ремиссии язвенного колита [20]. Обсуждается возможность сочетанного применения препаратов 5-АСК и тиопуринов для увеличения эффективности лечения и ускорения наступления ремиссии у педиатрических пациентов.
Биологическая терапия. Опыт нашей работы показывает, что число детей с ВЗК растет, также отмечается и увеличение числа детей, не отвечающих на традиционную терапию с использованием препаратов 5-АСК, глюкокортикостероидов и иммуносупрессоров. У таких детей с болезнью Крона и язвенным колитом мы используем биологические препараты (инфликсимаб). Инфликсимаб является препаратом из группы антител к фактору некроза опухолей с доказанной эффективностью для индукции и поддержания ремиссии у детей с ВЗК [21, 22]. Для индукции ремиссии при болезни Крона препарат назначается в дозе 5 мг/кг, 3 дозы в течение 6 нед (недели 0-2-6) с последующей поддерживающей терапией с введением препарата в дозе 5 мг/кг каждые 8 нед [13]. При язвенном колите применяется такая же схема лечения с использованием препарата инфликсимаб [14]. Биологическая терапия характеризуется высокой эффективностью, быстрым наступлением улучшения и хорошей переносимостью у детей.
Хирургическое лечение. При развитии кишечных осложнений болезни Крона или язвенного колита может быть рекомендовано экстренное хирургическое вмешательство.
Заключение
Современные возможности позволяют с высокой эффективностью оказывать медицинскую помощь детям с ВЗК, что существенно улучшает прогноз заболевания, особенно в плане инвалидизирующих состояний.
Литература
1. Szigethy E.,McLafferty L., Goyal A. Inflammatory bowel disease // Child and Adolescent Psychiatric Clinics of North America. 2010. Vol. 19, No. 2. P 301-318.
2. Oliveira S.B., Monteiro I.M. Diagnosis and management of inflammatory bowel disease in children // The BMJ. 2017. Vol. 357.
3. Эпидемиология воспалительных заболеваний кишечника. Современное состояние проблемы (обзор литературы) / О.В. Князев [и др.] // Доказательная гастроэнтерология. 2020. Т. 9, № 2. С. 66-73.
4. Эпидемиология хронических воспалительных заболеваний кишечника. Вчера, сегодня, завтра / О.В. Князев [и др.] // Экспериментальная и клиническая гастроэнтерология. 2017. № 3 (139).
5. Sawczenko A., Sandhu B.K. Presenting features of inflammatory bowel disease in Great Britain and Ireland // Archives of Disease in Childhood. 2003. Vol. 88, No. 11. P. 995-1000.
6. New mediators ofimmunity and inflammation in inflammatory bowel disease / G. Monteleone, D. Fina, R. Caruso, F Pallone // Current Opinion in Gastroenterology. 2006. Vol. 22, No. 4. P 361-364.
7. Veauthier B., Hornecker J.R. Crohn's Disease: Diagnosis and Management // American Family Physician. 2018. Vol. 98, No. 11. P. 661-669.
8. Ulcerative colitis-diagnostic and therapeutic algorithms / T. Kucharzik, S. Koletzko, K. Kannengiesser, A. Dignass // Deutsches Arzteblatt International. 2020. Vol. 117, No. 33-34. P 564-574.
9. Seyedian S.S., Nokhostin F., Malamir M.D. A review of the diagnosis, prevention, and treatment methods of inflammatory bowel disease // Journal of Medicine and Life. 2019. Vol. 12, No. 2. P 113-122.
10. Osmanov I.M., Mironova A.K. Development of paid medical services in Children’s Hospital by Bashlayeva Z.A. of Moscow’s Healthcare Department // Rossijskij vestnik perinatologii i pediatrii. 2017. Vol. 62, No. 6. P. 99-103.
11. Anti-Saccharomyces cerevisiae antibody in pediatric crohn's disease patients without mucosal healing is a useful marker of mucosal damage / M.J. Kim [et al.] // Gut Liver. 2021. Vol. 15, No. 5. P 763-770.
12. Rokkas T., Portincasa P., Koutroubakis I.E. Fecal calprotectin in assessing inflammatory bowel disease endoscopic activity: a diagnostic accuracy meta-analysis // Journal of Gastrointestinal and Liver Diseases. 2018. Vol. 27, No. 3. P. 299-306.
13. Министерство здравоохранения Российской Федерации, Союз педиатров России. Федеральные клинические рекомендации: болезнь Крона. М., 2020.
14. Министерство здравоохранения Российской Федерации, Союз педиатров России. Федеральные клинические рекомендации: язвенный колит. М., 2020.
15. The Medical Management of Paediatric Crohn’s Disease: an EC-CO-ESPGHAN Guideline Update / P.F. van Rheenen [et al.] // Journal of Crohn's and Colitis. 2020.
16. Inflammatory bowel disease in childhood and adolescence / J. Dabritz [et al.] // Deutsches Arzteblatt International. 2017. Vol. 114, No. 19. P 331-338.
17. Efficacy of methotrexate in pediatric Crohn's disease: a French multicenter study / S. Uhlen [et al.] // Inflammatory Bowel Disease. 2006. Vol. 12, No. 11. P 1053-1057.
18. Management of Pediatric Ulcerative Colitis: Joint ECCO and ESPGHAN Evidence-based Consensus Guidelines / D. Turner [et al.] // Journal of Pediatric Gastroenterology and Nutrition. 2012. Vol. 55. P 340-361.
19. Meta-analysis: the efficacy of azathioprine and mercaptopurine in ulcerative colitis / J.P. Gisbert [et al.] // Alimentary Pharmacology & Therapeutics. 2009. Vol. 30. P. 126-137.
20. Induction and maintenance infliximab therapy for the treatment of moderate-to-severe Crohn's disease in children / J. Hyams [et al.] // Gastroenterology. 2007. Vol. 132, No. 3. P 863-873.
21. Management of Paediatric Ulcerative Colitis, Part 1: Ambulatory Care-An Evidence-based Guideline From European Crohn's and Colitis Organization and European Society of Paediatric Gastroenterology, Hepatology and Nutrition / D. Turner [et al.] // Journal of Pediatric Gastroenterology and Nutrition. 2018. Vol. 67, No. 2. P 257-291.
22. Travis S.P., Dinesen L. Remission in trials of ulcerative colitis: what does it mean? // Practical Gastroenterology 2010. Vol. 30. P 17-20.
23. Growth after intestinal resection for Crohn's disease in children, adolescents, and young adults / T.A. Sentongo [et al.] // Inflammatory Bowel Disease. 2000. Vol. 6. P. 265-269.

