Биологическая терапия при воспалительных заболеваниях кишечника у детей. Опыт применения и неврологические нарушения
СтатьиОпубликовано в журнале:
Практика педиатра № 3, 2020
Э.И. Алиева, д-р мед. наук, заведующий 2 педиатрическим отделением, Детский клинический многопрофильный центр Московской области; О.А. Горячева, канд. мед. наук, Т.Ф. Мухина, Л.В. Глазунова, А.А. Метелина, ГБУЗ «Морозовская детская городская клиническая больница» Департамента здравоохранения г. Москвы
Ключевые слова: воспалительные заболевания кишечника, болезнь Крона, язвенный колит, биологическая терапия, инфликсимаб, адалимумаб, нейропатии
Keywords: inflammatory bowel diseases, Crohn's disease, ulcerative colitis, biological therapy, infliximab, adalimumab, neuropathies
Резюме. В статье раскрыты представления о термине «воспалительные заболевания кишечника», рассмотрены основные понятия и клинические проявления язвенного колита и болезни Крона, критерии диагностики и лечения, а также основные биологические препараты осложнения, связанные с их применением, в первую очередь неврологические. Представлены собственные результаты лечения детей биологическими препаратами.
Summary. The article reveals the concept of the term inflammatory bowel diseases, gives the basic concepts and clinical manifestations of ulcerative colitis and Crohn's disease, the criteria for diagnosis and treatment. The main biological drugs and their side effects and primarily neurological complications are discussed. We present our own data on the treatment of children with biological medicines.
Термин «воспалительные заболевания кишечника» (ВЗК) объединяет два хронических заболевания, протекающих с поражением желудочно-кишечного тракта (ЖКТ): язвенный колит и болезнь Крона.
Причины возникновения ВЗК до настоящего времени полностью не изучены. Попытки связать развитие заболевания с каким-либо одним причинным фактором, например, бактериальным или вирусным поражением, генетической предрасположенностью, аллергической или стрессовой реакцией, оказались безуспешными.
Частота язвенного колита в России составляет 20 случаев на 100 тыс. жителей (из них около 10% составляют дети), а болезни Крона – 3,5 случая на 100 тыс. (20-25% – дети). Реальная частота ВЗК намного выше, так как диагностика этих заболеваний представляет определенные сложности: у 35% детей поражается не только ЖКТ, но и другие органы (суставы, кожа, глаза, печень и др.), и внекишечные проявления могут преобладать среди симптомов болезни. Большинство детей с ВЗК – это подростки (средний возраст 10-12 лет). Реже заболевание встречается у детей младше 7 лет, а случаи заболевания детей до 1 года единичны.
Особенности течения ВЗК у детей:
- заболевание начинается с тотального колита в 2 раза чаще, чем у взрослых (60-80% случаев) [1];
- чаще наблюдается стероидорезистентность и стероидозависимость (до 45% пациентов) [2];
- задержка роста и полового созревания имеет место у 5-10% детей на момент диагностики [3];
- риск колэктомии в 2 раза выше, чем у взрослых (30-40% в течение 10 лет) [1-5];
- ВЗК оказывает большое влияние на качество жизни, образование, социальную адаптацию и психосексуальное развитие [6].
Язвенный колит (ЯК) – хроническое рецидивирующее воспалительное заболевание толстой кишки с распространением поражения от прямой кишки в проксимальном направлении.
Определение степени активности воспалительного процесса и его локализации в первую очередь необходимо для выбора оптимальной схемы лечения язвенного колита (ЯК). По данным научной литературы, при ЯК воспалительный процесс в 54% случаев локализуется в прямой и сигмовидной кишке, в 28% отмечается левостороннее поражение толстой кишки, у 18% больных встречается панколит. У детей раннего возраста (до 3 лет) преимущественно поражаются правосторонние отделы толстой кишки.
Степень активности ЯК определяется по клинической картине и лабораторным показателям. Наиболее яркие клинические проявления – диарея, наличие крови в стуле, интенсивные боли в животе, потеря массы тела, повышение температуры. Лабораторные признаки ЯК включают изменение уровня гемоглобина, альбумина, повышение скорости оседания эритроцитов. В настоящее время выделяют 3 степени активности ЯК: легкую, среднюю и тяжелую (табл. 1) [7].
Таблица 1. Степени активности неспецифического язвенного колита у детей
| Показатели | Степени активности | ||
| Легкая | Средняя | Тяжелая | |
| Частота стула | <6 раз в сутки | 6-10 раз в сутки | >10 раз в сутки |
| Кровь в стуле | Редко | Периодически | Постоянно |
| Выраженность болей в животе | Легкая | Средняя | Высокая |
| Потеря массы тела | Нет | <1 кг | >1 кг |
| Температура | Нет | Нет | Выше 37,5°С |
| Гемоглобин | Норма | >90 г/л | <90 г/л |
| Скорость оседания эритроцитов | Норма | <30 мм/ч | > 30 мм/ч |
| Альбумин | Норма | >30 г/л | <30 г/л |
Симптомы ЯК:
- хроническая (≥4 нед) или повторяющаяся (≥2 эпизодов в течение 6 мес) диарея;
- боли в животе, тенезмы;
- примесь крови в стуле;
- внекишечные симптомы (поражение кожи, слизистых оболочек, суставов, глаз, первичный склерозирующий холангит и др.);
- задержка роста и/или пубертатного развития;
- общая слабость;
- потеря массы тела;
- лихорадка.
Клиническая симптоматика может существенно различаться в зависимости от объема и локализации поражения.
при проктите, проктосигмоидите:
- стул ежедневный 1-2 раза в день, может быть нормальным, оформленным или спастического характера, кровь располагается на каловых массах в виде ректального «плевка» или мазка, учащение ночных дефекаций, частые тенезмы;
- боли в животе локализуются в левой половине живота, предшествуют акту дефекации;
- дефицит массы тела развивается редко.
При левостороннем колите, тотальном колите:
- стул учащенный, до 20-50 раз в сутки, примесь крови в большом количестве, кровь перемешана с каловыми массами;
- боли в животе локализуются по всему животу, предшествуют акту дефекации;
- ночные позывы;
- дефицит массы тела.
Консервативное лечение ЯК у детей включает:
- диетотерапию;
- базисную терапию препаратами 5-аминосалициловой кислоты и/или глюкокортикоидами (системного и местного действия);
- антибактериальную терапию;
- применение цитостатиков, иммунодепрессантов;
- использование иммуномодуляторов;
- симптоматическую («сопровождающую») терапию;
- биологическая терапия.
Лечение ЯК у детей должно быть комплексным, обязательно с тщательным соблюдением режима дня и питания [8].
Болезнь Крона (БК) – хроническое заболевание, для которого характерно неспецифическое гранулематозное трансмуральное воспаление с сегментарным поражением любого отдела ЖКТ и возможным формированием стеноза пораженных участков, свищей, стриктур.
Симптомы БК со стороны ЖКТ:
- эпизоды диареи с ночными пробуждениями (80% пациентов);
- боль в животе различной интенсивности (при вовлечении тонкой кишки и/или при развитии стеноза);
- потеря аппетита;
- поражение перианальной области (анальная трещина, парапроктит);
- наружные свищи;
- кишечная непроходимость;
- пальпируемый абдоминальный инфильтрат;
- кровь в стуле (у 30% пациентов при поражении толстой кишки);
- изменение общего состояния: дефицит массы тела, похудение (у 50% пациентов при поражении тонкой кишки или как результат анорексии), задержка роста, анемия, лихорадка.
Аутоиммунные проявления, связанные с активностью заболевания:
- артропатии (артралгии, артриты);
- узловатая эритема;
- гангренозная пиодермия;
- афтозный стоматит;
- поражения глаз (увеит, ирит, иридоциклит, эписклерит);
Аутоиммунные проявленя БК, не связанные с активностью заболевания:
- первичный склерозирующий холангит, перихолангит;
- анкилозирующий спондилоартрит, сакроилеит;
- серонегативный ревматоидный артрит;
- псориаз.
Для лечения БК у детей в зависимости от тяжести и протяженности процесса используют следующие группы препаратов:
- биологические препараты;
- иммуносупрессоры;
- глюкокортикостероиды;
- заместительное энтеральное питание;
- 5-аминосалицилаты.
Современная медицина не может полностью излечить от ВЗК. Целью лечения является достижение стойкой ремиссии (исчезновения внешних проявлений заболевания, уменьшения выраженности в стенке кишечника, предотвращение обострений).
Несмотря на адекватно подобранную терапию, у 1/3 пациентов с ВЗК внекишечные проявления, а у 3% – неврологические проблемы, что тоже можно расценить как внекишечные проявления ВЗК. В настоящее время публикации, посвященные изучению связи между биологической терапией ВЗК и развитием неврологической патологии на фоне приема факторов некроза опухоли (ФНО), в российской периодике отсутствуют.
Ингибиторы ФНО были впервые использованы в 1996 г., иностранные исследователи сообщили о повышенном риске развития патологии центральной нервной системы (ЦНС) (новое начало или обострение демиелинизирующего заболевания, в том числе неврита зрительного нерва и рассеянного склероза). Клиническая значимость таких исследований минимальна, так как частота неврологических осложнений составляет менее 1 случая на 1000 пациентов в течение лечения.
В различных странах мира проведены исследования частоты неврологических нарушений при ВЗК (табл. 2).
Таблица 2. Клинические исследования неврологических нарушений при ВЗК
| Год | Страна | Число пациентов в исследовании | Число случаев заболеваний | Число пациентов с невроло- гическими нарушениями |
Возраст, лет | Число пациентов разного пола с невроло- гическими нарушениями |
Частота других внекишечных проявлений, % | Число случаев невроло- гических нарушений, связанных с воспа- лительными заболева- ниями кишечника |
Число случаев невроло- гических нарушений |
| 1995 | Израиль | 638 | 377 БК, 261 ЯК |
10 БК, 9 ЯК |
11-71 | 11 муж., 8 жен. |
50 | 2 (10%) | 19 (3%) |
| 1997 | США | 253 | 253 БК | 4 | Н/д | Н/д | Н/д | 5 (6%) | 33,2% |
| 2008 | Бразилия | 82 | 31 БК, 51 ЯК |
16 БК, 23 ЯК |
43 БК, 51 ЯК |
15 муж., 24 жен. |
Н/д | Н/д | Нейропатии: 51,6% БК, 45,1% ЯК Головные боли: 54,8% БК, 57% ЯК |
| 2009 | Тунис | 102 | 88 БК, 14 ЯК |
6 ЯК, 3 БК |
22-64 | 2 муж., 7 жен. |
33 | 29% | 8,8% |
| 2011 | Испания | 84 | Н/д* | 13 ЯК, 12 БК |
17-74 | 12муж., 13 жен. |
4 | 10 (40%) | 30% |
| 2012 | США | 173 | 102 БК, 71 ЯК |
67 | Н/д | Н/д | Н/д | Н/д | 38,7% |
| 2013 | США | 772 | 342 БК, 430 ЯК |
9 пациентов, 12 случаев 6 ЯК, 3 БК |
21-83 | 4муж., 5 жен. |
Н/д | 8 | на 100 тыс. в год |
| 2013 | Греция | 45 | 30 БК, 15 ЯК |
0 | Н/д | Н/д | Н/д | Н/д | Не отмечено |
Примечание: БК – болезнь Крона; н/д – нет данных; ЯК – язвенный колит.
У детей чаще всего используют следующие препараты генно-инженерной биологической терапии:
- Инфликсимаб – химерные моноклональные антитела к ФНО-α, состоящие из непосредственно связывающегося с ФНО-α мышиного компонента и человеческого IgG.
- Адалимумаб – человеческие рекомбинантные моноклональные антитела к ФНО-α (см. рисунок).
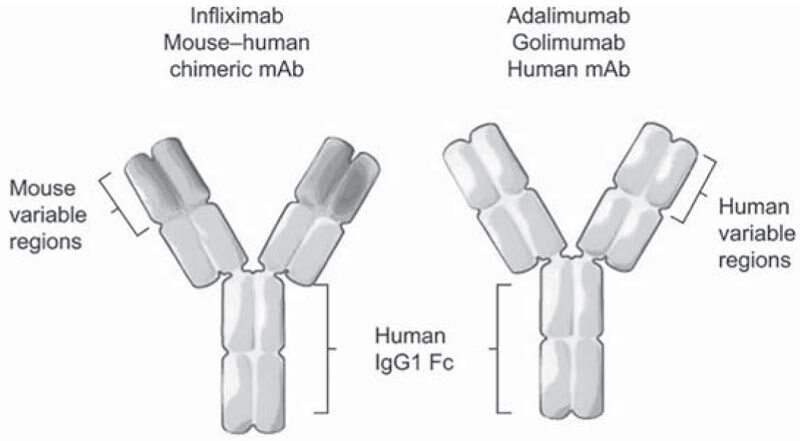 Рис. 1. Строение молекул анти-ФНО
Рис. 1. Строение молекул анти-ФНО
Использование инфликсимаба и адалимумаба приводит к развитию полинейропатии (42%), демиелинизации (17,2%), оптическому (17,4%) и другим невритам (7,8%). В недавних исследованиях продемонстрировано развитие обратимого синдрома энцефалопатии у детей с ВЗК при лечении инфликсимабом.
Несколько гипотез были предложены в попытке объяснить взаимосвязь между лечением ингибиторами ФНО и поражением ЦНС, но они не считаются полностью удовлетворительными. Некоторые авторы предполагают, что ингибиторы ФНО-α могут усиливать различные функции иммунной системы, которая, как известно, активирует демиелинизирующие процессы [9].
Механизм влияния ингибиторов ФНО на развитие аневризм головного мозга, заключается в том, что воспаление в стенке аневризмы, вероятно, контролируется относительным балансом про- и противовоспалительных цитокинов, некоторые из провоспалительных цитокинов включают интерлейкин 1β (ИЛ-1β), ИЛ-6, ИЛ-8, ИЛ-18, интерферон-гамма (ИФН-γ) и ФНО-α, преимущественно секретируются макрофагами и в меньшей степени лимфоцитами. Эти цитокины могут усилить системные воспалительные процессы, повышая регуляцию белков острой фазы и проницаемость гематоэнцефалического барьера (ГЭБ). Несколько групп исследователей проанализировали цитокиновые мРНК и экспрессию белков в клетках внутричерепной аневризмы, и теперь очевидно, что многие цитокины содержатся там в изобилии, в том числе ИЛ-1β, ИЛ-6, ФНО-α, а также хемокины и ИЛ-8.
Результаты исследований предполагают, что при воспалительных болезненных состояниях провоспалительные цитокины связывают сосудистую систему и ФНО-α с риском роста внутричерепной аневризмы в последовательности, напоминающей электрическую цепь.
Дефицит ИЛ-10 в обычной аневризме предполагает, что противовоспалительные цитокины не включены или подавлены. Доказано, что ФНО-α играет существенную роль в разрыве стенок аневризмы, его выраженная активность также может быть связана с ростом церебральных аневризм.
Поскольку ФНО-α оказывает как защитное, так и отрицательное воздействие на клетки при определенных условиях, мы предполагаем, что порог активности ФНО-α является важным фактором в патогенезе роста аневризм и их разрыва. Изначально ФНО-α приводит к активации эндотелия, что способствует формированию аневризмы и стимулирует ее рост. Таким образом, необходимо ингибирование ФНО-α с помощью ФНО-α-специфических антител и антагонистов, а также растворимых TNFR1 и TNFR2 (sTNFRl и sTNFR2). Такие работы широко ведутся на мышах в настоящее время.
Следует помнить, что анти-ФНО-α-агенты могут вызвать васкулитные нейропатии в любое время во время лечения, которые следует отличать от неврологических осложнений основного заболевания. Соответствующая неврологическая терапия должна быть начата сразу и продолжаться достаточно длительное время. Полное прекращение анти-ФНО-α-терапии не всегда показано и используется только при прогрессирующей нейропатии [10].
Прогноз в случаях ингибитор-ФНО-индуцированного неврологического осложнения, как правило, благоприятный, если лечение будет прекращено, поэтому врач должен иметь в виду неврологические осложнения биологических методов лечения, чтобы сразу распознавать их.
Возможное увеличение распространенности демиелинизирующих заболеваний, особенно рассеянного склероза, связано со все более широким использованием иммунодепрессантов и биологических методов лечения, поскольку эти агенты, хотя и редко назначаются, могут вызвать: поражение ЦНС, повреждение белого вещества, развитие оппортунистических инфекций с клиническими симптомами, похожими на склероз, а также прогрессивную мультифокальную лейкоэнцефалопатию. Неврологические осложнения ВЗК, связанные с лекарственной терапией либо возникшие спонтанно, встречаются относительно часто и могут способствовать высокой степени подобных повреждений. Они также часто трудно распознаются из-за их нечетких клинических проявлений.
Самое серьезное неврологическое осложнение – прогрессирующая мультифокальная лейкоэнцефалопатия – встречается при ВЗК у пациентов, получавших натализумаб, а также в очень редких случаях при анти-ФНО-терапии.
Одна из возможных гипотез гласит, что ФНО-α оказывает противовоспалительное действие, это может способствовать «отключению» сигналов в зоне склероза, и удаление ФНО-α может потенцировать заболевание. Анти-ФНО-α-препараты, в частности инфликсимаб, не проникают через ГЭБ и нейтрализуют местные ФНО-α-опосредованного повреждения ткани. Тем не менее при терапии инфликсимабом повышается проницаемость ГЭБ и увеличивается активация миелинспецифических периферийных аутореактивных Т-клеток. Описан 1 случай демиелинизирующей нейропатиейиз 500 у пациента с БК. На фоне отмены терапии сразу произошло улучшение [11].
Таким образом, ФНО-α оказывает как защитное, так и отрицательное воздействие на клетки при определенных условиях, а порог активности ФНО-α является важным фактором в патогенезе роста аневризм и их разрыва.
Исследований, доказывающих роль анти-ФНО-α (биологической терапии) в развитии аневризмы головного мозга, не проводилось.
При использовании небиологических препаратов статистика следующая:
- циклоспорин – 1 у 10-20% принимающих его пациентов с ВЗК наблюдается нейротоксикоз, у 5% – тяжелые симптомы, включающие психозы, галлюцинации, слепоту, судороги, мозжечковую атаксию, моторную слабость и лейкоэнцефалопатии;
- сульфасалазины – серьезные побочные реакции включают миелит и энцефалопатии;
- кортикостероиды – могут вызывать психические расстройства, хотя отмечены и частые расстройства психики у больных с ВЗК, никогда не получавших эти препараты [9].
Кроме того, статистически доказано, что неврологические осложнения развиваются чаще у мужчин после установления диагноза ВЗК, редко совпадают с обострениями основного заболевания кишечника.
Описаны и другие нарушения (см. табл. 3) [12]. Очевидно, что цереброваскулярные или сердечно-сосудистые нарушения и их последствия могут протекать особенно тяжело в молодом возрасте. Относительный риск развития инсульта выше у молодых пациентов, особенно у женщин и пациентов с БК. Все исследования предполагают, что активное заболевание, даже на амбулаторном уровне, по-видимому, является самым важным из предрасполагающих факторов, ввиду активации других патогенных факторов, на фоне продолжающегося воспаления. Описаны случаи артериальной тромбоэмболии (чаще при тотальном ЯК), венозных и синусовых тромбозов (чаще при ЯК).
Таблица 3. Перечень неврологических нарушений, встречаемых при воспалительных заболеваниях кишечника
| Возможные неврологические нарушения | |
| Нервно-мышечные заболевания | Эпилепсия |
| Цереброваскулярные болезни | Судороги |
| Инфаркт головного мозга | Психоз |
| Транзиторная ишемия головного мозга | Хорея |
| Церебральный венозный тромбоз | Большая депрессия |
| Демиелинизирующие заболевания | Дисфункция вегетативной нервной системы |
| Рассеянный склероз | Васкулит центральной нервной системы |
| Бессимптомные очаговые поражения белого вещества | Синдром беспокойных ног |
| Миелопатия | Нарушение сна |
| Неврит | Головная боль |
| Воспалительная псевдоопухоль | Краниальные нейропатии |
| Миастения | Острые и хронические иммунные нейропатии |
| Миопатия | Монофазная иммунная диабетическая амиотрофия |
| Дерматомиозит | Хроническая дистальная сенсомоторная полиневропатия |
| Полимиозит | Мононевритный мультиплекс |
| Вакуольная миопатия | Полинейропатия толстых сенсорных волокон |
| Периферическая нейропатия | Полинейропатия тонких сенсорных волокон |
Известны также случаи тугоухости, мигрени, эпилепсии, миопатии, депрессии, нарушений сна, синдрома уставших ног, дефицита витамина B12, но не указано при этом, какие препараты принимали пациенты [11].
Что же происходит с биологической терапией у детей в России? В Москве в 2010 г. был создан первый городской антицитокиновый центр по лечению детей с ВЗК (заведующая центром – д-р мед. наук, проф. Э.И. Алиева). С 2015 г. в рамках реформы московского здравоохранения на базе отделения гастроэнтерологии (заведующая отделением – д-р мед. наук, проф. Э.И. Алиева) Морозовской детской городской клинической больницы (главный врач д-р мед. наук, проф. И.Е. Колтунов) был организован городской Центр ответственен за обеспечение детей, страдающих ВЗК, высокотехнологическими и дорогостоящими препаратами "Ремикейд" (инфликсимаб) и "Хумира" (адалимумаб) и за правильное их использование проводится мониторинг пациентов, больных ВЗК в соответствии с разработанными современными стандартами лечения.
На начало наблюдения в Москве зарегистрировано 56 детей в возрасте от 3 до 17 лет (24 девочки и 32 мальчика) находятся на постоянной биологической терапии (табл. 4).
При проведении обследований и катамнестического наблюдения до 2019 г. ни у одного ребенка случая неврологических осложнений биологической терапии не выявлено. Таблица 4. Распределение детей, прошедших биологическую терапию в центре лечения воспалительных заболеваний кишечника Детского клинического центра Московской области
| Диагноз | Язвенный колит | Болезнь Крона | ||||||
| Препарат | Инфликсимаб | Адалимумаб | Инфликсимаб | Адалимумаб | ||||
| Пол | Девочки | Мальчики | Девочки | Мальчики | Девочки | Мальчики | Девочки | Мальчики |
| Число детей |
6 | 7 | 1 | 1 | 2 | 9 | 15 | 15 |
| Итого | 13 | 2 | 11 | 30 | ||||
| Всего | 15 | 41 | ||||||
На основании всего сказанного можно сделать выводы:
- В каждом конкретном случае тактика лечения и ведения ребенка с ВЗК выбирается врачом индивидуально с учетом всех особенностей заболевания, распространенности и выраженности поражения ЖКТ, наличия сопутствующих заболеваний и осложнений, что в большинстве случаев позволяет добиться благоприятного течения ВЗК у ребенка.
- Перед введением ФНО-блокаторов необходим сбор детального неврологического анамнеза.
- У пациентов со склерозом и отягощенным семейным анамнезом лечения анти-ФНО следует избегать.
- Необходимо неврологическое наблюдение в ходе лечения.
- В случаях подозрения на наличие сопутствующей неврологической симптоматики до начала лечения следует выполнить магнитно-резонансную томографию головного мозга.
- Дети, получающие биологическую терапию, должны находиться под постоянным динамическим наблюдением специалистов.
Литература
- Limbergen J.V, Russell R.K., Drummond H.E. et al. Definition of phenotypic characteristics of childhood-onset inflammatory bowel disease // Gastroenterology. 2008. Vol. 135. P. 1114-1122.
- Hyams J., Markowitz J., Lerer T.et al. The Natural history of corticosteroid therapy for ulcerative colitis in children // Clinical Gastroenterology and hepatology 2006. No. 4. P. 1118-1123.
- Mallon D.P., Suskind D.. Nutrition in pediatric inflammatory bowel disease. Nutrition in Clinical Practice. 2010. Vol. 25. P. 335-339.
- Gower-Rousseau C., Dauchet L., Vernier-Massouille G., et al. The natural history of pediatric ulcerative colitis: a population-based cohort study. American Journal of Gastroenterology. 2009. Vol. 104. P. 2080-2088.
- Turner D., Levine A., Escher J.C. et al. Management of pediatric ulcerative colitis: Joint ECCO and ESPGHAN Evidence-based Consensus Guidelines // Journal of Pediatric Gastroenterology and Nutrition. 2012. Vol. 55. No. 3. P. 340-361.
- Marri S.R., Buchman A.L. The Education and employment status of patients with inflammatory bowel diseases // Inflammatory Bowel Diseases. 2005. Vol. 11. No. 2. P. 171-177.
- Потапов А.С., Алиева Э.И., Габрузская Т.В. и др. Клиническая картина, диагностика и лечение язвенного колита у детей. Российский педиатрический консенсус // Вопросы современной педиатрии. 2013. Т. 12. № 3. С. 18-30.
- Алиева Э.И. Современные аспекты лечения неспецифического язвенного колита у детей // Лечащий врач. 2002. № 9. С. 4-9.
- Ferro J.M. Neurologic manifestations of inflammatory bowel disease // Gastroenterology & Hepatology. 2014. Vol. 10. No. 9. P. 599-600.
- Lozeron P., Denier C., Lacroix C., Adams D. Long-term course of demyelinating neuropathies occurring during tumor necrosis factor-alpha-blocker therapy // Archives of Neurology. 2009. Vol. 66. No. 4. P. 490-497.
- Casella G., Tontini G.E., Bassotti G. et al. Neurological disorders and inflammatory bowel diseases // World Journal of Gastroenterology. 2014. Vol. 20. No. 27. P. 8764-8782.
- Moris G. Inflammatory bowel disease: An increased risk factor for neurologic complications // World Journal of Gastroenterology. 2014. Vol. 20. No. 5. P. 1228-1237.
Комментарии
ПРАКТИКА ПЕДИАТРА

