Тяжелая врожденная нейтропения у детей. Клинические рекомендации.
Статьи
Тяжелая врожденная нейтропения у детей
- Национальное общество детских онкологов и гематологов
- Национальное общество экспертов в области первичных иммунодефицитов
Оглавление
- Ключевые слова
- Список сокращений
- Термины и определения
- 1. Краткая информация
- 2. Диагностика
- 3. Лечение
- 4. Реабилитация
- 5. Профилактика и диспансерное наблюдение
- 6. Дополнительная информация, влияющая на течение и исход заболевания
- Критерии оценки качества медицинской помощи
- Список литературы
- Приложение А1. Состав рабочей группы
- Приложение А2. Методология разработки клинических рекомендаций
- Приложение Б. Алгоритмы ведения пациента
- Приложение В. Информация для пациентов
Ключевые слова
-
Тяжелая врожденная нейтропения
-
Циклическая нейтропения
-
Ген ELANE
-
Ген HAX
-
Ген WAS
-
Агранулоцитоз
-
Апоптоз
-
Миелопоэз
-
Миелограмма
-
Гранулоцитарный колониестимулирующий фактор
-
Миелодиспластический синдром
-
Острый миелобластный лейкоз
-
Трансплантация гематопоэтических стволовых клеток
Список сокращений
АД - Аутосомно-доминатный тип наследования
АР - Аутосомно-рецессивный тип наследования
АКН - Абсолютное количество нейтрофилов
Г-КСФ - Гранулоцитарный колониестимулирующий фактор
ДНК — дезоксирибонуклеиновая кислота
ЖКТ — желудочно-кишечный тракт
КТ — компьютерная томография
ЛПУ — лечебно-профилактическое учреждение
МДС - Миелодиспластический синдром
МЗ — Министерство здравоохранения
МКБ-10 — Международная классификация болезней 10-го пересмотра
МРТ —магнитно-резонансная томография
ОМЛ - Острый миелодиспластический синдром
ПИДС - Первичное иммунодефицитное состояние
ПЦР — полимеразная цепная реакция
СОЭ - Скорость оседания эритроцитов
ТГСК - Трансплантация гематопоэтических стволовых клеток
ТВН - Тяжелая врожденная нейтропения
ЦН - Циклическая нейтропения
ХС- Х-сцепленный тип наследования
Термины и определения
Агранулоцитоз – снижение уровня нейтрофилов в периферической крови менее 0,5х109/л
Нейтропения – снижение уровня нейтрофилов в периферической крови менее 1,5х109/л (для детей первого года жизни – менее 1,0 х109/л)
Трансплантация гематопоэтических стволовых клеток – метод лечения некоторых наследственных и приобретенных гематологических, онкологических и иммунных заболеваний, основанный на замене собственного, патологического кроветворения больного на нормальное кроветворение донора.
Аутосомно-рецессивный тип наследования - тип наследования признака или болезни, при котором мутантный аллель, локализованный в аутосоме, должен быть унаследован от обоих родителей.
Аутосомно-доминантый тип наследования - тип наследования, при котором одного мутантного аллеля, локализованного в аутосоме, достаточно, чтобы болезнь (или признак) могла быть выражена.
Х-сцепленный тип наследования – наследование мутации генов, расположенных на Х хромосоме. При этом лица женского пола как правило являются бессимптомными носителями, а заболеванием страдают лишь лица мужского пола.
1. Краткая информация
1.1 Определение
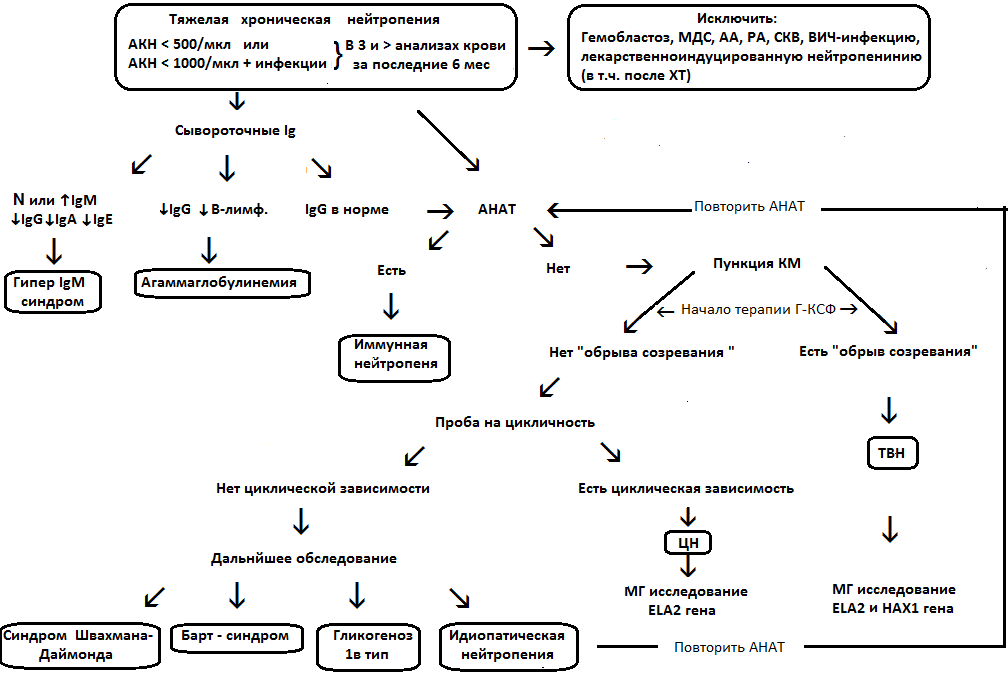
Тяжелая врожденная нейтропения - это генетически обусловленная, гетерогенная группа заболеваний, характеризующаяся наличием в костном мозге обрыва созревания нейтрофилов на уровне промиелоцититов/миелоцитов, который приводит к снижению абсолютного количества нейтрофилов (АКН) в периферической крови менее 1000 кл/мкл у детей до года и менее 1500 кл/мкл у детей старше года и взрослых, и возникновением с первых месяцев жизни повторных бактериальных инфекций [1].
Одна из разновидностей ТВН – Циклическая нейтропения (ЦН). ЦН отличается периодичностью снижения нейтрофилов: во время 3–5-дневнои? неи?тропеническои? фазы АКН снижается до уровня 200 кл/мкл, а в оставшееся время восстанавливается до нормы. Клинически ЦН протекает более благоприятно, инфекции возникают, как правило, только во время неи?тропеническои? фазы [2].
1.2 Этиология и патогенез
Тяжелая врожденная нейтропения является генетически гетерогенным заболеванием, показывающий аутосомно-доминантным, аутосомно-рецессивным и Х-сцепленное наследование [3].
Биаллельные мутации в гене HAX1, кодирующем HCLS-ассоциированный белок X-1 (HAx1) являются причиной развития ТВН, дефицит этого белка приводит к дестабилизации внутреннего потенциала мембраны митохондрии нейтрофила и ослабляет защиту клеток от апоптоза [10-12].Мутации в гене ELANE выявляются у 60–80% пациентов с ТВН/ЦН [4,5]. Исследования показывают, что экспрессия мутантного гена ELANE приводит к неправильному фолдингу белка (процесс спонтанного сворачивания полипептидной цепи в уникальную нативную пространственную структуру), вследствие чего он накапливается в клетке, вызывая апоптоз развивающихся миелоидных клеток и, в конечном итоге, приводит к неэффективному миелопоэзу [6-9].
Одной из редких форм ТВН является Х-сцепленная тяжелая врожденная нейтропения, вызванной мутацией в гене WAS (ген синдрома Вискотта-Олдрича). Ее гематологические и инфекционные особенности напоминают ТВН имеющие мутации в гене ELANE, но без выраженного моноцитоза. Несмотря на агранулоцитоз, в некоторых случаях данное заболевание диагностируется только в зрелом возрасте, подразумевая, что некоторые пациенты имеют ограниченные инфекционные осложнения. Фенотип этих пациентов полностью отличается от таковой у пациентов с классической формой синдрома Вискотта-Олдрича, для которого характерно иммунодефицитное состояние, тромбоцитопения, атопический дерматит. В отличие от синдрома Вискотта-Олдрича, при Х-суепленной ТВН мутации гена WAS расположены в GTP-связывающем домене. Они нарушают аутоингибирующую конформацию белка WASP и приводят к наличию несвернутого белка с усиленной актин-полимеразной активностью, что приводит к раннему апоптозу миелоцитов в костном мозге [13].
На сегодняшний день другие механизмы других вариантов ТВН не до конца изучены.
Кроме того, больные с ТВН имеют высокий риск развития миелодиспластичского синдрома (МДС) и острой миелоидной лейкемии (ОМЛ). У части больных с ТВН ответ даже на крайне высокие дозы ГКСФ отсутствует, что, наряду со случаями развития МДС\ОМЛ, является свидетельством особенно тяжелого течения заболевания и показанием к ТГСК [14]. Соматические мутации в генах CSF3R, RAS и RUNX1 связаны с развитием МДС и ОМЛ у больных ТВН, однако биологическая основа биохимических различий в риске развития лейкемии для ЦН и ТВН неизвестна [15,16,17].
1.3 Эпидемиология
Встречаемость ТВН составляет приблизительно 1 случаи? на 1 мл. населения. Представители обоих полов заболевают с одинаковой частотой [18].
1.4 Кодирование по МКБ-10
D84.8 - ПИДС: Тяжелая врожденная нейтропения
D70.0 - Агранулоцитоз
1.5 Классификация
Различают тяжелая врожденную нейтропению и ее более легкую разновидность - циклическую нейтропению
Также ТВН можно классифицировать в зависимости от типа наследования:
-
Аутосомно-доминантного (АД)
-
Аутосомно-рецессивного(АР)
-
Х-сцепленного (ХС)
По степени выраженности нейтропения делится:
-
на легкую - число нейтрофилов 1000-1500 кл/мкл
-
средне-тяжелую – число нейтрофилов 500-1000 кл/мкл
-
тяжелую (агранулоцитоз) – число нейтрофилов менее 500 кл/мкл [18].
2. Диагностика
2.1 Жалобы и анамнез
Основными жалобами при ТВН являются рецидивирующие инфекционные заболевания, такие как отиты, тонзиллиты, стоматиты, рецидивирующее течение гингивита, инфекционные поражения кожи (омфалит, абсцессы, фурункулы), пневмония, не мотивированная лихорадка, реже сепсис, менингит.
При сборе семейного анамнеза врожденную нейтропению можно заподозрить при склонности родственников к частым тяжелым инфекционным заболеваниям, ранней потере зубов у членов семьи, наличие в семейном анамнезе случаев смертей детей в раннем возрасте от инфекций. Близкородственный брак между родителями увеличивает вероятность аутосомно-рецессивной патологии.
При опросе родителей следует уточнить сроки возникновения, частоту и тяжесть проявления инфекционных заболеваний у ребенка (омфалита, парапроктита, кожных абсцессов, острых лимфаденитов, стоматитов, гингивитов, отитов, бронхопневмоний и инфекций других локализаций), эпизодов немотивированной лихорадки, сроки и частоту госпитализаций в стационары. Опросить, как у ребенка заживают раны после порезов, ссадин, травм.
При оценке результатов предыдущих анализов крови пациента уточнить возраст, когда было впервые обнаружено снижение АКН в периферической крови, продолжительность и степень нейтропении. Все клинические анализы крови пациента желательно представить в виде таблицы [19].
2.2 Физикальное обследование
Из-за перенесенных частых инфекций дети могут отставать в физическом развитии. Возможны эпизоды лихорадки без очевидного очага инфекции.
Важно обратить внимание на наличие кожных сыпей, фурункулов, кожных абсцессов.
Стоматиты, частые гингивиты приводят к расшатыванию и ранней потере зубов.
Для больных ТВН характерно развитие локализованной или генерализованной лимфоаденопатии. Роме того, у больных часто встречаются инфекционные лимфадениты.
Спленомегалия иногда развивается при длительном применении Г-КСФ у пациентов с тяжелой врожденной нейтропенией. [19, 20]
2.3 Лабораторная диагностика
-
Рекомендовано проведение Клинический анализ крови с лейкоцитарной формулой и определением СОЭ [19,20].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: В каждом анализе рассчитывать АКН. Если нейтропения выявлена на фоне инфекционного заболевания, повторить клинический анализ крови дважды, через 1 и 2 недели после выздоровления от инфекции. При подозрении на циклическую нейтропению анализ крови берется 3 раза в неделю в течение 6 недель
-
Биохимический анализ крови с обязательным исследованием мочевины, креатинина, билирубина, АлТ, АсТ, ЛДГ, ЩФ, глюкозы [19, 20]
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
-
Определение АТ к мембране нейтрофилов [19-20].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2).
-
Серологическое исследование на гепатиты А, В, С, D, ВИЧ, ВЭБ, парвовирус. При необходимости для верификации инфекции возможно использование ПЦР-диагностики [19, 20].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
-
Посевы с определением антибиотикочувствительности из очагов инфекции (включая посев крови и мочи при соответствующей симптоматике). [19-20]
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2).
-
Копрология при подозрении на болезни обмена [19,20 ].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2).
- Сывороточные иммуноглобулины крови ( IgG, IgA, IgM) [19,20 ].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2).
Комментарии: рекомендованы для исключения нейтропении в составе других ПИДС [19,20 ].
- Морфологическое исследование костного мозга.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1).
Комментарии: Костный мозг аспирируется из 2-3 анатомических точек. Для пункций используются передние и задние гребни крыльев подвздошных костей. Стернальная пункция вследствие высокого риска повреждения органов грудной клетки, в частности сердца с последующей его тампонадой, у детей ЗАПРЕЩЕНА! У детей в возрасте до года возможно использование для пункции бугристости большеберцовой кости. При циклической нейтропении пункцию костного мозга проводить во время нейтропенической фазы
- Цитогенетическое исследование костного мозга.[19,20 ].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1).
- Проведение молекулярно-генетического анализа – выялвение мутаций в генах ELANE, HAX1, WASP, GFI1, VPS45, JAGN1)[20].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1).
- Выявление соматических мутации в генах GCSF, RUNX, в связи с возможным риском перехода в МДС/ОМЛ.[19,20 ].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 1).
2.4 Инструментальная диагностика
- Рекомендовано проведение ультразвукового исследования брюшной полости
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
- При наличии соответствующей симптоматики рекомендована рентгенография грудной клетки, придаточных пазух носа.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
- Другие инструментальные исследования – при наличии соответствующих клинических показаний[19,20 ].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
3. Лечение
3.1 Консервативное лечение
- Рекомендовано приведение терапии Г-КСФ.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1).
Комментарии: Г-КСФ выпускается в формах ленограстим/филграстим. Терапия Г-КСФ направлена на поддержание концентрации нейтрофилов более 1000 кл/мкл. Дозировка и кратность введения подбирается индивидуально.Обычно препарат вводится в начальной дозе 5 мкг/кг массы тела один раз в день. При отсутствии ответа примерно каждые 7 дней ежедневная доза увеличивается на 10 мкг/кг/сут до того времени, когда количество нейтрофилов в периферической крови достигнет 1000-1500 кл/мкл. Далее возможное изменение интервалов введения препарата (ежедневно, через день, 2 раза в неделю и т.д.). Подобранные доза и режим вввдения используется длительно (пожизненно), в связи с чем рекомендовано проведение обучение родителей пациента и самого пациента самостоятельному введению Г-КСФ.
При циклической нейтропении дозировка препарата 5-10 мкг/кг/сут может вводиться через день, 2 раза в неделю или еженедельно.
Препарат вводится подкожно, рекомендуемые места инъекций – околопупочная область, наружная часть плеча и бедра. Рекомендуется чередовать места инъекций.
К побочным реакциям относятся гиперемия и болезненность в месте инъекции, повышение температуры, боль в костях и мышцах, боль в животе. Все эти реакции не требуют отмены препарата, однако часто замена одной формы Г-КСФ на другую приводит к уменьшению побочных эффектов [19, 21].
- При наличии жизнеугрожающей инфекции на фоне тяжелой нейтропении рекомендовано применение инфузии донорских гранулоцитов.
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
Комментарии: Гранулоциты изолируются из АВО совместимой крови здоровых доноров. Для мобилизации гранулоцитов как правило используются пепараты Г-КСФ в дозе 4-8 мкг/кг . Гранулоциты выделяются с помощью афереза через 15-18 часов после этого. Гранулоциты облучаются и вводятся больному в тот же день в дозе не менее 10 000 кл. Терапия как правило проводится ежедневно или через день до разрешения жизнеугрожающей инфекции.[22].
- При отсутствии эффекта от терапии Г-КСФ в качестве терапиии выбора рекомендовано назначение профилактической антибактериальной терапии ампициллином в дозе 50 мг/кг/сутки или ципрофлоксацином 15 мг/кг в сутки в два приема на весь период существования нейтропении противогрибковой терапии флюконазолом 5 мг/кг в сутки в два приема [.23].
Уровень убедительности рекомендаций В (уровень достоверности доказательств 2).
Стратегия терапии
При проведении терапии рекомендовано мониторировать концентрацию нейтрофилов. Во время подбора дозы при терапии Г-КСФ ежедневно забор крови производится через 18 часов после введения, при более редком введении – в день инъекции. Такой режим контроля осуществляется в первые 4-6 недель лечения или до подбора адекватной дозы Г-КСФ. При возникновении инфекции на фоне терапии или без таковой рекомедовано немедленное взятие общего анализа крови с подсчетом лейкоцитарной формулы [23].
3.2 Иное лечение
- Рекомендовано проведение трансплантацияигематопоэтических стволовых клеток (ТГСК) по следующим показаниям:
-
Отсутствие ответа у пациента (АКН не повышается до 1000-1500/мкл при использовании препарата в дозе 100-120 мкг/кг/cут)
-
Трансформация врожденной нейтропении в МДС или острый лейкоз.
-
Обнаружение мутации гена Г-КСФ рецептора и/или цитогенетических аномалий в КМ (трисомия 7 и делеция 7q, моносомия 5 и делеция 5q) [24].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
4. Реабилитация
После установления диагноза, подбора дозы препарата Г-КСФ пациент передается под диспансерное наблюдение педиатра (если есть должность – гематолога/иммунолога) по месту жительства.
Терапия препаратами Г-КСФ проводится амбулаторно, длительно/пожизненно.
Больные и члены их семей должны быть обучены навыкам подкожных инъекций и правилам индивидуальной гигиены
4.1 Периодичность осмотра специалистами, проводившими терапию.
Гематолог, проводивший лечение, после подбора индивидуальной дозы и кратности введения препаратов Г-КСФ, осматривает пациента 1 раз в 3 месяца. При снижении АКН менее 1000 /мкл, возникновении инфекционного заболевания – чаще
4.2 Лабораторные исследования
-
После подбора дозы и кратности введения препарата Г-КСФ общий клинический анализ крови (обязателен подсчет лейкоцитарной формулы) проводится 1 раз в 1-2 месяца. Анализ крови следует проводить не ранее 18 часов после последнего введения препарата Г-КСФ.
-
Пункция костного мозга с морфологическим и цитологическим исследованием костномозговых клеток проводится при тяжелой врожденной нейтропении – ежегодно, при циклической нейтропении – при подозрении на развитие онкогематологического заболевания.
-
Посевы из инфекционных очагов – при инфекционных заболеваниях до назначения антибиотиков.
-
Общий анализ мочи - 2 раза в год и при интеркуррентных заболеваниях
4.3 Инструментальные исследования.
-
ЭКГ – 1 раз в год
-
УЗИ брюшной полости – 1 раз в год
-
Денситометрия – 1 раз в год
-
Рентгенография грудной клетки – по показаниям
4.4 Периодичность осмотра специалистами, проводившими терапию.
Гематолог, проводивший лечение, после подбора индивидуальной дозы и кратности введения препаратов Г-КСФ, осматривает пациента 1 раз в 3 месяца. При снижении АКН менее 1000 /мкл, возникновении инфекционного заболевания – чаще.
4.5 Периодичность контрольных осмотров специалистами смежных специальностей.
-
Осмотр хирурга – 1 раз в год
-
Осмотр стоматолога – 1 раз в год
-
Осмотр ЛОР врача – 1 раз в год
4.6 Вакцинация
Вакцинация инактивированными вакцинами проводится по стандартному графику. При возможности заменить живые вакцины на инактивированные. Вакцинация живыми вакцинами при АКН выше 500 кл/мкл
4.7 Возможность хирургического вмешательства
Возможно проведение оперативного вмешательства при получении адекватной дозы Г-КСФ и при АКН более 1500/ мкл и/или на фоне упреждающей антибактериальной терапии.
4.8 Возможность ортодонтического лечения.
При получении адекватной терапии возможна постановка ортодонтического аппарата при отсутствии на нем острых краев и шероховатых поверхностей
4.9 Основные положения при развитии других заболеваний.
В случае лихорадки и/или очагов инфекции – срочная госпитализация в стационар, немедленное назначение антибиотиков широкого спектра действия и коррекция дозы и частоты введения препарата Г-КСФ.
4.10Социальная и психологическая реабилитация[27]
- Возможность пребывания в организованном коллективе.
После подбора дозы и кратности введения возможно пребывание в детском коллективе при условии соблюдении пациентов правил личной гигиены и гигиены полости рта.
-
Возможность путешествий, поездок за границу, пребывания в детском оздоровительном лагере
Ограничена эпидемиологической ситуацией и клинико-лабораторным статусом пациента и возможностью получать препарат Г-КСФ.
-
Возможность нагрузок и занятий спортом.
Физические нагрузки противопоказаны в период инфекционных заболеваний.
Возможны при условии АКН > 1000/мкл.
-
Выбор профессии.
При уровне АКН > 1000/мкл ограничений нет. [19,25,26,27]
5. Профилактика и диспансерное наблюдение
Профилактические меры включают медико-генетическое консультирование семей и пренатальную\преимплантационнцю диагностику, которая проводится с помощью молекулярно-генетического исследования биоптата хориона с выявлением мутации соответствующего гена, что позволяет предотвратить рождение других больных с данным заболеванием в семьях ТВН [28].
6. Дополнительная информация, влияющая на течение и исход заболевания
В связи с тем, что данные по применению Г-КСФ во время беременности ограничены, не рекомендуется использование этого препарата в первом триместре беременности. Возможна замена на профилактическую антибактериальную терапию.
Критерии оценки качества медицинской помощи
|
№ |
Критерии качества |
Уровень достоверности доказательств |
Уровень убедительности рекомендаций |
|
1 |
А |
1 |
|
|
2 |
Проведены КМП, цитогенетического исследования костного мозга |
А |
1 |
|
3 |
Выполнено молекулярно-генетичсекого исследования в генах: ELANE, HAX1, WASP |
A |
1 |
|
4 |
А |
1 |
|
|
5 |
Выполнено назначение антибактериальной, противогорибковой терапии с проффилактической целью (при отсутствии ответа на терапию Г-КСФ) |
В |
2 |
|
6 |
При отсутствие ответа у пациента на Г-КСФ (АКН не повышается до 1000-1500/мкл при использовании препарата в дозе 100-120 мкг/кг/cут, развитие МДС/ОМЛ, обнаружение мутации гена Г-КСФ рецептора и/или цитогенетических аномалий в КМ рекомендовано проведение ТГСК |
А |
1 |
Список литературы
-
Welte К., Zeidler С. Severe congenital neutropenia. Hematol Oncol Clin North Am 2009;23(2):307–20
-
Dale D.C., Welte K. Cyclic and chronic neutropenia. Cancer Treat Res 2011; 157:97–108.
-
Online Mendelian Inheritance in Man
-
Welte K, Zeidler C, Dale DC. Severe congenital neutropenia. Semin Hematol. 2006;43(3):189-95.
-
Ancliff PJ, Gale RE, Liesner R, Hann IM, Linch DC. Mutations in the ELA2 gene encoding neutrophil elastase are present in most patients with sporadic severe congenital neutropenia but only in some patients with the familial form of the disease. Blood. 2001;98(9):2645-50.
-
K?llner I, Sodeik B, Schreek S, Heyn H, von Neuhoff N, Germeshausen M, et al. Mutations in neutrophil elastase causing congenital neutropenia lead to cytoplasmic protein accumulation and induction of the unfolded protein response. Blood. 2006;108(2):493-500.
-
Grenda DS, Murakami M, Ghatak J, Xia J, Boxer LA, Dale D, et al. Mutations of the ELA2 gene found in patients with severe congenital neutropenia induce the unfolded protein response and cellular apoptosis. Blood. 2007;110(13):4179-87.
-
Nanua S, Murakami M, Xia J, Grenda DS, Woloszynek J, Strand M, et al. Activation of the unfolded protein response is associated with impaired granulopoiesis in transgenic mice expressing mutant Elane. Blood. 2011;117(13):3539-47.
-
Borregaard N. Severe congenital neutropenia: new lane for ELANE. Blood. 2014;123(4):462-3.
-
Kostmann R. Infantile genetic agranulocytosis; agranulocytosis infantilis hereditaria. Acta Paediatr Suppl 1956;45(Suppl 105):1–78.
-
Klein C., Grudzien M., Appaswamy G. et al. HAX1 deficiency causes autosomal recessive severe congenital neutropenia (Kostmann disease). Nat Genet 2007;39(1):86-92.
-
Germeshausen M, Grudzien M, Zeidler C, Abdollahpour H, Yetgin S, Rezaei N, Ballmaier M, Grimbacher B, Welte K, Klein C. Novel HAX1 mutations in patients with severe congenital neutropenia reveal isoform-dependent genotype-phenotype associations. Blood. 2008 May 15;111(10):4954-7
-
Jean Donadieu, Odile Fenneteau, Blandine Beaupain, Nizar Mahlaoui, and Christine Bellann? Chantelot. Congenital neutropenia: diagnosis, molecular bases and patient management. Orphanet J Rare Dis. 2011; 6: 26.
-
Rosenberg PS, Zeidler C, Bolyard AA, et al. Stable long-term risk of leukaemia in patients with severe congenital neutropenia maintained on G-CSF therapy. Br J Haematol 2010; 150:196–199.
-
Beekman R, Touw IP. G-CSF and its receptor in myeloid malignancy. Blood 2010; 115:5131 – 5136.
-
Link DC, Kunter G, Kasai Y, et al. Distinct patterns of mutations occurring in de novo AML versus AML arising in the setting of severe congenital neutropenia. Blood 2007; 110:1648 – 1655.
-
Skokowa J, Steinemann D, Katsman-Kuipers JE, et al. Cooperativity of RUNX1 and CSF3R mutations in severe congenital neutropenia: a unique pathway in myeloid leukemogenesis. Blood 2014; 123:2229 – 2237. Recent important study of mechanisms for progression to AML in patients with ELANE-associated severe congenital neutropenia.
-
Практическое руководство по детским болезням. Под ред. В.Ф.Кококлиной и А.Г.Румянцева. Имунология детского возраста. Под ред. А.Ю. Щербины и Е.Д. Пашанова. Медпрактика-М, 2006:191-197.
-
Европейский регистр тяжелой хронической нейтропении – руководство по ведению больных. Электронный ресурс. Доступ: http://www.severe-chronicneutropenia.org/handbooks/handbook_en. pdf. [European Register of Severe Chronic Neutropenia. Guidelines for patient management. Online resource. Access: http://www.severe-chronic-neutropenia.org/ handbooks/handbook_en. Pdf].
-
Финогенова Н. А., Мамедова Е. А., Половцева Т.В.и др. Критерии диагностики и прогноза нейтропений у детей. Методические рекомендации. Москва 1995г.
-
Bonilla M.A., Gillio A.P., Ruggeiro M. et al. Effects of recombinant human granulocyte colony-stimulating factor on neutropenia in patients with congenital agranulocytosis. N Engl J Med 1989;320(24):1574–80.
-
Grigull L., Pulver N., Goudeva L. et al. G-CSF mobilised granulocyte transfusions in 32 paediatric patients with neutropenic sepsis. Support Care Cancer 2006;14(9):910–6
-
Е.А. Деордиева, А.Ю. Щербина. Нейтропении в практике детского гематолога/онколога. Онкогематология 2015/1: 67-73.
-
Ferry C., Ouach?e M., Leblanc T. et al. Hematopoietic stem cell transplantation in severe congenital neutropenia: experience of the French SCN register. Bone Marrow Transplant 2005; 35(1):45–50
-
Weber D.J., Rutala W.A. Immunization of immunocompromised persons. Immunol Allergy Clin North Am 2003;23(4):605–34
-
Centers for Disease Control and Prevention. General Recommendations on Immunization. Recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Morb Mortal Wkly Rep 2011;60(RR-02):1–61
-
Стратегия медико-психолого-социальной реабилитации детей с гематологическими и онкологическими заболеваниями. Н.Н. Володин, В.Н. Касаткин, Г.Я. Цейтлин, Л.В. Сидоренко, Е.В. Миронова, Н.Н. Митраков, Р.Б. Мирошкин, Д.Д. Щеглова, А.Г. Румянцев. Онкогематология 2015/1: 7-15.
-
Кузьменко Н.Б., Варламова Т.В., Мерсиянова И.В., Райкина Е.В., Бобрнина В.О., Щербина А.Ю. Молекулярно-генетическая диагностика первичных иммунодефицитных состояний. Вопросы гематологии\онкологии и иммунопатологии в педиатрии. 2016; 15(1):10-16
Приложение А1. Состав рабочей группы
-
Деордиева Екатерина Анатольевна — член Национального общества экспертов в области первичных иммунодефицитов, член Национального общества детских гематологов и онкологов, член международного регистра SCNIR
-
Румянцев Александр Григорьевич - доктор медицинских наук, профессор, академик РАМН, президент Национального общества экспертов в области первичных иммунодефицитов, член Нациоанального общества детских гематологов и онкологов, член Европейского общества гематологов
-
Щербина Анна Юрьевна — доктор медицинских наук, исполнительный директор Национального общества экспертов в области первичных иммунодефицитов, член Национального общества детских гематологов и онкологов, член Европейского общества иммунодефицитов
Конфликт интересов: нет
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
- Гематологи 31.08.29
- Иммунологи 31.08.26
- Педиатры 31.08.19
- Терапевты 31.08.49
- Врачи общей практики 31.08.54
Таблица П1 – Уровни достоверности доказательств
|
Уровень достоверности |
Источник доказательств |
|
I (1) |
Проспективные рандомизированные контролируемые исследования Достаточное количество исследований с достаточной мощностью, с участием большого количества пациентов и получением большого количества данных Крупные мета-анализы Как минимум одно хорошо организованное рандомизированное контролируемое исследование Репрезентативная выборка пациентов |
|
II (2) |
Проспективные с рандомизацией или без исследования с ограниченным количеством данных Несколько исследований с небольшим количеством пациентов Хорошо организованное проспективное исследование когорты Мета-анализы ограничены, но проведены на хорошем уровне Результаты не презентативны в отношении целевой популяции Хорошо организованные исследования «случай-контроль» |
|
III (3) |
Нерандомизированные контролируемые исследования Исследования с недостаточным контролем Рандомизированные клинические исследования с как минимум 1 значительной или как минимум 3 незначительными методологическими ошибками Ретроспективные или наблюдательные исследования Серия клинических наблюдений Противоречивые данные, не позволяющие сформировать окончательную рекомендацию |
|
IV (4) |
Мнение эксперта/данные из отчета экспертной комиссии, экспериментально подтвержденные и теоретически обоснованные |
Таблица П2 – Уровни убедительности рекомендаций
|
Уровень убедительности |
Описание |
Расшифровка |
|
A |
Рекомендация основана на высоком уровне доказательности (как минимум 1 убедительная публикация I уровня доказательности, показывающая значительное превосходство пользы над риском) |
Метод/терапия первой линии; либо в сочетании со стандартной методикой/терапией |
|
B |
Рекомендация основана на среднем уровне доказательности (как минимум 1 убедительная публикация II уровня доказательности, показывающая значительное превосходство пользы над риском) |
Метод/терапия второй линии; либо при отказе, противопоказании, или неэффективности стандартной методики/терапии. Рекомендуется мониторирование побочных явлений |
|
C |
Рекомендация основана на слабом уровне доказательности (но как минимум 1 убедительная публикация III уровня доказательности, показывающая значительное превосходство пользы над риском) или нет убедительных данных ни о пользе, ни о риске) |
Нет возражений против данного метода/терапии или нет возражений против продолжения данного метода/терапии Рекомендовано при отказе, противопоказании, или неэффективности стандартной методики/терапии, при условии отсутствия побочных эффектов |
|
D |
Отсутствие убедительных публикаций I, II или III уровня доказательности, показывающих значительное превосходство пользы над риском, либо убедительные публикации I, II или III уровня доказательности, показывающие значительное превосходство риска над пользой |
Не рекомендовано |
Порядок обновления клинических рекомендаций – пересмотр 1 раз в 3 года.
Приложение Б. Алгоритмы ведения пациента
Приложение В. Информация для пациентов
Тяжелая врожденная нейтропения - это генетически обусловленная, гетерогенная группа заболеваний, характеризующаяся наличием в костном мозге обрыва созревания нейтрофилов на уровне промиелоцититов/миелоцитов, который приводит к снижению абсолютного количества нейтрофилов (АКН) в периферической крови менее 1000 кл/мкл у детей до года и менее 1500 кл/мкл у детей старше года и взрослых, и возникновением с первых месяцев жизни повторных бактериальных инфекций.
Одна из разновидностей ТВН – Циклическая нейтропения (ЦН). ЦН отличается периодичностью снижения неи?трофилов: во время 3–5-дневнои? неи?тропеническои? фазы АКН снижается до уровня 200 кл/мкл, а в оставшееся время восстанавливается до нормы. Клинически ЦН протекает более благоприятно, инфекции возникают, как правило, только во время неи?тропеническои? фазы.
Аутосомно-доминатная ТВН обусловлена мутацией в гене ELANE, наиболее часто встречаемая мутация, приблизительно в 60-70% случаев. При аутосомно-рецессивном типе наследования в стречаются более редкие мутоции в генах: НАХ1, G6PC3, VPS45, JAGN1. Также встречается Х-сцепленная ТВН. При врожденной нейтропении с аутосомно – доминантным типом наследования и при циклической нейтропении риск развития заболевания у ребенка составляет 50%. При врожденной нейтропении с аутосомно – рецессивным типом наследования риск развития заболевания у ребенка составляет 25%.
В связи с чем рекомендовано проведении перенатальной диагности при планировании следующей беременности.
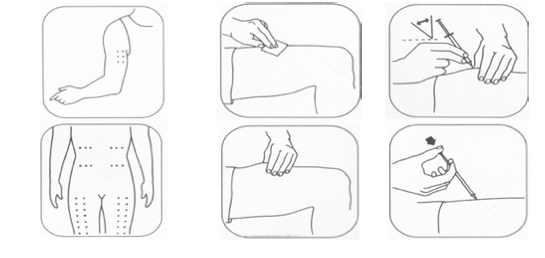
Все больные с врожденной нейтропенией, в связи с риском развития тяжелых жизнеугрожающих инфекций нуждаются в терапии препаратами гранулоцитарного колониестимулирующего фактора (Г-КСФ), выпускаемые в формах филграстим или ленограстим. Препарат вводится подкожно, в индивидуально подобранной дозе. Рекомендуемые места инъекций – околопупочная область, наружная часть плеча и бедра. Рекомендуется чередовать места инъекций.
Требования к соблюдению пациентами правил личной гигиены
1 Тщательное, не менее 15 минут, мытье рук (намыливать тыльную, ладонную поверхность и межпальцевые промежутки). Вытирать руки до того, как закрыть кран с водой.
2 Ежедневное мытье под душем.
3 При образовании ран, порезов, мацераций - обработка мест ранений раствором бриллиантовой зелени.
- Тщательный, но щадящий уход за зубами и деснами; использование только мягких зубных щёток; для лучшего очищения межзубных промежутков использовать специальные «скользкие и плоские» зубные нити.
5 При возникновении афт во рту: 4 раза в день полоскание полости рта дезинфицирующими растворами (например, водным раствором хлоргексидина 0,05%, раствором Braunol или Betaisodon), 1-2 раза в день обработка полости рта вяжущими средствами (Kamillosan), при дефектах слизистой полости рта исключить использование зубных щёток и нитей.
6 Питание: использование пищи, прошедшей термическую обработку. Для питья использовать только бутилированную или кипяченую воду
7 Обязательная личная гигиена родителей и посетителей, исключение контактов с инфекционными больными, исключение посещения людных мест.
8 Избегать употребление ректальных свечей, у девушек использование гигиенических прокладок вместо тампонов.
Комментарии
ПРАКТИКА ПЕДИАТРА
