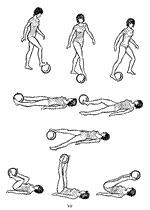Ректоцеле у взрослых. Клинические рекомендации.
Статьи
Ректоцеле у взрослых
- Ассоциация колопроктологов России
Оглавление
- Ключевые слова
- Список сокращений
- Термины и определения
- 1. Краткая информация
- 2. Диагностика
- 3. Лечение
- 5. Профилактика и диспансерное наблюдение
- 6. Дополнительная информация, влияющая на течение и исход заболевания
- Критерии оценки качества медицинской помощи
- Список литературы
- Приложение А1. Состав рабочей группы
- Приложение А2. Методология разработки клинических рекомендаций
- Приложение А3. Связанные документы
- Приложение Б. Алгоритмы ведения пациента
- Приложение В. Информация для пациентов
- Приложение Г.
Ключевые слова
- ректоцеле
- синдром опущения промежности
- синдром обструктивной дефекации
- пластика ректовагинальной перегородки
- диспареуния
- эрозия влагалища
- запор
- диссинергия мышц тазового дна
- биофидбек-терапия
- колопроктология
Список сокращений
ИМТ – индекс массы тела
МКБ – международная классификация болезней
СОП – синдром опущения промежности
СОД – синдром обструктивной дефекации
СРК – синдром раздраженного кишечника
STARR – степлерная трансанальная резекция прямой кишки
УЗИ – ультразвуковое исследование
ЖКТ – желудочно-кишечный тракт
ФГБУ – Федеральное Государственное бюджетное учреждение
ГНЦК – Государственный научный центр колопроктологии
МЗ – Министерство здравоохранения
РФ – Российская Федерация
Термины и определения
Симптомокомплекс -ряд симптомов, объединенных общим патогенезом обычно характерных для одной или нескольких нозологических форм. Иногда этим термином обозначают самостоятельные нозологические единицы или формы какой-либо болезни.
Синдром опущения промежности (СОП) – совокупность заболеваний, возникающих вследствие опущения или выпадения органов таза. Эти заболевания могут существовать как отдельные нозологические формы (ректоцеле, выпадение прямой кишки, энтероцеле).
Синдром обструктивной дефекации – нарушение опорожнения прямой кишки, обусловленное анатомическими изменениями заднего отдела тазового дна, такими как ректоцеле, внутренняя инвагинация и выпадение прямой кишки, энтероцеле и сигмоцеле в сочетании с дискоординацией и/или атрофией мышц тазового дна.
1. Краткая информация
1.1 Определение
Ректоцеле (rectocele: лат. rectum – прямая кишка; греч. kele – выпячивание, грыжа, припухлость) – дивертикулоподобное выпячивание стенки прямой кишки в сторону влагалища (переднее ректоцеле) и/или по задней полуокружности кишки (заднее ректоцеле). Переднее ректоцеле может быть представлено как изолированная форма, или в сочетании с задним ректоцеле и внутренней инвагинацией прямой кишки [1,2,3].
Синоним: опущение (выпадение) задней стенки влагалища.
1.2 Этиология и патогенез
Более 40% трудоспособного населения индустриально развитых стран страдает запорами, при этом около 80% в этой категории больных составляют женщины. Развивающаяся в течение жизни слабость связочно-мышечного аппарата тазового дна, его повреждения во время осложненных родов приводят к опущению либо выпадению органов таза с нарушением их функции. Таким образом, возникает характерный симптомокомплекс, связанный с нарушением фиксации органов таза - СОП. Наиболее часто повреждения тазового дна происходят в зоне ректовагинальной перегородки, что сопровождается развитием ректоцеле.
Риск развития заболевания увеличивается при осложненном течении беременности и родов, в том числе при хирургических пособиях при родах, при стремительных родах, разрывах промежности, родах крупным плодом [4]. В литературе существуют данные, согласно которым кесарево сечение снижает риск развития СОП, в то время как применение акушерских щипцов, напротив, является фактором повышенного риска [5, 6].
Развитию синдрома опущения промежности способствует тяжелый физический труд и интенсивные занятия спортом, причем не только сопровождающиеся поднятием тяжестей. В основе влияния этих факторов лежит повышение внутрибрюшного давления, а также резкие вертикальные нагрузки, ведущие к смещению органов таза в сагиттальной плоскости [7]. Так, высокая частота СОП и ректоцеле описана у женщин репродуктивного возраста, служивших в десантной дивизии американской армии и имевших в послужном списке большое количество прыжков с парашютом. Следует отметить, что у двух нерожавших пациенток молодого возраста, лечившихся Федеральном Государственном бюджетном учреждение (ФГБУ) «Государственном научном центре колопроктологии (ГНЦК) им. А.Н. Рыжих» Министерства здравоохранения (МЗ) Российской Федерации (РФ), в анамнезе также были длительные периоды занятия конным спортом в одном случае и сноубордингом – в другом.
Следующим фактором риска, провоцирующим опущение тазовых органов с развитием ректоцеле, можно считать хронические заболевания кишечника и легких. Хронический запор, провоцирующий частое и интенсивное натуживание и упорный кашель, приводят к многократному резкому повышению внутрибрюшного давления и как следствие – перерастяжению мышечно-фасциальных структур тазового дна, обеспечивающих нормальное положение органов.
Еще одним фактором, предрасполагающим к опущению тазовых органов, является гистерэктомия. Матка, является центральным органом тазового пространства, а ее связочный аппарат – частью всей системы, обеспечивающей правильное положение тазового дна. Влагалище и шейка матки прикрепляются к боковым стенкам таза элементами внутритазовой фасции, называемыми паракольпиум и параметрий. К цервикальному кольцу шейки матки прикрепляются кардинальные и маточно-крестцовые связки, а также лобково-шеечная и ректовагинальня фасций. Пересечение при гистерэктомии упомянутых структур снижает поддержку тазового дна и с течением времени приводит к опущению тазовых органов [8, 9, 5, 10].
Ожирение также оказывает влияние на состояние связочно-мышечного аппарата женского таза. Так по данным организации Women’sHealthInitiative индекс массы тела (ИМТ) более 30 кг/м? увеличивает риск развития синдрома опущения тазового дна на 40-75%[11].
Таким образом, воздействие указанных факторов на организм женщины с годами приводит к нарушению положения тазовых органов и нарушению их функции. Поэтому синдром опущения промежности считается возрастным заболеванием. Так, в исследовании, проведенном в США среди 1004 женщин в возрасте 18-83 лет, проходивших ежегодное гинекологическое обследование, было показано, что распространенность СОП увеличивалась примерно на 40% с каждой последующей декадой жизни [12].
1.3 Эпидемиология
Распространенность ректоцеле среди женщин, имеющих жалобы на нарушение опорожнения прямой кишки, по данным разных авторов, составляет от 7,0 до 56,5% [13,14,15]. В отчете по демографическим показателям и перспективам за 2006 г. секция урогинекологии Университета Торонто называет выпадение тазовых органов «скрытой эпидемией». Точная распространенность пролапса гениталий остается неустановленной, однако, согласно данным литературы 41% женщин 50-79 лет имеют проблемы, обусловленные опущением тазовых органов, 34% из них имеют цистоцеле, 19 % - ректоцеле, а 14% - выпадение матки.
Изучение результатов профилактических осмотров, проведенных в России, показало, что у 60% женщин выявляются такие заболевания как ректоцеле, опущение стенок влагалища и матки, стрессовое недержание мочи [16]. Также есть данные, что пациентки с синдромом опущения промежности в нашей стране составляют от 15 до 30% всех больных с гинекологическими заболеваниями [17].
1.4 Код по международной классификации болезней (МКБ) -10
Болезни мочеполовой системы (XIV).
Невоспалительные болезни женских половых органов.
N81.6 –Ректоцеле.
1.5 Классификация
1.5.1По уровню дефекта ректовагинальной перегородки различают:
нижнее ректоцеле – локализовано в нижней трети влагалища;
среднее ректоцеле – локализовано в средней трети влагалища;
высокое ректоцеле - локализовано в верхней трети влагалища [14].
1.5.2 По выраженности анатомических изменений различают три степени ректоцеле:
1 степень - ректоцеле определяется лишь при пальцевом исследовании прямой кишки как небольшой карман передней стенки прямой кишки;
2 степень - выпячивание прямой кишки во влагалище доходит до его преддверия;
3 степень - выпячивание передней стенки прямой кишки выходит за пределы влагалища [1].
2. Диагностика
- При сборе анамнеза следует обращать внимание на количество родов, выяснять характер родовой деятельности (стремительные роды, инструментальное вспоможение), профессиональные вредности (тяжелые физические нагрузки), наличие запоров или хронических заболеваний легких [7, 29,30,25].
Уровень убедительности рекомендации B (уровень достоверности доказательств – 3)
Комментарий. По данным литературы, ректоцеле обнаруживается у 40-80% женщин, не предъявляющих жалобы на свое состояние, то есть протекает без клинических проявлений [18,19,20,21].
В других случаях ректоцеле проявляется нарушением опорожнения прямой кишки с развитием синдрома обструктивной дефекации (СОД).
СОД выражается следующими признаками:
- затруднение дефекации, сопровождающееся длительным натуживанием;
- ощущение неполного опорожнения прямой кишки;
- применение ручного пособия для опорожнения прямой кишки [22,23,24]).
Кроме нарушения опорожнения прямой кишки возникает диспареуния, что нарушает сексуальную функцию пациенток. В связи с этим важно определять выраженность диспареунии до и после операции, чтобы правильно оценить результат хирургического лечения в отношении сексуальной жизни пациенток [25, 26].
Также женщины, имеющие ректоцеле, могут предъявлять жалобы на ощущение давления на влагалище и наличие округлого образования в этой области, периодические боли в нижней половине живота и в пояснице, недержание мочи и газов при физической нагрузке, кашле или чихании [27, 28].
2.2 Физикальное обследование
На этапе постановки диагноза:
- Рекомендуется начать с наружного осмотра, измерения роста, массы тела, уровня физического развития [31,32]
Уровень убедительности рекомендации B (уровень достоверности доказательств – 3)
- Рекомендовано пальцевое исследование прямой кишки, влагалища и аноскопия, позволяют обнаружить выпячивание передней стенки прямой кишки во влагалище, внутреннюю инвагинацию или полное выпадение прямой кишки, парадоксальную реакцию пуборектальной петли, не расслабляющейся вовремя натуживания. При пальцевом осмотре также можно определить каловые камни, стриктуру или опухоль прямой кишки [32,33,34,35].
Уровень убедительности рекомендации B (уровень достоверности доказательств – 3) 1/%%
2.3 Лабораторная диагностика
На этапе постановки диагноза:
- Рекомендуется провести общий анализ крови с исследованием лейкоцитарной формулы, общий анализ мочи, биохимический анализ крови: общий белок, альбумин, мочевина, креатинин, аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), исследование электролитов крови (натрий, калий, хлор), общий анализ мочи. […]
Уровень убедительности рекомендацииA (уровень достоверности доказательств – 1b)
2.4 Инструментальная диагностика
На этапе постановки диагноза:
Инструментальное обследование с использованием рентгенологических и физиологических методов позволяет определить степень выраженности синдрома опущения промежности, наличие сопутствующих ректоцеле признаков СОП (внутренняя инвагинация, сигмоцеле, диссинергия тазовых мышц), а также функциональное состояние толстой кишки [36,37].
- Рекомендована дефекография для определения положения прямой кишки относительно лобково-копчиковой линии в покое, при волевом сокращении, время ее опорожнения и остаточный объем (Таблица 1). [38,36].
- Уровень убедительности рекомендации B (уровень достоверности доказательств – 3)
Комментарий. Данные дефекографии позволяют сделать заключение о степени СОП, а также определить размер ректоцеле и выявить такие сопутствующие ему изменения как внутренняя инвагинация прямой кишки, сигмоцеле и диссинергия тазовых мышц [38,36].
Таблица1. Нормальные показатели дефекографии [38].
|
|
Положение кишки относительно лобково-копчиковой линии (см.) |
Время опорожнения прямой кишки (сек.) |
Остаточный объем (%) |
|
Покой |
-2,9±0,9 |
12,6±4,2
|
16,5%±5,3 |
|
Волевое сокращение |
-1,7±1,2 |
||
|
Натуживание |
-5,6±1 |
- Диагностику ректоцеле рекомендовано осуществлять при помощи трансректального ультразвукового исследования. Смещение мочевого пузыря, матки и стенок влагалища в дистальном направлении при натуживании говорит о наличии у пациентки синдрома опущения промежности. Пролабирование стенки кишки в просвет влагалища является признаком ректоцеле [37].
- Уровень убедительности рекомендации B (уровень достоверности доказательств – 3)
- Рекомендована эвакуаторная проба – исследование, которое позволяет подтвердить наличие нарушения эвакуации из прямой кишки. [39,40]
- Уровень убедительности рекомендации B (уровень достоверности доказательств – 3)
Комментарий. Для выполнения данного теста в прямую кишку вводится латексный баллончик, который заполняется 100-120 мл. жидкости. После этого в положении сидя на унитазе пациентку просят потужиться. Если баллончик выталкивается из прямой кишки – проба считается положительной, что соответствует норме. Если баллончик остается в кишке – проба отрицательная, что свидетельствует о наличии нарушения эвакуаторной функции прямой кишки и определяет консервативную тактику лечения [39,40].
- Рекомендована профилометрия, определяющая исходное состояние запирательного аппарата прямой кишки, которое может изменяться после хирургического лечения ректоцеле, особенно с применением трансанального доступа [13, 41].
- Уровень убедительности рекомендации C (уровень достоверности доказательств – 3)
Комментарий. Исследование осуществляется с помощью катетера, введенного в прямую кишку, по которому устанавливается скорость перфузии жидкости равная 1 мл/мин. Затем катетер вытягивается из прямой кишки со скоростью 5 мм/сек, при этом регистрируется давление на всем протяжении его перемещения (Таблица 2). Анализ данных проводится компьютерной программой с построением графика, на котором отражается распределение давления в анальном канале [41].
Таблица 2. Показатели профилометрии в норме (мм.рт.ст.) [41].
|
Показатели профилометрии |
Покой |
Волевое сокращение |
|
Анальный канал в целом: |
||
|
Максимальное давление |
100,8 ± 11,4 |
137,1 ± 12,6 |
|
Среднее давление |
52,2 ± 8,2 |
76,6 ± 8,9 |
|
Коэффициент асимметрии (ед) |
19,8 ± 2,3 |
19,2 ± 2,6 |
|
Зона высокого давления* |
||
|
Длина зоны (см) |
2,2 ± 0,5 |
2,7 ± 0,65 |
|
Среднее давление |
72,1 ± 9,7 |
100,1 ± 12,5 |
|
Коэффициент асимметрии |
15,5 ± 2,1 |
13,9 ± 2,2 |
*Зона высокого давления соответствует проекции внутреннего и глубокой порции наружного сфинктера.
- Рекомендовано исследование пассажа по толстой кишке имеющее значение для выявления медленно-транзитных запоров, которые могут быть одним из пусковых механизмов развития ректоцеле. [42,43,44,45].
- Уровень убедительности рекомендации B (уровень достоверности доказательств – 3)
Комментарий. Существуют разные методики данного исследования, включая использование радиоизотопных маркеров. Однако все они проводятся по одинаковой схеме: после приема контрастного вещества через рот осуществляется ежедневный рентгенологический контроль над его продвижением по толстой кишке, что позволяет оценить моторно-эвакуаторную функцию различных ее отделов. Исследование проводится на фоне обычного для пациента режима питания, а также обращается внимание на наличие или отсутствие стула во время диагностической процедуры. В норме кишка полностью опорожняется от контрастной взвеси в течение 48-72 часов. Время транзита свыше 72 часов говорит о нарушении функции кишки. В функционально скомпрометированных отделах стаз контрастного вещества может превышать 96 часов, что определяется при прочтении рентгенологических снимков [42,43,44,45].
Интерпретация данных пассажа по толстой кишке должна производиться с учетом показателей дефекографии. Это позволяет определить функциональные особенности толстой кишки – преобладание медленно-транзитного запора или эвакуаторных нарушений [46].
3. Лечение
Консервативное лечение функциональных нарушений толстой кишки всегда должно предварять хирургические мероприятия по поводу ректоцеле [47].
Уровень убедительности рекомендации B (уровень достоверности доказательств – 3)
- У женщин с ректоцеле в сочетании с клиническими признаками нарушения опорожнения прямой кишки лечение рекомендовано начинать с консервативных мероприятий, заключающихся в подборе режима питания с включение в рацион высоковолокнистых продуктов и большого количества жидкости. Ежедневный прием 25 граммов волокон увеличивает частоту стула у пациентов с хроническими запорами [48].
Уровень убедительности рекомендации А (уровень достоверности доказательств – 1b)
Комментарий. Доказано, что употребление жидкости до 1,5 -2 литров в день увеличивает частоту стула и снижает необходимость в приеме слабительных средств у пациентов, соблюдающих высокошлаковую диету [47].
- В тех случаях, когда функцию кишки не удается улучшить при помощи режима питания, рекомендовано использовать слабительные средства и прокинетики.
Уровень убедительности рекомендации C (уровень достоверности доказательств – 4)
- Макрогол образует водородные связи с молекулами воды в просвете кишки, увеличивает содержание жидкости в химусе, стимулирует механорецепторы и улучшает перистальтику кишечника. Рекомендуется ежедневный прием 20 г. препарата [49].
Уровень убедительности рекомендации А (уровень достоверности доказательств – 2a)
- Прукалоприд – прокинетик, селективный антогонист 5-НТ4-серотониновых рецепторов, что объясняет его действие на моторику кишечника. Рекомендуемая доза – 2 мг. в день. В результате семи плацебо-контролируемых исследований установлено, что прокинетики увеличивают частоту опорожнения толстой кишки по сравнению с группой, принимавшей плацебо [51]. Сочетание препаратов, увеличивающих объем кишечного содержимого (макрогол) и усиливающих кишечную перистальтику (прукалоприд) часто дает эффект в лечении хронических запоров [49,50].
Уровень убедительности рекомендации А (уровень достоверности доказательств – 2a)
- Псилиум – препарат растительного происхождения, состоящий из оболочек семян подорожника, увеличивает объем химуса, что стимулирует перистальтику. Доза препарата рекомендовано подбирать в зависимости от выраженности запора – от 3 до 6 саше в день в 2 -3 приема (максимальная доза соответствует 20 граммам псилиума) [50].
Уровень убедительности рекомендации B (уровень достоверности доказательств – 2a)
- Лактулоза оказывает осмотическое, слабительное действие, стимулирует размножение молочнокислых бактерий и усиливает перистальтику толстой кишки. Максимальная доза для взрослых — 60 мл в сутки. Кратность приема может составлять 1–2 (реже 3) раза в день. Курс лактулозы рекомендовано назначать на 1–2 месяца, а при необходимости — и на более длительный срок. Отменяют препарат постепенно под контролем частоты и консистенции стула [50].
Уровень убедительности рекомендации B (уровень достоверности доказательств – 2a)
Комментарий. Сравнительная оценка действия псилиума и лактулозы в рамках проспективного нерандомизированного исследования показала, что псилиум является более эффективным средством, которое обеспечивает лучшую консистенцию стула и дает меньше побочных реакций по сравнению с лактулозой и другими слабительными [52].
- Кроме указанных препаратов для улучшения функции толстой кишки рекомендовано применять другие слабительные средства, такие как магния гидроксид , бисакодил и т.д.[50,53].
Уровень убедительности рекомендации C (уровень достоверности доказательств – 3)
- Пациенткам, у которых ректоцеле выявляется на фоне диссинергии мышц тазового дна, рекомендовано назначать проведение биофидбек-терапии [54].
- Уровень убедительности рекомендации B (уровень достоверности доказательств – 2a)
Комментарий. Методика. Пациентке в положении на боку в задний проход вводится датчик. При выполнении волевых сокращений сфинктера показатели давления в анальном канале трансформируются в акустические или визуальные сигналы, отраженные на мониторе. Анализируя эти сигналы, пациентка учится контролировать мышечные сокращения и изменять их при помощи волевых усилий, тем самым улучшая функцию опорожнения прямой кишки. Упражнения выполняются 15-30 раз. Курс 10-15 сеансов.
Положительный эффект от проведения биофидбек-терапии, по разным данным, составляет 35-90% [55,56,57].
3.2.1. Показания к хирургическому лечению
Даже после проведенного консервативного лечения, не давшего положительного эффекта, у хирурга должны оставаться сомнения в необходимости хирургического лечения ректоцеле. Эти сомнения обусловлены тем, что синдром обструктивной дефекации, который диагностируется наряду с ректоцеле, может быть результатом различных проблем, разрешение которых невозможно только хирургическим путем [58, 59].
В рамках проспективного исследования, проведенного в Италии, были обследованы 100 пациенток с выраженными эвакуаторными нарушениями из прямой кишки. У 2/3 из них был выявлен тревожный или депрессивный синдром, что является негативным предиктором отдаленных результатов лечения, предполагаемого у этих больных. Кроме этого у пациенток были выявлены такие патологические изменения как энтероцеле (17%), диссинергия мышц тазового дна (44%), снижение ректальной чувствительности (33%) и замедление транзита по ободочной кишке (28%) [60]. Перечисленные состояния могут сопутствовать ректоцеле и определять неблагоприятные функциональные результаты после хирургической коррекции дефекта ректовагинальной перегородки [61,62,63,64]. Эти же патологические изменения с течением времени могут ухудшить до 50% хорошие результаты хирургического лечения ректоцеле, полученные в ранние сроки после операции [58,61,64,65,66].
Следует также учитывать вероятность развития такого осложнения хирургического лечения ректоцеле как диспареуния, что значительно нарушает интимную жизнь пациенток. В связи с этим нужно с осторожностью прибегать к оперативному лечению у молодых женщин, ведущих активную половую жизнь [67].
Таким образом, показания к хирургическому лечению устанавливаются в тех случаях, когда:
- пациентку субъективно беспокоят ощущения давления на влагалище и присутствие «мешка» во влагалище;
- опорожнение прямой кишки производится только с помощью ручного вспоможения и даже это не приносит удовлетворения от дефекации;
- все проводимые мероприятия, направленные на улучшение опорожнения прямой кишки (соблюдение режима питания, применение слабительных препаратов, биофидбек-терапия) не дали положительного результата;
- по данным дефекографии вектор движения каловых масс направлен в сторону ректоцеле и остаточный объем контраста в кишке превышает 30%;
- по данным обследования ректоцеле сочетается с внутренней инвагинацией прямой кишки с клиникой недостаточности анального сфинктера [68,69].
3.2.2. Способы хирургического лечения
Для лечения ректоцеле предложено более 30 способов операций и их модификаций. Все вмешательства направлены на укрепление передней стенки прямой кишки и ликвидацию дивертикулоподобного выпячивания и отличаются друг от друга хирургическими доступами [70, 71, 72, 62, 73].
- Рекомендован трансвагинальный доступ – принцип операции заключается в восстановлении ректовагинальной фасции и укреплении ректовагинальной перегородки с помощью передней леваторопластики [68,27, 74,75].
Комментарий. После гидравлической препаровки ректовагинальной перегородки физиологическим раствором с адреналином (1мл. адреналина на 400 мл. физ. раствора) производится продольный разрез задней стенки влагалища в проекции ректоцеле. Стенка влагалища отделяется от ректовагинальной фасции в латеральных направлениях, мобилизуется передняя стенка прямой кишки. На ректовагинальную фасцию накладывается несколько швов из синтетического длительно рассасывающегося материала (викрил, полисорб). Острым путем мобилизуются края леваторов и сшиваются над ранее ушитой фасцией. Задняя стенка влагалища ушивается непрерывным швом (викрил, полисорб).
При помощи этого метода удается добиться ликвидации дивертикулоподобного выпячивания во влагалище у 80% пациенток и необходимости ручного вспоможения при дефекации у 67% оперированных [68,74]. Однако у 33% больных не отмечается улучшения опорожнения прямой кишки, послеоперационная диспареуния возникает у 25%, проблемы с анальным держанием появляются у 36% оперированных, и по крайней мере 10% пациенток нуждаются в повторной оперативной коррекции [69,70,76,23].
Уровень убедительности рекомендации B (уровень достоверности доказательств – 2а)
- Для укрепления ректовагинальной перегородки рекомендовано использовать синтетические (полипропилен, пролен) и биологические материалы (пермакол) [77,78].
Уровень убедительности рекомендации C (уровень достоверности доказательств – 4)
Комментарий. Таким же образом, как при типичной леваторопластике, обнажается передняя стенка прямой кишки, покрытая ректовагинальной фасцией. После ушивания последней на переднюю стенку прямой кишки помещается ромбовидный имплантат, размер которого адаптируется к размеру раны. Латеральные края имплантата подшиваются к надкостнице нисходящей ветви лобковой кости (викрил, полисорб), затем ушивается стенка влагалища. Данный метод позволяет укрепить ректовагинальную перегородку без натяжения тканей, которое создается при леваторопластике.
По результатам проспективного исследования было зарегистрировано улучшение опорожнения кишки после пластики ректовагинальной перегородки биологическим имплантом, однако признаки СОД были отмечены почти у половины оперированных через 3 года после операции [78].
- Рекомендован трансректальный доступ, позволяющий иссечь избыточную слизистую оболочку и ликвидировать дефект ректовагинальной перегородки через прямую кишку [79, 80, 81,82,83].
Уровень убедительности рекомендации … (уровень достоверности доказательств – …)
Комментарий. В начале 90-х годов А. Лонго была предложена степлерная трансанальная резекция прямой кишки (STARR) при помощи циркулярного аппарата РРН-01, которая стала применяться для лечения ректоцеле и с недавних пор практически вытеснила традиционный трансректальный метод лечения [84,85]).
Методика. С помощью окончатого аноскопа накладываются два слизисто-мышечных полукисетных шва на переднюю полуокружность прямой кишки (викрил на игле 5/8) – первый шов на 2 см. от зубчатой линии, второй – на 2 см. проксимальнее первого. В прямую кишку вводится рабочая часть циркулярного степлера РРН-01 с максимально выдвинутой головкой. Швы, подтягивающие стенку прямой кишки, завязываются на стержне аппарата, и головка смыкается с основной частью. При нажатии на ручку аппарата происходит резекция участка стенки прямой кишки, вовлеченной в аппарат, с формированием двухрядного скрепочного шва. Наложенный механический шов создает соединительнотканно-мышечный каркас передней стенки кишки, тем самым укрепляя ректовагинальную перегородку. Таким же образом производится резекция кишечной стенки по задней полуокружности.
Операция Лонго эффективна при сочетании ректоцеле с внутренней инвагинацией прямой кишки [86].
По данным литературы результаты лечения ректоцеле методом Лонго, варьируют от 90% хороших результатов в первые месяцы после вмешательства до снижения эффекта от лечения и возврате симптомов у 52% пациенток через 18 месяцев после операции [87].
- Трансперинеальный доступ – рекомендован для хирургической коррекции ректоцеле, сочетающегося с анальной инконтиненцией, обусловленной дефектом анального сфинктера. Во время операции производится восстановление ректовагинальной фасции передняя сфинктеролеваторопластика. […]
Уровень убедительности рекомендации C (уровень достоверности доказательств – 4)
Комментарий. Производится гидравлическая препаровка ректовагинальной перегородки физиологическим раствором с адреналином (1мл. адреналина на 400 мл. физ. раствора). Разрез выполняется в поперечном направлении на границе слизистой влагалища и кожи промежности. Затем производится расщепление ректовагинальной перегородки, мобилизация передней стенки прямой кишки, передних порций мышц леваторов. Далее выполняется восстановление ректовагинальной фасции и передняя леваторопластика. При наличии дефекта анального сфинктера, после иссечения замещающих его рубцовых тканей, сшиваются края сфинктера. Рана промежности ушивается в продольном направлении.
Улучшение эвакуаторной функции прямой кишки и анального держания наблюдается у 75% пациенток [88].
- Трансперинеальный доступ рекомендован также для пластики ректовагинальной перегородки сетчатыми (полипропилен, пролен) или биологическими (пермакол) имплантатами [89,90,91,92].
Уровень убедительности рекомендации С (уровень достоверности доказательств – 3)
Комментарий. Методика пластики такая же как при трансвагинальном доступе.По данным ретроспективного исследования, субъективное улучшение состояния было отмечено у 77% женщин после трансперинеальной пластики ректовагинальной перегородки с использованием полипропиленового и полиглактин-полипропиленового имплантов. [90].
Следует отметить, что операции с использованием синтетических имплантов для укрепления ректовагинальной перегородки в 6% случаев осложняются эрозией влагалища в области сетки, а у1,5% пациенток в послеоперационном периоде может возникнуть ректовагинальный свищ[93].
- Трансабдоминальный доступ – рекомендован в тех случаях, когда дефект ректовагинальной перегородки сочетается с внутренней инвагинацией прямой кишки или энтероцеле.
Уровень убедительности рекомендации C (уровень достоверности доказательств – 4)
Комментарий. Выполняется нижне-срединная лапаротомия. Справа от прямой кишки на уровне мыса крестца вскрывается тазовая брюшина. Разрез продлевается вниз с переходом на маточно-прямокишечную складку. При этом производится мобилизация прямой кишки по правой полуокружности до боковой связки и спереди до анального сфинктера. На этом уровне к передней стенке прямой кишки, тремя швами (полисорб) фиксируется край полипропиленового имплантата, который имеет вид ленты размерами 3х10см. К этому же имплантату двумя-тремя швами с использованием аналогичного шовного материала фиксируется задний свод влагалища. Противоположный конец полипропиленовой ленты подшивается к мысу крестца (полисорб). Брюшина ушивается непрерывным швом с вовлечением в него края имплантата (полисорб). Таким образом уменьшается глубина Дугласова кармана.
Этот метод позволяет одновременно выполнить коррекцию ректоцеле, фиксацию кишки к крестцу и укрепление тазовой брюшины [94, 95,96].
Трансабдоминальная коррекция ректоцеле производится как открытым, так и лапароскопическим способом и позволяет добиться ликвидации анатомических дефектов ректовагинальной перегородки и улучшения функции прямой кишки более чем в 80% случаев [97,98, 99].
5. Профилактика и диспансерное наблюдение
5.1. Профилактика
- Для профилактика ректоцеле рекомендовано устранение факторов риска развития заболевания: повышение внутрибрюшного давления вследствие тяжелых физических нагрузок, запоров, хронических заболеваний легких, отсутствие послеродовых осложнений, адекватное выполнение акушерских и гинекологических пособий [6,7].
Уровень убедительности рекомендации В (уровень достоверности доказательств – 2b)
- Вследствие беременности и родов происходит растяжение мышц тазового дна с развитием нейромускулярной дисфункции, которая носит обратимый характер [100]. В связи с этим для профилактики развития синдрома опущения промежности (СОП) и ректоцеле после родов рекомендовано проведение гимнастических упражнений, укрепляющих мышцы тазового дна – гимнастика Кегеля [101, 102].
Уровень убедительности рекомендации В (уровень достоверности доказательств – 2а)
5.2 Диспансерное наблюдение
- В послеоперационном периоде рекомендуется соблюдение режима с ограничением физических нагрузок, включение в рацион высоковолокнистых продуктов и большого количества жидкости и использование объемных слабительных для регуляции стула, а также гимнастические упражнения для укрепления мышц тазового дна. У пациенток с наличием диссинергической реакции мышц тазового дна проводится курс биофидбек-терапии через 1 мес. после операции. При недостаточном эффекте от лечения курс повторяется через 3 месяца. […]
Уровень убедительности рекомендации В (уровень достоверности доказательств – 3)
- Контрольные осмотры рекомендованы через 3, 6, 9, 12 месяцев после оперативного лечения. Результаты оцениваются по опросникам качества жизни и шкалы эвакуаторных нарушений. Кроме этого необходимо инструментальное обследование через 6, 12, 24, 36 месяцев после операции для объективной оценки анатомического и функционального состояния тазовых органов.
Уровень убедительности рекомендации В (уровень достоверности доказательств – 3)
6. Дополнительная информация, влияющая на течение и исход заболевания
Отрицательно влияют на исход лечения:
1. Отказ от приема препаратов, улучшающих функцию толстой кишки и облегчающих опорожнение;
2. Физические нагрузки, приводящие к повышению внутрибрюшного давления;
3. Обострения хронических заболеваний легких, сопровождающихся длительным и натужным кашлем;
4. Присоединения инфекционных осложнений.
6.1.Область применения рекомендаций
Клинические рекомендации предназначены врачам-терапевтам, врачам общей практики (семейным врачам), гастроэнтерологам, колопроктологам, хирургам, эндоскопистам, организаторам здравоохранения, медицинским работникам со средним медицинским образованием, врачам-экспертам медицинских страховых организаций, в том числе при проведении медико-экономической экспертизы. Консервативное может проводиться в амбулаторных условиях при участии врача-колопроктолога или врача-хирурга. Хирургическое лечение проводится в условиях круглосуточного стационара, необходимо применение КСГ 75 – операции на кишечнике и анальной области (уровень 3), или, в зависимости от метода лечения и характера течения заболевания оказания высокотехнологичной медицинской помощи по профилю «Абдоминальная хирургия» перечня видов высокотехнологичной медицинской помощи, не включенных в базовую программу обязательного медицинского страхования, финансовое обеспечение которых осуществляется за счет средств, предоставляемых федеральному бюджету из бюджета Федерального фонда обязательного медицинского страхования в виде иных межбюджетных трансфертов.
6.2. Ограничение применения рекомендаций.
Клинические рекомендации отражают мнение экспертов по наиболее спорным вопросам. В клинической практике могут возникать ситуации, выходящие за рамки представленных рекомендаций, поэтому окончательное решение о тактике ведения каждого пациента должен принимать лечащий врач, на котором лежит ответственность за его лечение.
Критерии оценки качества медицинской помощи
Список литературы
- Воробьев Г. И. Основы колопроктологии. Москва: «МИА», 2006.с. 193-208.
- Краснопольский В. Н., Иоселиани М. Н., Рижинашвили И. Д., Слободянюк А. И. Современные аспекты хирургического лечения опущения и выпадения внутренних половых органов у женщин. Акушерство и гинекология. 1990. № 8. с. 58-61.
- Попов А. А., Славутская О. С, Рамазанов М. Р. Современные аспекты диагностики и хирургического лечения опущения и выпадения половых органов у женщин. Эндоскопическая хирургия. 2002. № 6. с.13-15.
- Fritel X., Ringa V., Varnoux N. et al. Mode of delivery and fecal incontinence at midlife: a study of 2,640 women in the Gazel cohort. Obstet. Gynecol. 2007. Vol. 110, No. 1. P. 31–38.
- Moalli P.A., Jones I.S., Meyn L.A., Zyczynski H.M. Risk factors associated with pelvic floor disorders in women undergoing surgical repair. Obstet. Gynecol. 2003. Vol. 101. P. 869–874.
- Lukacz E.S., Lawrence J.M., Contreras R. et al. Parity, mode of delivery, and pelvic floor disorders. Obstet. Gynecol. 2006. Vol. 107.P. 1253–1260.
- Nygaard I., Bradley C., Brandt D. Women`s Health Initiative. Pelvic organ prolapse in older women: prevalence and risk factors. ObstetGynecol. 2004. Vol. 104. P. 489-497.
- Olsen A.L., Smith V.J., Bergstrom J.O. et al. Epidemiology of surgically managed pelvic organ prolapse and urinary incontinence //Obstet. Gynecol. 1997. Vol. 89. P. 501–506.
- Mant J., Painter R., Vessey M. Epidemiology of genital prolapse: observations from the Oxford Family Planning Association Study. Br. J.Obstet.Gynecol. 1997;104:579–85.
- Tegerstedt G., Miedel A., Maehle-Schmidt M. et al. Obstetric risk factors for symptomatic prolapse: a population-based approach. Am. J. Obstet. Gynecol. 2006. Vol. 194, No. 1. P. 75–81.
- Hendrix S.L., Clarc A., Nygaard I., Aragaki A., Barnabei V., McTieran A. Pelvic organ prolapse in Women`s Health Initiative: gravity and gravidity. Am J Obstet Gynecol. 2002; 186: 1160-6.
- Swift S., Woodman P., O’Boyle A. et al. Pelvic Organ Support Study (POSST): the distribution, clinical definition, and epidemiologic condition of pelvic organ support defects // Am. J. Obstet.Gynecol. 2005. Vol. 192. P. 795–806.
- Шелыгин Ю.А., Титов А.Ю., Джанаев Ю.А., Бирюков О.М., Мудров А.А., Краснопольская И.В. Особенности клинической картины и характер нейро-функциональных нарушений у больных ректоцеле. Колопроктология. 2012. №4(42).с. 27-32.
- Block I.R. Transrectal repair of rectocele using obliterative suture. Dis Colon Rectum. 1986, 29:707-711.
- Savoye-Collet C, Savoye G, Koning E, Leroi A.M, Dacher J.N. Defecography in symptomatic older women living at home. Age Ageing.2003, 32:347-350.
- Баяхчиянц А.Ю. Тактика лечения ректоцеле с сочетанными заболеваниями прямой кишки и мочеполовой сферы: автореф. дис. канд. мед. наук / А.Ю.Бахчиянц. Ереван, 1992. — 22 с.
- Слободянюк Б.А. Сравнительный анализ лапароскопического и вагинального доступов при лечении генитального пролапса с использованием синтетических материалов. Дис. ….к-та мед. наук. М 2009; 133.
- Bartolo D.C., Bartram C.I., Ekberg O. et al. SimposiumProctography. Int J Colorectal disease. 1988, 3:67-89.
- Shovron P.G., McHugh S., Diamant N.E., Somers S., Stevenson G.W. Defecography in normal volunteers: Results and implications. Gut. 1989;30:1737-49.
- Freimanis M.G., Wald A., Caruana B., Bauman D.H. Evacuation proctography in normal volunteers. Invest Radiol. 1999;26:581-585.
- Selvaggy F., Pesce G., Scotto Di Carlo E. et al. Evaluation of normal subjects by defecographic techniques. DisColonRectum. 33:698-702.
- Brandt L.J., Schoenfeld P., Prather C.M. et al. An evidence-based approach to the management of cronic constipation in North America. American College of Gastroenterology Task Force 2005;100:S1-4.
- Keighley M.R.B., «Stipsy,» in Chirurgia di Ano-Retto e Colon, Keighley M.R.B. and Williams N.S., eds. p.p. 615-644, PiccinPadova. Italy. 2000.
- Weber A.M., Walters M.D., Ballard L.A., Booher D.L., Piedmonte M.R. Posterior vaginal prolapse and urinary incontinence. Obstet. Gynecol. 1995;85:483-7.
- Handa V.L., Harvey L., Cundiff G.W., Siddique S.A., Kjerulff K.H. Sexual function among women with urinary incontinence and pelvic organ prolapse. Am J Obstet Gynecol. 2004;191:751-6.
- Weber A.M., Walters M.D., Piedmonte M.R. Sexual function and vaginal anatomy in women before and after surgery for pelvic organ prolapse and urinary incontinence. Am. J.Obstet Gynecol. 2000;182:1610-5.
- Kahn M.A., Stanton S.L. Techniques of rectocele repair and their effects on bowel function. IntUrogynecol J. 1998, 9:37-47.
- Felt-Bersma R.J.F., Cuesta M.A. Rectal prolapse, rectal intussusception, rectocele and solitary rectal ulcer syndrome. GastroenterolClin North Am. 30:199-222.
- Soares FA, Regadas FS, Murad-Regadas SM, Rodrigues LV, Silva FR, Escalante RD, Bezerra RF. Role of age, bowel function and parity on anorectocele pathogenesis according to cinedefecography and anal manometry evaluation. Colorectal Dis. 2009. Nov;11(9):947-50. (УD-III cross-sectional study).
- Blandon RE, Bharucha AE, Melton LJ 3rd, Schleck CD, Zinsmeister AR, Gebhart JB. Risk factors for pelvic floor repair after hysterectomy. Obstet Gynecol. 2009, Mar; 113(3):601-8.
- Brandt L.J., Schoenfeld P., Prather C.M. et al. An evidence-based approach to the management of cronic constipation in North America. American College of Gastroenterology Task Force 2005;100:S1-4.
- Drossman D.A., Corraziari E., TalleyN.J. et al. In Drossman D.A. Functional bowel disorders in Rome II: the Functional Gastrointestinal Disorders: diagnosis, pathophisiology, and treatment: a multinational consensus. 2nd ed. McLean, VA; Degnon Associates. 2000:352-97.
- Longstreth G.F., Thompson W.G., Chey W.D. et al. Functional bowel disorders. Gastroenterology. 2006;130:1480-91.
- Rantis P.C., Vernava A.M., Daniel G.L., Longo W.E. Chronic constipation: is the workup worth the cost? Dis Colon Rectum. 1997. 40:280-6.
- Dobben A.C., Wiersma T.G., Janssen L.W. et al. Prospective assessment of interobserver agreement for defecography in fecal incontinence. Am J Roentgenol. 2005;185:1166-72.
- Regadas F.S.P., Murad-Regadas S.M., Wexner S.D. et al. Three-dimensional endosonography and anal manometry in assessment anterior rectocele in women. A new pathogenesis concept and the basic surgical principle. Colorectal Dis. 2006;9:80-5.
- ЗароднюкИ.В. Рентгенологическаядефекографиявобследованииколопроктологическихбольных // Радиология – практика. 2004. №2.с.26-30.
- Beck D.E. Simplified balloon expulsion test. Dis Colon Rectum. 1992;35:597-8.
- Fleshman J.W., Dreznik Z., Cohen E., Fry R.D., Kodner I.J. Balloon expulsion test facilitates diagnosis of pelvic floor outlet obstruction due to nonrelaxing puborectalis muscle. DisColonRectum. 1992;35:1019-25.
- Подмаренкова Л.Ф., Алиева Э. И., Полетов Н. Н., Фоменко О. Ю., Алешин Д. В. Роль функциональных методов исследования запирательного аппарата прямой кишки в выявлении патогенетических механизмов анальной инконтиненции. Колопроктология. 2006. №2(16).с. 24-30.
- Metcalf A.M., Phillips S.F., Zinsmeister A.R. et al. Simplified assessment of colonic transit. Gastroenterology 1987;92:40-7.
- Hutchinson R., Kumar D. Colonic and small-bowel transit studies. In: Wexner S.D., Bartolo D.C., eds. Constipation: etiology, evaluation and management. Oxford: Butterworth-Heinemann, Ltd., 1995:52-62.
- Van der Sijp J.R., Kamm M.A., Nightingale J.M. et al. Radioisotope determination of regional colonic transit in severe constipation: comparison with radiopaque marcers. Gut. 1993;34:402-8.
- McLean R.G., Smart R.C., Gaston-Parry D. et al. Colon transit scintigraphy in health and constipation using oral iodine-131-cellulose. J Nuc Med. 1990;31:985-9.
- Schmitt B., Wexner S.D., Bartolo D.C. Surgical treatment of colonic inertia. In: Wexner S.D., Zbar A.P., Pescatori M., eds. Complex anorectal disorders: investigation and management. London: Spinger-Verlag, 2005:153-9.
- Voderholzen W.A., Schatke W., Mudldorfer B.E. et al. Clinical response to dietary fiber treatment of chronic constipation. Am J Gastroenterol. 1997;92:95-8.
- Anti M., Pignataro G., Armuzzi A. et al. Water supplementation enhances the effect of high-fiber dieton stool frequency and laxative consumption in adult patients with functional constipation. Hepatogastroenterology. 1998;45:727-32.
- Griffenberg L., Morris M., Atkinson N., Levenback C. The effect of dietary fiber on bowel function following radical hysterectomy: a randomized trial. GynecolOncol. 1997;66:417-24.
- Cleveland M.V., Flavin D.P., Ruben R.A., Epstein R.M., Clarc G.E. New polyethylene glycol laxative for treatment of constipation in adults: a randomized, doble-blind, placebo controlled study. SouthMed J. 2001;94:478-81.
- Ramkumar D., Rao S.S. Efficasy and safety of traditional medical therapies for chronic constipation: systematic review. Am J Gastroenterol. 2005;100:936-71.
- Evans B.W., Clarc W.K. et al. Tegaserod for the treatment of irritable bowel syndrome. The Cochrane Database of Systematic Reviews. 2006; Issue 2.
- Dettmar P.W., Sykes J. A multi-centre, general practice comparison of ispaghula husk with lactulose and other laxatives in the treatment of simple constipation. Curr Med Res Opin. 1998; 14:227-33.
- Jones M.P., Talley N.J., Nuyts G., Dubois D. Lack of objective of efficacy of laxatives in chronic constipation. Dig Dis Sci. 2002;47:2222-30.
- Chiaroni G., Whitehead W.E., Pezza V. Et al. Biofeedback is superior to laxatives for normal transit constipation due to pelvic floor dissynergia. Gastroenterology. 2006;130:657-64/
- Wang J., Luo M.H., Qi Q.H., Dong Z.L. Prospective study of biofeedback retraning in patients with chronic idiopathic functional constipation. World J Gastroenterol. 2003;9:2109-13.
- Wexner S.D., Cheape J.D., Jorge J.M. et al. A prospective assessment of biofeedback for treatment of paradoxical puborectalis contraction. Dis Colon Rectum. 1992;35:145-50.
- Wexner S.D., Cheape J.D., Jorge J.M. et al. A prospective assessment of biofeedback for treatment of paradoxical puborectalis contraction. Dis Colon Rectum. 1992;35:145-50.
- Pescatori M., Boffi F., Russo A., Zbar A.P. Complications and recurrence after excision of rectal internal mucosal prolapse for obstructed defecation. Int J Colorectal Dis. 2006;21:160-65.
- Pescatori M., Spyrou M., Pulvurentid`Urso A. A prospective evaluation of occult disorders in obstructed defecation using the `iceberg diagram`. Colorectal Dis. 2007; 9:452-56.
- Pescatori M., Zbar A.P. Reinterventions after complicated or failed STARR procedure. Int J Colorectal Dis. 2009;24:87-95.
- Christiansen J., Zhu B.W., Ramussen O.O., S?rensen M. Internal rectal intisusseption: Results of surgical repair. Dis Colon Rectum. 1992;35:1026-28.
- Boccasanta P., Venturi M., Calabr? G. et al. Which surgical approach for rectocele? A multicentric report from Italian coloproctologists. Tech Coloproctol. 2001;5:149-56.
- Vermeulen J., Lange J.F., Sikkenk A.C., van der Harst E. Anterolateral rectopexy for correction of rectocele leads to good anatomical but poor functional results. Tech Coloproctol. 2005;9:35-41.
- Roman H., Michot F. Long-term outcomes of transanal rectocele repair Dis Colon Rectum. 2005;48:510-17.
- Schultz I., Mellgren A. Dolk A., Johansson C., Holmstr?m B. Long-term results and functional outcome after Ripsteinrectopexy. Dis Colon Rectum. 2000;43:35-43.
- Brown A.J., Anderson J.H., McKee R,F., Finlay I.G. Surgery for occult rectal prolapse. Colorectal Dis. 2004;6:176-79.
- Weber A.M., Richter H.E. Pelvic organ prolapse. Obstet and Gynecol. 2005. Vol. 106.no 3, pp.615-634.
- Mellgren A., Anzen B., Nilsson B.Y. et al. Results of rectocele repair. A prospective study. Dis Colon Rectum. 1995;38:7-13.
- Singh K., Cortes E., Reid W.M.N. Evaluation of the fascial technique for surgical repair of isolated posterior vaginal wall prolapse. Obstet and Gynecol. 2003. Vol. 101, no 2. pp.320-324.
- Arnold MW, Stewart WR, Aguilar PS. Rectocele repair. Four years" experience. Dis Colon Rectum. 1990. Aug;33(8):684-7.
- Watson SJ, Loder PB, Halligan S, Bartram CI, Kamm MA, Phillips RK. Transperineal repair of symptomatic rectocele with Marlex mesh: a clinical, physiological and radiologic assessment of treatment. J Am Coll Surg. 1996. Sep;183(3):257-61.
- Van Laarhoven CJ, Kamm MA, Bartram CI, Halligan S, Hawley PR, Phillips RK. Relationship between anatomic and symptomatic long-term results after rectocele repair for impaired defecation. Dis Colon Rectum. 1999. Feb;42(2):204-10; discussion 210-1.
- Arezzo A., Pescatori M. Surgical procedures for evacuatory disorders. Ann Ital Chir. 2009;80:261-266.
- Jeffcoat T.N. Posterior colpoperineorraphy. Am J ObstetGynecol; 1959;77:490-502.
- Zbar A.P., Leineman A., Fritsch H., Beer-Gabel M., Pescatori M. Rectocele: patogenesisand surgical management. Int J Colorectal Dis. 2003;18:369-84.
- Kahn M.A., Stanton S.L. Posterior colporrhaphy: its effects on bowel and sexual function. Br J Obstet Gynecol. 1997;104:882-6.
- Parker M.C., Phillips R.K. Repair of rectocele using Marlex mesh. Ann Roy CollSurg Eng. 1993;75:193-94.
- Altman D., Zetterstorm J., Mellgren A. et al. A three-year prospective assessment of rectocele repair using porcine xenograft. Obstet Gynecol. 2006;107:59-65.
- Pichford C.A. Rectocele: a cause of anorectal pathological changes in women. Dis Colon Rectum. 1967;10:464-6.
- Sullivan E.S., Leaverton G.H., Hardwick C.E. Transrectal perineal repair: an ajunct to improved function after anorectal surgery. Dis Colon Rectum. 1968;11:106-14.
- Marks M.M. The rectal side of the rectocele. Dis Colon Rectum. 1967;10:387-8.
- Arnold M.W., Steward W.R., Aguilar P.S. Rectocele repair: four years` experience. Dis Colon Rectum. 1990;33:684-7.
- Sehapayak S. Transrectal repair of rectocele: an extended armamentrarium of colorectal surgeons. A report of 355 cases. Dis Colon Rectum. 1985;28:422-33.
- Longo A. Treatment of hemorrhoidal disease by reduction of mucosa and of hemorrhoidal prolapsed with circular suturing device: a new procedure. In Progressing of the 6th World Congress of Endoscopic Surgery. 1988. p.p. 777-784.
- Altomare D.F., Rinaldi M., Veglia A., Petrolino M., De Fasio M., Sallustio P. Combined perineal and endorectal repair of rectocele by circular stepler: a novel surgical technicue. Dis Colon Rectum. 2002. Vol.45. no.11. p.p. 1549-1552.
- Renzi A., Izzo D., Di Sarno G., Izzo G., Di Martino N. Stapled transanal rectal resection to treat obstructed defecation caused by rectal intossusception and rectocele. Int J Colorectal Dis. 2006. Vol 21. no. 7. p.p. 661-667.
- Boccasanta P., Venturi M., Calabro G., Maciocco M., Roviaro G.C. Stapled transanal rectal resection in solitary rectal ulcer associated with prolapse of the rectum: A prospective study. Dis Colon Rectum. 2008;51:348-54.
- Ayabaca S.M., Zbar A.P., Pescatori M. Anal continence after rectocele repair. Dis. Colon Rectum. 2002;45:63-9.
- Watson S.J., Loder P.B., Halligan S., Bartram C.I., Kamm M.A., Philips R.K. Transperineal repair of symptomatic rectocele with Marlex mesh: a clinical, physiological, and radiological assessment of treatment. J Am Coll Surg. 1996;183:257-61.
- Mercer-Jones M., Sprowson A., Varma J. Outcome after transperineal mesh repair of rectocele: A case series. Dis Colon Rectum, 2004; 47:864-68.
- Smart N.J., Mercer-Jones M.A. Functional outcome after transperineal rectocele repair with porcine dermal collagen implant. Dis Colon Rectum. 2007;50:1422-7.
- Milito G., Cadeddu F., Grande M., Selvaggio I., Farinon A.M. Advances in treatment of obstructed defecation: Biomeshtransperinealrepair. Dis Colon Rectum. 2009;52:2051.
- Goh J.T.W., Dwyer P.L. Effectiveness and safety of polypropylene mesh in vaginal prolapsed surgery. IntUrogynecol J. 2001;12:S90.
- D`Hoore A., Vanbeckevoort D., Penninckx F. Clinical, phisiological and radiological assessment of rectovaginal septum reinforsment with mesh for complex rectocele. Br J Surg. 2008;95:1264-272.
- Lyons T.L., Winer W.K. Laparoscopic rectocele repair using polyglactin mesh. J Am AssocGynecolLaparosc. 1997;4:81-4.
- Addison W.A., Cundiff G.W., Bump R.C., Harris R.L. Sacral colpopexy is the preffered treatment for vaginal vault prolapse. J Gynecol Tech. 1996;2:69-74.
- Xynos E. Functional results after surgery for obstructed defecation. ActaChirIugosl. 2012;9(2):25-9.
- Сundiff G.W., Harris R.L., Coates K., Low V.H.S., Bump R.C., Addison W.A. Abdominal sacral colpoperineopexy: a new approach for correction of posterior compartment defects and perineal descent associates with vaginal vault prolapse. Am J Obstet Gynecol. 1997;177:1345-55.
- Sullivan E.S., Longaker CC.J., Lee P.Y. Total pelvic mesh repair: ten-year experience. Dis Colon Rectum. 2001;44:857-63.
- Weidner A.C., Jamison M.G., Branham V. et al. Neuropathic injury to the levatorani occurs in 1in 4 primaparous women. AmJObstetGynec. 2006. Vol.195. P. 1851-1856.
- Marques A, Stothers L, Macnab A. The status of pelvic floor muscle training for women.Can UrolAssoc J. 2010. Dec;4(6):419-24.
- Harvey MA. Pelvic floor exercises during and after pregnancy: a systematic review of their role in preventing pelvic floor dysfunction. J ObstetGynaecol Can. 2003. Jun;25(6):487-98.
Приложение А1. Состав рабочей группы
|
№ |
Ф.И.О. |
Ученая степень |
Ученое звание |
Профессиональная ассоциация |
|
1 |
Шелыгин Юрий Анатольевич |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
|
2 |
Бирюков Олег Михайлович |
К.м.н. |
|
Ассоциация колопроктологов России |
|
3 |
Васильев Сергей Васильевич |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
|
4 |
Григорьев Евгений Григорьевич |
Д.м.н. |
Профессор, член-корр. РАМН |
Ассоциация колопроктологов России |
|
5 |
Григорян Вадим Вирабович |
К.м.н. |
Доцент |
Ассоциация колопроктологов России |
|
6 |
Зароднюк Ирина Владимировна |
Д.м.н. |
|
Ассоциация колопроктологов России |
|
8 |
Кашников Владимир Николаевич |
К.м.н. |
|
Ассоциация колопроктологов России |
|
9 |
Кузьминов Александр Михайлович |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
|
10 |
Лахин Александр Владимирович |
- |
|
Ассоциация колопроктологов России |
|
11 |
Муравьев Александр Васильевич |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
|
12 |
Олейник Наталья Витальевна |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
|
13 |
Орлова Лариса Петровна |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
|
14 |
Пак Владислав Евгеньевич |
К.м.н. |
Доцент |
Ассоциация колопроктологов России |
|
15 |
Темирбулатов Виль Мамилович |
Д.м.н. |
Профессор, член-корр. РАМН |
Ассоциация колопроктологов России |
|
16 |
Темников Александр Иванович |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
|
17 |
Титов Александр Юрьевич |
Д.м.н. |
|
Ассоциация колопроктологов России |
|
18 |
Тотиков Валерий Залимханович |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
|
19 |
Хубезов Дмитрий Анатольевич |
Д.м.н. |
|
Ассоциация колопроктологов России |
|
20 |
Хомочкин Виталий Викторович |
К.м.н. |
Доцент |
Ассоциация колопроктологов России |
|
21 |
Чибисов Геннадий Иванович |
К.м.н. |
|
Ассоциация колопроктологов России |
|
22 |
Яновой Валерий Владимирович |
Д.м.н. |
Профессор |
Ассоциация колопроктологов России |
Все члены рабочей группы являются членами Ассоциации колопроктологов России.
Конфликт интересов отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория клинических рекомендаций:
- Врач – колопроктолог.
- Студенты медицинских ВУЗов, ординаторы, аспиранты.
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Таблица П1 - Уровни достоверности доказательности
|
Уровень достоверности |
Тип данных |
|
1а |
Мета-анализ рандомизированных контролируемых исследований (РКИ) |
|
1b |
Хотя бы одно РКИ |
|
2а |
Хотя бы одно хорошо выполненное контролируемое исследование без рандомизации |
|
2b |
Хотя бы одно хорошо выполненное квазиэкспериментальное исследование |
|
3 |
Хорошо выполненные не экспериментальные исследования: сравнительные, корреляционные или «случай-контроль» |
|
4 |
Экспертное консенсусное мнение либо клинический опыт признанного авторитета |
Таблица П1 - Уровни убедительности рекомендаций
|
Уровень убедительности |
Основание рекомендации |
|
А |
Основана на клинических исследованиях хорошего качества, по своей тематике непосредственно применимых к данной специфической рекомендации, включающих по меньшей мере одно РКИ |
|
В |
Основана на результатах клинических исследований хорошего дизайна, но без рандомизации |
|
С |
Составлена при отсутствии клинических исследований хорошего качества, непосредственно применимых к данной рекомендации |
Порядок обновления клинических рекомендаций
Клинические рекомендации обновляются каждые 3 года.
Приложение А3. Связанные документы
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
- Статья 76 Федерального Закона Российской Федерации от 21.11.2011 N 323-ФЗ "Об основах охраны здоровья граждан в Российской Федерации", в части разработки и утверждении медицинскими профессиональными некоммерческими организациями клинических рекомендаций (протоколов лечения) по вопросам оказания медицинской помощи;
- Приказ от 2 апреля 2010 г. N 206н "Об утверждении порядка оказания медицинской помощи населению с заболеваниями толстой кишки, анального канала и промежности колопроктологического профиля" Министерства здравоохранения и социального развития Российской Федерации;
- Федеральный Закон Российской Федерации от 29.11.2010 N 326-ФЗ (ред. от 03.07.2016) "Об обязательном медицинском страховании в Российской Федерации";
- Приказ Минздрава России от 7 июля 2015 г. N 422ан "Об утверждении критериев оценки качества медицинской помощи";
- Приказ Министерства Здравоохранения и Социального развития Российской Федерации от 17 декабря 2015 г. № 1024н «О классификации и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы»;
- Федеральный Закон от 17.07.1990 178-ФЗ (в ред. Федеральных законов от 08.12.2010 №345 ФЗ, от 345-ФЗ, от 01.07.2011 № 169ФЗ, от 28.07.2012 № 133- ФЗ, от 25.12.2012 №258-ФЗ, от 07.05.2013 №99-ФЗ, от 07.05.2013 №104-ФЗ, от 02.07.2013 №185-ФЗ, от 25.11.2013 №317-ФЗ) «О государственной социальной помощи».
Форма помощи
Проведение диагностических и лечебных мероприятий пациенткам с ректоцеле носит плановый характер.
Условия оказания медицинских услуг
Проведения диагностических мероприятий и консервативного лечения может осуществляться в амбулаторных условиях. Хирургическое лечение проводится в условиях специализированных отделений стационара.
Приложение Б. Алгоритмы ведения пациента
Приложение В. Информация для пациентов
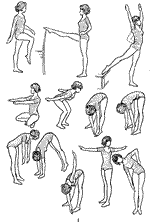
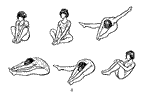
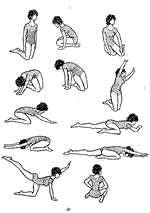
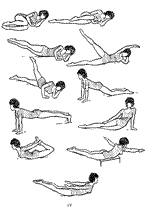
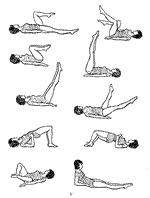
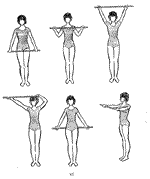
Курс ЛФК для пациентов с синдромом опущения промежности (комплекс упражнений, направленный на укрепление мышц тазового дна):
|
|
|
|
|
|
|
|
|
|
|
Приложение Г.
Для объективизации степени нарушений моторно-эвакуаторной функции толстой кишки нами разработана шкала бальной оценки, включающая девять параметров (основных симптомов) с несколькими вариантами ответов, имеющими коды в балах.
Шкала бальной оценки степени нарушений эвакуаторной функции толстой кишки.
|
|
Признак |
Характеристика |
Баллы |
|
1. |
Самостоятельный стул |
|
0 1 2 |
|
2. |
Позывы на дефекацию |
|
0 1 2 |
|
3. |
Применение слабительных средств |
|
0 1 2 3 |
|
4. |
Использование очистительных клизм |
|
0 1 2 3 |
|
5. |
Длительное натуживание при дефекации (> 25% от времени дефекации) |
- постоянно |
0 1 2 |
|
|
|
||
|
6.
|
Плотный/фрагментированный кал |
- постоянно |
0 1 2 |
|
7. |
Ощущение неполного опорожнения при дефекации |
- постоянно |
0 1 2 |
|
8. |
Необходимость ручного пособия при дефекации |
- постоянно |
0 1 2 |
|
9. |
Наличие и давность запоров |
|
0 1 2 3 4 |
Максимальная оценка по шкале составляет 22 бала и свидетельствует о наиболее выраженных нарушениях моторно-эвакуаторной функции толстой кишки. Данная шкала позволяет объективизировать степень нарушений моторно-эвакуаторной функции толстой кишки, определить алгоритм консервативной терапии и прогнозировать результаты лечения. Суммарный балл выше 12 свидетельствует не только о нарушениях опорожнения прямой кишки, но и о выраженных нарушениях моторно-эвакуаторной функции ободочной кишки.
Для оценки качества жизни пациенток с синдромом опущения промежности применяется вопросник PFDI-20 (PELVICFLOORDISORDERSDISTRESSINVENTORY):
Pelvic Organ Prolapse Distress Inventory 6 (POPDI-6)
- Вы обычно испытываете чувство давления в нижних отделах живота?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
- Вы обычно испытываете тяжесть в области таза?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
- У Вас выпадает что-то из влагалища, что Вы можете почувствовать или увидеть?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
- Необходимо ли Вам вправить влагалище или часть прямой кишки для полного опорожнения
кишечника?
?Нет 0; ?Да
Если да, то как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
- Вы обычно испытываете чувство неполного опорожнения мочевого пузыря?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
- Вам когда-нибудь требовалось вправлять влагалище для начала мочеиспускания или полного
опорожнения мочевого пузыря?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
Colorectal-Anal Distress Inventory 9 (CRAD-8)
- Вы чувствуете необходимость сильного натуживания для опорожнения кишечника?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
- У Вас бывает чувство неполного опорожнения кишечника после дефекации?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
- У Вас бывают эпизоды недержания кала при хорошо оформленном стуле?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
106
- У Вас бывают эпизоды недержания кала при жидком стуле?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
- У Вас бывают эпизоды недержания газов?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
- Испытываете ли Вы боль при дефекации?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
- Испытываете ли Вы нестерпимо сильные позывы к дефекации?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
- Выпадала ли когда-нибудь у Вас часть прямой кишки через анальное отверстие?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
Urinary Distress Inventоry 6 (UDI-6)
- Бывают ли у Вас учащенное мочеиспускание?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
- Бывает ли у Вас недержание мочи вследствие сильного позыва к мочеиспусканию?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
- Бывает ли у Вас недержание мочи при кашле, чихании, или смехе?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
- Теряете ли вы мочу в незначительных количествах (по каплям)?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
- Испытываете ли Вы затруднение опорожнения мочевого пузыря?
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
- Испытываете ли Вы боль или дискомфорт в нижних отделах живота или области половых органов
?Нет 0; ?Да
Если да, как часто это Вас беспокоит?
? 1 ? 2 ? 3 ? 4
Никогда Редко Часто Всегда
При подсчете баллов вычисляется среднее арифметическое в каждой группе вопросов (разброс от 0 до 4), значение умножается на 25, при этом разброс показателей составляет 0-100 баллов. Отсутствующие ответы расцениваются как среднее арифметическое для данного вопросника.
Для подсчета вопросника PFDI-20 необходимо сложить 3 шкалы вместе (разброс показателей составляет 0-300 баллов).
39